Диуретики: классификация, применение, побочное действие и противопоказания
Диуретики в аптеке: классификация, применение, и что надо знать фармацевту
Диуретики – небольшая, но сложная фармакологическая группа лекарственных препаратов: не более десятка действующих веществ. При этом в клинической практике диуретические средства применяются широко и часто их покупают в аптеке. Когда назначаются препараты данной группы, чем они различаются, и можно ли их использовать для похудения читайте в нашей статье.
Для чего нужны диуретические средства
Общее свойство диуретиков усиливать выведение из организма ионов Na, а следовательно и воды с мочой, используется при лечении отеков различного генеза, но не только.
Разнообразные фармакологические эффекты диуретиков:
Классификация диуретиков. Таблица
Лекарственные средства диуретического действия разнородны по своему химическому строению, силе, скорости и продолжительности основного мочегонного действия, которые во многом зависят от точки приложения. В таблице приводится классификация в зависимости от локуса действия и наблюдаемый диуретический эффект.
Краткая характеристика представителей групп
Ацетазоламид имеет ограниченное применение в связи со слабым и нестойким диуретическим действием, интенсивным выведением калия и бикарбонатов и быстро возникающей толерантностью. Применяется для снижения внутриглазного и внутричерепного давления, при некоторых формах малых приступов эпилепсии, для профилактики высотной болезни. Ингибирует карбоангидразу ресничного тела, вследствие чего снижается продукция водянистой влаги в передней камере глаза; снижает продукцию спинномозговой жидкости.
Осмотические диуретики маннит и мочевина вводятся внутривенно капельно в условиях стационара. Основное показание: снятие отёка мозга.
Тиазидовые препараты непосредственно влияют на островковый аппарат поджелудочной железы, нарушая выделение инсулина. Имеется определенная патогенетическая связь между гипергликемией и гипокалиемией, так как ионы калия стимулируют секрецию инсулина. Таким образом, тиазидовые мочегонные не следует назначать пациентам с сахарным диабетом, а препараты калия могут применяться для коррекции этого побочного эффекта.
Петлевые диуретики восходящей петли Генле представлены двумя препаратами, отличающимися в первую очередь по скорости действия.
Торасемид – длительно действующий диуретик, по силе сравним с фуросемидом. Преимущественным отличием от фуросемида, кроме длительного действия будут также отсутствие электролитных сдвигов и ототоксичности. Применяется при отечном синдроме различного генеза и артериальной гипертензии.
Петлевые диуретики могут эффективно применяться при недостаточной функции почек. Выводят кальций из организма, что неблагоприятно при остеопорозе. Препараты этой группы также задерживают секрецию мочевой кислоты, вызывая тем самым явления гиперурикемии. Это особенно важно учитывать у больных, страдающих подагрой.
Клопамид – петлевой диуретик, имеющий другую точку приложения в петле Генле. Средний по силе, с длительно развивающимся, стойким гипотензивным эффектом. Применяется только в препарате Норматенс, показания: для снижения давления в комбинации с резерпином и дигидроэргокристином.
Блокаторы альдостерона спиронолактон и его производное эплеренон нашли особое применение у групп пациентов с хронической сердечной недостаточностью и постинфарктной систолической дисфункцией левого желудочка. Это связано с тем, что у больных с ХСН повышена секреция альдостерона, негативно влияющего на ССС. Спиронолактон и более селективно действующий эплеренон позволяют увеличить выживаемость в данной группе больных.
Блокаторы альдостерона, как имеющие стероидную структуру, могут вызывать гормональные сдвиги: у мужчин может возникнуть гинекомастия; у женщин — маскулинизация и нарушения менструального цикла.
При лечении калийсберегающими диуретиками критически важно контролировать уровень калия у лиц с тяжелой ХСН, поскольку гиперкалиемия может приводить к летальному исходу. Опасны комбинации с препаратами, вызывающими гиперкалиемию (препараты калия, другие калийсберегающие диуретики, ингибиторы АПФ, антагонисты рецепторов ангиотензина II, гепарин).
Почему диуретики должен назначать только врач, и почему их нельзя использовать самостоятельно
Патологии, при которых нужны диуретики, серьезные, и назначить терапию может только врач с учетом всех особенностей фармакологии и состояния больного. Врач назначает их при отсутствии противопоказаний, особенно при ХСН в тех случаях, когда у пациента имеется положительный баланс натрия (то есть количество натрия, принятого с пищей, превышает его выведение). И препарат, и дозу подбирает врач индивидуально для каждого конкретного случая.
Поэтому, диуретики должны продаваться только по показаниям и в соответствии с назначением!
Важнейшие наиболее частые побочные эффекты
Проявление
Каким диуретикам присущи
Ортостатическая гипотензия, тахикардия (особенно ночью и по утрам), аритмии, диспепсические расстройства
(тошнота, рвота), головная боль, дезориентациея, общая заторможенность.
Петлевые диуретики при высоких дозах
Мышечная слабость, мышечные подергивания,
сердцебиение, вздутие живота, запоры, анорексия. Могут наблюдаться судороги икроножных
Наиболее выражена при приеме тиазидных диуретиков, менее выражена при приеме петлевых диуретиков и ацетазоламида
Дискомфорт в эпигастрии, металический вкус во рту, мышечная
слабость, регидность и парестезии в pyкax и ногах. На ЭКГ регистрируются уширение интервала
РQ, высокие «гигантские» зубцы Т, уширение комплекса QRS, возможна внезапная остановка сердца.
При бесконтрольном применении калийсберегающих диуретиков
Нарушения сердечного ритма, повышение токсичности сердечных гликозидов.
Те же препараты, что и вызывающие гипокалиемию
Мышечная слабость, сонливость, недомогание, тошнота, психические нарушения, коматозное состояние, связанные также с вызванным гиповолемией повышением уровня АДГ, снижением способности почек к разведению и повышенной жаждой.
Парестезий, гиперрефлексии, судорог мышц рук и ног (преимущественно тонических, реже клонических, «руки акушера», «конской» стопы; ползание мурашек во рту и в пальцах), прогрессирования кариеса зубов и катаракты, а также поперечной исчерченности ногтей, сухости кожи и ломкости волос (трофические нарушения). На ЭКГ удлиняется интервал QT.
При применении больших доз петлевых диуретиков
Тошнота, жажда, боли в костях, адинамия, запоры, психическая заторможенность, язвенные поражения желудка, кальцификация мягких тканей. Кроме того, возможно поражение почечных канальцев с полиурией, дегидратацией организма, отложением фосфатных или оксалатных камней, развитием пиелонефрита. На ЭКГ укорачивается сегмент QT, зубец Т начинается у нисходящей части зубца R.
Иногда при применении тиазидных диуретиков
Снижение обоняния и вкусовой чувствительности
Нарушение сократимости миокарда и скелетных мышц, возможны парестезии, тремор, боли в костях, патологические переломы.
Приступы подагры (боли в суставах), риск ИБС
Петлевые, реже тиазидовые и ацетазоламид.
Риск атеросклеротического поражения сосудов с развитием ИБС, цереброваскулярные нарушения
Нарушение толерантности к углеводам и гипергликемия
Нарушение выделения инсулина поджелудочной железой, риск сахарного диабета
Тиазиды, особенно при длительном применении
Развитие остеопороза, в связи с этим противопоказан при дыхательной недостаточности и совместно с калийсберегающими диуретиками
Диакарб, редко калийсберегающие диуретики при длительном применении высоких доз
Клинически не выражен, однако требует коррекции в определенных случаях
Петлевые диуретики при длительном лечении высокими дозами, тиазиды
У мужчин может вызывать гинекомастию, гипертрофию предстательной железы, снижение либидо, эректильную дисфункцию, у женщин возможно нарушение менструального цикла.
Ннарушение выделительной функции почек
При длительной диуретической терапии главным образом мощными препаратами в высоких дозах.
Снижение слуха, вестибулярные нарушения
Применение диуретиков в качестве средства для похудения опасно. Диуретики у спортсменов могут отрицательно воздействовать на максимальную способность к физической нагрузке и продолжительность длительной субмаксимальной физической нагрузки. Дегидратация неблагоприятно сказывается на сердечно-сосудистой и терморегуляторной системах организма во время физической нагрузки. В ходе фармконсультирования, фармацевт должен не только выяснить кому и для чего приобретают препарат, но и провести об огромном потенциальном вреде самоназначения.
Противопоказания к применению диуретиков
Цирроз печени из-за риска печеночной энцефалопатии
Тяжелая печеночная и почечная недостаточность, первый триместр беременности
Выраженная сердечная и почечная недостаточность ввиду повышения ОЦК в начале действия. Мочевина абсолютно противопоказана при печеночной недостаточности
Гиповолемия, выраженная анемия. Осторожно назначают при печеночной недостаточности, выраженном поражении почек, тяжелой
сердечной недостаточности. Фуросемид не рекомендуется назначать при аллергии
ХПН, гиперкалиемия, ацидоз, неполной в
атриовентрккулярной блокаде. При тяжелых заболеваниях печенирекомендуется коррекция доз. Недопустимо совместное применение нескольких
β-адреноблокаторы и ингибиторы АПФ увеличивают вероятность гиперкалиемии
Скачать все таблицы можно в одном экселевском файле здесь
Список лучших мочегонных средств
Медикаментозные и растительные мочегонные препараты.
23 сентября, 2021 год
Содержание
Мочегонные препараты врач назначает при различных отеках, гипертонии, для профилактики камней в почках и т. д. Не секрет, что некоторые женщины с помощью мочегонных средств пытаются даже похудеть, но это опасно для здоровья. Дело в том, что мочегонные вместе с жидкостью выводят из организма калий – нарушается сокращение мышц (в том числе сердечной). Именно поэтому подобные препараты должен назначать исключительно врач, учитывая основное заболевание, возможные противопоказания и побочные эффекты.
Как выбрать мочегонное средство
Существуют специфические факторы, которые нужно учитывать, если вы выбираете мочегонное средство.
Кроме мочегонных препаратов-медикаментов, часто используются мягкие средства – растительного происхождения. Обычно их назначают в комплексном лечении цистита, уретрита и т. д. Растительные мочегонные не только выводят лишнюю воду, но и снимают воспаление.
Какие бывают мочегонные средства
Все мочегонные препараты разделены на несколько категорий: по спектру применения и механизму действия.
Классы диуретиков и показания к их применению
| Класс диуретиков | Показания |
|---|---|
| Осмотические | Отек мозга, легких, острый приступ глаукомы, отравление барбитуратами |
| Ингибиторы карбоангидразы | Отеки на почве легочно-сердечной недостаточности, глаукома, эпилепсия |
| Петлевые | Гипертонический криз, отеки мозга, ХПН, отравление водорастворимыми ядами |
| Тиазиды и тиазидоподобные диуретики | Гипертоническая болезнь, сердечно-сосудистая недостаточность, цирроз печени, нефрозы, нефропатия беременных, глаукома |
| Калийсберегающие | Гипертоническая болезнь, сердечная недостаточность, цирроз печени, гипокалиемия при лечении диуретиками других групп |
| Растительные | Почечные отеки, уистит, ХПН |
| Производные ксантина | Гипертоническая болезнь, сердечная недостаточность (в комплексной терапии) |
Лучшие мочегонные средства
У всех мочегонных препаратов (и медикаментозных, и растительных) имеются свои показания, побочные эффекты и противопоказания. И даже если у лекарств одинаковые действующие вещества, все эти параметры могут отличаться. Поэтому очень важно, чтобы их назначал исключительно врач. В нашем списке – самые эффективные мочегонные средства, которые чаще всего прописывают врачи при различных заболеваниях.
Гидрохлортиазид
Одно из самых действенных средств для выведения лишней жидкости и солей натрия из организма. Назначают «Гидрохлортиазид» при болезнях почек, сердца, легких, для снижения давления и уменьшения отечности. Препарат не образует метаболитов и в неизмененном виде выводится почками. Максимальное действие мочегонного средства достигается через 4 часа после приема, а действует оно 12 часов. Пациенты отмечают, что «Гидрохлортиазид» имеет выраженный мочегонный эффект, быстро уходят любые отеки, стоит он недорого. Среди минусов – большой список «побочек» и выведение из организма важных микроэлементов (в том числе калия и магния).
Гидрохлортиазид
ОЗОН, Россия; ООО Пранафарм, Россия; ПАО «Биохимик», Россия; ОАО Борисовский завод медицинских препаратов (Боримед), Беларусь; ПАО Валента Фарм, Россия
Мочегонный препарат, который применяют при: Артериальная гипертензия, отечный синдром различного генеза (хроническая сердечная недостаточность, нефротический синдром, почечная недостаточность, задержка жидкости при ожирении), несахарный диабет, глаукома (субкомпенсированные формы).
Выбор препарата для диуретической терапии: взгляд клинического фармаколога
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Диуретики — это лекарственные средства, применяемые для усиления образования мочи, выведения из организма избыточного количества воды и устранения отеков. В обзорной статье представлены клинико-фармакологические подходы к диуретической терапии, данные о применении основных классов диуретиков. Основное внимание в статье сосредоточено на эффективности и профиле безопасности петлевых диуретиков и наиболее современного препарата из данной группы — торасемида, обладающего дополнительными свойствами. Обусловленная способностью блокировать альдостероновые рецепторы возможность торможения миокардиального фиброза под действием торасемида может обеспечивать этому препарату дополнительные преимущества с точки зрения замедления прогрессирования хронической сердечной недостаточности и увеличения выживаемости больных. Эффективность и профиль безопасности торасемида практически не меняются даже при существенном снижении скорости клубочковой фильтрации. Торасемид — вероятная альтернатива фуросемиду в лечении отечно-асцитического синдрома, в т. ч. резистентного к диуретикам, у больных циррозом печени. Торасемид отличается лучшей по сравнению с другими петлевыми диуретиками переносимостью. Торасемид, очевидно, следует рассматривать как наиболее предпочтительный препарат для лечения большинства вариантов отечного синдрома, в т. ч. резистентного к стандартным вариантам диуретической терапии.
Для цитирования: Максимов М.Л., Ермолаева А.С., Кучаева А.В. Выбор препарата для диуретической терапии: взгляд клинического фармаколога. РМЖ. 2018;1(II):115-119.
1 Kazan State Medical Academy, branch of the Russian Medical Academy of Continuous Professional Education
2 Sechenov University, Moscow
Diuretics are the drugs used to enhance diuresis, remove excess amounts of water from the body and eliminate edema.
The review presents clinical and pharmacological approaches to diuretic therapy, data on the use of the main classes of diuretics. The article focuses on the efficasy and safety of loop diuretics, and the latest drug from this group — torasemide, which has additional advantages. Due to the ability of torasemide to block aldosterone receptors thus inhibiting myocardial fibrosis, this drug may provide additional benefits in terms of slowing the progression of chronic heart failure and increasing patient survival. The efficasy and safety of torasemide are practically not affected even by a significant decrease in the glomerular filtration rate. Torasemide is a probable alternative to furosemide in the treatment of edematous-ascitic syndrome, including the one resistant to diuretics, in patients with liver cirrhosis. Torasemide is better tolerated than other loop diuretics. Torasemide, obviously, should be considered as the drug of choice for the treatment of most variants of edematous syndrome, including those resistant to standard diuretic therapy.
В статье с позиции клинического фармаколога обоснован выбор препарата для диуретической терапии. Основное внимание сосредоточено на эффективности и профиле безопасности петлевых диуретиков и наиболее современного препарата из данной группы — торасемида, обладающего дополнительными свойствами.
Введение
Классификация диуретиков
Принципы рациональной терапии и выбор диуретического препарата
Правила назначения диуретиков при ХСН
Терапия начинается только при наличии симптомов недостаточности кровообращения и признаках задержки жидкости.
Назначение диуретиков должно происходить на фоне уже применяемой терапии ингибиторами ангиотензинпревращающего фермента (АПФ) и бета-адреноблокаторами.
Мочегонная терапия осуществляется только в ежедневном режиме. Прерывистые курсы мочегонной терапии приводят к гиперактивации нейрогормональных систем и росту уровня нейрогормонов.
Назначение диуретиков идет «от слабейшего к сильнейшему».
При достижении клинического эффекта (уменьшение клинических проявлений НК, увеличение толерантности к физическим нагрузкам) начинается титрация «на понижение».
Тиазидные диуретики обладают высоким профилем безопасности только в комбинации с ингибиторами АПФ, блокаторами рецепторов ангиотензина (БРА) и бета-адреноблокаторами. В современных схемах роль тиазидных диуретиков в лечении ХСН умеренна. Следует особо помнить, что при низкой скорости клубочковой фильтрации (СКФ) и клинической картине хронической почечной недостаточности (ХПН) тиазидные диуретики неэффективны.
В лечении ХСН преимущество отдается петлевым диуретикам с большим периодом полувыведения (Т ½) и плейотропными эффектами. Комбинация диуретиков у пациентов с ХСН возможна только в ситуации, когда нет ХПН, а уровень калия — нормальный или пониженный. Строго обязателен лабораторный контроль уровня калия и креатинина. При уровне калия более 5,0–5,5 ммоль/л доза уменьшается на 50%. При более значимом отклонении от нормы — более 5,5 ммоль/л — проводится коррекция дозы вплоть до отмены препарата. После снижения дозы на 50% повторное увеличение дозы возможно спустя 1 мес. при условии стойкой нормокалиемии. При стабильном состоянии и отсутствии колебаний уровня креатинина контроль уровня калия должен осуществляться 1 раз в 3–6 мес. Необходимо помнить, что сочетание ингибиторов АПФ и калийсберегающих диуретиков всегда должно рассматриваться как приводящее к гиперкалиемии [11–13].
В таблице 3 представлены рекомендуемые начальные и поддерживающие дозы диуретиков, применяемых для лечения ХСН с сохранной и сниженной фракцией выброса (ФВ) [1, 3, 4]. 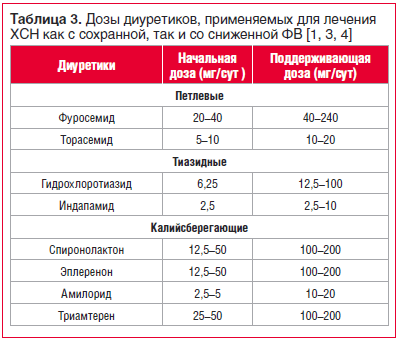
Петлевые диуретики
Возможности применения торасемида в клинической практике
Только для зарегистрированных пользователей
Мочегонные средства
Мочегонные средства (диуретики) усиливают выделение солей и воды с мочой, снижают содержание жидкости в тканях и полостях организма. Благодаря таким свойствам диуретики нашли широкое применение в терапии многих заболеваний. Посетители аптек часто обращаются к провизорам с просьбой разъяснить особенности их действия и применения
Способностью влиять на объем циркулирующей крови и сосудистый тонус объясняют широкое использование диуретиков при лечении больных с артериальной гипертензией, хронической сердечной недостаточностью, в том числе при сердечной астме и отеке легких, острой и хронической почечной недостаточности, циррозе печени, нефротическом синдроме, отравлении водорастворимыми веществами, а также при глаукоме. По выраженности натрийуретического эффекта мочегонные средства подразделяют на:
– сильнодействующие, к которым относятся петлевые диуретики — производные сульфамоилантраниловой кислоты (фуросемид, буметанид, пиретанид, торасемид и др.) и производные феноксиуксусной кислоты (этакриновая кислота);
– с умеренно выраженным действием — производные бензотиадиазина (хлортиазид, гидрохлоротиазид, бендрофлуметиазид, политиазид, циклотиазид и др.), включая сходные по механизму канальциевого действия с тиазидными диуретиками гетероциклические соединения — тиазидоподобные диуретики (хлорталидон, клопамид, индапамид, ксипамид, метолазон и др.);
– слабодействующие, в том числе калийсберегающие диуретики (амилорид, триамтерен, спиронолактон), ингибиторы карбоангидразы (ацетазоламид и др.), осмотические диуретики (маннитол, мочевина и др.).
Тиазидные, петлевые и калийсберегающие диуретики тормозят в почечных канальцах процессы реабсорбции (обратного всасывания) из первичной мочи в кровь воды, ионов натрия, калия, хлора, бикарбоната, однако различаются по месту действия на уровне почечных канальцев. Тиазидные и тиазидоподобные диуретики подавляют обратное всасывание ионов натрия из первичной мочи в кровь на уровне той части толстого сегмента восходящего колена петли Генле, которая расположена в корковом слое почек, а также в начальной части дистальных канальцев. Петлевые диуретики влияют на реабсорбцию ионов натрия в части толстого сегмента восходящего колена петли Генле, расположенной в мозговом слое почек. Калийсберегающие диуретики подавляют реабсорбцию ионов натрия на уровне дистальных извитых канальцев и собирательных трубочек.
Тиазидные и тиазидоподобные диуретики
Традиционно тиазидные и тиазидоподобные мочегонные средства применяют при лечении артериальной гипертензии (как для проведения поддерживающей терапии, так и при гипертонических кризах), что связано с их низкой стоимостью и высокой эффективностью, при отеках, вызванных сердечной, почечной или печеночной недостаточностью, гестозе, несахарном диабете, а также с целью профилактики образования камней в мочевых путях.
Действие тиазидных и тиазидоподобных диуретиков начинается через 1–2 часа после приема внутрь и продолжается в течение 12–24 часов. Значительное снижение артериального давления достигается при использовании сравнительно низких доз диуретиков. При дальнейшем повышении дозы антигипертензивный эффект увеличивается незначительно, тогда как частота развития гипокалиемии и других серьезных побочных эффектов существенно возрастает. В отличие от петлевых и калийсберегающих тиазидные диуретики уменьшают экскрецию ионов кальция с мочой, поэтому в настоящее время они являются антигипертензивными препаратами первого ряда при лечении артериальной гипертензии в сочетании с остеопорозом.
В невысоких дозах (12,5–25 мг гидрохлоротиазида в сутки или эквивалентные дозы других тиазидных диуретиков) препараты хорошо переносятся. Типичный побочный эффект при использовании тиазидных и тиазидоподобных диуретиков — снижение содержания калия (гипокалиемия) и магния в сыворотке крови. Такое состояние проявляется повышенной утомляемостью, слабостью в ногах, миалгией; возможно развитие желудочковых аритмий и др. С целью профилактики гипокалиемии у пациентов с артериальной гипертензией рекомендуется применять тиазидные диуретики в минимальных дозах в комбинации с калийсберегающими диуретиками или солями калия.
Тиазидные и тиазидоподобные диуретики могут приводить к повышению в крови уровня холестерина, триглицеридов и липопротеинов низкой плотности, что способствует развитию атеросклероза. У больных сахарным диабетом даже кратковременное их применение может вызвать нарушение толерантности к углеводам и гипергликемию. Тиазидные и тиазидоподобные диуретики способствуют задержке в организме солей мочевой кислоты, что может ухудшить состояние больных подагрой. Противопоказаниями к их назначению являются гипокалиемия, гиперкальциемия, гипонатриемия, период беременности (I триместр) и кормления грудью.
Тиазидный диуретик гидрохлоротиазид выпускается в форме таблеток 25 мг, 50 мг и 100 мг; суточная доза составляет от 12,5 до 200 мг. Гидрохлоротиазид также выпускается в комбинации с ингибиторами ангиотензинпревращающего фермента (каптоприл, эналаприл, лизиноприл, рамиприл, квинаприл и др.), антагонистами рецепторов ангиотензина II (амлодипин, валсартан, лозартан, ирбесартан и др.), калийсберегающими диуретиками (триамтерен) и др.
Тиазидоподобный диуретик индапамид наряду с диуретическим эффектом оказывает прямое сосудорасширяющее действие на системные и почечные артерии. Не оказывает существенного влияния на липидный состав крови и углеводный обмен, не нарушает чувствительности периферических тканей к действию инсулина и является препаратом выбора при лечении артериальной гипертензии у больных с атерогенной дислипидемией, умеренной почечной недостаточностью и сахарным диабетом. Индапамид выпускается в форме таблеток 2,5 мг, таблеток ретард 1,5 мг; суточная доза — 1,5–2,5 мг.
Тиазидоподобный диуретик ксипамид по ряду характеристик сходен с петлевыми диуретиками: оказывает выраженное натрийуретическое и диуретическое действие даже у больных с выраженной почечной недостаточностью и, в отличие от тиазидных и тиазидоподобных диуретиков, увеличивает экскрецию ионов кальция с мочой. Выпускается в форме таблеток 10 мг, 20 мг и 40 мг; средняя суточная доза — 10–20 мг.
Хлорталидон входит в состав комбинированных гипотензивных средств, содержащих препарат группы блокаторов β1-адренорецепторов — атенолол.
Клопамид выпускается в комбинации с резерпином и дигидроэргокристина метансульфонатом. Противопоказан при повышенной чувствительности к сульфаниламидам, резерпину и алкалоидам спорыньи, при депрессии, эпилепсии, болезни Паркинсона, язве желудка и двенадцатиперстной кишки, в период беременности и кормления грудью.
Растительные препараты с мочегонным эффектом:
Березы почки
Можжевельника плоды
Пол-пала трава
Толокнянки листья
Хвоща полевого трава
Мочегонные средства: петлевые диуретики
Такие петлевые диуретики, как фуросемид и буметанид, характеризуются быстрым, но кратковременным диуретическим действием, которое усиливается при повышении дозы. После приема внутрь диуретический эффект отмечается в течение 30–60 минут и продолжается 4–9 часов; после внутривенного введения эффект развивается в течение 5–15 минут и сохраняется 2–3 часа. В связи с этим петлевые диуретики используют в неотложных случаях, например, при отеке легких или гипертоническом кризе. После прекращения диуретического эффекта скорость выведения ионов натрия с мочой из организма уменьшается до уровня ниже исходного («феномен рикошета»). В связи с этим при приеме 1 раз в сутки петлевые диуретики могут не оказывать существенного влияния на суточное выделение ионов натрия и, соответственно, недостаточно эффективны в качестве антигипертензивных препаратов. Чтобы добиться выведения ионов натрия из организма, короткодействующие петлевые диуретики назначают 2 раза в сутки.
Эффект петлевых диуретиков продолжительного действия (торасемид, пиретанид) длится дольше, без эффекта рикошета. Они более эффективны при лечении артериальной гипертензии, чем фуросемид и буметанид; назначаются 1 раз в сутки.
Петлевые диуретики сохраняют свою эффективность при низкой скорости клубочковой фильтрации, что позволяет использовать их при лечении артериальной гипертензии у больных с почечной недостаточностью.
Побочные эффекты те же, что и при приеме тиазидных и тиазидоподобных диуретиков. Противопоказаниями к применению петлевых диуретиков являются гипокалиемия, гипомагниемия, гипонатриемия, подагра.
Фуросемид и этакриновую кислоту чаще всего применяют при отечном синдроме различного генеза и острой почечной недостаточности. Фуросемид также используют при лечении артериальной гипертензии. Парентеральное введение препарата показано при отеке легких, сердечной астме, отеке мозга, эклампсии, тяжелой степени артериальной гипертензии. Выпускается в форме таблеток 40 мг, раствора для инъекций 10 мг/мл в ампулах 2 мл.
Этакриновая кислота при внутривенном введении и приеме внутрь может проявлять ототоксичность вплоть до полной потери слуха. Препарат не пригоден для длительного применения, поэтому не используется для лечения артериальной гипертензии. Выпускается в форме таблеток 50 мг.
Торасемид применяют для лечения отеков различного происхождения и артериальной гипертензии. Выпускается в форме таблеток 2,5 мг, 5 мг, 10 мг, 20 мг, 50 мг, 100 мг, 200 мг, таблеток ретард 5 мг и 10 мг; раствора для инъекций 5 мг/мл в ампулах 2 мл и 4 мл, раствора для инфузий 10 мг/мл в ампулах 20 мл. При лечении эссенциальной артериальной гипертензии суточная доза для взрослых составляет 2,5–5 мг в один прием.
Мочегонные средства: калийсберегающие диуретики
Калийсберегающие диуретики достоверно уменьшают выделение с мочой ионов калия при слабом натрийуретическом действии. Одним из серьезных побочных эффектов при их использовании является риск гиперкалиемии, что может привести к развитию смертельно опасных аритмий. Все калийсберегающие диуретики противопоказаны при наличии гиперкалиемии или при повышенном риске ее развития, например, у больных с сопутствующим заболеванием почек, сахарным диабетом, у пациентов пожилого возраста.
С целью профилактики гиперкалиемии калийсберегающие диуретики обычно назначают в комбинации с более активными петлевыми или тиазидными диуретиками. При этом значительно усиливается выделение натрия, а выведение калия задерживается. Так, триамтерен и амилорид выпускаются в комбинации с гидрохлоротиазидом и используются в лечении артериальной гипертензии и отеков сердечно-сосудистого, печеночного и почечного происхождения.
Спиронолактон, который является конкурентным антагонистом гормона надпочечеников альдостерона, повышает выделение натрия и уменьшает — калия и мочевины. Диуретический эффект выражен слабо и развивается медленно — через 2–5 суток. Может оказывать гипотензивное действие, которое непостоянно. Спиронолактон используют для коррекции калиевого баланса, нарушенного при использовании других мочегонных средств (тиазиды, ацетазоламид). При длительном использовании спиронолактона совместно с препаратами калия может развиться гиперкалиемия. Препарат имеет стероидное строение, поэтому при длительном его применении возможны гормональные расстройства: гинекомастия у мужчин, маскулинизация и нарушение менструального цикла у женщин. Выпускается в форме таблеток 25 мг, 50 мг, 100 мг. Суточная доза для взрослых составляет 25–200 мг в один или несколько приемов.
Антагонист альдостерона эплеренон применяют в комплексном лечении сердечной недостаточности после перенесенного инфаркта миокарда, а также в терапии артериальной гипертензии. Выпускается в форме таблеток 25 мг и 50 мг. При артериальной гипертензии рекомендуемая начальная доза составляет 50 мг 1 раз в сутки.
Другие мочегонные средства
Мочегонные средства из группы ингибиторов карбоангидразы и осмотические диуретики в настоящее время применяются ограниченно.
Ингибиторы карбоангидразы (ацетазоламид) действуют на уровне проксимальных извитых канальцев нефрона. Ацетазоламид оказывает незначительное и преходящее натрийуретическое и диуретическое действие. Частота развития осложнений, прежде всего выраженного метаболического ацидоза, высокая. В связи с высоким риском развития ацидоза применение ацетазоламида обычно ограничивается пятью сутками. Препарат используют при лечении глаукомы для снижения внутриглазного давления, устранения отеков при сердечной недостаточности, в комплексной терапии эпилепсии, для профилактики высотной болезни. Выпускается в форме таблеток 250 мг.
Осмотические диуретики (маннитол) уменьшают обратное всасывание жидкости на уровне тонкого сегмента петли Генле и ионов натрия в нижележащих отделах нефрона. Маннитол вводится только внутривенно. Применяют при отеке мозга, повышении внутричерепного давления вследствие почечной или почечно-печеночной недостаточности, эпилептическом статусе, остром приступе глаукомы, осложнениях, вызванных введением несовместимой крови, а также при проведении форсированного диуреза при острых отравлениях барбитуратами и другими веществами. Побочные эффекты включают дегидратацию организма, сопровождающуюся сухостью кожных покровов, диспепсией, миастенией, судорогами, сухостью во рту, жаждой, галлюцинациями, снижением артериального давления, а также нарушения электролитного баланса, тахикардию и тромбофлебит.
Провизору на заметку
Посоветуйте посетителю аптеки, принимающему диуретики:
– придерживаться диеты с низким содержанием натрия, прежде всего ограничить потребление соли с пищей;
– при приеме тиазидных или петлевых диуретиков употреблять продукты, богатые калием (бананы, курага, изюм) и/или принимать препараты, содержащие калий (после консультации у специалиста);
– при приеме калийсберегающих диуретиков избегать чрезмерного потребления продуктов, богатых калием.
Алкоголь и снотворные препараты могут усугублять побочные эффекты при приеме диуретиков








