Медицинские интернет-конференции
Языки
Дренирование брюшной полости с помощью комбинированного влацефанового дренажа
Чирков Р.Н., Артамонов В.В.
Резюме
На протяжении многих столетий проблема дренирования брюшной полости остаётся актуальной в настоящее время. Постоянный рост числа хирургических вмешательств, вследствие широкого распространения хирургической патологии и травматизма предопределяют обоснованную постоянную разработку хирургических технологий и усовершенствование дренажных систем и конструкций. В практической хирургии распространено использование трубчатых силиконовых и поливинилхлоридных дренажей различного диаметра. Кроме этого, выполнение оперативных вмешательств обширных по своему объёму, а также вмешательств, выполняемых на поврежденных тканях, требуют более эффективного дренирования.
Ключевые слова
Введение
Хирургическое лечение пациента определяется целым рядом факторов, таких как, степень распространённостью патологического (травматического) процесса, адекватностью хирургического пособия, а также дренированием зоны манипуляции в брюшной полости и забрюшинном пространстве. Общеизвестен факт, что вокруг трубчатого дренажа образуется фибриновая пленка уже через 2 суток после операции, так, что формируется канал, что заметно снижает выделительную (эвакуационную функцию) способность дренажа. Пролонгированное дренирование в значительной степени позволяет ускорить процесс очищения раны.
Создание эффективного дренажного устройства.
Материал и методы
Материалы и методы. В качестве материала для дренажа использовали влацефан, который благодаря своим свойствам является инертным по отношению к биологическим тканям.
Разработана и запатентована форма дренажа. Этот дренаж представляет собой пучок из нескольких связанных между собой ацетатцеллюлозных лент (длина ленты 25 см и ширина – 1,5 см), таким образом, что образуются длинная (15 см) и короткая (10 см) части. Длинная часть устанавливается в зону дренирования в брюшной полости раскрываясь по типу «веера». Короткая часть дренажа остается снаружи.
В клинической части работы проведен анализ лечения 50 пациентов с перитонитом различной этиологии. Возраст больных составил от 25 до 65 лет. Среди причин перитонита можно было выделить перфоративную язву желудка и двенадцатиперстной кишки, перфоративный аппендицит, диастатический разрыв толстой кишки на фоне кишечной непроходимости, перфоративный холецистит. Больные обращались за медицинской помощью в сроки от 2 часов до 2 суток от начала заболевания. Все пациенты были разделены на две группы. Первую группу (n-27) составили пациенты, которым дренирование брюшной полости осуществлялось традиционно силиконовыми дренажными трубками различного диаметра. Вторую группу (n-23) составили пациенты, которым брюшную полость дренировали нашим дренажом.
Летальность в первой группе после лечения составила 14,8% (4 пациента), во второй группе – 4,3% (1 пациент). Причиной смерти у 3 пациентов явилась массивная тромбоэмболия легочной артерии, у 2 прогрессирующий перитонит с развитием синдрома полиорганной недостаточности.
В качестве изучаемых показателей мы выделили 3 основных: дебит отделяемого, скорость санации экссудата, формирование фибринового канала вокруг дренажа.
Результаты
Результаты и обсуждение: исследуемую когорту больных составили пациенты с гнойно-фибринозным перитонитом. У всех пациентов был распространенный перитонит.
Оперативное вмешательство заключалось в устранении причины перитонита и санации брюшной полости. У пациентов с перфоративной язвой (n-17) выполнялось её ушивание. При перфоративном аппендиците (n-12) выполнялась аппендэктомия. Причиной диастатического разрыва кишки была обтурационная кишечная непроходимость на фоне рака сигмовидной кишки у 5 пациентов и рака ректосигмоидного отдела у 3. В ходе оперативного вмешательства устраняли источник перитонита традиционными способами. Санация брюшной полости проводилась путем её двукратного промывания раствором хлоргексидина. Общий объём раствора 5 л.
Пациентам первой группы после санации брюшная полость дренировалась по следующей схеме: дренаж к источнику перитонита и дренажи в отлогие места брюшной полости (поддиафрагмальные пространства, полость малого таза, подпеченочное пространство). Общее количество силиконовых трубчатых дренажей установленных одному пациенту составило не более 5. Сигарообразные дренажи-тампоны по Пенроузу не использованы.
Пациентам второй группы наш дренаж устанавливался по следующей схеме: через контрапертуру по правой средней подмышечной линии на середине расстояния между нижним крем реберной дуги и крылом подвздошной кости (таким образом дренировались правое поддиафрагмальное, подпеченочное пространства, правый боковой канал, малый таз). Слева по тому же принципу устанавливался ещё один дренаж (таким образом, дренировались левое поддиафрагмальное пространство, левый боковой канал и малый таз).
Все пациенты первой группы были подвергнуты релапаротомии на 1 сутки после первого оперативного вмешательства. Четыре пациента из второй группы также были подвергнуты релапаротомии (источником перитонита был диастатический разрыв кишки).
Необходимость программной санации брюшной полости была обусловлена сохранявшейся клинической картиной перитонита.
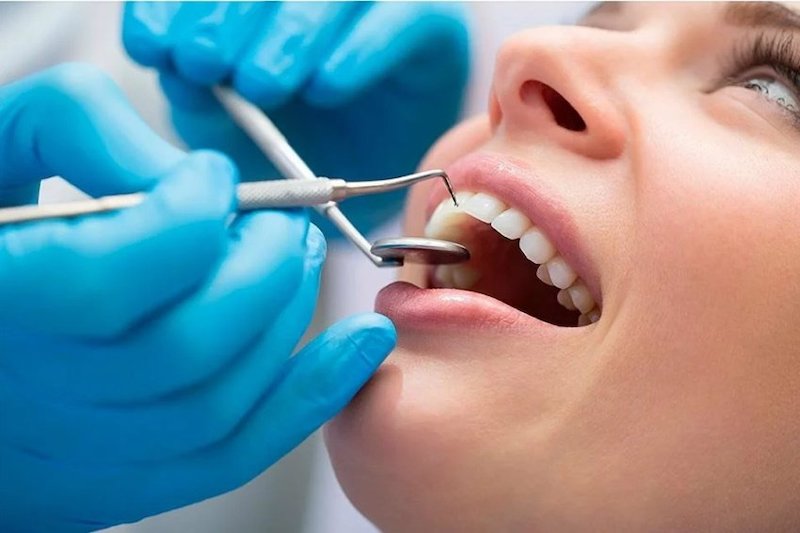
Что такое дренаж десны в стоматологии
Дренаж ставят для удаления гнойных выделений при флюсе или при образовании свищей в десне, пораженной инфекцией.
Когда используют дренаж?
Как выглядит стоматологический дренаж?
В стоматологи используют резиновые или латексные дренажные системы, которые обладают эластичностью и не намокают при попадании на них крови или слюны. Дренажную систему надежно закрепляют на десне.
Установка дренажа
Вначале производят осмотр челюсти, назначают ее рентгеновский снимок, с помощью него можно уточнить место образования гнойника, корень зуба, ставший опричной воспалительного процесса.
Система дренажа устанавливается поэтапно:
Сколько дней надо носить дренаж? Улучшение может наступить в течение суток. В среднем дренаж стоит от 3 до 5 дней.
Дренаж выпал, что делать?
При выпадении дренажа надо немедленно обратиться к стоматологу и не пытаться установить дренаж самостоятельно. Стоматолог может определить причину выпадения дренажа, которая может быть вызвана неправильной установкой дренажной системы, плохой фиксацией, частым полосканием рта или же интенсивной чисткой зубов.
Снять дренаж может только стоматолог, который оценивает общее состояние пациента, отечность десны. При выпадении дренажа его устанавливают повторно.
Причины повторной установки дренажа
Советы стоматолога
Если соблюдать рекомендации врача, то эффективность дренажной системы возрастает.
Чтобы десна хорошо и без осложнений заживала после снятия дренажа, пациент должен соблюдать рекомендации стоматолога, который может оказать всестороннюю помощь при лечении воспалительного процесса, возникшего у корня зуба или в десне.
Дренирование грудной клетки
В современной медицинской практике дренирование грудной клетки — одно из важнейших врачебных умений. Правильная техника выполнения этой манипуляции может спасти человеку жизнь и улучшить прогноз выздоровления, сведя процент осложнений к минимуму. Поэтому врачи разных специальностей должны уметь безопасно и эффективно дренировать плевральную полость.
Дренирование грудной клетки — не самая простая процедура. Установка дренажа в данной области содержит в себе достаточно много нюансов. Их нужно знать, чтобы избежать тяжелых и трудно устраняемых осложнений.
Расскажем обо всем по порядку.
Показания
Выполнение любой процедуры начинается с показаний. В случае дренирования плевральной полости их несколько:
Оценка риска
Стоит оценить степень риска, т. к. дренирование плевральной полости сопряжено с возникновением определенных осложнений. В случае с постановкой дренажа в грудную клетку стоит остерегаться двух интраоперационных осложнений: неустраняемого кровотечения и повреждения легочной ткани.
Прежде всего, стоит бояться кровотечения. Во избежание этого любая коагулопатия должна быть устранена до введения дренажа в грудную клетку. В связи с этим рекомендуется измерение количества тромбоцитов и протромбинового времени у пациентов с различными коагулопатиями в анамнезе.
Нет опубликованных данных, свидетельствующих о том, что нарушенное свертывание крови как-то влияет на осложнения в виде кровотечения при введении дренажа в грудную клетку. Однако хорошей врачебной практикой является коррекция любой коагулопатии или дефекта тромбоцитов до введения дренажа. При этом регулярные предварительные проверки количества тромбоцитов и/или протромбинового времени требуются только у пациентов с известными факторами риска.
Важно: для введения дренажа в грудную клетку варфарин следует прекратить и выдержать время для его выведения из организма (время выведения варьируется в зависимости от индивидуальных особенностей пациента от 20 до 60 часов).
Повреждение легочной ткани также является серьезным фактором риска, который нужно учитывать. Поэтому если легкое плотно прилегает к стенке грудной клетки на всем ее протяжении, то от введения дренажа необходимо воздержаться.
Инструментарий
Все оборудование, необходимое для дренирования, должно быть подготовлено до начала процедуры.
Обычно этого бывает достаточно для успешного проведения процедуры.
Положение пациента
Одним из важных моментов при дренировании грудной клетки является правильное положение пациента.
Предпочтительным положением пациента для выполнения этой процедуры является положение лежа на кровати со слегка повернутым туловищем. Рука на стороне поражения должна находиться за головой пациента, чтобы обнажить подмышечную область.
Также могут быть альтернативные варианты расположения: пациент сидит, наклонившись над соседним столом с подушкой, или в положении лежа на боку.
Анестезия
Для дренирования грудной клетки применяются местные анестетики, они вводятся перед установкой дренажа обычной иглой. В случае, если грудная стенка достаточно массивная, можно воспользоваться иглой большего диаметра.
Установка дренажа
Вставка дренажной трубки никогда не должна проводиться с какой-либо существенной силой, поскольку это повышает вероятность внезапного проникновения в грудную клетку и создает возможность повреждения жизненно важных структур. Этого можно избежать, раздвигая ткани тупым способом с последующим введением дренажа в плевральную полость.
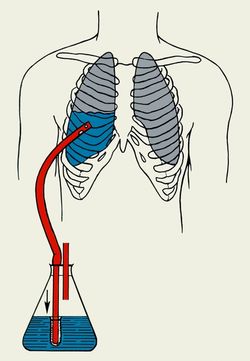
Отдельно нужно сказать о месте дренирования. Дренаж должен устанавливаться в «безопасном треугольнике». Это треугольник, ограниченный передней границей широчайшей мышцы спины, боковой границей большой грудной мышцы и горизонтальной линией, проходящей через сосок.
Рисунок 1 | «Безопасный треугольник».
Такое введение сводит к минимуму риск для нижележащих структур и позволяет избежать повреждения мышц и окружающих тканей. Более заднее положение дренажа может быть выбрано, если предполагается наличие проходящего вблизи типичной точки дренирования сосудисто-нервного пучка. Хоть такой вариант и безопасен, нужно отметить, что это место не является предпочтительным, так как пациенту становится неудобно лежать после введения и существует риск перегиба дренажа.
Важно: если во время анестезии с помощью иглы не удается получить воздух или жидкость, дренажную трубку не следует вставлять без дальнейшего наведения изображения.
Размер дренажа
Рекомендуется использовать дренажи малого диаметра, т. к. они более удобны, чем трубки большего диаметра. Однако нет никаких доказательств терапевтического превосходства дренажей малого диаметра перед дренажами большого диаметра.
Раньше рекомендовали использовать дренажи большого диаметра, т. к. было отмечено увеличение частоты закупорки дренажа, особенно густой злокачественной или инфицированной жидкостью. Но в настоящее время большинство врачей используют катетеры меньшего размера (10–14 делений по французской шкале дренажей / French catheter scale (F)). Исследования показали, что они зачастую так же эффективны, как и трубки с отверстием большого диаметра, при этом они удобнее и лучше переносятся пациентом.
При пневмотораксе можно использовать катетеры размера 9F, хотя у некоторых пациентов сброс воздуха может превышать емкость этого небольшого катетера. В случае неэффективного дренирования пневмоторакса из-за чрезмерного сброса воздуха рекомендуется установить дренаж большего диаметра.
В случае острого гемоторакса, тем не менее, по-прежнему рекомендуются трубки большого диаметра (минимум 28–30 F), так как они выполняют двойную функцию: дренирования грудной полости и оценки продолжающейся кровопотери.
Источники:
1. Miller KS, Sahn SA. Review. Chest tubes. Indications, technique, management and complications. Chest 1987;91:258–64. [IV]
2. Parmar JM. How to insert a chest drain. Br J Hosp Med 1989;42:231–3. [IV]
3. Treasure T, Murphy JP. Pneumothorax. Surgery 1989;75:1780–6. [IV]
4. Westaby S, Brayley N. Thoracic trauma — I. BMJ 1990;330:1639–44. [IV]
5. Harriss DR, Graham TR. Management of intercostal drains. Br J Hosp Med 1991;45:383–6. [IV]
6. Iberti TJ, Stern PM. Chest tube thoracostomy. Crit Care Clin 1992;8:879–95. [IV]
7. Quigley R.L. Thoracentesis and chest tube drainage. Crit Care Cli 1995;11:111–26. [IV]
8. Tomlinson MA. Treasure T. Insertion of a chest drain : how to do it. Br J Hosp Med 1997;58:248–52. [IV]
9. Millikan JS, Moore EE, Steiner E, et al. Complications of tube thoracostomy for acute trauma. Am J Surg 1980;140:738–41. [III]
Хирургия для медсестер. Пункции и дренажи.
Техника проведения пункции
Место пункции обрабатывают этиловым спиртом и спиртовым раствором йода. Проводят анестезию кожи 2% раствором новокаина. Грудину прокалывают иглой Кассирского на уровне прикрепления III—IV ребра по срединной линии или пунктируют рукоятку грудины. Иглу вводят быстрым вращательным движением. При прохождении её через слой коркового (компактного) вещества и попадании в губчатое (костномозговое пространство) появляется ощущение провала. После извлечения мандрена к игле присоединяют шприц и насасывают не более 0,2—0,3 мл костномозговой взвеси. Затем иглу извлекают из грудины. На место прокола накладывают стерильную салфетку и закрепляют лейкопластырем.
Содержимое шприца выдавливают в чашку Петри и готовят мазки на предметном стекле. Мазки высушивают, фиксируют, окрашивают по Романовскому и изучают под микроскопом
Пункция брюшной полости, или абдоминальная пункция
К абдоминальной пункции (лапароцентезу) прибегают в диагностических сомнительных случаях тупой травмы живота и груди, при подозрении на проникающий характер ранений заднебоковой стенки живота или торако-абдоминальное ранение.
Исследование нацелено на обнаружение в полости брюшины крови, желчи, желудочного или кишечного содержимого, свидетельствующих о наличии внутренних повреждений. Чувствительность метода при тщательном исполнении превышает 90%.
Брюшную стенку под местной анестезией пунктируют толстой иглой или троакаром. При подозрении на травму печени игольную пункцию выполняют в области правого бокового канала, куда чаще затекает кровь. У женщин пункция брюшной полости может быть произведена через задний свод влагалища
Троакарный лапароцентез обычно выполняют в инфраумбиликальной зоне по средней линии живота, хотя для этого может быть избрана любая другая точка вне проекции эпигастральных сосудов, достаточно удаленная от послеоперационных рубцов на брюшной стенке. Использование методики шарящего катетера расширяет возможности слепой ревизии живота. При этом вводимую через гильзу троакара прозрачную пластиковую трубку поочередно проводят в различные отделы брюшной полости, производя пробные отсасывания. Для исключения ложноотрицательного результата исследования, когда небольшое количество патологического содержимого аспирировать не удается, следует ввести в брюшную полость 500—800 мл изотонического раствора хлорида натрия, который затем постепенно отекает по дренажной трубке, либо его аспирируют. Розовое окрашивание жидкости свидетельствует о наличии там некоторого количества свободной крови. Лабораторное исследование промывной жидкости даёт более точную характеристику патологического содержимого в полости брюшины.
Прокол брюшной стенки не требует сложного инструментального оснащения, быстро и легко выполним в условиях любого стационара, благодаря чему широко используется в клинической практике для разрешения диагностических сомнений, прежде всего при травмах живота.
Пункция мочевого пузыря
Пункция проводится при острой задержке мочи в случае невозможной катетеризации и при цистографии.
Перед манипуляцией сбриваются волосы над лобком, пальпаторно и перкуторно определяются границы мочевого пузыря. Пациент укладывается на спину с приподнятым тазом. Прокол производится строго по средней линии живота на 2 см выше симфиза. Мочу удаляют постепенно, прижимая зажимом дренажную трубку, присоединённую к пункционной игле, чтобы избежать быстрого падения внутрибрюшного давления. После удаления мочи мочевой пузырь через пункционную иглу можно промыть стерильным раствором фурацилина.
Опасность повреждения брюшины и органов при пункции незначительная, поскольку растянутый мочевой пузырь отодвигает складку брюшины к верху.
Для профилактики цистита необходимо 2 раза в день промывать мочевой пузырь через введённый катетер тёплым раствором фурацилина 1:5000.
Проводят обработку кожных покровов в области прокола раствором антисептика, затем местное обезболивание путём введения анестетика внутрикожно, подкожно и по ходу прокола. Специальной иглой с мандреном выполняют пункцию субарахноидального пространства в сагиттальной плоскости параллельно остистым отросткам (под небольшим углом). Срез иглы должен быть ориентирован параллельно длине тела. Костная преграда, как правило, возникает при отклонении от средней линии. Часто при прохождении иглы через жёлтые связки и твёрдую мозговую оболочку отмечают ощущение провала. При отсутствии такого ориентира положение иглы можно проверить по появлению ликвора в павильоне иглы, для этого нужно периодически вынимать мандрен.
При появлении типичных корешковых болей в процессе введения иглы процедуру следует немедленно прекратить, иглу извлечь на достаточное расстояние и провести пункцию с некоторым наклоном иглы в сторону контралатеральной ноги. Если игла упирается в тело позвонка, необходимо подтянуть её на 0,5-1 см. Иногда просвет иглы может прикрыть корешок спинного мозга, в этом случае может помочь лёгкое вращение иглы вокруг её оси и её подтягивание на 2-3 мм. Иногда даже при попадании иглы в дуральный мешок ликвор получить не удаётся в связи с выраженной ликворной гипотензией. В этом случае помогает приподнимание головного конца, можно попросить больного покашлять, применить компрессионные пробы. При многократных пункциях (особенно после химиотерапии) в месте проколов развивается грубый спаечный процесс. Если при соблюдении всех правил появления ликвора добиться не удалось, целесообразна попытка провести пункцию на другом уровне. Редкими причинами невозможности осуществить люмбальную пункцию бывают опухоль позвоночного канала и далеко зашедший гнойный процесс.
Пункция мягких тканей
Пункция может быть рекомендована с целью диагностики в случае обнаружения патологических изменений в мягких тканях. Полученный материал (жидкость или ткань) в дальнейшем направляется на цитологической исследование, направленное на определение наличия или констатацию отсутствия злокачественных клеток. Данный метод исследования является единственным наиболее точным методом обнаружения рака мягких тканей. Кроме того, методом пункции обнаруживаются абсцессы мягких тканей.
Пункция мягких тканей позволяет определить наличие гнойного содержимого и характер инфекции в очаге воспаления. Подтвердить доброкачественность новообразований в мягких тканях тоже можно, используя метод пункции.
С лечебной целью методом пункции вводят различные лекарственные препараты в патологические участки мягких тканей. Методом пункции можно излечивать жидкостные кисты мягких тканей.
Перед отсасыванием дают вдыхать кислород, закапывают в трахею 3-5 мл теплого стерильного раствора гидрокарбоната натрия, чтобы разжижить густую слизь. Еще лучше разжижают мокроту растворы ферментов (химотрипсин). По назначению в трахеостому вводят раствор антибиотиков. При трахеостоме в легкие попадает неувлажненный и неподогретый воздух, что приводит к высыханию слизистой оболочки дыхательного дерева. Поэтому необходимо принять меры к увлажнению воздуха в палате (специальный увлажнитель, развешивание мокрых простынь), показаны периодические ингаляции аэрозолей. Длительное пребывание трахеостомической трубки может быть причиной трахеобронхита, предотвратить который может лишь хороший уход за свищом. Кожу вокруг свища надо тщательно обрабатывать: осушивать, смазывать пастой Лассара. Надо предупредить больного, что при трахеостоме он не сможет разговаривать.
Отсасывающий дренаж из плевральной полости
Отсасывающий дренаж является основополагающим вмешательством в грудной полости. Если это вмешательство проведено тщательно, то возможность послеоперативных осложнений снижается до минимума, и многие тяжелые, опасные для жизни заболевания будут исцелены. При неправильном применении дренажа выздоровление не наступит, могут развиться септические осложнения. Дренажно-отсасывающий аппарат состоит из дренажной трубки, которая вводится в плевральную полость, и из соединяемой с дренажем отсасывающей системой. Число применяемых отсасывающих систем очень велико.
Трубка отсоса
Для отсасывающего дренирования плевральной полости применяют различные резиновые и синтетические трубки.
Для наиболее часто применяемого дренирования используют резиновую трубку длиной около 40 см с несколькими боковыми отверстиями у концевой части. Эту трубку помещают вдоль легкого (от основания до верхушки) и проводят над диафрагмой из плевральной полости наружу. Дренаж прикрепляют к коже узловатым П-образным швом. При удалении отсасывающего дренажа нитки завязываются еще раз, и тем самым герметически закрывается отверстие в груди. Выгодным является трехстволь ный катетер для отсасывания (Viereck), обеспечивающий свободную проходимость вставляемой внутрь трубкой.
Введение отсасывающего дренажа
В грудной клетке между двумя плевральными листками внутриплевральное давление ниже атмосферного. Если между плевральными листками попадет воздух или жидкость, то нормальное физиологическое состояние может быть восстановлено только длительным отсасывающим дренированием. Для отсасывания плевральной жидкости при рецидивирующем пневмотораксе и для лечения эмпиемы применяется закрытая дренажная система. Этот дренаж теперь обычно вводят в межреберье через троакар. Толщина трубки дренажа определяется в соответствии с консистенцией отсасываемого вещества (воздух, а также водянистая жидкость или серозная, фибринозная, кровянистая, гнойная жидкость).
На дренаже краской или ниткой отмечают то место, до которого он будет введен. Размер троакара должен соответствовать величине дренажа. Целесообразно иметь, по крайней мере, три троакара различных размеров с подходящими для него трубками 5, 8 и 12 мм в диаметре. Перед введением троакара надо убедиться в том, что выбранная дренажная трубка легко проходит через него.
Место кожного разреза ифильтрируется новокаином до плевры. Пробной пункцией в обозначенном месте убеждаются, что здесь действительно есть искомый воздух или жидкость. Ассистент придает больному необходимое положение: больной должен сидеть и упираться на высоко поднятый операционный стол, чтобы область пункции максимально выпирала, и выбранное межреберье было, по возможности, расширено. Скальпелем разрезается кожа на протяжении чуть больше размера троакара. Затем троакар сильным движением вводят по верхнему краю ребра в плевральную полость. После удаления троакара не затрудненное выделение жидкости или свободное вхождение и выхождение воздуха свидетельствует о правильном его введении. Проводят дренаж и удаляют трубку троакара. Если не убеждены, что дренаж находится на правильном месте, следует, чтобы предупредить прокол троакаром легкого, сердца или крупного сосуда, произвести пункцию повторно с проведением всех мероприятий для ее локализации под рентгеновским контролем.
Перед закрытием каждого торакотомического отверстия в плевральную полость вводят дренаж, который выводится наружу над диафрагмой через отдельное отверстие в межреберье. Через отверстие размером около 1—2 см в плевральную полость под контролем глаз и под защитой левой руки проводят корнцанг, чтобы обеспечить правильное положение дренажа изнутри. Дренаж протягивают корнцангом через грудную стенку изнутри наружу. Обращают внимание на то, чтобы свободный от отверстий отрезок дренажа находился в грудной полости хотя бы па 5 см. Если же фиксация дренажа к коже нарушается, то он выскальзывает наружу, и первое боковое отверстие появляется вне плевральной полости над кожей. При этом закрытая система превращается в открытую, отсасывание становится неэффективным, часто возникает пневмоторакс.
Отсасывающие системы
Существуют т. н. индивидуальные («bed side») и централизованные отсасывающие системы. Отсасывающее действие благодаря гидростатическому эффекту может быть получено трубкой, опущенной под воду, водяным или газовым насосным устройством (в этом случае действие основывается на вентильном эффекте) или электрическим насосом. Как при индивидуальной, так и при центральной системе должно быть обеспечено индивидуальное регулирование. Если выхождение воздуха из легкого незначительно, то благодаря ее простоте еще и сегодня успешно применяют систему дренирования по Biilau, которая может быть достаточной и для расправления легкого. Погруженная под воду (дезинфицирующий раствор) стеклянная трубка снабжается вентилем, приготовленным из пальца, отрезанного от резиновой перчатки, который предохраняет от обратного засасывания. В системе Biilau при перемещении бутылей под кроватью в целях создания отсасывающего эффекта используется физический закон сообщающихся сосудов.
Современным требованиям лучше всего соответствует воздушный насос Fricar. Это устройство может работать многие дни непрермино и не нагреваясь. Сила отсасывающего эффекта может точно регулироваться.
Центральные отсасывающие устройства запускаются системой кислородных банок или мощной отсасывающей помпой. Система отходящих трубок при необходимости обеспечивает больничные отделения, находящиеся на разных этажах. В зависимости от потребности может быть подключено необходимое число больничных кроватей. Работающая на кислороде система имеет то преимущество, что отсасывание и подача кислорода к отдельным больничным кроватям обеспечивается той же самой системой трубок. Отсасывающее действие обеспечивается вентильной трубкой, вмонтированной по ходу потока кислорода. При этом, однако, не достигается того эффекта, который производится центральной отсасывающей помпой.
Индивидуальная регулировка может осуществляться краном дозиметра, соединенного с хорошо функционирующим манометром, или производится через т. н. систему из трех бутылок. Последнюю можно легко приготовить самим. Эта система имеет еще и то преимущество, что может легко и надежно создавать совсем низкий отсасывающий эффект (от 10 до 20 см вод. ст.). С помощью фабричных манометров редко можно достичь столь низких величин давления.
Показания к отсасывающему дренированию
Спонтанный и травматический пневмоторакс, гемоторакс
Спонтанный пневмоторакс наступает в молодом возрасте, чаще вследствие разрыва одиночных легочных альвеол в верхушке легкого, у более пожилых — как следствие разрыва пузырьков альвеол при диффузной эмфиземе. Вследствие того, что число больных эмфиземой постоянно увеличивается, число случаев спонтанного пневмоторакса становится все более частым. То же самое относится и к транспортным происшествиям, результатом которых являются закрытые повреждения в грудной полости, которые часто протекают с пневмотораксом или гемотораксом.
Правильно проведенная плевральная пункция при спонтанном пневмотораксе практически безопасна, а ее польза вряд ли может оспариваться. Если полностью прекратится поступление воздуха из поврежденного легкого и закроется место перфорации, то может удастся простой закрытой пункцией полностью удалить воздух, создававший пневмоторакс. Если же пневмоторакс после пункции (даже повторной) рецидивирует, то следует применить дренаж с длительным отсасыванием. Возобновление пневмоторакса, даже после длительного дренирования с отсасыванием,может быть надежно устранено только оперативным путем.
Травматический пневмоторакс чаще всего является следствием перелома ребер. Когда отломок ребра ранит легкое, то чаще всего из него выходит значительное количество воздуха, возникает напряженный пневмоторакс. Одновременно может возникнуть подкожная или даже медиастинальная эмфизема. Спонтанный пневмоторакс может также возникнуть при разрыве легочных альвеол или вследствие тупого воздействия на эмфизематозно измененное легкое. Поэтому у больных эмфиземой легких повреждения грудной клетки часто связаны с возникновением пневмоторакса, нередко тяжелого напряженного пневмоторакса. Принципы лечения спонтанного и травматического пневмоторакса одинаковы.
Если клинические симптомы указывают на напряженный пневмоторакс (тяжелая дыхательная недостаточность, подкожная эмфизема, смещение средостения), то следует незамедлительно произвести дренирование плевральной полости. Если этих симптомов нет, то производят закрытую пункцию и отсасывают воздух. После этого иглу оставляют введенной в плевральную полость, а ее насадку соединяют с манометром и определяют давление в плевральной полости (выше ли оно или ниже атмосферного). Если давление в плевральной полости определяется стрелкой манометра в позитивном направлении, значит, продолжается выделение воздуха в плевральную полость, и, следовательно, необходимо дренирование. Этот вопрос можно, конечно, решить и путем рентгенологического исследования. Если имеет место тотальный пневмоторакс, то дренажи вводят в двух различных местах. Один из них идет по задней подмышечной линии над диафрагмой в VII-VIII межреберье, другой вводят по срединно-ключичной линии между 1 и II ребром. По нашему опыту, дренаж, введенный под ключицу, лучше выполняет задачу расправления верхушки легкого.
При инкапсулированном отграниченном пневмотораксе следует вводить дренаж локализовано, под контролем рентгена после проведения пробной пункции.
Эмпиема плевры
Принцип лечения эмпиемы не зависит от возбудителя заболевания. Он заключается в склеивании плевральных листков и устранении полости эмпиемы путем раннего дренирования и отсасывания жидкости. Лечение отсасыванием из плевральной полости сочетается с нацеленной локальной хе.мотерапией, исходящей из определения возбудителя и его устойчивости к применяемым лекарственным средствах. Большая часть эмпием происходит в результате инфекции эксудата. При этом определенную роль играет неправильное и недостаточное отсасывание из плевральной полости. В тех случаях, когда в плевральной полости образуются карманы с отграниченной жидкостью, их полное опорожнение становится все труднее, сложнее, инфицирование более вероятно. В таких случаях полное выздоровление может быть обеспечено только операцией.
Лечение отсасыванием может не удастся по двум причинам: одной из них является наличие плевральных шварт, другой — бронхоплевральный свищ.
Плевральные шварты часто являются следствием недостаточного опорожнения плевральной полости. Когда уже в плевральной полости образовались шварты и стенки полости эмпиемы утолщены, остается мало шансов устранить эмпиему отсасыванием жидкости. Возможность расправить легкое при этом также весьма спорно. В таком случае дренаж с отсасыванием является подготовительным мероприятием перед неизбежной операцией. Радикальная операция (декортикация) проводится лишь после улучшения общего состояния больного путем промывания плевральной полости и направленной антибиотикотерапии.
Бронхоплевральный свищ снижает эффективность отсасывания и тем самым перспективу расправления легкого. В тех случаях, когда имеется большой бронхиальный свищ и его закрытие противопоказано (например, прорыв каверны, распад опухоли, разрыв кистозного, потерявшего эластичность эмфизематозного легкого), нельзя ожидать успеха от применения отсасывания. С другой стороны, отсасывание может быть применено и в случаях, когда показана операция. У больных преклонного возраста, при низкой общей резистентности и возможности возникновения тяжелых осложнений, операция становится невозможной. Тогда остается оставить у больного постоянный дренаж.
При хронической эмпиеме плевры следует вводить дренаж в плевральную полость в ее наиболее низком месте. Употребляются дренажи большого диаметра, чтобы густая жидкость не закрыла просвет и было бы легко производить промывание плевральной полости. Часто на том участке, где будет введен дренаж, производят резекцию ребра (2—3 см).
Послеоперационное отсасывание из плевральной полости
В целях удаления из плевральной полости жидкости, накапливающейся после торакотомии, и поддержания нормального внутриплеврального давления следует иметь наготове отсасывающий дренаж.
Если при плевральных операциях и медиастинальных, трансторакальных вмешательствах на пищеводе, желудке, сердце и крупных сосудах не было повреждения легкого, то можно закрывать грудную клетку с введением в плевральную полость одного перфорированного дренажа. Дренаж проводят над диафрагмой по средней подмышечной линии с установлением его плеврального конца на уровне верхушки легкого.
Два дренажа вводят в плевральную полость, если при разъединении сращений было повреждено легкое, а также после резекции или эксцизии ткани легкого. В таких случаях один из дренажей вводят по передней, а второй — по задней подмышечной линии. Применение третьего дренажа может считаться относительно целесообразным при подведении его к месту анастомоза пищевода или бронха или при выполненной в сочетании с резекцией легкого торакопластике (для отсасывания из подлопаточного пространства).
После удаления легкого в плевральную полость вводят один дренаж диаметром 12—15 мм и помещают его в нижней части полости так, чтобы отрезок дренажа длиною 10—12 см был снабжен 2—3 боковыми отверстиями. Активное отсасывание через этот дренаж запрещено.
После срединной стернотомии ретростернально вводят дренаж и выводят второй его конец в эпигастрии.
Степень интенсивности и длительность отсасывания
Степень интенсивности отсасывания через дренаж из плевральной полости зависит от причины возникновения заболевания, состояния легкого и характера операции. Решающее значение имеет поступление воздуха из легкого в плевральную полость. Если это имеет место, то из плевральной полости за единицу времени следует отсасывать большее количество воздуха, чем туда поступает. Только таким путем можно достичь склеивания плевральных листков. На практике, однако, это часто не выполнимо. Если соединение бронха с плевральной полостью значительно (например, в случае бронхиального свища), то добиться цели интенсивным отсасыванием не удается. Если же увеличить отсасывающую силу, то параллельно этому у больного будет нарастать дыхательная недостаточность из-за «похищения воздуха» из дыхательного объема. Несмотря на это, легкое не сможет быть расправлено. В таких случаях неизбежна операция.
При повреждениях легкого или после операции на легких выхождение воздуха происходит чаще всего из отверстия величиной с булавочный укол. В таком случае показано специализированное отсасывание. У детей и подростков в связи с тем, что у них паренхима легких здоровая, не поражена фиброзом и эмфиземой, не играет роли, с какой силой производится отсасывание. Все равно, отсасывают ли с интенсивностью в 25 см вод. ст. или простым подводным дренажом, легкое расправится через 24—48 часов. Дренаж можно удалить через 48—72 часа. В этом преимущество эластической ткани способного к ретракции легкого у молодых больных. При эмфизематозном легком у пожилого человека дело состоит иначе. Отверстия с булавочный укол превращаются в зияющие дыры в легком, так как окружающая их ткань не способна сокращаться. Если попытаться путем повышения интенсивности отсасывания сократить поток воздуха, поступающею из поврежденного легкого, то можно легко получить парадоксальный эффект. Поступление воздуха из легкого будет увеличиваться. Маленькие отверстия, вследствие длительного отсасывания, стабилизируются и превращаются в свищи.
Что же предпринять в таких случаях? Начинают не интенсивное отсасывание из плевральной полости (5—6 см вод. ст.) и обращают внимание на то, чтобы не возник напряженный пневмоторакс. Благодаря этому образующийся фибрин заклеивает небольшие отверстия в легком. Уже через 24 часа начинает определяться уменьшение выхождения воздуха из поврежденного легкого. Интенсивность отсасывания можно несколько увеличить. На четвертые сутки уже можно отсасывать с интенсивностью в 10 см вод. ст., если же не возникнет непредвиденных осложнений, то на 4-5 день можно извлечь дренаж.
Такие же принципы соблюдаются при лечении отсасыванием спонтанного и травматического пневмоторакса.
При значительном поступлении воздуха из эмфизематозного легкого начинают осторожно, производить отсасывание с постепенным повышением его интенсивности. Если же после многодневного лечения отсасыванием выхождение воздуха из легкого не прекращается, то рекомендуется сразу предпринять операцию, не дожидаясь развития инфекции в плевральной полости. Если отсасывание из плевральной полости продолжается больше недели, развитие инфекции становится реальным.
В тех случаях, когда больной не подвергается операции из-за низкой общей резистентности, остается продолжать отсасывание из плевральной полости. Продолжительное и специализированное отсасывание под прикрытием медикаментозного лечения может оказаться более или менее эффективным. Плевральные листки склеиваются полностью или частично. Остаются только небольшие ограниченные полости, не приводящие к осложнению. Дренаж может быть извлечен.
При лечении эмпиемы плевры длительное применение отсасывающего дренажа является общераспространенным методом. Полость эмпиемы становится постепенно все меньше и меньше, количество жидкости уменьшается, и под конец она может стать бактериологически стерильной. Если ежедневное количество извлекаемой из плевральной полости жидкости не превышает 10—15 мл, то отсасывание прекращают, дренаж укорачивают, но оставляют до полного закрытия остаточной полости.