Что такое дренирование брюшной полости
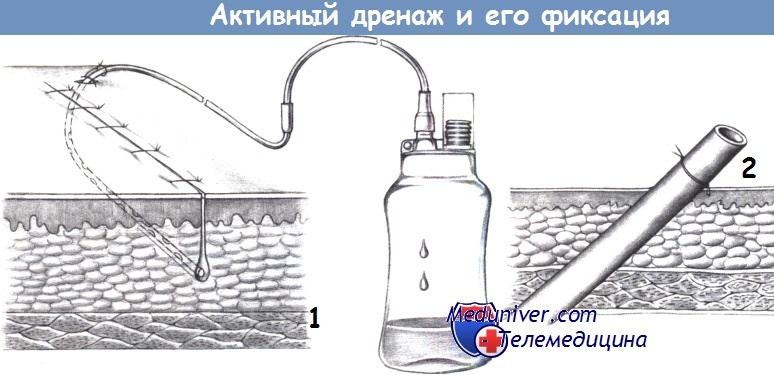
а) Активный дренаж. Активный дренаж производит постоянную аспирацию и в основном используется в подкожной клетчатке и мышечных ранах. Бутыль, присоединенная к трубке дренажа в закрытой системе, имеет аспирационный сильфон, который поддерживает отрицательное давление и расширяется, когда давление в системе выравнивается.
Пластиковый материал активного дренажа жесткий, его не следует использовать возле ранимых тканей. Активный дренаж обычно оставляется на месте в течение 48 часов.
б) Фиксация дренажа. Каждый дренаж необходимо фиксировать к коже во избежание его случайного смещения и предотвращения постоянного скольжения наружу и внутрь. Поэтому важно, чтобы фиксирующий шов не имел длинного мостика между кожей и дренажом.
в) Дренажи брюшной полости. Дренажи брюшной полости устанавливаются либо в качестве индикаторов, либо для эвакуации жидкости, позволяя получить раннее предупреждение о каком-либо осложнении (послеоперационном кровотечении, несостоятельности анастомоза, инфекционном процессе) или отводя кровь и раневое отделяемое.
Такие дренажи работают при переполнении, а некоторые их типы имеют конструкцию, поддерживающую транспорт жидкости с помощью капиллярных сил.
В наше время обычно используются очень гибкие пластические материалы, такие как силикон, латекс и полиуретан. Жесткие материалы, такие как резина, несут в себе значительный риск развития аррозии даже через относительно небольшое время.
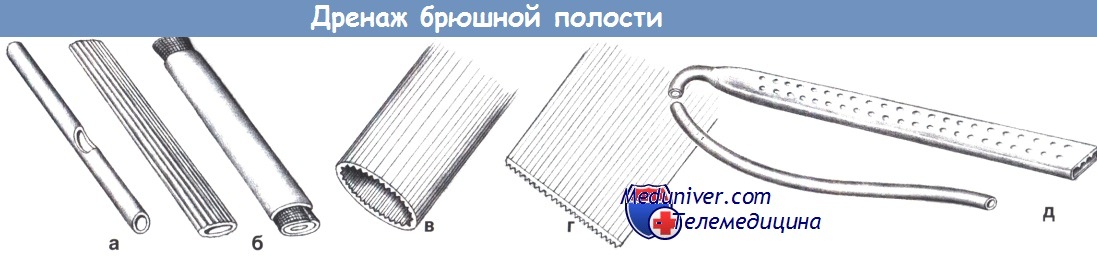
Обычные виды дренажей включают трубчатый дренаж с боковыми отверстиями (а), дренаж Пенроуза с вставленной марлевой лентой или без нее (б), дренаж easy-flow (в), листовой дренаж easy-flow (г) и дренаж Джексона-Пратта (д) и его разнообразные модификации.
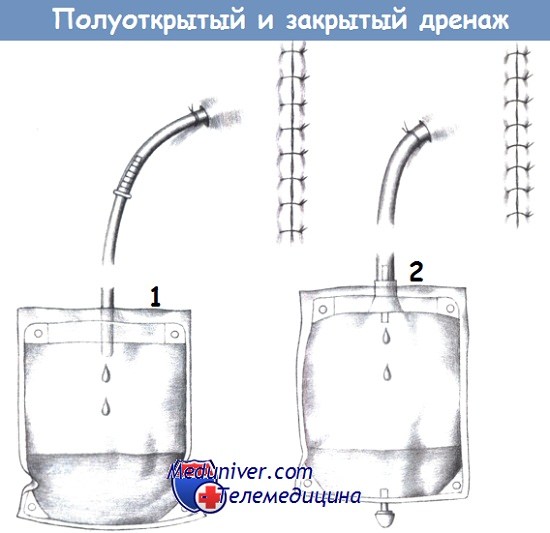
д) Закрытые дренажи. Закрытые дренажные системы устраняют какой-либо риск контаминации вследствие случайного отсоединения. Недостаток такой дренажной системы заключается в необходимости ее введения снаружи.
е) Области дренирования в брюшной полости. В положении пациента лежа на спине жидкость скапливается в наиболее глубоких местах брюшной полости (а). Это, прежде всего, карман Дугласа, оба поддиафрагмальных пространства, подпеченочное пространство, правый и левый боковой каналы. Еще одной полостью, в которой может скапливаться жидкость, является сальниковая сумка (б).

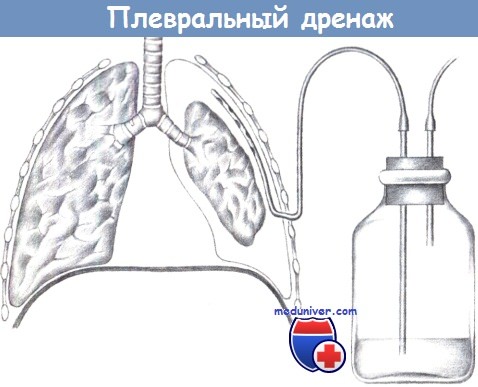
ж) Плевральный дренаж. Плевральный дренаж снабжен клапаном, позволяющим секрету, крови или воздуху выходить из плевральной полости без проникновения в нее воздуха извне. В отличие от других дренажей, стенки плеврального дренажа должны быть достаточно толстыми, чтобы не спадаться при значительной разнице давлений. Дренаж следует надежно фиксировать к грудной стенке.
Рядом с установленным плевральным дренажом всегда должен находиться зажим для срочного пережатия дренажа в случае его случайного отсоединения. Для активной эвакуации к плевральному дренажу подсоединяется аспирирующее устройство, создающее давление 15-20 см водн. столба.
Давление открытия плеврального дренажа определяется расстоянием между уровнем жидкости в дренажной бутыли и отверстием в трубке ниже уровня жидкости.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Медицинские интернет-конференции
Языки
Дренирование брюшной полости с помощью комбинированного влацефанового дренажа
Чирков Р.Н., Артамонов В.В.
Резюме
На протяжении многих столетий проблема дренирования брюшной полости остаётся актуальной в настоящее время. Постоянный рост числа хирургических вмешательств, вследствие широкого распространения хирургической патологии и травматизма предопределяют обоснованную постоянную разработку хирургических технологий и усовершенствование дренажных систем и конструкций. В практической хирургии распространено использование трубчатых силиконовых и поливинилхлоридных дренажей различного диаметра. Кроме этого, выполнение оперативных вмешательств обширных по своему объёму, а также вмешательств, выполняемых на поврежденных тканях, требуют более эффективного дренирования.
Ключевые слова
Введение
Хирургическое лечение пациента определяется целым рядом факторов, таких как, степень распространённостью патологического (травматического) процесса, адекватностью хирургического пособия, а также дренированием зоны манипуляции в брюшной полости и забрюшинном пространстве. Общеизвестен факт, что вокруг трубчатого дренажа образуется фибриновая пленка уже через 2 суток после операции, так, что формируется канал, что заметно снижает выделительную (эвакуационную функцию) способность дренажа. Пролонгированное дренирование в значительной степени позволяет ускорить процесс очищения раны.
Создание эффективного дренажного устройства.
Материал и методы
Материалы и методы. В качестве материала для дренажа использовали влацефан, который благодаря своим свойствам является инертным по отношению к биологическим тканям.
Разработана и запатентована форма дренажа. Этот дренаж представляет собой пучок из нескольких связанных между собой ацетатцеллюлозных лент (длина ленты 25 см и ширина – 1,5 см), таким образом, что образуются длинная (15 см) и короткая (10 см) части. Длинная часть устанавливается в зону дренирования в брюшной полости раскрываясь по типу «веера». Короткая часть дренажа остается снаружи.
В клинической части работы проведен анализ лечения 50 пациентов с перитонитом различной этиологии. Возраст больных составил от 25 до 65 лет. Среди причин перитонита можно было выделить перфоративную язву желудка и двенадцатиперстной кишки, перфоративный аппендицит, диастатический разрыв толстой кишки на фоне кишечной непроходимости, перфоративный холецистит. Больные обращались за медицинской помощью в сроки от 2 часов до 2 суток от начала заболевания. Все пациенты были разделены на две группы. Первую группу (n-27) составили пациенты, которым дренирование брюшной полости осуществлялось традиционно силиконовыми дренажными трубками различного диаметра. Вторую группу (n-23) составили пациенты, которым брюшную полость дренировали нашим дренажом.
Летальность в первой группе после лечения составила 14,8% (4 пациента), во второй группе – 4,3% (1 пациент). Причиной смерти у 3 пациентов явилась массивная тромбоэмболия легочной артерии, у 2 прогрессирующий перитонит с развитием синдрома полиорганной недостаточности.
В качестве изучаемых показателей мы выделили 3 основных: дебит отделяемого, скорость санации экссудата, формирование фибринового канала вокруг дренажа.
Результаты
Результаты и обсуждение: исследуемую когорту больных составили пациенты с гнойно-фибринозным перитонитом. У всех пациентов был распространенный перитонит.
Оперативное вмешательство заключалось в устранении причины перитонита и санации брюшной полости. У пациентов с перфоративной язвой (n-17) выполнялось её ушивание. При перфоративном аппендиците (n-12) выполнялась аппендэктомия. Причиной диастатического разрыва кишки была обтурационная кишечная непроходимость на фоне рака сигмовидной кишки у 5 пациентов и рака ректосигмоидного отдела у 3. В ходе оперативного вмешательства устраняли источник перитонита традиционными способами. Санация брюшной полости проводилась путем её двукратного промывания раствором хлоргексидина. Общий объём раствора 5 л.
Пациентам первой группы после санации брюшная полость дренировалась по следующей схеме: дренаж к источнику перитонита и дренажи в отлогие места брюшной полости (поддиафрагмальные пространства, полость малого таза, подпеченочное пространство). Общее количество силиконовых трубчатых дренажей установленных одному пациенту составило не более 5. Сигарообразные дренажи-тампоны по Пенроузу не использованы.
Пациентам второй группы наш дренаж устанавливался по следующей схеме: через контрапертуру по правой средней подмышечной линии на середине расстояния между нижним крем реберной дуги и крылом подвздошной кости (таким образом дренировались правое поддиафрагмальное, подпеченочное пространства, правый боковой канал, малый таз). Слева по тому же принципу устанавливался ещё один дренаж (таким образом, дренировались левое поддиафрагмальное пространство, левый боковой канал и малый таз).
Все пациенты первой группы были подвергнуты релапаротомии на 1 сутки после первого оперативного вмешательства. Четыре пациента из второй группы также были подвергнуты релапаротомии (источником перитонита был диастатический разрыв кишки).
Необходимость программной санации брюшной полости была обусловлена сохранявшейся клинической картиной перитонита.
Что такое дренирование брюшной полости
Роль дренирования брюшной полости после травмы относится к наиболее спорным темам. Существует убедительное подтверждение, что использование пассивных дренажей связано с повышенным риском сепсиса. Однако применение закрытых аспирирующих дренажей не увеличивает риск внутрибрюшных осложнений, и доказано, что при обширных повреждениях печени или поджелудочной железы они уменьшают риск инфекции.
В перспективном рандомизированном исследовании 482 повреждений печени, Fabian et al. сообщили о частоте околопеченочных абсцессов 6,7% у пациентов без дренажей, 3,5% — с закрытыми активными дренажами и 13% — с пассивными дренажами.
Закрытые аспирирующие дренажи могут потребоваться для мониторинга внутрибрюшного кровотечения или при высоком риске несостоятельности шва полого органа. Авторы считают, что при травме допустимо широкое использование дренажей в областях даже с минимальным кровотечением, особенно при наличии сочетанного повреждения полого органа.
Без дренажа кровь в присутствии контаминации брюшной полости может создать благоприятные условия для внутрибрюшной инфекции. Закрытые дренажи можно также устанавливать в местах тампонады для ограничения последствий по разным поводам. Во-первых, важно отслеживать эффективность тампонирования и, при необходимости, вернуть пациента в операционную для ревизии или выполнить ангиографическое вмешательство. Во-вторых, наличие дренажей помогает объяснить источник падения уровня гемоглобина, особенно в присутствии других тяжелых внебрюшных повреждений, таких как переломы таза и длинных костей.
В-третьих, присутствие дренажей может предотвратить развитие синдрома замкнутого пространства в брюшной полости, развивающегося даже в случае закрытия брюшной стенки с использованием трансплантата. Тем не менее, возможна окклюзия дренажа, что создает ложное чувство безопасности.
Закрытие живота после лапаротомии
Апоневроз брюшной стенки закрывается непрерывным нерассасывающимся швом без значительного натяжения. Удерживающие швы не играют роли, по крайней мере, при первичной лапаротомии. Они болезненны и часто вызывают непереносимую боль и местные осложнения; они также не снижают частоту послеоперационных грыж. Удерживающие швы могут помочь при последующих лапаротомиях при наличии фасциита, препятствующего стандартному ушиванию апоневроза. Обращение с кожной раной при наличии обильной кишечной контаминации или перфорации ободочной кишки трактуется по-разному.
В перспективном исследовании 100 пациентов с огнестрельными ранами ободочной кишки и первичным закрытием раны частота раневой инфекции была 11%. Однако в другом перспективном рандомизированном исследовании из клиники авторов частота раневой инфекции в группе из 26 пациентов с повреждениями ободочной кишки и закрытием кожной раны была 65% по сравнению с 36% в группе из 22 пациентов, у которых кожная рана оставлялась открытой. Роль первичного закрытия кожи на подкожных дренажах не ясна и требует дальнейшей оценки.
В присутствии отека кишечника или большой забрюшинной гематомы закрытие брюшной стенки часто невозможно или может привести к синдрому замкнутого пространства. У пациентов, которых лечили согласно принципам ограничения последствий повреждений, первичного закрытия живота следует избегать из-за высокой встречаемости синдрома замкнутого пространства брюшной полости. Offner et al. сообщили о частоте синдрома замкнутого пространства 80% после первичного закрытия апоневроза в этой группе пациентов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дренировать или нет? Роль дренажа в неотложной абдоминальной хирургии: международный и персональный ракурс (перевод)



История дренирования брюшной полости стара, как и сама хирургия (1). Однако, абдоминальное дренирование, по-прежнему, – предмет дискуссий и постоянного обсуждения. Ещё 100 лет тому назад существовали страстные сторонники дренирования, как Robert Lawson Tait (1845-1899), который сказал: «Сомневаешься – дренируй»! Были и скептики, как J. L. Yates (1905), которые говорили: «Дренирование при общем перитоните физически и физиологически невозможно»! Были и такие, как Joseph Price (1853-1911): «Есть люди, которые пылко защищают дренирование, а есть, которые категорически отрицают. И те и другие по-своему правы».
Прошло 100 лет, в течение которых оперативная хирургия и поддерживающее лечение прогрессировали непрерывно. Но что с дренированием? Стало ли дискуссий и противоречий меньше сегодня? Что ожидает дренирование завтра?
В этом коротком сообщении я пытаюсь ответить на эти вопросы в аспекте дренирования при инфицировании брюшной полости и абдоминальной инфекции. Плановые операции будут упомянуты только в аспекте дискуссии. Чрезкожное дренирование как первичное, так и в послеоперационном периоде, находится в стороне от нашего обсуждения.
Классификация дренажей
Дренажи ставят из лечебных или профилактических соображений.
Лучше, чем обсуждать закостенелую классификацию, посмотреть на проблему дренирования глазами общего хирурга. Какова общепринятая тактика? Какова практика при общих хирургических операциях?
Литература – плохой источник информации о том, насколько распространено абдоминальной дренирование в неотложной хирургии. Анализируя несколько публикаций отдельных клиник или коллективных обзоров о дренировании при специфических состояниях, мы не можем сделать вывод о доминирующих тенденциях. Поэтому мы приводим мнения общих хирургов – членов SURGINET – и результаты международной Интернет-дискуссии (2) по поводу их взгляда на абдоминальное дренирование. Из 700 членов только 70 дали ответ. Хотя это совсем немного, но коррелирует с частотой получения Интернет-ответов при любых опросах в сети.
В опросе приняли участие 71 респондент, все общие хирурги, многие из них не академические специалисты, а зарабатывающие себе практической работой на «хлеб и масло», всего из 23 стран. Более всего (14) – из США, а всего из северной Америки – 18, Западной Европы – 10, Восточной Европы – 7, Азии – 15, включая Израиль и Турцию; Латинской Америки – 15, Австралии и Южной Африки – по 3.
Хирурги, активные в Интернет-опросе, как правило, и в другой деятельности личности более интересующиеся, активные, знакомые с литературой и современной практикой. Результаты опроса отражают противоречия и географические отличия в их хирургической тактике.
Общие ситуации, когда дренаж может быть использован
Острый аппендицит
Табл. 1. Вы ставите дренаж после аппендэктомии при гангренозном аппендиците?
Табл. 2. Вы ставите дренаж при перфоративном аппендиците, когда гноя немного и он присутствует локально?
Табл. 3. Вы ставите дренаж при перфоративном аппендиците с диффузным распространением гноя?
Дренирование при остром аппендиците
В 1979, O’Connor and Hugh в отменном обзоре, заключили: «интраперитонеальный дренаж имеет небольшое значение при флегмонозном, гангренозном или перфоративном аппендиците. Однако, дренаж показан, если имеется ограниченная гнойная полость или гангренозная культя, закрытая несовершенно» (1).
Я не буду перегружать вас деталями всей доступной литературы, так как Petrowsky et al. недавно выпустили прекрасный анализ этих исследований (3). После представления индивидуальных исследований, включая собственный мета-анализ, авторы заключили, что «дренаж не уменьшает частоту послеоперационных осложнений, и даже оказывается вредным в плане образования кишечных свищей (последние наблюдали только у дренированных пациентов). Дренажа следует избегать при любой форме аппендицита» (4).
Дренаж после аппендэктомии при флегмонозном и гангренозном апепендиците не нужен. Большинство хирургов, принявших участие в опросе, понимают это. Что сказано по поводу перфоративного аппендицита с локальным формированием гнойного очага? Из наших респондентов 22% установят дренаж. Как будет показано ниже, «сформированный» или «не вскрывшийся» абсцесс, по мнению большинства хирургов – хорошее показание для установки дренажа. Но абсцесс на фоне перфоративного аппендицита не бывает «не вскрывшимся»: после того, как хирург разрушает его стенку и эвакуирует гной, потенциальное пространство абсцесса заполняют расположенные рядом петли кишки, брыжейка и сальник. Таким образом, источник инфекции удаляют, брюшную полость очищают, проводя её туалет. Далее включается механизм перитонеальной защиты, поддержанный коротким курсом антибиотиков, с полным искоренением бактерий без присутствия раздражающего инородного тела (4).
Неуверенное закрытие аппендикулярной культи, как оправдание для установки дренажа, представляется анахронизмом. Безопасное закрытие возможно даже в редких случаях, когда перфорация происходит у основания отростка, путём наложение шва или сшивающего аппарата на купол слепой кишки.
Из наших респондентов 23% используют дренаж при аппендиците, осложнённом диффузным перитонитом. Однако, как будет ясно позднее, это те же хирурги, которые защищают дренаж при генерализованной внутрибрюшной инфекции. И дренаж в этой ситуации – после контроля за очагом инфекции – представляется бесполезным.
Острый холецистит
Сейчас хирург зачастую выполняет «трудную» лапароскопическую холецистэктомию (ЛХЭ) у больных с запущенным острым холециститом. Препаровка не легка, время значительно, истечение из печени вызывает возмущение. Для окончания процедуры возможен переход к лапаротомии. Остаётся вопрос: резонно ли оставить дренаж в области ложа жёлчного пузыря или под печенью? Треть респондентов ответят «ДА» (табл.4). Обратите внимание, что акцент в вопросе был сделан на выражении «рутинный дренаж». Многие респонденты оставляют его селективно, при неблагоприятном закрытии пузырной культи или при ожидании активной экссудации.
Табл. 4. Вы ставите дренаж после открытой холецистэктомии (ОХЭ) или ЛХЭ по поводу тяжёлого острого холецистита?
Дренаж после холецистэктомии при остром холецистите
Большое проспективное рандоминизированное исследование в 1991 и мета-анализ 1920 больных (ОХЭ), резюмировал 10 сходных исследований. Показано, что при сравнении больных с дренированием и без оного по показателям смертности, реоперации или дренирования ввиду скопления желчи, отличий не было. Раневая инфекция чаще сопутствовала больным с дренированием (5). Таким образом, накануне окончания эры ОХЭ, рутинное дренирование – священная корова жёлчной хирургии – была оставлена во многих центрах.
Какова тенденция при неотложной ЛХЭ? В недавнем исследовании австралийских хирургов в 1/3 случае дренаж оставляли рутинно (6). В другом небольшом рандоминизированном исследовании в сравнении больных с дренированием и без него при ЛХЭ, изучали влияние дренажа на послеоперационную боль и тошноту, в плане удаления остатков газа – и не обнаружили отличий (7). Если рутинное дренирование бессмысленно при ОХЭ, почему оно показано при ЛХЭ? Поэтому Petrowsky et al. (3) не рекомендуют дренаж как при ОХЭ, так и при ЛХЭ. В проспективном исследовании 100 больных, перенесших ЛХЭ при остром холецистите, всем выполняли холесцинтиграфию через сутки после операции. Желчеистечение обнаружили у 8, но все они были бессимптомны (8). Большинство послеоперационных скоплений, будь то желчь, серозная жидкость или кровь, остаются бессимптомными, жидкость всасываются брюшиной и это хорошо известно по УЗИ-исследованиям со времен ОХЭ.
Дренирование значительно более эффективно для удаления желчи, чем кала или гноя. Поэтому логично оставлять дренаж, если хирург беспокоится о возможном желчеистечении. Например, при необходимости субтотальной холецистэктомии, или, когда есть трудности с герметизацией пузырного протока, либо есть подозрение на добавочные жёлчные ходы в зоне ложа жёлчного пузыря, что проявляется в виде желчеистечения с поверхности ложа.
Таким образом, хотя большинство пациентов не нуждаются в дренировании, если хирург беспокоится о возможном желчеистечении или чрезмерном выделении серозной жидкости, дренаж уместен. В большинстве случаев по такому дренажу почти ничего не отделяется. Крайне редко профилактический дренаж становится лечебным в случае обильного и упорного желчеистечения. В тех случаях, когда необходимость в уже установленном дренаже сомнительна, крайне важно убрать его как можно скорее. «Сухой» дренаж на протяжении 24 часов говорит о том, что он свою роль отслужил. Наконец, ещё Howard Kelly (1858-1943) сказал: «Дренаж – это признание дефектной хирургии». Врачи должны быть осмотрительными, чтобы не подтвердить это утверждение на практике: если безопаснее перейти на открытую процедуру и тщательно ушить ультракороткий пузырный проток, чем понадеяться на сомнительное закрытие клипсой и страховочное дренирование, тогда выбор очевиден.
Дренаж после оментопексиии при перфоративной язве
Если Вы произвели безупречное ушивание перфоративной язвы с томпонадой сальником, нужен ли дренаж? 80% респондентов сказали «нет» (табл. 5).
Табл. 5. Вы оставите дренаж после ушивания перфоративной язвы с томпонадой прядью сальника?
Литературные данные ограничены. Pai et al. [9] в своём сообщении наиболее информативны. В лечении перитонита множественное дренирование не уменьшает частоту внутрибрюшного скопления жидкости и формирования абсцессов, не улучшает послеоперационные результаты. Дегерметизацию ушитого отверстия наблюдали у 4 больных с дренажом (5,3%) и 1 – без дренажа (2,3%). Все они умерли. Рана вокруг дренажа нагноилась у 10% больных. Одному потребовалась лапаротомия для освобождения петли тонкой кишки, закрученной вокруг трубки. У другого развилось кровотечение из дренажного отверстия. Исходя из собственного опыта и данных литературы, Petrowsky at al установили, что «ушивание перфоративной язвы с томпонадой сальником безопасно и без профилактического дренажа, рутинное дренирование не может быть рекомендовано» (3).
Неотложные операции на толстой кишке
Вопросы дренирования после неотложной резекции перфорированной сигмы без первичного анастомоза или с оным должны быть рассмотрены вместе. В обоих случаях контроль за источником инфекции обеспечивает колэктомия. Резон к дренированию может быть двоякий – лечебный (помочь в лечении сопутствующей внутрибрюшной инфекции) или профилактический (предотвратить скопление жидкости или контролировать несостоятельность линии шва соустья, либо ректальной культи). Около 60% респондентов (табл. 6 и 7) в этой ситуации не дренируют брюшную полость рутинно.
Табл. 6. Вы ставите дренаж при операции Хартмана на фоне перфорации рака или дивертикула сигмы?
Что такое дренирование брюшной полости
Перед ушиванием разрыва внутрибрюшной части пузыря необходимо тщательно осмотреть стенку мочевого пузыря изнутри для исключения повреждения других его участков. Разрывы внебрюшинной части мочевого пузыря имеют обычно продольное направление, в связи с чем повреждение стенки следует искать, раздвигая толстые складки сокращенного пузыря. Для этого в его полость вводят палец, который скользит по задней стенке и с помощью которого определяют локализацию и размеры дефекта.
При ушивании разрывов мочевого пузыря используют двухрядный шов, причем внутренний ряд швов накладывают, не за хватывая слизистую оболочку во избежание кристализации мочевых камней на участках шовного материала расположенного в просвете пузыря.
Санация и дренирование брюшной полости
Завершив вмешательство на поврежденных органах, необходимо быстро и атравматично удалить из брюшной полости все сгустки и остатки крови, кишечного содержимого и мочи. Для этого последовательно осматривают правое и левое поддифрагмальные пространства, оба латеральных канала, полость малого таза и в заключение — оба брыжеечных синуса (по обе стороны от корня брыжейки тонкой кишки). Жидкое содержимое удаляют электроотсосом, сгустки — тупферами. Фиксированные сгустки и фибрин отмывают, вливая в брюшную полость теплый изотонический раствор натрия хлорида или раствор антисептика и удаляя затем этот раствор электроотсосом. Температура раствора не должна быть выше 37—38 °С.
Для более эффективной санации один ассистент приподнимает края лапаротомной раны, второй — наливает в брюшную полость одномоментно 1,5—2 л раствора, а хирург в течение 1—2 мин «полощет» петли кишечника и большой сальник в этом растворе. Процедуру повторяют до тех пор, пока промывная жидкость не станет прозрачной.
Применение для осушивания брюшной полости только марлевых тупферов и салфеток является грубой ошибкой, так как при этом наносят травму брюшине, что приводит к развитию спаечного процесса, повреждениям и инфицированию брюшины.
При дренировании брюшной полости следует учитывать особенности распространения инфицированной жидкости и ее возможное скопление, руководствоваться анатомическим рельефом брюшины. Так, при травме органов брюшной полости, не осложненной перитонитом, один дренаж подводят к зоне ушитого повреждения или зоне резекции, второй вводят в соответствующий латеральный канал или в малый таз.
При перитоните дренируют полость малого таза, латеральные каналы и поддиафрагмальное пространство справа и/или слева.
Дренажи брюшной полости необходимо выводить только через отдельные проколы брюшной стенки. Делают это следующим образом. Исходя из предполагаемого положения дренажа (следить, чтобы дренаж резко не перегибался при прохождении через брюшную стенку), хирург остроконечным скальпелем прокалывает кожу, а затем, сменив скальпель на кровоостанавливающий зажим, прокалывает зажимом всю толщу брюшной стенки снаружи внутрь и косо по направлению дренажа Одновременно другой рукой, введенной в брюшную полость к месту прокола, хирург защищает петли кишечника от повреждения зажимом. Срезанный косо наружный конец дренажа захватывают зажимом со стороны брюшной полости и извлекают на нужном протяжении, контролируя рукой, находящейся в брюшной полости, положение дренажа и его боковых отверстий. Каждая дренажная трубка должна быть надежно фиксирована прочной лигатурой к передней брюшной стенке, так как случайное и преждевременное выпадение дренажа может вызвать серьезные проблемы в дальнейшем лечении пострадавшего.
Дренаж, выведенный из брюшной полости, нельзя оставлять открытым, если его длина не позволяет сразу опустить наружный конец трубки ниже уровня тела. Если дренажная трубка короткая, то при каждом дыхательном движении столб жидкости, находящийся в просвете дренажа, движется из брюшной полости и в брюшную полость, создавая все условия для ее инфицирования. Поэтому просвет коротких дренажей временно перекрывают зажимами или лигатурами; такие дренажи как можно скорее удлиняют.
Для создания эффективной системы дренирования наружный конец дренажа должен находиться на 30—40 см ниже уровня самой нижней точки брюшной полости.