Двусторонний сакроилеит причины, симптомы, методы лечения и профилактики
Двусторонний сакроилеит — воспалительный процесс в крестцово-подвздошном суставе. В большинстве случаев развивается в односторонней форме, редко бывает двусторонним. Двусторонняя форма заболевания характерна для бруцеллёза, туберкулёза и болезни Бехтерева. При боли и вынужденном положении ног не медлите с визитом к врачу, запишитесь на приём к ортопеду и пройдите назначенную диагностику.
Причины двустороннего сакроилеита
Заболевание может протекать в следующих формах:
Гнойный неспецифический сакроилеит развивается при инфицировании сустава после травмы, остеомиелите или прорыве гнойного очага. Специфический спровоцирован сифилисом, туберкулёзом, бруцеллёзом. Асептический сопровождает аутоиммунные заболевания, а неинфекционный спровоцирован дегенеративно-дистрофическими изменениями сустава при врождённых пороках строения, нарушениях обмена веществ, постоянных перегрузках.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Симптомы двустороннего сакроилеита
Заболевание дает о себе знать болью в нижней части спины, которая усиливается при надавливании и отдает в ягодицу или бедро со стороны поражения. Интенсивность и характер боли зависят от вида заболевания и могут колебаться от невыраженного болевого синдрома при неинфекционном сакроилеите до невыносимой боли при гнойном.
У некоторых пациентов наблюдаются дополнительные признаки:
Методы диагностики
Чтобы диагностировать сакроилеит и определить его форму, в ЦМРТ проводят анализы крови, рентгенографию, компьютерную, магнитно-резонансную томографию и другие аппаратные обследования:
Сакроилеит
Сакроилеит – воспаление крестцово-подвздошного сустава. Сопровождается болями в нижней части спины. В зависимости от причины, характера и распространенности воспалительного процесса выделяют несколько форм сакроилеита, различающихся по симптомам и течению. Причиной развития сакроилеита может стать травма, длительная перегрузка сустава (например, при беременности, ношении тяжестей, сидячей работе) врожденные пороки развития (подвывих тазобедренного сустава), опухолевые процессы, обменные нарушения, а также различные инфекции, как неспецифические, так и специфические (сифилис, туберкулез, бруцеллез). Кроме того, сакроилеит может наблюдаться при целом ряде аутоиммунных заболеваний. При асептических сакроилеитах лечение консервативное, при гнойных – чаще хирургическое.
МКБ-10
Общие сведения
Сакроилеит (от лат. крестец os sacrum + подвздошная кость os ilium) – воспалительный процесс в области крестцово-подвздошного сустава. Может быть самостоятельным заболеванием или симптомом других болезней инфекционного или аутоиммунного характера. Обычно сакроилеит развивается с одной стороны. Двусторонний сакроилеит может наблюдаться при бруцеллезе (реже – при туберкулезе) и является постоянным симптомом при болезни Бехтерева. План лечения и прогноз зависит от формы и причин развития сакроилеита.
Крестцово-подвздошный сустав – малоподвижное сочленение, посредством которого таз соединяется с позвоночником при помощи ушковидных суставов, расположенных на боковых поверхностях крестца. Сустав удерживается за счет самых прочных связок человеческого тела – межкостных крестцово-поясничных связок, коротких широких пучков, которые с одной стороны прикрепляются к крестцу, а с другой к подвздошной бугристости.
Крестец – это второй снизу отдел позвоночника (ниже него находится копчик). У детей крестцовые позвонки располагаются отдельно друг от друга. Затем в возрасте 18-25 лет эти позвонки срастаются между собой, образуя единую массивную кость. При врожденных аномалиях развития (спина бифида) сращение может быть неполным.
Классификация
В зависимости от распространенности воспалительного процесса выделяют следующие виды сакроилеита: синовит (воспаление синовиальной оболочки), остеоартрит (воспаление суставных поверхностей) и панартрит (воспаление всех тканей сустава).
В зависимости от характера воспаления различают:
Неспецифический (гнойный) сакроилеит
Причиной возникновения сакроилеита может стать прорыв гнойного очага, остеомиелит или непосредственное инфицирование сустава при открытой травме. Гнойный сакроилеит обычно односторонний. Начало сакроилеита острое, наблюдается бурное течение с ознобом, значительным повышением температуры тела и резкими болями внизу живота и в спине на стороне поражения. Состояние больного с сакроилеитом быстро ухудшается, развивается тяжелая интоксикация.
Из-за боли пациент с сакроилеитом принимает вынужденное положение, сгибая ноги в тазобедренных и коленных суставах. При пальпации выявляется резкая болезненность в области крестцово-подвздошного сустава. Боли усиливаются при разгибании ноги на стороне поражения и давлении на крылья подвздошных костей. В анализах крови при гнойном сакроилеите определяется увеличение СОЭ и выраженный лейкоцитоз.
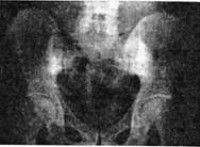
При слабо выраженных местных клинических проявлениях на ранних стадиях сакроилеит иногда принимают за острое инфекционное заболевание (особенно – у детей). Постановка диагноза сакроилеит также может быть затруднена из-за не слишком явной рентгенологической картины или позднего появления выраженных изменений на рентгенограмме. На рентгенограмме при сакроилеите может выявляться расширение суставной щели, а также умеренный остеопороз в области суставных отделов подвздошной кости и крестца.
Гной, скапливающийся в полости сустава, может прорываться в соседние органы и ткани, образуя гнойные затеки. В случае если затек формируется в полости таза, при ректальном исследовании определяется эластическое болезненное образование с участком флюктуации. При формировании затека в ягодичной области возникает отек и болезненность в области ягодицы. При проникновении гноя в позвоночный канал возможно поражение спинномозговых оболочек и спинного мозга.
Лечение гнойного сакроилеита проводится в условиях хирургического отделения. На ранних стадиях назначаются антибиотики, проводится дезинтоксикационная терапия. Формирование гнойного очага при сакроилеите является показанием для резекции сустава.
Сакроилеит при туберкулезе
Сакроилеит при туберкулезе наблюдается достаточно редко, как правило, протекает подостро или хронически. Инфекция обычно распространяется из первичного очага, который находится либо в крестце, либо в области суставных поверхностей подвздошной кости. Поражение может быть как односторонним, так и двусторонним.
Пациенты с сакроилеитом предъявляют жалобы на боли неясной локализации в области таза, а также по ходу седалищного нерва. У детей возможны отраженные боли в коленном и тазобедренном суставе. Наблюдается скованность, поскольку больные сакроилеитом стараются щадить пораженную область при движениях. В ряде случаев возможны вторичные деформации в виде сколиоза и уменьшения поясничного лордоза. При пальпации выявляется умеренная болезненность. Местная температура повышена при туберкулезном сакроилеите. Через некоторое время возникает инфильтрация мягких тканей над очагом воспаления.
В ¾ случаев туберкулезный сакроилеит осложняется формированием натечных абсцессов в области бедра. При этом почти половина натечников сопровождается образованием свищей. На рентгенограмме при сакроилеите определяется выраженная деструкция в области подвздошной кости или крестца. Секвестры могут занимать треть и более пораженной кости. Контуры сустава размыты, края изъедены. В некоторых случаях наблюдается частичное или полное исчезновение суставной щели.
Лечение сакроилеита проводится в условиях туберкулезного отделения. Выполняется иммобилизация, назначается специфическая консервативная терапия. В отдельных случаях туберкулезного сакроилеита показана хирургическая операция – резекция крестцово-подвздошного сочленения.
Сакроилеит при сифилисе
При вторичном сифилисе сакроилеит развивается редко и обычно протекает в виде артралгии, быстро проходящей под влиянием специфической антибиотикотерапии. При третичном сифилисе может наблюдаться гуммозный сакроилеит в виде синовита или остеоартрита. Отмечаются нерезкие боли (преимущественно ночные) и некоторая скованность из-за того, что пациент щадит пораженную область.
При синовите изменения на рентгенограмме не выявляются. При остеоартрите рентгенологическая картина может значительно различаться – от незначительных изменений до частичного или полного разрушения суставных поверхностей. Лечение сакроилеита специфическое, в условиях кожно-венерологического отделения. Следует отметить, что в настоящее время третичный сифилис встречается очень редко, поэтому такой сакроилеит относится к категории мало распространенных.
Сакроилеит при бруцеллезе
Обычно поражение суставов при бруцеллезе носит преходящий характер и протекает в виде летучих артралгий. Однако в некоторых случаях наблюдается стойкое, длительное, трудно поддающееся лечению воспаление в виде синовита, перепараартрита, артрита или остеоартрита. При этом сакроилеит наблюдается достаточно часто (42% от общего числа поражений суставов).
Сакроилеит при бруцеллезе может быть как односторонним, так и двусторонним. Пациент с сакроилеитом предъявляет жалобы на болезненность в крестцово-подвздошной области, усиливающуюся при движениях, особенно – при разгибании и сгибании позвоночника. Отмечается ригидность и скованность. Выявляется положительный симптом Ласега (симптом натяжения) – появление или усиление боли по задней поверхности бедра в момент, когда пациент поднимает выпрямленную ногу. На рентгенограмме при бруцеллезном сакроилеите изменений нет даже при наличии выраженной клинической симптоматики.
Лечение сакроилеита обычно консервативное. Проводится специфическая терапия с использованием нескольких антибиотиков, назначается вакцинотерапия в сочетании с противовоспалительными и симптоматическими средствами. При подостром и хроническом сакроилеите показана физиотерапия и санаторно-курортное лечение.
Асептический сакроилеит
Асептический сакроилеит может наблюдаться при многих ревматических заболеваниях, в том числе – при псориатическом артрите и болезни Рейтера. Двусторонний сакроилеит имеет особое диагностическое значение при болезни Бехтерева, поскольку рентгенологические изменения в обоих крестцово-подвздошных сочленениях в этом случае выявляются на начальных стадиях – еще до формирования сращений между позвонками. Характерная для сакроилеита рентгенологическая картина в таких случаях обеспечивает раннюю постановку диагноза и позволяет начать лечение в максимально благоприятный для этого период.
На первой стадии сакроилеита на рентгенограмме определяется умеренный субхондральный склероз и расширение суставной щели. Контуры сочленений нечеткие. На второй стадии сакроилеита субхондроз становится выраженным, суставная щель сужается, определяются единичные эрозии. На третьей формируется частичный, а на четвертой – полный анкилоз крестцово-подвздошных суставов.
Клинические проявления сакроилеита неяркие. Сакроилеит при болезни Бехтерева сопровождается слабой или умеренной болью в ягодицах, отдающей в бедро. Боли усиливаются в покое и ослабевают при движениях. Пациенты отмечают утреннюю скованность, исчезающую после физической нагрузки.
При выявлении характерных для сакролеита изменений на рентгеновских снимках проводится дополнительное обследование, включающее в себя специальные функциональные пробы, рентгенографию позвоночника и лабораторные исследования. При подтверждении диагноза сакроилеит назначается комплексная терапия: нестероидные противовоспалительные препараты, лечебная физкультура, физиотерапия, санаторно-курортное лечение.
Сакроилеит неинфекционной природы
Строго говоря, неинфекционные поражения крестцово-подвздошного сочленения не являются сакроилеитом, поскольку таких случаях наблюдаются либо артрозные изменения крестцово-подвздошном суставе, либо воспаление крестцово-подвздошной связки. Однако в клинической практике в подобных случаях нередко выставляется диагноз «сакроилеит неясной этиологии».
Такие патологические изменения могут быть обусловлены предшествующими травмами, постоянной перегрузкой сустава вследствие беременности, занятий спортом, ношения тяжестей или сидячей работы. Риск развития данной патологии возрастает при нарушении осанки (увеличении угла пояснично-крестцового перехода), клиновидном диске между крестцом и пятым поясничным позвонком, а также при незаращении дуги пятого поясничного позвонка.
Пациенты предъявляют жалобы на приступообразную или спонтанную боль в области крестца, обычно усиливающуюся при движениях, длительном стоянии, сидении или наклонах кпереди. Возможна иррадиация в поясницу, бедро или ягодицу. При осмотре выявляется слабая или умеренная болезненность в области поражения и некоторая скованность. В отдельных случаях развивается утиная походка (расшатывание из стороны в сторону при ходьбе). Патогномоничным является симптом Фергасона: пациент встает на стул сначала здоровой, а затем больной ногой, после чего сходит со стула, опуская сначала здоровую, а потом больную ногу. При этом возникает боль в области крестцово-подвздошного сочленения.
При артрозе на рентгенограмме наблюдается сужение суставной щели, остеосклероз и деформация сустава. При воспалении связки изменения отсутствуют. Лечение направлено на устранение воспаления и болей. Назначаются НПВП и физиотерапевтические процедуры, при выраженном болевом синдроме выполняются блокады. Больным рекомендуют ограничить физическую нагрузку. Беременным, страдающим сакроилеитом, показано ношение специальных бандажей для разгрузки пояснично-крестцового отдела.
Что такое двусторонний сакроилеит
Боль в спине с преимущественной локализацией в пояснично-крестцовой области, которая может огра- ничивать движения в поясничном отделе позвоночника, иррадиировать в ягодицу и по задней поверхности ноги, чаще всего связывают с неврологическими проявлениями дегенеративных изменений пояснично-крестцового отдела позвоночника, тем более что эти изменения, как правило, обнаруживаются при магнитно-резонансной томографии и нередко сочетаются с протрузиями дисков данного отдела. Однако подобные жалобы могут быть проявлением поражения крестцово-подвздошного сочленения — сакроилеита (СИ), а дегенеративные изменения позвоночника — сопровождать его, но не являться причиной боли.
Так что же надо знать неврологу о сакроилеите, который способен маскироваться под дегенеративные заболевания позвоночника (ДЗП), имеет сходство с миофасциальными синдромами и радикулитом, чтобы вовремя начать правильное лечение?
Сакроилеит — это воспалительный процесс в крест- цово-подвздошном суставе, который может быть как самостоятельным заболеванием, так и симптомом других болезней инфекционного или аутоиммунного характера. Обычно СИ развивается с одной стороны, но поражение может иметь и двусторонний характер. Одновременное вовлечение обоих крестцово-подвздошных суставов может наблюдаться при бруцеллезе (реже — при туберкулезе). Двусторонний СИ является также постоянным симптомом болезни Бехтерева (ББ), хотя наличие одно- или двустороннего поражения крестцово-подвздошного сочленения не может быть решающим симптомом при постановке диагноза.
В зависимости от распространенности воспали- тельного процесса выделяют следующие виды СИ: синовит, остеоартрит и панартрит. По характеру воспаления СИ бывает неспецифическим (имеет неинфекционную природу, когда поражение обусловлено дегенеративно-дистрофическими процессами в области сустава или воспалением крестцово-поясничной связки), специфическим (сифилитическим, туберкулезным, бруцеллезным, иерсиниозным), а также асептическим (аутоиммунным).
Особого внимания заслуживает ранняя диагностика инфекционного сакроилеита, лечение которого требует антибактериальной терапии на ранней стадии заболевания, чтобы не развились необратимые изменения в суставе, а в некоторых случаях — прогрессирующие аутоиммунные изменения, требующие пожизненного лечения.
Заболевают главным образом взрослые женщины, по непонятной причине в 2 раза чаще, чем мужчины. Клинический диагноз, несмотря на ряд довольно характерных симптомов, труден и ненадежен, так что в практической жизни здесь допускается немало ошибок в сторону как гипер-, так и гиподиагностики. Помочь диагностировать туберкулезное поражение крестцово-подвздошного сустава (которое, как правило, бывает односторонним) позволяет рентгенологическое исследование. Первоначальные деструктивные изменения исходят то из подвздошной, то из крестцовой кости, а затем процесс обычно распространяется на сочленение. Выраженный воспалительный процесс на рентгенограмме выглядит как массивная деструкция в области подвздошной кости или крестца. Секвестры могут занимать треть и более пораженной кости. При этом контуры сустава размыты, края изъедены. В некоторых случаях наблюдается частичное или полное исчезновение суставной щели.
Во время хронического течения раньше или позже всегда или почти всегда в разных местах появляются натечные абсцессы. Рентгенодиагностика становится более убедительной, когда патологический процесс односторонен и есть критерий для сравнения с другой стороной.
Сакроилеит при сифилисе
При вторичном сифилисе сакроилеит развивается редко и обычно протекает в виде артралгии, быстро проходящей под влиянием специфической антибиотикотерапии.
При третичном сифилисе может наблюдаться гуммозный СИ в виде синовита или остеоартрита. Отмечаются нерезкие разлитые боли (преимущественно ночные) и некоторая скованность, имеющая анталгическое происхождение. При синовите изменения на рентгенограмме не выявляются. При остеоартрите рентгенологическая картина может отличаться — от незначительных изменений до частичного или полного разрушения суставных поверхностей. Рентгенологическая картина пораженного сустава оказывается не всегда информативной, поскольку изменения могут быть незначительными, достигая выраженности со временем.
Сакроилеит при бруцеллезе
Обычно поражение суставов при бруцеллезе но- сит преходящий характер и протекает в виде летучих артралгий. Однако в некоторых случаях наблюдается стойкое, длительное, трудно поддающееся лечению воспаление в виде синовита, периартрита, артрита или остеоартрита. При этом СИ наблюдается достаточно часто (42 % от общего числа поражений суставов).
Сакроилеит при бруцеллезе может быть как односторонним, так и двусторонним. Пациент с сакроилеитом предъявляет жалобы на болезненность в крестцово-подвздошной области, усиливающуюся при движениях, особенно при разгибании и сгибании позвоночника. Отмечается ригидность и скованность. На рентгенограмме при бруцеллезном сакроилеите изменений нет даже при наличии выраженной кли- нической симптоматики.
Еще менее патогномоничные признаки поражения крестцово-подвздошного сочленения можно увидеть на рентгенограмме у больных на ранних стадиях бру- целлезного СИ.
Сакроилеит при иерсиниозе
На первый взгляд, редкое заболевание, на самом же деле чаще не выявляется из-за отсутствия настороженности. Кроме того, подтвердить диагноз иерсиниоза ла- бораторно редко получается с первого раза. Доля положи- тельных результатов не превышает 20 %. Такой показатель обусловлен низкой концентрацией возбудителя инфекции в крови и биологическом материале. При манифестном течении этот показатель может достигать 50 %.
Когда речь заходит о СИ, который стал следствием иерсиниоза, следует помнить, что данному инфекционному антропозоонозному заболеванию присуща энтеральная фаза. Далее в своем течении болезнь может проходить генерализованную, регио- нарную, вторичноочаговую и аллергическую стадии с обострениями и возможным развитием мезаденита, инфекционно-аллергического миокардита, узловатой эритемы, увеита. Переносчиками иерсиний являются дикие животные — свиньи, грызуны, собаки, коровы и кошки. Инфицирование происходит вследствие загрязнения экскрементами продуктов питания. Еще один путь — зараженная вода из открытых водоемов.
Основные симптомы острой фазы иерсиниоза про- являются энтероколитом. Могут также наблюдаться абдоминальный синдром (клиника аппендицита); мезаденит; инфекционно-аллергический миокардит; узловатая эритема; лихорадка (38–39 °C); увеличение скорости оседания эритроцитов (СОЭ); лейкоцитоз; поражения глаз (конъюнктивит, эписклерит, увеит). Кишечно-желудочные проявления могут быть стертыми, легкими и кратковременными, вспоминаемыми ретроспективно, когда выясняется причина СИ, начинающего развиваться спустя 1–3 недели от проявлений энтероколита. Иерсиниозный артрит, и в частности СИ, относится к реактивным заболеваниям. Однако воспаления суставов септического характера также иногда наблюдаются. В зоне поражения находятся средние и крупные суставы (чаще страдают нижние конечности, иногда — кисти рук). Артрит при поверхностном рассмотрении похож на ревматический. Часто наблюдается изолированный СИ.
Длительность болезни — около 1–5 месяцев. Затем наступает полное выздоровление или болезнь приобретает рецидивирующий характер. Возможно и хроническое течение. Рецидивы и обострения иерсиниоза возникают с частотой от 8 до 55 %. Причем в 3–10 % случаев болезнь переходит в подострую и хроническую форму. Первые рецидивы могут на- ступать уже в начале третьей недели заболевания. Что касается осложнений, то они многочисленны. Кроме хронического прогрессирующего поражения суставов, заболевание может дать осложнения в фор- ме миокардита, холецистита, гепатита, панкреатита, аппендицита, перитонита и др.
Асептический (инфекционно- аллергический) сакроилеит
Асептический СИ может наблюдаться при многих ревматических заболеваниях, в том числе ревматоидном артрите, псориатическом артрите и болезни Рейтера.
Двусторонний СИ имеет особое диагностическое значение при ББ. Характерная для СИ рентгенологическая картина в таких случаях обеспечивает раннюю постановку диагноза и позволяет начать лечение в максимально благоприятный для этого период.
О генетической детерминированности болезни Бехтерева свидетельствует наличие более чем у 90 % пациентов антигена HLA-В27 (HLA — Human Leukocyte Antigen), в то время как в общей популяции этот антиген встречается лишь у 7 % лиц. Он определяется при других спондилоартритах, однако существенно реже — в 30–60 % случаев, что указывает на патогенетическую близость болезни Бехтерева и болезни Рейтера.
Кроме того, в развитии ББ важную роль могут играть приобретенные факторы, главным образом инфекция. В последнее время дискуссия развивается вокруг потенциального провокатора этого серьезного прогрессирующего рецидивирующего аутоиммунного заболевания — микроорганизмов кишечной группы, в частности Klebsiella.
Болезнь Бехтерева требует дифференциальной диагностики с проявлениями дегенеративных изменений позвоночника. Различить эти состояния помогает возраст больного. ББ в основном развивается у молодых мужчин, тогда как ДЗП, несмотря на тенденцию к омоложению, возникает после 35–40 лет. При ББ в первую очередь поражается крестцово-подвздошное сочленение, затем — межпозвонковые и реберно-позвонковые суставы, в которых в начале болезни первично развивается хроническое воспаление синовиальной оболочки, гистологически схожее с синовитом при ревматоидном артрите. Клинические проявления сакроилеита при ББ неяркие, в виде слабой или умеренной боли в пояснице, крестце, отдающей в ягодицу, бедро. Боли усиливаются в покое и ослабевают при движениях. Примечательно, что при ББ боли усиливаются в состоянии покоя или при длительном пребывании в одной позе, особенно во второй полови- не ночи. Пациенты отмечают утреннюю скованность, исчезающую после физической нагрузки. А в случае ДЗП болевой компонент возникает или усиливается после физической нагрузки, в конце рабочего дня.
Один из ранних признаков ББ — напряжение мышц спины, постепенная их атрофия и тугоподвижность позвоночника. Вместе с тем при ДЗП ограничение движения наступает на высоте боли, а ее купирование позволяет восстановить подвижность позвоночника. При объективном обследовании пациента на ранней стадии патологии большое значение имеет выявление болей при нагрузке на крестцово-подвздошное сочленение (положительные симптомы Кушелевского и Меннеля, реже — Томайера). Для
ранней диагностики важны и такие редко встречающиеся симптомы, как артралгия или артрит в области грудино-ключичных и грудино-реберных сочленений, наличие ирита, болей в пятках, напряжение мышц в области поясницы, сглаженность поясничного лордоза, ощущение затруднения при сгибании в пояснице.
Лабораторные данные: выявление HLA-B27, увеличение СОЭ добавляют убедительности в постановке диагноза.
Следует помнить, что характерные для ранней стадии ББ рентгенологические признаки поражения крестцово-подвздошных суставов не встречаются при ДЗП. На первой стадии сакроилеита при ББ на рентгенограмме определяются умеренный субхондральный склероз и расширение суставной щели. Контуры сочленений нечеткие. На второй стадии сакроилеита субхондроз становится выраженным, суставная щель сужается, определяются единичные эрозии. На тре- тьей формируется частичный, а на четвертой — полный анкилоз крестцово-подвздошных суставов.
Ранняя диагностика ББ имеет исключительно важное значение, так как при этом заболевании не ограничение движений, а именно правильно спланированная двигательная активность позволяет предотвратить быстроразвивающиеся необратимые суставные изменения в виде анкилозов.
Сакроилеит неинфекционной природы
Неинфекционные поражения крестцово-подвздошного сочленения сложно назвать сакроилеитом, поскольку в таких случаях наблюдаются либо дегенеративные изменения крестцово-подвздошного сустава, либо воспаление крестцово-подвздошной связки. Однако в клинической практике в подобных случаях нередко выставляется диагноз «сакроилеит неясной этиологии». Такие патологические изменения могут быть обусловлены предшествующими травмами, постоянной перегрузкой сустава вследствие беременности, занятий спортом, ношения тяжестей или сидячей работы. Риск развития данной патологии возрастает при нарушении осанки, увеличении угла пояснично-крестцового перехода, незаращении дуги пятого поясничного позвонка. Пациенты предъявляют жалобы на приступообразную или спонтанную боль в области крестца, обычно усиливающуюся при движениях, длительном стоянии, сидении или наклонах кпереди. Возможна иррадиация в поясницу, бедро или ягодицу. При осмотре выявляется слабая или умеренная болезненность в области поражения и некоторая скованность. В отдельных случаях развивается утиная походка (расшатывание из стороны в сторону при ходьбе). Патогномоничным является симптом Фергюсона: пациент встает на стул сначала здоровой, а затем больной ногой, после чего сходит со стула, опуская сначала здоровую, а потом больную ногу. При этом возникает боль в области крестцово- подвздошного сочленения.
Наиболее информативные тесты для диагностики поражения крестцово-подвздошного сустава
Растягивающую силу прикладывают к передней поверхности суставов, пораженных СИ.
— Пациент лежит на спине, его просят поместить предплечье под поясницу для сохранения изгиба позвоночника и поддержки поясничного отдела. Под колени пациента помещают подушку. Врач ставит кисти на переднюю и медиальную по- верхность левой и правой верхней передней подвздошнойости пациента, скрестив руки и оставив локти прямыми.
— Медленное и стабильное задненаправленное усилие прикладывается при наклоне к пациенту.
Признак FABER (Flexion, ABduction, External Rotation), или тест Патрика
Пациент лежит на спине, одна нога выпрямлена, другая согнута в коленном суставе. Наружная лодыжка согнутой ноги располагается поперек и выше надколенника противоположной ноги. Возможно расположение стопы согнутой ноги на медиальной поверхности противоположного коленного сустава. Врач осуществляет давление на область коленного сустава согнутой ноги, одновременно фиксируя рукой таз с противоположной стороны. В норме от- ведение возможно практически до касания коленом кушетки. При положительном гиперабдукционном тесте движение ограничено, определяется напряжение приводящих мышц, и пациент ощущает боль при достижении конечностью положения, при котором начинают напрягаться приводящие мышцы.
Тест давления на подвздошную кость
Пациент лежит на боку. Врач двумя руками, рас- положенными на подвздошной кости на стороне поражения, осуществляет сдавление таза. Появление боли во время проведения теста связано с патологией крестцово-подвздошного сустава.
Тест Генслена (Gaenslen’s)
Пациент лежит на спине, располагаясь как можно ближе к краю стола или свисая с него на стороне поражения. С целью стабилизации та- кого положения и фиксации поясничного отдела позвоночника противоположная нога сгибается в коленном и тазобедренном суставах так, чтобы она была максимально подтянута ближе к туло- вищу. Врач выполняет пассивное переразгибание ноги, свисающей за край стола. При поражении крестцово-подвздошного сустава боль возникает или усиливается (рис. 4).
Радиологическое исследование позволяет выявить следующие признаки сакроилеита:
— сужение суставной щели крестцово-подвздошного сустава вплоть до полного ее отсутствия;
— неровность, размытость контуров суставных поверхностей костей;
— уплотнение костной ткани;
— наличие эрозий и субхондрального склероза (замещение нормальной ткани соединительной в области под суставным хрящом) в обеих сочленяющихся костях (II–III рентгенологические стадии по классификации Kellgren);
— при гнойном сакроилеите отмечается расширение суставной щели и умеренный остеопороз (снижение плотности костной ткани) суставных отделов крестца и подвздошной кости.
Эрозии замыкательных костных пластинок при компьютерной томографии выглядят как локальные краевые дефекты кортикальной кости. Эрозии являются результатом воспалительных поражений краевых отделов кости. Склеротические изменения связаны с уплотнением суставных поверхностей в ответ на воспалительный процесс и представляют собой зону повышенной костной плотности различных размеров, расположенную вблизи замыкательной пластинки подвздошной кости и/или боковой массы крестца. Субхондральный склероз при сакроилеите возникает больше со стороны подвздошной кости.
Суставная щель считается расширенной, если ее ширина составляла 5 мм или более, и суженной, если ее ширина была менее 2 мм. Анкилоз представляет собой отсутствие визуализации суставной щели на всем протяжении (полный анкилоз) или на ограниченном участке (частичный анкилоз). Частичный анкилоз выглядит на рентгенограммах и компьютерных томограммах как костный мостик между сочленяющимися поверхностями. Полный анкилоз характеризуется отсутствием визуализации суставной щели на всем протяжении полости сустава вследствие сращения суставных поверхностей.
Успешность лечения специфического СИ напрямую зависит от назначения этиотропной терапии. В то же время, независимо от причины, выраженный и стойкий болевой синдром вследствие поражения крестцово-подвздошного сочленения требует быстрых мероприятий по купированию воспаления, являюще- гося причиной боли.
В большинстве случаев лечебная тактика может требовать продолжительного применения противовоспалительных препаратов с благоприятным профилем безопасности, которые при необходимости можно было бы назначать длительно.
В связи с этим целесообразным выглядит назначение лорноксикама (Ксефокам, Takeda).
Ксефокам — оригинальный нестероидный противовоспалительный препарат европейского качества, обладающий выраженным обезболивающим и противовоспалительным действием.
В основе обезболивающего и противовоспалительного действия препарата Ксефокам лежит сбалансированное ингибирование циклооксигеназы-1 (ЦОГ-1) и ЦОГ-2, что дополняется стимуляцией выработки эндогенного динорфина и эндорфина и ингибированием продукции интерлейкина-6 (ИЛ-6), оксида азота, а также ингибированием ми- грации полиморфноядерных лейкоцитов.
В работе J. Berg (1999) было показано, что лорноксикам in vitro значительно ингибировал образование ИЛ-6, подтверждая тем самым свою противовоспалительную и аналгетическую активность. Как известно, ИЛ-6 — один из важнейших медиаторов острой фазы воспаления, избыточная продукция которого вызывает повреждение ткани, в частности хрящевой. В отдельных работах показана возможность предотвращения лорноксикамом деструкции хрящевой ткани.
Кроме того, Ксефокам равномерно подавляет ЦОГ-1 и ЦОГ-2, в то же время он имеет короткий период полувыведения, что обеспечивает достаточ- но низкую вероятность возникновения побочных эффектов (Antman et al., 2007; J. Pleiner et al., 2009).
Всю вышеуказанную информацию подтвержда- ет тот факт, что Ксефокам успешно применяется в странах Европы более 20 лет.
При сопровождающем сакроилеит миофасциальном синдроме (например, синдроме грушевидной мышцы) нередко развивается компрессионный синдром седалищного нерва с последующим развитием нейропатии. В таком случае, учитывая наличие нейропатического компонента боли, уместным будет включение в схему терапии комбинации нуклеотидов — препарата Келтикан. Это комбинация двух нуклеотидов, цитидина и уридина, которые играют важную роль в процессах синтеза нуклеиновых кислот, липидов и белков. Имея возможность способствовать регенерации пораженных структур периферической нервной системы, Келтикан обеспечивает снижение выраженности болевой симптоматики, тем самым повышая качество жизни пациента.