Как определить срок беременности
Вот тест на беременность показал заветные две полоски, будущая мама спешит встать на учет в женскую консультацию. Первое, что определяет врач акушер-гинеколог при постановке на учет – это срок беременности. Этот показатель крайне важен для того, чтобы понимать, правильно ли протекает беременность и развивается малыш, когда нужно сдавать анализы и проходить дополнительные обследования, когда выходить в декрет и ждать появления малыша на свет.
Точный срок беременности также очень важно знать для проведения скринингового исследования на наличие генетических аномалий у плода (УЗИ и анализа крови), поскольку эти обследования проводятся строго в определенные сроки беременности.
Записаться на прием
Способы определения срока беременности
Обращаясь к врачу акушеру-гинекологу, многие будущие мамы начинают переживать из-за разницы сроков беременности – того, что рассчитал доктор и предполагаемого самой женщиной. Чтобы не волноваться напрасно, нужно знать, что существуют 2 срока беременности – акушерский и эмбриональный.
Эмбриональный срок
Это истинный срок беременности от зачатия, он обычно отстает от акушерского срока примерно на 2 недели.
Акушерский срок
Врачи определяют его от первого дня последней перед беременностью менструации. Следует помнить, что все врачи используют только акушерский срок, все результаты анализов, размеры плода, сроки проведения обследований, выхода в декретный отпуск и срок родов рассчитывают с учетом только акушерского срока беременности.
Существует несколько способов определения срока беременности.
Определение срока беременности по дате последней менструации
Это наиболее распространенный способ расчета срока. Однако применять его можно только в том случае, если месячные у женщины приходят регулярно с одним и тем же интервалом.
Не всегда удается точно рассчитать срок беременности, руководствуясь только датой последней менструации. Это бывает в тех случаях, когда у женщины нерегулярные менструации или у тех пациенток, которые имеют регулярный, но длинный менструальный цикл. К примеру, если у женщины обычная продолжительность цикла составляет 35 дней (а не 26 – 28, как у большинства женщин), то скорее всего зачатие у нее будет возможно только примерно на 21-й день цикла (а не на 14-й, как при 28-дневном цикле). Соответственно, срок, рассчитанный по менструации будет на неделю превышать «настоящий» акушерский срок беременности.
По дате овуляции или дате зачатия
Если известна дата зачатия, к этой дате нужно прибавить две недели – получим акушерский срок беременности. Однако нужно помнить, что даже если женщина точно знает дату овуляции или дату полового контакта, после которого наступила беременность, это не значит, что она абсолютно точно знает дату зачатия.
Сперматозоид, попавший в женский организм способен к оплодотворению в течение 4-5 суток, иногда даже в течение недели, а созревшая яйцеклетка сохраняет способность к зачатию в течение 2 суток после овуляции. Поэтому, даже точно зная дату полового контакта или овуляции нельзя с точностью сказать, что оплодотворение произошло именно в этот день. Оно могло произойти и позже. Следовательно, срок, рассчитанный по овуляции или дате зачатия, не может считаться совсем точным.
Несколько иначе врачи рассчитывают срок беременности в случаях, когда беременность наступила в результате ЭКО. В этом случае оплодотворение яйцеклетки сперматозоидом производится «в пробирке» врачом эмбриологом. Эмбрионы развиваются в лабораторных условиях в течение 3-5 суток, после чего их переносят в матку.
Истинный срок беременности, наступившей после ЭКО, врачи рассчитывают от даты пункции яичников, то есть этапа процедуры, когда специальной иглой проводят забор фолликулярной жидкости и содержащихся в ней фолликулов для последующего оплодотворения «в пробирке», а для определения «привычного» акушерского срока, добавляют 2 недели в дате пункции яичников.
Если переносу эмбриона в матку предшествовала его криоконсервация (то есть замораживание в жидком азоте), для определения точного срока беременности врачи добавляют к дате переноса 5 дней (это количество дней развития эмбриона до заморозки), а для определения акушерского срока к полученному истинному сроку добавляют 2 недели.
По размерам матки
Осматривая женщину в гинекологическом кресле, врач акушер-гинеколог двумя руками проводит определение размеров матки. При этом также можно определить примерный срок беременности.
Наиболее точным этот способ определения будет на ранних сроках беременности, примерно до 12 недель. Самый ранний срок, который удается определить по размерам матки, равен 5 неделям беременности. К этому времени матка немного увеличивается, размягчается и становится округлой. На более поздних сроках размеры матки могут немного варьировать в зависимости от размеров плода, количества околоплодных вод, строения таза женщины. К примеру, считается, что в 16 недель дно матки располагается на середине расстояния между лобком и пупком, в 24 недели беременности дно матки находится на уровне пупка.
По УЗИ
На ранних сроках беременности при измерении размеров плодного яйца и эмбриона срок беременности можно определить с большой точностью.
После 12 недель срок беременности при ультразвуковом исследовании определяют по данным так называемой фетометрии, то есть для вычисления срока используют измерения различных размеров головы и живота плода, длины рук, ног, размеров сердца и т.д.
В Центре медицины плода в Москве на экспертном уровне выполняются все виды УЗИ при беременности, включая УЗИ на ранних сроках беременности.
Наш центр организован так, что весь комплекс услуг сконцентрирован в одном месте, где женщина получает результаты различных видов исследования, включая ультразвуковой, биохимический, и консультацию специалиста в течение 1-1,5 часов.
Записаться на прием
По уровню ХГЧ в крови
ХГЧ (хорионический гонадотропин человека) – это гормон, который выделяется во время беременности плацентой. Он начинает продуцироваться с наступлением беременности, постепенно его количество увеличивается, примерно до 11 недели беременности, а затем начинает немного снижаться.
Определение концентрации ХГЧ в крови в ранние сроки беременности помогают достаточно точно определить срок. Получив результаты анализа крови на ХГЧ, стоит обратить внимание, что в лабораторных таблицах соответствия уровня гормона сроку беременности зачастую указан эмбриональный срок, то есть для определения привычного акушерского срока беременности к полученному результату следует прибавить 2 недели.
В последнее время появились тесты для определения срока беременности по моче. Они также определяют концентрацию гормона ХГЧ в моче беременной женщины и, кроме подтверждения самого факта наличия беременности, показывают, какому сроку соответствует содержание гормона. Единственное, нужно помнить, что мочевые тесты также показывают эмбриональный срок беременности.
В Центре медицины плода выполняются все виды анализов для беременных.
Записаться на прием
Определение срока беременности по первому шевелению плода
Этот способ определения срока в последнее время применяется все реже. Он основан на том, что первородящие женщины начинают ощущать первые шевеления малыша на сроке беременности 20 недель, повторнородящие немного раньше – в 18 недель. Именно поэтому врачи акушеры-гинекологи рекомендуют женщине запомнить дату первого шевеления плода и вносят эти данные в обменную карту.
Однако этот метод определения срока беременности зачастую бывает ошибочен.
Мама, которая ждет первого ребенка, действительно, чаще всего начинает чувствовать шевеления плода несколько позже, чем повторнородящая женщина. Это связано с тем, что «опытные» мамы знают, как на первых порах ощущаются движения крохи и что они должны почувствовать. Первые шевеления плода некоторые первобеременные воспринимают за усиление перистальтики кишечника, «газики».
Многие женщины описывают первые шевеления плода как чувство переливания жидкости в животе, «порхания бабочек» или «плавание рыбки». Первые шевеления обычно бывают редкими, нерегулярными. Время первых ощущений шевелений плода естественно зависит от индивидуальной чувствительности женщины. Некоторые будущие мамы чувствуют первые шевеления уже в 15-16 недель, а кто-то только после 20. Стройные женщины, как правило, начинают ощущать шевеления раньше, чем полные. Женщины, ведущие активный образ жизни, много работающие, обычно ощущают движения плода позже.
Определив срок беременности, врач может рассчитать примерную дату родов. В среднем, продолжительность беременности составляет 280 дней или 40 недель (не забывайте, что имеется в виду акушерский срок).
СОДЕРЖАНИЕ
Методы
Более полный список методов приведен в следующей таблице:
| Метод определения срока беременности | Вариабельность (2 стандартных отклонения ) |
|---|---|
| Дни из ооцитов или совместной инкубации в экстракорпоральном оплодотворении + 14 дней | ± 1 день |
| Дни от предполагаемой овуляции в индукции овуляции + 14 дней | ± 3 дня |
| Дни от искусственного оплодотворения + 14 дней | ± 3 дня |
| Дней до известного однократного полового акта + 14 дней | ± 3 дня |
| Дни от предполагаемой овуляции по записи базальной температуры тела + 14 дней | ± 4 дня |
| Физикальное обследование в первом триместре | ± 2 недели |
| Физикальное обследование во втором триместре | ± 4 недели |
| Физикальное обследование в третьем триместре | ± 6 недель |
| Акушерское ультразвуковое исследование в первом триместре ( длина от макушки до крестца ) | ± 8% от оценки |
| Акушерское ультразвуковое исследование во втором триместре (окружность головы, длина бедра ) | ± 8% от оценки |
| Акушерское ультразвуковое исследование в третьем триместре (окружность головы, длина бедра) | ± 8% от оценки |
После установления предполагаемой даты родов (EDD) ее редко следует изменять, поскольку определение гестационного возраста наиболее точно происходит на ранних сроках беременности.
Ниже приведены диаграммы для оценки гестационного возраста с помощью акушерского УЗИ по различным целевым параметрам:
Возраст новорождённого ребёнка
Возраст – важный показатель для оценки роста, развития новорождённого ребёнка и возможных рисков для его здоровья.
В современное время существует несколько терминов для описания возраста, однако их использование иногда бывает некорректным. Итак, какие термины используются и что они означают?
Гестационный возраст
Гестационный возраст (менструальный) – время между первым днём последней менструации у матери и родами [1]. Первый день последней менструации обычно случается за 2 недели до овуляции и приблизительно за 3 недели до имплантации бластоцисты. Первый день менструации используется для определения и расчёта предполагаемой даты родов [2].
Гестационный возраст ребёнка = количество полных недель беременности на момент родов.
Идеальная положительность доношенной беременности, по мнению ведущих специалистов, считается 39 недель [3].
Учитывая, что продолжительность менструации и периода между менструациями не являются одинаковыми у всех женщин, определение предполагаемой даты родов только при наличии даты последней менструации может иметь погрешность в среднем в 4—6 дней. В некоторых случаях — в зависимости от особенностей менструального цикла матери — больше [1].
Для более точного установления срока гестации / беременности необходимы дата последней менструации и данные УЗИ, выполненного максимально рано (первый триместр) [2].
Как правильно рассчитать срок гестации?
Счёт ведётся от первого дня последней менструации. Первый день менструации считается как нулевой, первая неделя (0—6 дней) считаются как нулевая неделя, а 7—13 дни беременности считаются как первая завершённая неделя.
Гестационный возраст плода / ребёнка измеряется в неделях (полных неделях). Округление в бо́льшую сторону недопустимо [1]. Например, ребёнок 25 недель и 5 дней гестации имеет гестационный возраст 25 недель, а не 26.
В соответствии со сроком гестации судят о доношенности или недоношенности ребёнка [4].
Классификация гестационного возраста:
| Гестационный возраст | Срок гестации (недели) | Срок гестации (дни) |
|---|---|---|
| Недоношенный: | 42 0/7 | ≥295 |
*28 0/7 означает 28 полных недель и 0 дней.
Хронологический возраст
Хронологический возраст (постнатальный, паспортный, актуальный) — время, прошедшее с момента рождения ребёнка [1]. Измеряется в днях, неделях, месяцах и годах.
Постменструальный возраст
Постменструальный возраст (ПМВ) – время, прошедшее между первым днём последней менструации у материи и текущим моментом.
Постменструальный возраст = гестационный возраст + постнатальный возраст [1].
ПМВ измеряется в полных неделях.
Например, если ребёнок родился на сроке гестации 26 недель, а сейчас его хронологический возраст составляет 10 недель, значит, постменструальный возраст = 26 + 10 = 36 недель.
Постменструальный возраст также может измеряться в неделях и днях. Например, если ребёнок родился на сроке 26 недель и 5 дней, а сейчас ему 10 недель и 1 день, значит, постменструальный возраст = 26 5/7 + 10 1/7 = 36 6/7 (36 недель и 6 дней).
Постменструальный возраст предпочтителен для использования при наблюдении недоношенного ребёнка в отделении реанимации и патологии новорождённых.
Постконцептуальный возраст
Постконцептуальный (концептуальный) возраст – время, прошедшее с момента оплодотворения / зачатия до рождения ребёнка [1].
При беременности, возникшей естественным путём, невозможно рассчитать или определить истинное время зачатия. При беременности, возникшей с использованием репродуктивных технологий, время зачатия известно, следовательно, постконцептуальный возраст можно определить только для такого вида беременности.
Однако, учитывая, что подавляющее большинство беременностей возникает естественно, термин постконцептуальный возраст вносит путаницу и не рекомендован для использования [1,4]. Для каждого плода независимо от способа зачатия необходимо использовать гестационный возраст.
Для того чтобы определить гестационный возраст плода/ребёнка необходимо к постконцептуальному возрасту прибавить две недели. Обычно столько времени проходит между первым днём последней менструации и зачатием. Постконцептуальный возраст не равен гестационному возрасту и не является ему синонимом [1,2].
Гестационный возраст ≠ постконцептуальный возраст
Гестационный возраст = постконцептуальный возраст + 2 недели
Скорректированный возраст
Скорректированный возраст используется для недоношенных детей первых трёх лет жизни [1]. Измеряется в неделях и месяцах [4].
Скорректированный возраст легко рассчитать — необходимо вычесть количество недель недоношенности (недель, не хвативших достичь доношенности) из хронологического возраста.
Скорректированный возраст = хронологический возраст — (40 недель — гестационный возраст)
Например, для ребёнка с хронологическим возрастом 18 месяцев, рождённым на сроке 28 недель беременности, скорректированный возраст составит:
18 месяцев — ((40 недель — 28 недель) х 1 месяц / 4 недели) = 15 месяцев.
Скорректированный возраст 15 недель, означает, что рост и развитие недоношенного ребёнка сопоставимы с ростом и развитием доношенного ребёнка возрастом 15 недель. Об оценке роста подробнее по тегу #рост.
В некоторых странах/учреждениях скорректированный возраст считают до 2—2 лет и 5 месяцев хронологического возраста ребёнка [5—7].
И также существует условная формула желаемой продолжительности подсчёта скорректированного возраста: 40 – гестационный возраст ребёнка х 10. Например, ребёнку, рождённому на сроке 32 недель гестации скорректированный возраст желательно считать не менее чем до ((40 – 32) х 10) = 80 недель или 20 месяцев или 1 года и 8 месяцев [5].
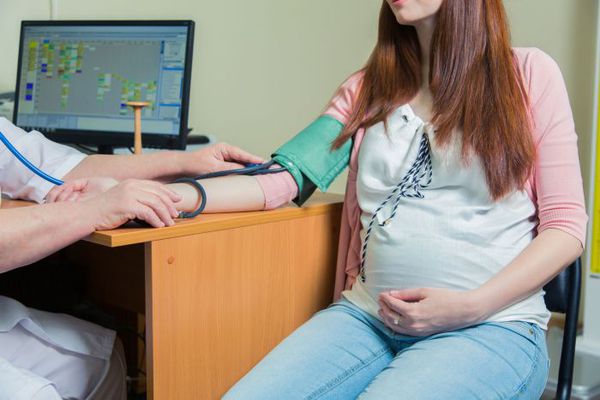
Что такое гипертензия при беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мадоян М. А., кардиолога со стажем в 20 лет.
Определение болезни. Причины заболевания
Артериальная гипертензия (АГ) при беременности — это повышение артериального давления (АД), регистрируемое два и более раз в течение четырёх часов. Повышенными считаются цифры ≥ 140 мм рт. ст. для верхнего (систолического) и ≥ 90 мм рт. ст. для нижнего (диастолического) АД. [1] [2] [5]
Повышение АД может возникнуть при гипертонической болезни (ГБ) и при симптоматических (вторичных) АГ.
ГБ не имеет одной причины, она является хроническим многопричинным заболеванием, которое возникает из-за сочетания наследственной предрасположенности и приобретённых факторов. [3,4] К приобретенным факторам риска относятся частые стрессы, избыточное потребление соли, диабет, ожирение, повышение липидов крови, малоподвижность и курение. [1] [2] [5]
Вторичные (симптоматические) АГ обычно имеют одну причину повышения АД: заболевания почек или почечных сосудов, заболевания эндокринных желёз, поражения нервной системы и другие. [3] [4]
Беременность не является причиной появления ни ГБ, ни вторичных АГ, но высокая нагрузка на сердечно-сосудистую систему во время беременности, родов и в послеродовом периоде может послужить причиной выявления или обострения уже существующих в организме женщины сердечно-сосудистых проблем. [1] [2] [5]
Симптомы гипертензии при беременности
Симптомы неосложнённой артериальной гипертензии у беременных неспецифичны:
Они могут наблюдаться как при других заболеваниях, не связанных с повышением АД, так и во время совершенно нормальной беременности.
При наличии осложнений АГ отмечаются симптомы со стороны пораженных органов-мишеней:
Помимо прочего, при беременности могут возникнуть специфические опасные осложнения АГ, связанные с тяжёлой патологией мелких сосудов — преэклампсия и эклампсия. [1] [2] [5] Преэклампсия может ничем себя не проявлять, кроме высокого АД и белка в моче, а может выражаться неспецифическими симптомами со стороны разных органов и систем организма. Эклампсия проявляется судорожными приступами с потерей сознания. [1] [2] [5]
Патогенез гипертензии при беременности
Уровень АД зависит от многих параметров организма: тонуса сосудов, объёма циркулирующей крови, скорости выталкивания крови из сердца, растяжимости стенок аорты и других факторов. Эти параметры регулируются условно на трех уровнях: центральном, сосудистом, почечном. [3] [4] [6]
При воздействии факторов риска, перечисленных выше, регуляторные механизмы сбиваются. В зависимости от того, на каком уровне первоначально произошел сбой, развитие АГ может начаться с одного из звеньев патогенеза и продолжиться подключением следующих: увеличением суммарного сопротивления сосудов, активацией гормональных систем, активацией центральной нервной системы, дисбалансом натрия и воды, увеличением жесткости сосудистой стенки. Эти патологические процессы наслаиваются на процессы адаптации сердечно-сосудистого русла к вынашиванию и рождению ребёнка.
Во время беременности формируется еще один (третий) круг кровообращения, увеличивается общий объём циркулирующей крови, быстро повышается масса тела (рост матки, плаценты, плода), ускоряется обмен веществ, активируется ряд гормональных систем, также для беременности характерно расширение сосудов. [1] [2] [5] В результате увеличивается количество крови, выбрасываемое сердцем при сокращении, и количество сокращений сердца (к концу беременности обычно пульс учащается на 15-20 ударов), а уровень АД, наоборот, понижается (причём в первую треть беременности АД снижается, во вторую — остаётся без изменений, в третью — повышается до уровня перед беременностью). [1] [2] [5] Следовательно, в период беременности сердце работает в наименее экономном режиме, активно расходуя свой ресурс.
В родах нагрузка на сердце и сосуды максимальна, так как стремительно возрастает потребность тканей в кислороде. После родов исчезает третий круг кровообращения, повышается вязкость крови, увеличивается АД — сердечно-сосудистая система вновь должна перестроится, но теперь очень быстро. [1] [2] [5] Компенсаторные возможности сердечно-сосудистой системы резко сужаются.
Таким образом, адаптация сердечно-сосудистой системы к беременности, родам и послеродовому периоду может ухудшить течение АГ, а наличие АГ может затруднить адаптацию сердечно-сосудистой системы.
Классификация и стадии развития гипертензии при беременности
АГ при беременности классифицируют по времени её обнаружения, степени повышения АД и стадиям.
По времени обнаружения АГ выделяют: [1]
Для беременных существует особая классификация степени повышения АД, определяемой по наиболее высокому уровню систолического (верхнего) или диастолического (нижнего) АД: [1]
Осложнения гипертензии при беременности
Риски для матери и ребёнка:
Диагностика гипертензии при беременности
В связи с тем, что при беременности диагностические возможности ограничены, женщинам с уже ранее выявленной, существующей АГ целесообразно пройти комплексное обследование перед планированием беременности. [1] [5]
Когда нужно немедленно записаться к гинекологу
Беременной женщине с АГ необходим усиленный врачебный контроль в течение всей беременности и в ближайшее время после неё. Во время беременности обязательно надо обратиться к врачу не только при повышенном уровне артериального давления (верхнее ≥ 140 мм рт. ст., нижнее ≥ 90 мм рт. ст.), но и при головокружении, головной боли, чрезмерной усталости, появлении судорог в мышцах, тошноте.
Диагностический процесс при АГ во время беременности решает следующие задачи:
К каким врачам обращаться
Помимо наблюдения у гинеколога, при хронической АГ рекомендуются консультации терапевта (кардиолога), невролога, офтальмолога, эндокринолога.
Физикальное обследование
Основной метод диагностики — измерение АД. Измерять АД следует в положении сидя поочерёдно на каждой руке, обязательно спустя 5-10 минут предварительного отдыха. [1] В случае различных показателей АД верным считается результат с бо́льшим АД. Необходимо, чтобы на момент измерения прошло около 1,5-2 часов после употребления пищи. Для более достоверных результатов измерения АД следует в день диагностики отказаться от кофе и чая.
Лабораторная диагностика
Основные лабораторные анализы, назначаемые беременным с гипертонией:
Для выявления преэклампсии все беременные должны быть обследованы на наличие протеинурии (белка в моче) на ранних сроках. Если по результатам тест-полоски ≥1, то необходимо незамедлительно выполнить дальнейшие обследования, например выявить соотношение альбумина и креатинина в разовой порции мочи.
Инструментальная диагностика
Также при АГ во время беременности проводят:
Диагностические лабораторные и функциональные параметры преэклампсии (ПЭ)
Преэклампсия – характерный для беременности синдром, развивающийся после 20-й недели беременности. Проявляется повышением АД и протеинурией (появлением белка в моче) ≥ 0,3 г/сут.
Эклампсия – судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией.
Лечение гипертензии при беременности
Целями лечения артериальной гипертензии у беременных являются:
Существует два способа лечения артериальной гипертензии при беременности :
— гестационной АГ (АД ≥ 140/90 на сроке ≥ 20 недель беременности);
— гипертоническом кризе (быстрое повышение АД ≥ 170/110);
— преэклампсии (АД ≥ 140/90 + белок в моче);
Виды амбулаторного лечения:
Немедикаментозное лечение: [1] [2] [5] [6]