Диагностика и лечение тромбоза поверхностных (подкожных) вен
Опубликовано: ФЛЕБОЛОГИЯ, 4, 2015, выпуск 2
Тромбоз поверхностных (подкожных) вен в клинической практике обозначают термином «тромбофлебит». В подавляющем большинстве случаев тромбофлебит яв-ляется осложнением хронических заболеваний вен, про-текающих с варикозной трансформацией подкожных вен (варикотромбофлебит).
Клинические признаки:
• боль по ходу тромбированных вен, ограничиваю-щая движения конечности;
• полоса гиперемии в проекции пораженной вены;
• при пальпации — шнуровидный, плотный, резкоболезненный тяж;
• местное повышение температуры, гиперестезия кожных покровов.
Обследуя больного с подозрением на тромбофлебит, следует обязательно осмотреть обе нижние конечности, так как возможно двустороннее сочетанное поражение как поверхностных, так и глубоких вен. Помимо выявле-ния симптомов тромбофлебита у больных с подозрением на это заболевание, необходимо целенаправленно выяс-нять наличие симптомов, указывающих на ТЭЛА. Ценность физикального исследования для точного установления протяженности тромбоза невелика в связи с тем, что истинная распространенность тромбоза подкож-ных вен часто на 15—20 см превышает клинически опре-деляемые признаки тромбофлебита. У значительной ча-сти пациентов переход тромботического процесса на глу-бокие венозные магистрали протекает бессимптомно. Основным методом диагностики служит компрессион-ное ультразвуковое дуплексное ангиосканирование. В стан-дартный объем ультразвукового ангиосканирования обя-зательно должно входить исследование поверхностных и глубоких вен не только пораженной, но и контралатераль-ной конечности для исключения симультанного тромбо-за, часто протекающего бессимптомно. Глубокие вены обеих нижних конечностей осматривают на всем протя-жении, начиная от дистальных отделов голени до уровня паховой связки, а если не препятствует кишечный газ, то исследуют сосуды илиокавального сегмента.
Показания к госпитализации
— локализация острого тромбофлебита на бедре;
— локализация острого тромбофлебита в верхней тре-ти голени при поражении малой подкожной вены.
Подобных больных следует госпитализировать в отде-ления сосудистой хирургии. Если это невозможно, допу-стима госпитализация в общехирургический стационар.
Лечебная тактика
При тромбозе поверхностных вен на фоне варикоз-ной болезни представляется целесообразной более актив-ная хирургическая тактика.
Консервативное лечение должно включать следующие основные компоненты:
1) активный режим;
2) эластичную компрессию нижних конечностей;
3) местное лечебное воздействие на пораженную ко-нечность (холод, препараты, содержащие гепарин и⁄или
НПВС).
4) системную фармакотерапию.
При спонтанном тромбозе поверхностных вен ниж-них конечностей целесообразно подкожное введение фондапаринукса натрия или профилактических (или, возможно, промежуточных) 1
доз НМГ по крайней мере в течение 1,5 мес. Новые пероральные антикоагулянты (НОАК) (апиксабан, дабигатрана этексилат, риварокса-бан) для лечения тромбоза подкожных вен использовать не следует в связи с отсутствием на сегодняшний день данных, подтверждающих их эффективность и безопас-ность при данной патологии. В дополнение к антикоагулянтам при выраженном болевом синдроме возможно использование нестероид-ных противовоспалительных средств (НПВС) внутрь в те-чение 7—10 дней. Следует учитывать, что их сочетание с
антикоагулянтами повышает вероятность геморрагических осложнений. К промежуточным можно отнести дозы НМГ, составляющие 50—75% от лечебной.Нецелесообразно использование в комплексном лечении тромбофлебита поверхностных вен антибактериальных препаратов при отсутствии признаков системной воспалительной реакции.
Оперативное лечение:
1. Кроссэктомия (операция Троянова—Тренделенбурга). Высокая (сразу у глубокой магистрали) перевязка боль-шой (или малой) подкожной вены с обязательным лиги-рованием всех приустьевых притоков и иссечением ство-ла подкожной вены в пределах операционной раны. По-казана при распространении тромбофлебита на верхнюю половину бедра либо приустьевые притоки при пораже-нии v. saphena magna и верхней трети голени при пораже-нииv. saphena parva.Операция осуществима у любой кате-гории больных.
2. Тромбэктомия из магистральных глубоких вен. Вы-полняют при распространении тромбоза за пределы сафено-феморального либо сафено-поплитеального со-устья. Выбор доступа и метода тромбэктомии определя-ется уровнем расположения проксимальной части тром-ба. После освобождения соустья выполняют кроссэктомию.
4.Минифлебэктомияв бассейне v. saphena magna и/или v. saphena parva. Предусматривает после выполнения кроссэктомии удаление всех варикозно расширенных (тромбированных и нетромбированных) вен. Может быть выполнена у соматически не отягощенных пациентов в первые 2 нед заболевания. В более поздние сроки плот-ный воспалительный инфильтрат в зоне варикотромбоф-лебита препятствует атравматичному удалению пораженных вен.
5. Пункционная тромбэктомияиз тромбированных уз-лов подкожных вен. Выполняют на фоне выраженного перифлебита. Удаление тромбов из пораженных вен в ус-ловиях адекватной послеоперационной эластичной ком-прессии приводит к быстрому уменьшению болевого син-дрома и явлений асептического воспаления. Оперативное лечение необходимо сочетать с надлежащим использованием антикоагулянтов.
Диагностика и лечение постинъекционного тромбоза подкожных вен верхних конечностей
Клинические проявления аналогичны таковым при тромбозе подкожных вен нижних конечностей:
— боль по ходу тромбированных вен;
— полоса гиперемии в проекции пораженной вены;
— при пальпации — шнуровидный, плотный, резко болезненный тяж;
— местное повышение температуры.
Специальных методов диагностики не требуется.
Лечебная тактика— только консервативное лечение:
— местное лечебное воздействие на пораженную ко-нечность (холод, препараты, содержащие гепарин и/или НПВС);
— при выраженном болевом синдроме возможно ис-пользование НПВС внутрь в течение 7—10 дней;
— использование антикоагулянтов целесообразно только при прогрессировании тромботического процесса и угрозе распространения его на подключичную вену.
Диагностика ТГВ
Формирование тромба может начаться на любом участке венозной системы, но чаще всего — в глубоких ве-нах голени. Выделяют окклюзивный инеокклюзивныйтром-боз. Среди неокклюзивных тромбов наибольший практи-ческий интерес представляют флотирующие тромбы, ко-торые могут вызывать ТЭЛА. Степень эмболоопасности венозного тромбоза определяется особенностями клини-ческой ситуации. Решение о степени потенциальной угрозы для жизни больного принимает лечащий врач на основании комплексной оценки соматического статуса пациента, особенностей тромботического процесса и дан-ных ультразвукового ангиосканирования. При этом сле-дует принимать во внимание время возникновения и ло-кализацию тромба, его характер (подвижность в просвете вены), объем подвижной части и диаметр основания. Эм-болоопасные тромбы располагаются в бедренной, под-вздошных и нижней полой венах, длина их подвижной части обычно составляет не менее 7 см. Вместе с тем у больных с низким кардиопульмональным резервом вслед-ствие сопутствующей патологии или предшествующей ТЭЛА реальную угрозу возникновения жизнеопасной эм-болии могут представлять флотирующие тромбы меньших размеров.
Клинические проявлениязависят от локализации тром-боза, распространенности и характера поражения веноз-ного русла, а также длительности заболевания. В начальный период при неокклюзивных формах клиническая симптоматика не выражена либо вообще отсутствует. Иногда первым признаком ТГВ могут быть симптомы ТЭЛА.
Типичный спектр симптоматики включает:
• отек всей конечности либо ее части;
• цианоз кожных покровов и усиление рисунка под-кожных вен;
• распирающую боль в конечности;
• боль по ходу сосудисто-нервного пучка.
Для клинической диагностики может быть использо-ван индекс Wells (табл. 4), отражающий вероятность на-личия у пациента ТГВ нижних конечностей. По сумме на-бранных баллов больных разделяют на группы с низкой, средней и высокой вероятностью наличия венозного тромбоза.
Тромбоз глубоких вен в системе верхней полой вены характеризуется:
• отеком верхней конечности;
• отеком лица, шеи;
• цианозом кожных покровов и усилением рисунка подкожных вен;
• распирающей болью в конечности.
Поскольку клинические данные не позволяют с уверенностью судить о наличии или отсутствии ТГВ, диагно-стический поиск должен включать последующее лабора-торное и нструментальное обследование.
Лабораторная диагностика
Определение уровня D-димера в крови. Повышенный уровень D-димера в крови свидетельствует об активно протекающих процессах тромбообразования, но не по-зволяет судить о локализации тромба. Наибольшую чув-ствительность (более 95%) обеспечивают количественные методы, основанные на иммуноферментном (ELISA) или иммунофлуоресцентном (ELFA) анализе. После развития тромбоза D-димер постепенно снижается и через 1—2 нед может нормализоваться. Наряду с высокой чувствительностью тест имеет низ-кую специфичность. Повышенный уровень D-димера вы-являют при многих состояниях, в том числе при опухолях, воспалении, инфекционном процессе, некрозе, после пе-ренесенных оперативных вмешательств, во время бере-менности, а также у пожилых людей и пациентов, находя-щихся в стационаре. Верхняя граница нормы D-димера, определенного иммуноферментными методами, у лиц моложе 50 лет составляет 500 мкг/л; в более старших воз-растных группах ее рекомендуется рассчитывать по фор-муле: возраст × 10 мкг/л.
В связи с изложенными особенностями предлагается следующий алгоритм использования показателя D-диме-ра для диагностики ТГВ:
— больным без каких-либо клинических признаков, позволяющих предположить наличие ТГВ, проводить определение уровня D-димера с целью скрининга не следует;
— больным с клинической симптоматикой и анамне-зом, не оставляющими сомнений в наличии ТГВ, прово-дить определение уровня D-димера не следует;
— больным с клиническими признаками, позволяю-щими заподозрить ТГВ, при отсутствии возможности вы-полнить в ближайшие часы компрессионное ультразвуко-вое ангиосканирование, следует определить уровень D-димера.
Повышение показателя свидетельствуют о не-обходимости проведения ультразвукового исследования. Если лечебное учреждение не располагает ультразвуковой аппаратурой, пациент должен быть направлен в другую клинику с соответствующими возможностями. В случаях, когда уровень D-димера в крови не повышен, диагноз ТГВ можно отвергнуть с высокой степенью вероятности.
Инструментальная диагностика
Ультразвуковое компрессионное дуплексное ангиоскани-рование— основной метод обследования при подозрении на венозный тромбоз. В обязательный объем исследова-ния входит осмотр подкожных и глубоких вен обеих ниж-них конечностей, так как существует вероятность контра-латерального тромбоза, который часто протекает бессим-птомно. При наличии у пациента симптоматики ТЭЛА и отсутствии ультразвуковых признаков ТГВ магистраль-ных вен конечностей, таза и НПВ следует осмотреть го-надные, печеночные и почечные вены. Активный поиск ТГВ с помощью ультразвукового ан-гиосканирования представляется целесообразным в пред-операционном периоде у пациентов высокого риска ВТЭО, а также у онкологических больных. У этих же боль-ных целесообразно провести ультразвуковое ангиоскани-рование со скрининговой целью после операции. При распространении тромбоза на илиокавальный сегмент в случае невозможности определения его прок-симальной границы и характера по данным ультразвуко-вого дуплексного ангиосканирования показано выпол-нение рентгеноконтрастной ретроградной илиокавогра-фии илиспиральной компьютерной томографии(КТ). Во время ангиографии возможен ряд лечебных манипуля-ций: имплантация кава-фильтра, катетерная тромбэктомия и др
Почему опасно не лечить тромбоз?
Мы расскажем как долго можно откладывать лечение тромбоза?
Что будет, если у вас нашли тромб в нижних конечностях, но вы с этим ничего не будете делать и просто начнете ждать, когда он рассосется самостоятельно? Ответ на этот вопрос знают наши специалисты.
Тромбофлебит поверхностных вен и тромбоз глубоких вен
Правильное питание при варикозе
Правильное питание при варикозе Мы расскажем как правильно питаться при варикозе. Варикозное расширение вен – серьезное заболевание периферических сосудов, при котором венозная.
Последствия образования тромба
Благополучный исход событий предусматривает, что тромб рассасывается самостоятельно, а варикозное расширенных вен остается. При этом оставшуюся варикозно расширенную вену можно безболезненно удалить и все будет хорошо.
Если же тромб ныряет в глубокую вену, то происходит не только тромбофлебит поверхностных вен, но и тромбоз глубоких вен, который несет за собой ряд негативных последствий:
Если наблюдается тромбофлебит поверхностных вен острой формы, можно заметить жесткое красное, уплотнение под кожей самой кожей, оно чувствительное к прикосновениям. Когда затронута глубокая вена, нога может болеть и опухнуть. Чем дольше вы не будете обращаться к флебологу, тем хуже последствия образования тромба.
Окклюзивный и неокклюзивный тромбоз
Также может развиваться окклюзивный и неокклюзивный тромбоз. Первый возникает, когда просвет вены полностью заполнен тромботическими массами. Выражается такая патология в побледнении кожных покровов, отсутствии пульсации, болях. Соответственно неокклюзивный – когда просвет заполнен не полностью.
Ультразвуковая диагностика венозного тромбоза в амбулаторных условиях
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Основными механизмами внутрисосудистого образования тромбов, известными со времен R.Virchow, являются замедление тока крови (стаз), гиперкоагуляция, травма стенки сосуда (повреждение эндотелия). Острый венозный тромбоз достаточно часто развивается на фоне различных онкологических заболеваний (злокачественные опухоли желудочнокишечного тракта, женской половой сферы и др.) в силу того, что раковая интоксикация вызывает развитие гиперкоагуляционных изменений и угнетение фибринолиза, а также из-за механического сдавления вен опухолью и прорастания ее в сосудистую стенку. Предрасполагающими факторами ТГВ считаются также ожирение, беременность, прием оральных гормональных контрацептивов, наследственные тромбофилии (дефицит антитромбина III, протеина C и S, лейденовская мутация и др.), системные заболевания соединительной ткани, хронические гнойные инфекции, аллергические реакции [3, 4]. Наибольшему риску развития ТГВ подвержены больные пожилого и старческого возраста и лица, страдающие хронической венозной недостаточностью нижних конечностей, а также пациенты с инфарктом миокарда, декомпенсированной сердечной недостаточностью, инсультом, пролежнями, гангреной нижних конечностей. Особую тревогу вызывают травматологические больные, так как переломы бедренной кости в основном встречаются у лиц пожилого и старческого возраста, наиболее отягощенных соматическими заболеваниями [5]. Тромбозы у травматологических больных могут возникнуть при любой травме нижних конечностей, так как при этом имеют место все этиологические факторы тромбоза (повреждение сосуда, венозный застой и изменения свертывающих свойств крови) [6].
Надежная диагностика флеботромбоза является одной из актуальных клинических задач. Физикальные методы обследования позволяют поставить правильный диагноз лишь в типичных случаях заболевания, при этом частота диагностических ошибок достигает 50% [7]. Так, например, тромбоз вен икроножных мышц при сохраненной проходимости остальных вен нередко протекает бессимптомно. Из-за опасности пропустить острый ТГВ голеней клиницисты зачастую ставят этот диагноз в каждом случае появления болей в икроножных мышцах [8]. Особое внимание заслуживают «травматологические» больные, у которых наличие боли, отека и изменения окраски конечности могут быть следствием самой травмы, а не ТГВ. Иногда первым и единственным проявлением подобного тромбоза служит массивная ТЭЛА.
В задачи инструментального обследования входят не только подтверждение или опровержение наличия тромба, но также определение его протяженности и степени эмбологенности. Выделение эмболоопасных тромбов в отдельную группу и изучение их морфологической структуры имеют большое практическое значение, так как без этого невозможны разработка эффективной профилактики легочной эмболии и выбор оптимальной тактики лечения. Тромбоэмболические осложнения чаще наблюдаются при наличии флотирующего тромба с гетерогенной структурой, неровным гипо- или изоэхогенным контуром в отличие от тромбов, имеющих гиперэхогенный контур и гомогенную структуру. Важным критерием эмбологенности тромба является степень его подвижности в просвете сосуда. Эмболические осложнения чаще отмечаются при выраженной и умеренной подвижности тромбомасс [9, 10].
Из всех неинвазивных методов, применяемых для диагностики тромбоза, в последнее время все чаще используется ультразвуковое сканирование венозной системы. Метод триплексного ангиосканирования, предложенный Barber в 1974 г., включает исследование сосудов в В-режиме, анализ допплеровского сдвига частот в виде классического спектрального анализа и цветового картирования потока (в скоростном и энергетическом режимах). Использование спектральной допплерографии позволило точно измерять кровоток внутри просвета вен. Применение метода цветового допплеровского картирования (ЦДК) обеспечило возможность быстро отличать окклюзирующий тромбоз от неокклюзирующего, выявлять начальные стадии реканализации тромбов, а также определять местоположение и размер венозных коллатералей. При исследованиях в динамике ультразвуковой метод позволяет обеспечить достаточно точный контроль за эффективностью тромболитической терапии. Кроме того, с помощью ультразвукового исследования можно установить причины появления клинической симптоматики, сходной с таковой при патологии вен, например выявить кисту Бейкера, межмышечную гематому или опухоль. Внедрение в практику ультразвуковых приборов экспертного класса с датчиками частотой от 2,5 до 14 МГц позволило достичь практически 99% точности диагностики.
Материал и методы
Всем обследуемым проводилось триплексное сканирование венозной системы на современных ультразвуковых аппаратах линейным датчиком с частотой 7 МГц. При этом оценивалось состояние вен бедра, подколенной вены, вен голени, а также большой и малой подкожных вен. Для визуализации подвздошных вен и НПВ использовался конвексный датчик с частотой 3,5 МГц. При сканировании НПВ, подвздошных, большой подкожной вены, бедренных вен и вен голени в дистальном отделе нижних конечностей пациент находился в положении лежа на спине. Исследование подколенных вен, вен верхней трети голени и малой подкожной вены проводилось в положении пациента лежа на животе с валиком, подложенным под область голеностопных суставов. Затруднения в диагностике возникали при визуализации дистального отдела поверхностной бедренной вены у тучных пациентов, визуализации вен голени при выраженных трофических и индуральных изменениях тканей. В этих случаях также использовался конвексный датчик. Глубину сканирования, усиление эхо-сигнала и другие параметры исследования подбирали индивидуально для каждого пациента и сохраняли неизменными во время всего обследования, включая наблюдения в динамике.
Сканирование начинали в поперечном сечении для исключения наличия флотирующей верхушки тромба, о чем свидетельствовало полное соприкосновение венозных стенок во время легкой компрессии датчиком. Убедившись в отсутствии свободно флотирующей верхушки тромба, компрессионную пробу датчиком проводили от сегмента к сегменту, от проксимальных отделов к дистальным. Предлагаемая методика является наиболее точной не только для выявления тромбоза, но и для определения его протяженности (исключая подвздошные вены и НПВ, где проходимость вен определялась в режиме ЦДК). Продольное сканирование вен подтверждало наличие и характеристики венозного тромбоза. Кроме того, продольное сечение использовалось для локации анатомического слияния вен. Во время обследования оценивались состояние стенок, просвет вен, локализация тромба, его протяженность, степень фиксации к сосудистой стенке.
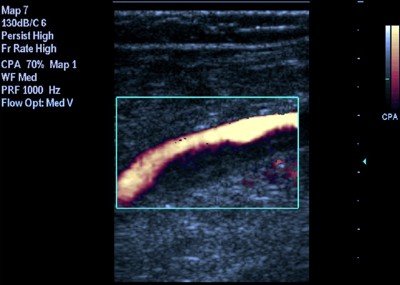
Ультразвуковая характеристика венозных тромбов проводилась по отношению к просвету сосуда: они различались как пристеночные, окклюзирующие и флотирующие тромбы. Признаками пристеночного тромбоза считались визуализация тромба с наличием свободного кровотока в просвете вены, отсутствие полного спадения стенок при компрессии вены датчиком, наличие дефекта заполнения при ЦДК, наличие спонтанного кровотока при спектральной допплерографии (рис.1).
Рис. 1. Неокклюзирующий тромбоз подколенной вены. Продольное сканирование вены. Огибающий кровоток в режиме энергетического кодирования потока.
Результаты исследования
С 2003 по 2006 г. были обследованы 236 пациентов в возрасте от 20 до 78 лет, из них 214 с клиникой острого тромбоза и 22 с клиникой ТЭЛА.
В первой группе в 82 (38,3%) случаях проходимость глубоких и поверхностных вен не была нарушена и клиническая симптоматика обусловлена иными причинами (табл. 1).
| Патология | Количество больных | |
|---|---|---|
| абс. | % | |
| Травма | 33 | 40,2 |
| Заболевания суставов | 18 | 22,0 |
| Лимфовенозная недостаточность | 12 | 14,6 |
| Киста Бейкера больших размеров | 6 | 7,3 |
| Лимфаденит | 5 | 6,1 |
| Внутримышечная гематома | 4 | 4,9 |
| Экстравазальная компрессия | 4 | 4,9 |
Вероятные причины (факторы риска) развития венозного тромбоза представлены в табл. 2.
| Фактор риска | Количество больных | |
|---|---|---|
| абс. | % | |
| Травма (в том числе длительная гипсовая иммобилизация) | 41 | 31,0 |
| Варикозная болезнь | 26 | 19,7 |
| Злокачественные новообразования | 23 | 17,4 |
| Операции | 16 | 12,1 |
| Прием гормональных препаратов | 9 | 6,8 |
| Тромбофилии | 6 | 4,5 |
| Хроническая ишемия конечностей | 6 | 4,5 |
| Ятрогенные причины | 5 | 4,0 |
В наших наблюдениях наиболее часто выявлялись распространенная форма тромбоза, а также поражение вен на уровне подколенно-берцового и бедренно-подколенного сегментов (табл. 3).
| Локализация | Количество больных | |
|---|---|---|
| абс. | % | |
| Вены голени | 19 | 14,4 |
| Подколенная вена | 8 | 6,0 |
| Подколенно-берцовый сегмент | 34 | 25,8 |
| Бедренно-подколенный сегмент | 21 | 15,9 |
| Илеофеморальный сегмент | 5 | 3,8 |
| Бедренно-подколенно-берцовый сегмент | 38 | 38,8 |
| Подвздошно-бедренно-подколенно-берцовый сегмент | 7 | 5,3 |
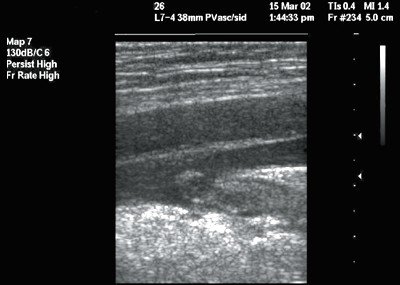
Рис. 2. Флотирующий тромб в общей бедренной вене. В-режим, продольное сканирование вены. Тромб гетероэхогенной структуры с четким гиперэхогенным контуром.
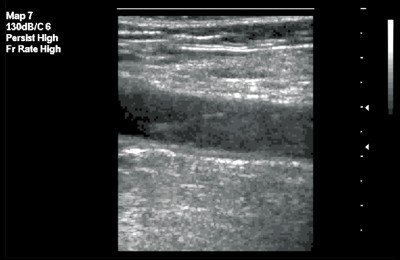
Рис. 3. Флотирующий тромб в поверхностной бедренной вене. В-режим, продольное сканирование вены. Тромб изоэхогенной структуры с гиперэхогенным контуром.
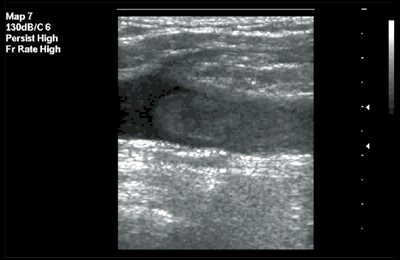
Рис. 4. Флотирующий тромб в поверхностной бедренной вене. В-режим, продольное сканирование вены. Тромб гомогенной эхоструктуры с четким контуром.
В группе пациентов с клиникой ТЭЛА у 5 (22,7%) больных имел место ТГВ различных стадий развития (преимущественно бедренно-подколенный сегмент).
В динамике для оценки течения тромботического процесса были обследованы 82 пациента, из них у 63 (76,8%) отмечалась частичная реканализация тромботических масс. В этой группе у 28 (44,4%) больных наблюдался центральный тип реканализации (при продольном и поперечном сканировании в режиме ЦДК реканализационный канал визуализировался в центре сосуда); у 23 (35%) пациентов диагностирована пристеночная реканализация тромботических масс (чаще кровоток определялся вдоль стенки вены, непосредственно прилежащей к одноименной артерии); у 13 (20,6%) больных выявлялась неполная реканализация с фрагментарным асимметричным окрашиванием в режиме ЦДК. Тромботическая окклюзия просвета вены наблюдалась у 5 (6,1%) больных, в 6 (7,3%) случаях отмечалось восстановление просвета вены. Признаки ретромбоза сохранялись у 8 (9,8%) обследованных.
Выводы
Комплексное ультразвуковое исследование, включающее ангиосканирование с использованием спектрального, цветового и энергетического допплеровских режимов и эхографию мягких тканей, является высокоинформативным и безопасным методом, позволяющим наиболее достоверно и быстро решать вопросы дифференциальной диагностики и лечебной тактики в амбулаторной флебологической практике. Это исследование целесообразно проводить на амбулаторном этапе для более раннего выявления пациентов, которым не показана (а иногда и противопоказана) тромболитическая терапия, и направления их в профильные отделения; при подтверждении наличия венозного тромбоза необходимо выявлять лиц с высоким риском развития тромбоэмболических осложнений; наблюдать в динамике за течением тромботического процесса и тем самым корректировать лечебную тактику.
Литература
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.