Гигантоклеточный артериит
Гигантоклеточный артериит (синдром Хортона, височный, или краниальный, артериит) представляет собой своеобразное воспалительное поражение средних и крупных артерий у людей пожилого возраста.
Патогенез (что происходит?) во время Гигантоклеточного артериита:
Имеются отдельные указания на наличие клеточных и гуморальных иммунных реакций по отношению к эластической ткани артерий. Некоторые авторы находили в активной фазе болезни умеренное повышение сывороточных иммуноглобулинов и иммунных комплексов, увеличенное число циркулирующих лимфобластов, иногда отложение иммуноглобулинов и комплемента в артериальной стенке. Эти данные, однако, пока не привели к созданию обоснованной концепции относительно закономерных изменений иммунного статуса при рассматриваемом заболевании. Гигантоклеточный артериит развивается преимущественно у представителей белой расы, что позволяет предполагать некоторую роль генетических факторов. Этому соответствуют также несколько сообщений о возникновении болезни у членов одной семьи, в том числе у монозиготных близнецов. В то же время ассоциации с какими-либо антигенами гистосовместимости не отмечено.
Локализация сосудистых изменений и их гистологическая картина отчасти напоминают синдром Такаясу, хотя по возрастному составу пациентов эти болезни резко различаются. В принципе при гигантоклеточном артериите может быть вовлечена в процесс почти любая крупная или средняя артерия. Изменений артериол и капилляров не бывает. У больных, умерших в активной фазе болезни, чаще всего обнаруживают поражения височных, позвоночных, глазных и задних цилиарных артерий. Весьма часто встречаются также характерные изменения сонных артерий, центральных артерий сетчатки, аорты (с возможным развитием ее аневризм и разрывов), подключичных, подвздошных и брыжеечной артерий. Имеются сообщения и о воспалении коронарных артерий с соответствующими ишемическими проявлениями.
Характер поражения артерий почти всегда очаговый или сегментарный; на значительном протяжении сосуды не вовлекаются в процесс. На ранних стадиях отмечают лимфоцитарную инфильтрацию внутренней и наружной эластических мембран, утолщение интимы. В дальнейшем в артериях среднего калибра в интиме и медии обнаруживают скопления клеток в виде гранулем, состоящих из лимфоцитов, плазматических и эпителиоидных клеток, гистиоцитов и гигантских многоядерных клеток. Последние, хотя и дали название всей нозологической единице, в биопсийном материале у некоторых больных не определяются и поэтому не могут считаться обязательным гистологическим обоснованием диагноза. В гранулемах могут находиться также эозинофилы; нейтрофилы нехарактерны. В аорте и больших сосудах воспалительный процесс особенно выражен в медии, наблюдается также фрагментация эластических волокон. Соответственно очагам воспаления могут возникать тромбозы. Фибриноидный некроз, столь типичный для некротического артериита, несвойствен синдрому Хортона.
Симптомы Гигантоклеточного артериита:
Каждый больной гигантоклеточным артериитом вызывает особую настороженность относительно возможных поражений органа зрения. Сравнительно нередко наблюдаемая глазная патология включает диплопию, птоз, частичную или полную потерю зрения, которая может быть как временной» так и стойкой. Считается, что слепота чаще вызывается ишемией оптического нерва за счет воспаления ветвей глазной или задней цилиарной артерии, чем тромбозом пораженных артерий сетчатки. Редко слепота может быть первым признаком болезни, но обычно развивается через недели и месяцы после возникновения других симптомов (в том числе глазных), в связи с чем своевременно назначенное лечение позволяет предотвратить эту патологию. При малейшем подозрении на гигантоклеточный артериит необходимо тщательное повторное исследование глазного дна.
Клинические симптомы вовлечения в процесс крупных артерий наблюдаются у 10-15% больных. К ним относятся снижение или отсутствие пульса на артериях шеи или рук, шумы над сонными, подключичными и подмышечными артериями, периоды боли и слабости в мышцах конечностей. При ангиографии наибольшее диагностическое значение имеют чередования артериальных стенозов с ровными внутренними контурами (иногда также полных закупорок сосудов) и участков артерий нормального или увеличенного диаметра. Учитывается также характерная локализация поражений. Среди конкретных проявлений сосудистой патологии наблюдались стенокардия, инфаркты миокарда и недостаточность кровообращения, инсульты с гемипарезом, психозы, депрессии, помрачения сознания, острая потеря слуха, периферическая нейропатия, разрывы аорты, мезентериальные тромбозы. При выраженном сужении артерий описаны редкие случаи гангрены конечностей, кожи головы и даже языка.
Диагностика Гигантоклеточного артериита:
В сомнительных случаях следует прибегать к артериографии и особенно к биопсии височной артерии. Если последняя явно изменена, то для биопсии берется ограниченный сегмент из пораженного участка сосуда. При отсутствии клинических изменений артерии для гистологического подтверждения диагноза иногда требовался участок сосуда длиной 4-6 см.
Лечение Гигантоклеточного артериита:
Первое уменьшение дозы преднизолона может быть осуществлено только после полного устранения клинических симптомов и нормализации СОЭ, а в последующем снижение доз должно проводиться под обязательным клинико—лабораторным контролем. Даже слабо выраженный возврат клинических симптомов и нарастание СОЭ указывают, что очередное снижение дозы было преждевременным. Приблизительно у 10% больных начальная суточная доза преднизолона, равная 60 мг, оказывается неэффективной и должна быть повышена до 80 мг. В подобных случаях представляется рациональным начать лечение с трехдневной пульс-терапии метилпреднизолоном (по 1000 мг в день внутривенно), а затем перейти на прием препаратов внутрь. Этот метод особенно показан тем больным, у которых наблюдаются угрожающие признаки глазной патологии. Имеется сообщение о быстром восстановлении зрения у больного гигантоклеточным артериитом после внутривенного введения 500 мг метилпреднизолона (сразу после развития слепоты). Этот факт имеет особое значение, так как назначение преднизолона внутрь после утраты зрения не способно привести к успеху.
Следует подчеркнуть, что у некоторых больных полное подавление симптомов гигантоклеточного артериита достигается меньшими дозами гормональных препаратов. Так, мы наблюдали больных с истинной ремиссией заболевания в результате назначения преднизолона в начальной суточной дозе 40 мг (в том числе в суппозиториях) и даже 15 мг. Естественно, у этих лиц не было глазных симптомов, что и позволило начать лечение с меньших доз.
Переносимость преднизолона у больных гигантоклеточным артериитом относительно хорошая, хотя приходится постоянно иметь в виду, что речь идет о больных пожилого и старческого возраста, у которых стероидные осложнения, в частности, остеопороз возникают сравнительно часто. Попытки одновременного назначения препаратов длительного действия (азатиоприн, D-пеницилламин, плаквенил, дапсон и особенно циклофосфамид) для «базисного» подавления патологического процесса и возможного уменьшения дозы преднизолона пока не привели к убедительным результатам. Поэтому длительное назначение кортикостероидов (прежде всего преднизолона) пока считается единственно надежным и почти «специфическим» методом терапии гигантоклеточного артериита. При этом необходимо иметь в виду, что дозу препарата следует равномерно распределять в течение суток (обычно его назначают в 3 приема). Прием всей суточной дозы утром и особенно альтернирующий прием (т. е. применение преднизолона через день) гораздо менее эффективны и не рекомендуются.
Гормональная терапия может считаться обоснованной даже при возникновении только серьезных подозрений на гигантоклеточный артериит. В подобных случаях быстрый и яркий положительный эффект лечения становится важным дополнительным критерием диагноза. Если же у больного с недостоверным, но предполагаемым диагнозом гигантоклеточного артериита появляются какие-либо глазные симптомы, то немедленное назначение преднизолона обязательно.
К каким докторам следует обращаться если у Вас Гигантоклеточный артериит:
Рекомендации по лечению гигантоклеточного артериита французской группы по изучению васкулитов крупных сосудов
Гигантоклеточный артериит (старое название – височный артериит) – это самый распространенный системный васкулит, который развивается у людей пожилого и старческого возраста. В статье приводятся основные положения французских рекомендаций по диагностике и лечению гигантоклеточного артериита, а также их критический анализ.
Гигантоклеточный артериит (ГКА) – это самый распространенный системный васкулит в мире. В некоторых северно-европейских странах распространенность ГКС достигает 10-20 случаев на 100 000 населения. Данных о заболеваемости ГКА в нашей стране нет, однако можно предположить, что это заболевание часто остается недиагностированным у пожилых людей с «необъяснимым» повышением СОЭ, лихорадкой неясного генеза или впервые возникшей головной болью. За последние 3 года в мировой медицинской литературе отмечается информационный бум, связанный с появлением большого количества исследований, касающихся различных аспектов ГКА. Одним из знаковых событий информационной волны стали рекомендации французской группы по изучению васкулитов крупных сосудов (GEFA), которые остаются современными и хорошо освещают актуальную для многих специалистов (ревматологов, терапевтов, офтальмологов, неврологов) проблему ГКА [1]. Еще одним важным событием стала регистрация тоцилизумаба для лечения ГКА в США (май 2017 г.) и Европе (сентябрь 2017 г.) на основании результатов крупного международного исследования GiACTA [2], которые были опубликованы уже после выхода в свет рекомендаций GEFA.
Мы хотели бы познакомить читателя с рекомендациями GEFA по диагностике и лечению ГКА, а также прокомментировать некоторые позиции наших французских коллег и обсудить возможности биологической терапии у пациентов с ГКА.
Терминология
В прошлом ГКА часто именовали «височным» или «краниальным» артериитом, однако в настоящее время эти названия неактуальны. Термин «болезнь Хортона» (по имени американского невролога, который описал этот васкулит в 1932 г.) нередко используется в Европе, особенно Франции. Однако сегодня наиболее популярен (почти 70% публикаций) термин «ГКА», который был одобрен на Международной согласительной конференции в Чапел-Хилле, а также указан в классификации васкулитов Американской коллегии ревматологов. Этот термин можно использовать не только в случае морфологической верификации диагноза. Он является синонимом «болезни Хортона» даже в тех случаях, когда при биопсии височной артерии не было выявлено типичных для ГКА изменений.
Номенклатура и классификация
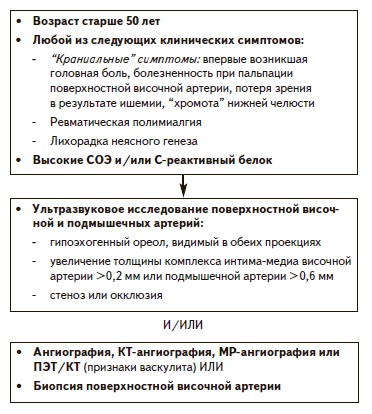
ГКА относится к васкулитам, поражающим крупные сосуды, в том числе аорту и отходящие от нее ветви, преимущественно внешние сонные и позвоночные артерии и, в отличие от артериита Такаясу, развивается в возрасте старше 50 лет. Ревматическая полимиалгия отличается от ГКА отсутствием клинических и гистологических признаков поражения краниальных сосудов и органа зрения. В соответствии с критериями Аме риканской коллегии ревматологов системный васкулит может быть классифицирован как ГКА при наличии «краниальной» симптоматики (новые головные боли, пальпаторные изменения височных артерий или положительные результаты биопсии). Эти критерии позволяют дифференцировать ГКА от других системных васкулитов с чувствительностью 94% и специфичностью 91% [3].
Комментарий авторов рекомендаций: при отсутствии верифицированного васкулита классифицировать болезнь как ГКА затруднительно. Определенное диагностическое значение имеют косвенные признаки, такие как ответ на лечение глюкокортикостероидами и течение болезни.
Клинический диагноз
Существуют достаточно специфичные для ГКА признаки. По данным мета-анализа [4], самыми сильными предикторами гистологического подтверждения диагноза были «хромота» нижней челюсти (34% больных) и диплопия (9%). В другом исследовании было показано, что вероятность гистологически подтвержденного ГКА значительно увеличивалась при наличии головной боли (86%), «хромоты» нижней челюсти (42%) и пальпируемой височной артерии (44%) [5]. Сочетание ревматической полимиалгии с «новой» головной болью, «хромотой»нижней челюсти и изменениями височных артерий (по данным осмотра) позволяло установить диагноз с точностью 97%, а начало болезни после 70 лет увеличивало предсказательное значение положительного результата до 100%, однако такое сочетание отмечали только у 27% больных с ревматической полимиалгией [6].
Комментарий: некроз языка или волосистой части головы, а также острые нарушения зрения, вероятно, также имеют высокое диагностическую значение, хотя оно не доказано результатами исследований.
Биопсия височной артерии
Диагноз ГКА может быть подтвержден при биопсии височной артерии. К характерным гистологическим признакам данного васкулита относятся воспалительный инфильтрат, содержащий гигантский клетки, в мышечной оболочке артерии, а также эластофагия [7], хотя оба указанных признака наблюдаются не всегда [8]. Изолированный воспалительный инфильтрат вокруг адвентиция или васкулит мелких сосудов, окружающих височную артерию (редко некротизирующий), встречаются реже и могут быть признаком вовлечения в патологический процесс височной артерии при другом системном васкулите.
Диагноз ГКА подтверждается результатами биопсии височной артерии у 49-85% больных 10. Значи тельная вариабельность результатов, возможно, отражает различия в клинических и гистологических определениях ГКА, а также технические особенности проведения биопсии. Повысить диагностическую информативность исследования позволяет использование биоптатов длиной не менее 0,5–1 см, а также скольких образцов. При односторонней биопсии височной артерии диагностируют 88% случаев ГКА, верифицированных гистологически [13]. Значение допплеровского ультразвукового сканирования для выбора места биопсии остается спорным. Гистологические изменения можно выявить в течение по крайней мере 15 дней после начала лечения глюкокортикоидами. Осложнения биопсии височной артерии встречаются редко [14].
Комментарий: в настоящее время не существует единых гистологических критериев диагноза ГКА.
Визуализация височной артерии
Визуализацию височной артерии, прежде всего с помощью допплеровского ультразвукового сканирования линейным датчиком, считают возможным методом подтверждения диагноза ГКА. При наличии гипоэхогенного ореола (гало) чувствительность ультразвукого исследования составляет 68%, а специфичность достигает 91% [15], особенно если указанные изменения определяются с двух сторон. Чувствительность повышается, если ореол исследуют в подмышечных и общих сонных артериях [16]. Роль магнитно-резонансной томографии (МРТ) в диагностике ГКА изучена в меньшей степени. Диагноз ГКА позволяют предположить утолщение сосудистой стенки с накоплением контраста в средней оболочке и сужением просвета [17]. В самых крупных исследованиях, в которых учитывали поражение височных и затылочных артерий, чувствительность составляла 78%, а специфичность – 90% [18]. По информативности допплеровское ультразвуковое сканирование и МРТ существенно не отличались.
Комментарии: визуализация височной артерии является менее надежным методом диагностики ГКА по сравнению с биопсией. Учитывая вариабельность результатов исследований и их зависимость от навыка специалиста, практическое значение допплеровского ультразвукового сканирования оценить достаточно трудно. Во Франции этот метод используется ограничено. МРТ изучена еще в меньшей степени, а также существенно дороже и менее доступна, чем ультразвуковое исследование.
Роль визуализации аорты и ее ветвей в диагностике ГКА
Выявление аортита или артериита ветви аорты с помощью КТ-ангиографии, МР-ангиографии или позитронно-эмиссионной томографии с использованием 18-фтордезоксиглюкозы (ПЭТ) позволяет предположить диагноз ГКА. Признаком аортита считают равномерное кольцевидное утолщение стенки ≥2 или 3 мм по данным КТ-ангиографии, накопление гадолиния в сосудистой стенке при МР-ангиографии или 18-фтордезоксиглюкозы при ПЭТ. Частота аортита по данным КТ-ангиографии или МР-ангиографии составляет от 33 до 65%. По данным 2 мета-анализов, чувствительность и специфичность ПЭТ в диагностике аортоартериита при ГКА составили 80-89% и 90-98%, соответственно [19]. По чувствительности ПЭТ незначительно превосходила МРТ, а также КТ-ангиографию. При допплеровском сканировании можно выявить гало в общих сонных, подмышечных, подвздошных и бедренных артериях.
Комментарии: данные литературы неоднозначны, однако они свидетельствуют о том, что визуализация аорты и ее ветвей менее специфична в диагностике ГКА, чем биопсия височной артерии. Не вполне понятно диагностическое значение небольшого увеличения толщины стенки или незначительного накопления контрастного вещества.
Биомаркеры
Увеличение СОЭ ≥50 мм/ч (по методу Вестергрена) является одним из классификационных критериев Американской коллегии ревматологов. Воспалительные маркеры почти всегда повышены в дебюте ГКА, при этом среднее значение СОЭ составляет 93 мм/ч, концентрации С-реактивного белка (СРБ) – 94 мг/л [20]. Также может повышаться уровень других воспалительных белков – фибриногена, гаптоглобина, орозомукоида. Анемия отмечается у 55% больных, тромбоцитоз – у 49% [20]. Тем не менее, у 11% больных СОЭ не превышает 50 мм/ч [21], а нормальные уровни воспалительных маркеров не исключают диагноз ГКА. Описана связь между небольшим повышением cодержания воспалительных маркеров и развитием ишемических поражений органа зрения [22].
Комментарии: в настоящее время не существует специфических для ГКА биомаркеров, позволяющих определить вариант болезни и прогнозировать ее течение.
Аневризма аорты при ГКА
Аневризма аорты, особенно в восходящем отделе грудной аорты, развивается у пациентов с ГКА чаще, чем в популяции, и ассоциируется со снижением выживаемости [23]. По данным когортных исследований, частота аневризмы и/или расслоения стенки аорты у больных ГКА составляет 19 на 1000 в год [24,25]. Аневризма может быть выявлена спустя несколько лет после установления диагноза ГКА, однако у 15% пациентов с аортитом аневризма или дилатация грудного отдела аорты отмечается уже при установлении диагноза [26].
Комментарии: в настоящее время не установлены факторы риска развития аневризмы аорты у пациентов с ГКА и не определены возможности скрининга (способ визуализации, частота исследований). При КТ и МРТ для оценки диаметра аорты контрастирование медии не требуется, однако оно позволяет оценить состояние сосудистой стенки и просвет сосуда. Возможности обычной рентгенографии органов грудной клетки в диагностике патологии аорты крайне ограничены.
Глюкокортикоистероиды в лечении неосложненного ГКА (без поражения органа зрения, аорты и ее ветвей)
Глюкокортикоиды остаются «золотым стандартом» лечения ГКА. Начальная доза у пациентов с неосложненным ГКА составляет от 0,3 до 1 мг/кг/сут в пересчете на преднизолон. В некоторых исследованиях показано, что дозы 0,5-0,7 мг/кг/сут обычно достаточно для подавления активности болезни, при этом они удовлетворительно переносятся. В рандомизированных клинических исследованиях пульс-терапия метилпреднизолоном (15 мг/кг/сут) до назначения пероральных глюкокортикостероидов обеспечивала дополнительное снижение частоты обострений и оказывала стероидосберегающее действия [27]. Прием препарата в стартовой дозе продолжают в течение 2-4 недель в зависимости от скорости разрешения воспалительных изменений. Снижение дозы глюкокортикоcтероидов начинают быстро, чтобы достичь дозы 15-20 мг/сут за 6-10 недель. Проспективные и ретроспективные исследования показали, что примерно у половины пациентов удается снизить дозу до 7,5-10 мг/сут за 6 месяцев [28]. В то же время прекращение приема глюкокортикостероидов через 6 мес в 77% случаев сопровождалось развитием обострений в течение последующего года [29]. Медиана длительности лечения в когортных исследованиях составляла около 24 мес, однако она варьировалась в широких пределах и иногда достигала нескольких лет.
Комментарии: в настоящее время нет общего мнения по поводу выбора стартовой дозы глюкокортикостероидов у пациентов с неосложненным ГКА. Пульс-терапия у пожилых людей или пациентов с сопутствующими заболеваниями может быть рискованной.
Лечение ГКА с поражением органа зрения
Поражение органа зрения – наиболее частое тяжелое осложнение ГКА, которое в 13-19% случаев приводит к необратимому снижению остроты зрения или слепоте вследствие окклюзии ветвей зрительной артерии или, реже, инсульта в бассейне задней затылочной артерии. В трети случаев отмечается поражение обоих глаз. У 95% пациентов нарушение зрения развивается до начала лечения глюкокортикоидами, а у 20% больных представляет собой первое проявление васкулита. У небольшой части больных терапия глюкокортикостероидами, начатая в течение первых 72 ч после ухудшения зрения, позволяет добиться частичного его восстановления. Лучших результатов удавалось добиться при назначении преднизолона внутрь в дозе как минимум 60 мг/сут [30,31] или метилпреднизолона в дозе 500 мг внутривенно [32,33]. По данным двух ретроспективных исследований высказано предположение, что низкие дозы аспирина позволяют предотвратить ишемические поражения органа зрения и центральной нервной системы [34,35], хотя этот вопрос остается спорным, учитывая отсутствие адекватных исследований.
Комментарии: в настоящее время недостаточно данных проспективных или контролируемых клинических исследований, чтобы определить оптимальный режим глюкокортикоидной терапии или целесообразность использования низких доз аспирина для лечения ГКА с поражением органа зрения.
Лечение ГКА с поражением аорты и ее ветвей
Воспаление аорты или ее ветвей может осложниться развитием дилатации, аневризмы или расслоения стенки аорты, а также стенозом или окклюзией ее крупной ветви. В ретроспективных или проспективных исследованиях эффективность различных режимов терапии глюкокортикоидами или стероидосберегающих препаратов при ГКА с поражением крупных артерий не изучалась. Аортит или поражение подключичных артерий, независимо от тяжести, может ассоциироваться с повышенным риском обострения, стероидной зависимости и смертности от сердечно-сосудистых событий [36,37], хотя это убедительно не доказано [38]. Аневризма или расслоение стенки аорты (но не стеноз ее крупной ветви) сопровождаются повышенной сердечно-сосудистой смертностью [23]. Эмпирически пациентам с признаками ишемии конечностей назначают преднизолон в дозе 1 мг/кг/сут. Эндоваскулярные или хирургические вмешательства по поводу аневризмы аорты проводят по тем же принципам, что и пациентам без ГКА. Острое расслоение стенки аорты – это неотложное хирургическое состояние.
Комментарии: остается открытым вопрос о том, требуется ли пациентам с ГКА и бессимптомным аортоартериитом более интенсивное медикаментозное лечение.
Применение иммуносупрессивных препаратов
Целесообразность присоединения иммуносупрессивных препаратов к лечению глюкокортикостероидами с целью достижения стероидосберегающего эффекта или снижения риска обострений в настоящее время яв ляется предметом исследований. Эффективность метотрексата изучалась в 3 рандомизированных плацебо-контролируемых исследованиях [29,39,40] и метаанализах [41,42]. По данным одного мета-анализа, применение метотрексата внутрь в дозе 7,5-15 мг/нед снижало риск обострения и кумулятивную дозу глюкокортикоидов [41]. В небольшом плацебо-контролируемом исследовании у пациентов с ГКА или ревматической полимиалгией азатиоприн (150 мг/сут) также оказывал стероидосберегающее действие через 12 мес [43]. В то же время рандомизированные клинические исследования не подтвердили пользу назначения циклоспорина, гидроксихлорохина или дапсона. Данные неконтролируемых ретроспективных исследований свидетельствуют о возможной эффективности циклофосфамида, лефлуномида и микофенолата мофетила у пациентов с активным ГКА.
Комментарии: в настоящее время у нас нет достаточных данных в пользу назначения какого-либо дополнительного иммуносупрессивного или иммуномодулирующего препарата, кроме метотрексата. Эффективность метотрексата представляется невысокой.
Генно-инженерные биологические препараты
В трех рандомизированных исследованиях у пациентов с ГКА не была подтверждена эффективность ингибиторов фактора некроза альфа, в том числе инфликсимаба, этанерцепта и адалимумаба 44, хотя в одном из них применение этанерцепта привело к снижению кумулятивной дозы глюкокортикоидов в течение 12 мес [46]. Другие генно-инженерные препараты изучались в неконтролируемых исследованиях у пациентов с обострением или рефрактерным течением ГКА, обычно после использования метотрексата. Наиболее перспективным препаратом представляется тоцилизумаб (см. ниже результаты исследования GiACTA). Также сообщалось об эффективности анакинры и ритуксимаба у нескольких пациентов с ГКА.
Аспирин, антикоагулянты и статины
Увеличение риска острых ишемических поражений органа зрения, центральной нервной и сердечно-сосудистой систем у пациентов с ГКА как в ближайшем, так и отдаленном периоде ставит вопрос о необходимости профилактики сосудистой патологии. Данные нескольких когортных и ретроспективных исследований, а также мета-анализа [47] свидетельствуют о том, что у пациентов с ГКА, принимающих глюкокортикоиды, низкие дозы аспирина (≤100 мг/cут) снижают риск острых мозговых или зрительных ишемических событий, а также в целом риск сердечно-сосудистых катастроф. Другое ретроспективное исследование продемонстрировало протективный эффект низких доз аспирина в отношении риска обострений системного васкулита [48]. Возможные преимущества антикоагулянтной терапии не доказаны. В 3 ретроспективных когортных исследованиях 49 статины не оказывали стероидосберегающее действие, в то время как обсервационное популяционное исследование показало способность статинов снижать продолжительность лечения глюкокортикостероидами [52].
Комментарии: профилактическое назначение низких доз аспирина и статинов должно соответствовать текущим рекомендациям по профилактике осложнений атеросклероза.
Лечение обострений и рецидивирующего ГКА
Несмотря на достигнутую ранее медикаментозную ремиссию, как минимум у трети пациентов с ГКА отмечаются обострения или рецидивы заболевания. Некоторые авторы различают обострение, которое развивается на фоне лечения, и рецидив, который происходит через некоторое время после отмены стероидной терапии. Для выявления обострения обычно недостаточно изолированного повышения уровня воспалительных маркеров. В контролируемых исследованиях тактика ведения пациентов с обострением или рецидивом ГКА не изучалась. Результаты мета-анализа пациентов с впервые установленным ГКА, участвовавших в 3 рандомизированных плацебо-контролируемых исследованиях, показали, что метотрексат существенно снижает риск обострений, в то время как возможная польза других препаратов, таких как циклофосфамид, лефлуномид или микофенолата мофетил у пациентов с ГКА, требующим применения высоких доз глюко кортикостероидов, или рецидивирующим течением васкулита показана только в неконтролируемых исследованиях.
Комментарии: подходы к лечению ГКА рецидивирующего течения определены недостаточно, в частности остается неясным, следует ли назначать дополнительные иммуносупрессивные препараты в таких случаях.
Обсуждение
Особенностью рекомендаций GEFA является несколько консервативный взгляд на ключевые проблемы диагностики и лечения ГКА. Как это принято в последние годы, данные рекомендации были построены на анализе многочисленной информации, полученной в результате самых разных по дизайну исследований, и голосования экспертов по ключевым позициям. На наш взгляд, эти рекомендации не только представляют собой результат огромной аналитической работы, но и предполагает поиск разумного баланса между традиционными взглядами и новой информацией по проблеме ГКА. По мере накопления новых данных некоторые положения будут обновляться. В чем заключается консерватизм данных рекомендаций?
Сохранение концепции биопсии поверхностной височной артерии как «золотого стандарта» диагностики ГКА. Несмотря на высокую чувствительность биопсии височной артерии (49-85%) в диагностике ГКА, которую указывают авторы данных рекомендаций, нужно помнить, что в реальной клинической практике информативность биопсии может быть значительно ниже, в особенности в тех медицинских центрах, где эта процедура «не поставлена на поток» и нет достаточного опыта в выборе участка биопсии, техники биопсии и морфологического исследования. В настоящее время редко публикуются исследования, демонстрирующие низкую частоту обнаружения морфологически измененной височной артери у пациентов с предполагаемым ГКА, но тем не менее они имеются [53,54]. В этих исследованиях чувствительность биопсии височной артерии при ГКА составляла около 18-30%.
Классификационные критерии Американской коллегии ревматологов 1990 г. сохранили свою актуальность. Прошло уже более 25 лет с момента разработки классификационных критериев ГКА Американской коллегией ревматологов. За этот срок накопился большой опыт использования различных методов визуализации, помогающих в диагностике этого заболевания. Речь идет не только об ультразвуковом исследовании, но и КТангиографии, МР-ангиографии и позитронно-эмиссионной томографии. До настоящего времени ревматическая полимиалгия не рассматривалась как один из возможных диагностических критериев ГКА, хотя включение ее в классификационные критерии ГКА в исследовании GiACTA позволяет обсуждать эту позицию для реальной клинической практики. Важно помнить, что текущие критерии ГКА были разработаны для классической (краниальной) формы ГКА, помимо которой существуют так называемые генерализованные (Такаясу-подобные или LVV-GCA) формы заболевания без краниальной симптоматики, артериит, ассоциированный с ревматической полимиалгией, изолированный аортит у пожилых людей. Пока мы будем опираться на критерии Американской коллегии ревматологов 1990 года, эти формы васкулитов крупных сосудов у пожилых людей будут оставаться за рамками диагностической (и лечебной) концепции ГКА.
Низкие дозы метотрексата для лечения ГКА. Данные, подтверждающие эффективность метотрексата в лечении ГКА, ограничены и отчасти противоречивые. Без сомнения, все исследования, на которых основываются рекомендации по использованию метотрексата в дозе 10-15 мг/нед, относятся к эре «низких доз метотрексата в ревматологии». Нам представляется возможным обсуждать использование метотрексата в дозах 15-20 мг/нед и возможно выше в тех случаях, когда это клинически оправдано.
Ограничение использования аспирина и статинов при ГКА. На наш взгляд, утверждение о целесообразности применения аспирина только в группе пациентов с поражением органа зрения весьма спорное. Офталь мологические проблемы имеют ишемический генез и могут быть связаны как с васкулитом, так и тромбозом, которые нередко сочетаются друг с другом. У ряда пациентов подобные осложнения возникают внезапно, поэтому если рекомендовать назначать антиагреганты только по факту свершившихся офтальмологических осложнений, то это может привести к увеличению риска тромбозов мелких сосудов глаз и головного мозга. Более того у некоторых пациентов даже без краниальной симптоматики наблюдается латентное поражение височной артерии [55]. В нашей клинической практике мы используем антиагреганты (аспирин в дозе 75-150 мг/сут) у всех пациентов с краниальной симптоматикой и у пациентов с генерализованными формами ГКА без краниальных проявлений в первые 6-12 месяцев терапии (при отсутствии противопоказаний). В дальнейшем целесообразность продолжения антиагрегантной терапии зависит от соотношения польза и риска у конкретного пациента.
Антигиперлипидемическая терапии у пациентов в возрасте старше 80 лет с дислипидемией, вызванной длительным приемом преднизолона, вероятно, не улучшит общую выживаемость, однако у пациентов более молодого возраста лечение статинами нам представляется оправданным. Более того, в последнее время во французских же популяционных исследованиях был описан положительный эффект статинов у пациентов с ГКА [56].
Новые и клинически значимые рекомендации. На не ко торых аспектах рекомендаций хотелось бы остановиться подробнее и подчеркнуть их важность.
Применение ультразвукового исследования, КТ-ангиографии, МР-ангиографии и ПЭТ. В рекомендациях впервые были упомянуты дополнительные (к «золотому стандарту», которым авторы считают биопсию поверх ностной височной артерии) методы диагностики ГКА, а именно ультразвуковое исследование, КТ-ангиографию, МР-ангиографию и ПЭТ, что, несомненно, создает основу для изменения текущих классификационных критериев ГКА. В конце 2016 г. были опубликованы данные крупного британского исследования, продемонстрировавшего большое диагностическое значение ультразвукового метода у пациентов с ГКА [57]. Нередко в реальной клинической практики именно результаты визуализации стенки аорты и ее ветвей дают клиницисту необходимую информацию для своевременной постановки диагноза ГКА.
Стратифицированный подход к начальной терапии ГКА и отсутствие необходимости всегда проводить пульс-терапию. Следует обратить особое внимание на дифференцированный подход к выбору начальной дозы глюкокортикостероидов у пациентов с ГКА. В реко мендациях подчеркивается необходимость избегать злоупотребления сверхвысокими дозами глюкокортикостероидов, в том числе в виде пульс-терапии. Необходимо также подчеркнуть, что через 3 мес после начала терапии следует стремиться снизить дозу преднизолона до 15-20 мг/сут с дальнейшим последующим снижением.
Не злоупотреблять цитостатиками при ГКА. Целе со образность использования циклофосфамида, азатио прина, микофенолата мофетила и других иммуносупрессантов (за исключением метотрексата) при ГКА остается под большим вопросом с учетом недоказанной эффективности и сомнительного профиля безопасности у людей пожилого и старческого возраста.
Не применять ингибиторы ФНО-α при ГКА. В рекомендациях GEFA подчеркивается неэффективность ингибиторов ФНО-α (инфликсимаба, этанерцепта и адалимумаба) в лечении ГКА. Поэтому применять их не имеет смысла даже в качестве стероидосберегающих средств.
Тоцилизумаб в лечении ГКА. В настоящее время самым перспективным лекарственным средством из группы генно-инженерных биологических препаратов для лечения ГКА является тоцилизумаб (антитела к рецептору интерлейкина-6), который был зарегистрирован по этому показанию в США и Европейском Союзе. Рекомендуемая схема лечения предполагает еженедельное подкожное введение препарата в дозе 162 мг. Эффективность и безопасность тоцилизумаба у пациентов с ГКА были установлены в 12-месячном рандомизированном, плацебо-контролируемом исследовании GiACTA (Giant-Cell Arteritis Actemra), которое проводилось в разных странах Европы и США [2]. Пациентов, включенных в это исследование (n=251), рандомизировали на 4 группы (2:1:1:1). В первые двух группах больные получали тоцилизумаб подкожно в дозе 162 мг еженедельно или через неделю в сочетании с глюкокортикостероидами, которые постепенно отменяли в течение 26 недель. Пациенты двух других групп получали плацебо подкожно в сочетании с глюкокортикостероидами, которые также отменяли в течение 26 или 52 недель. Примерно у половины пациентов имелся впервые диагностированный ГКА, а у половины – рецидив системного васкулита. Около половины пациентов принимали глюкокортикостероиды в дозе ≥30 мг/сут, а остальные – в более низкой дозе.Через 52 недели стойкая ремиссия ГКА была отмечена у 53-56% больных групп тоцилизумаба и только 14-18% групп плацебо (p 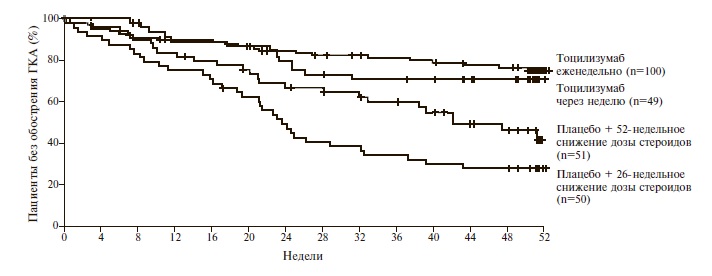
Тоцилизумаб фактически стал первым иммуносупрессивным препаратом, эффективность которого (включая выраженное стероидосберегающее действие) в профилактике рецидивов ГКА была столь убедительно доказана в рандомизированном плацебо-контролируемом исследовании. При применении тоцилизумаба следует соблюдать осторожность и учитывать риск развития нежелательных явлений. Несомненный интерес представляют отдаленные результаты лечения тоцилизумабом, которые в настоящее изучаются в рамках 2-летнего наблюдения пациентов, включенных в исследование GiACTA.
Заключение
Диагноз ГКА, развивающегося у людей пожилого и старческого возраста, нередко устанавливают с опозданием, что может привести к тяжелым последствиям, в частности потере зрения. В связи с этим французские рекомендации по диагностике и лечению этого заболевания имеют важное значение для врачей различных специальностей, в том числе ревматологов, терапевтов, офтальмологов и неврологов. Следует отметить, что подходы к диагностике и лечению ГКА постепенно меняются. Сегодня многие эксперты признают возможность использования ультразвукового сканирования и других неинвазивных визуализирующих методов как альтернативы биопсии височной артерии, которая в нашей стране проводится значительно реже, чем в зарубежных клиниках. Например, в исследовании GiACTA признаки васкулита крупной артерии, выявленные при ангиографии, КТ- или МР-ангиографии или ПЭТ/КТ, служили самостоятельным критерием диагноза ГКА (т.е. в этом случае не требовалось его подтверждение при гистологическом исследовании). Возможный алгоритм диагностики ГКА, разработанный на основе исследования GiACTA и мнения авторов данной статьи, приведен на рис. 2. Основой лечения ГКА остаются глюкокортикостероиды, однако с учетом результатов исследования GiACTA можно ожидать расширения показаний к назначению тоцилизумаба пациентам с этим системным васкулитом (тяжелое или рецидивирующее течение, серьезные осложения, например, потеря зрения, сохранение активности несмотря на лечение глюкокортикостероидами, осложнения глюкокортикостероидной терапии, требующие применения стероидосберегающих препаратов).