Что такое гиперэхогенные структуры в желчном пузыре
Камни обычно определяются как эхогенные структуры, оставляющие за собой акустическую тень. Акустическая тень — это артефакт, возникающий в результате значительной разницы в акустической плотности между камнем и окружающей его желчью. Значительное отражение звука от камня приводит к тому, что звук за ним не распространяется, и это выглядит как тень. Сонографическими критериями калькулеза являются: а) эхогенное образование и б) расположенная позади него акустическая тень. Желчные камни могут перемещаться в желчном пузыре при изменении положения тела пациента.
Необходимо избегать путаницы между такими явлениями, как дорсальное усиление ультразвука и акустическая тень. Дорсальное усиление выглядит как яркая область, возникающая при кистозных образования. Напротив, акустическая тень представляет собой анэхогенную зону, и ее образование вызвано наличием камней. Вспомните, что ваше тело на солнце отбрасывает тень. В реальном мире тени черные; тень от ультразвука также является черной.
При УЗИ органов брюшной полости возникновение акустической тени обычно связано с такими структурами, как кальцификаты и кости (ребра). Двенадцатиперстная кишка и желудок также могут оставлять позади себя акустическую тень вследствие наличия в их полости газа. Газ препятствует распространению ультразвука. Это выражается в значительной разнице акустической плотности газа и мягких тканей, что в свою очередь приводит к образованию акустической тени. Злокачественные образования молочной железы часто дают акустическую тень, несмотря на то, что они не содержат кальцификатов.
Солидные образования органов брюшной полости при ультразвуковом сканировании окрашиваются в самые различные оттенки серого. Такие опухоли, как гемангиомы, могут определяться как эхогенные образования. Большинство же метастатических опухолей визуализируется как гипоэхогенные или гиперэхогенные образования. Большие гепатомы иногда выглядят как гетерогенные образования. Края солидных образований могут быть сглаженными, неровными, хорошо или плохо отграниченными.
Ультразвуковое изображение желчного пузыря
Опытный сонографист при УЗИ, проводящемся натощак, без труда визуализирует у большинства пациентов неизмененный желчный пузырь. Обычно предпочитают 3,5-МГц конвексный или секторный датчики, позволяющие наилучшим образом выполнить сканирование органа в подреберье или через межреберные промежутки. У худощавых пациентов при поверхностном расположении желчного пузыря может быть использован датчик 5,0 МГц.
Если пациент обследуется натощак, желчный пузырь определяется как анэхогенная тонкостенная структура овальной формы, сужающаяся в направлении шейки. Диаметр нормального желчного пузыря составляет 3-4 см, длина может достигать 10 см. Для наилучшей визуализации желчного пузыря пациент должен обследоваться натощак для того, чтобы пузырь достаточно наполнился желчью. Для подготовки к исследованию пациенту предлагают воздержаться от еды и питья в течение 8 ч. Если после 8 ч голодания желчный пузырь не визуализируется или недостаточно наполнен, это с вероятностью до 96% свидетельствует о патологических изменениях.
В 70% случаев можно увидеть основную долевую борозду печени, определяющуюся при продольном сканировании в виде эхогенной линейной структуры, проходящую от правой ветви воротной вены до желчного пузыря. Линейная эхоструктура может быть использована как ориентир при поиске желчного пузыря, который особенно полезен при попытках обнаружения конкрементов в сокращенном желчном пузыре.
Что такое гиперэхогенные структуры в желчном пузыре
а) Дифференциальная диагностика повышения эхогенности стенки желчного пузыря:
1. Распространенные заболевания:
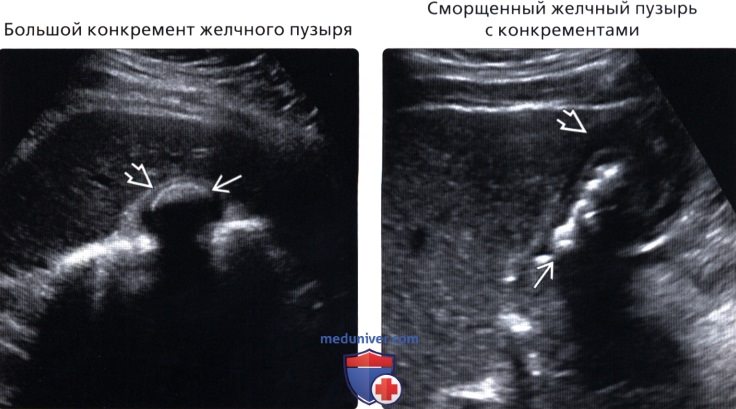
• Большой конкремент желчного пузыря
• Фарфоровый желчный пузырь
• Сморщенный желчный пузырь с конкрементами
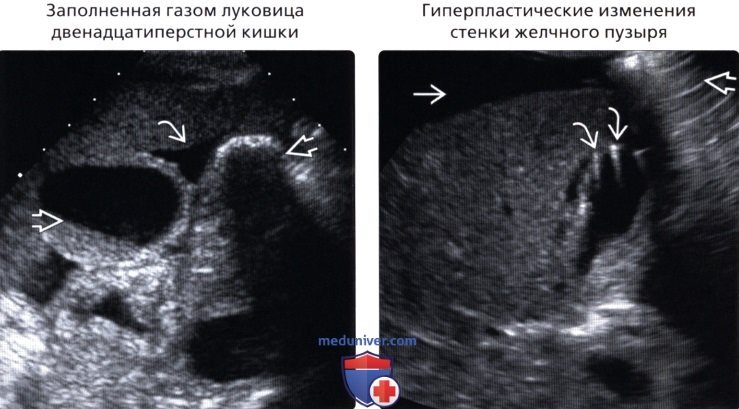
• Заполненная газом луковица двенадцатиперстной кишки
2. Менее распространенные заболевания:
• Гиперпластические изменения стенки желчного пузыря
• Адгезивные конкременты ЖП
• Эмфизематозный холецистит
• Свищ желчного пузыря
• Ятрогенное повреждение: вследствие эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ)
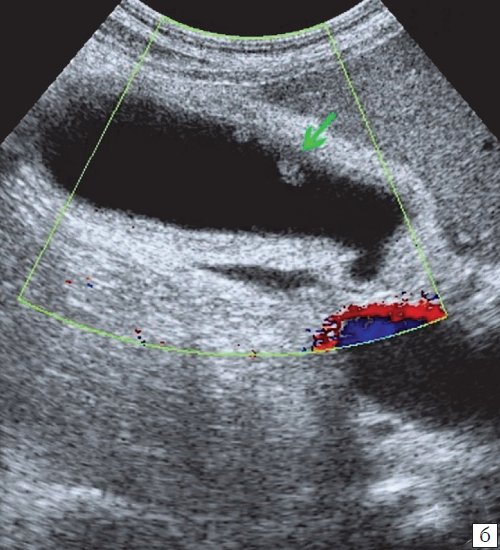
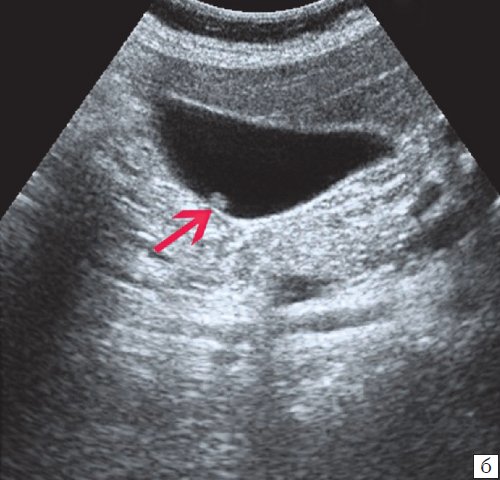
(Правый) Трансабдоминальное УЗИ, косой срез: множественные мелкие эхогенные конкременты с эхотенью, заполняющие сморщенный ЖП. Стенка ЖП утолщена, что указывает на наличие хронического холецистита. 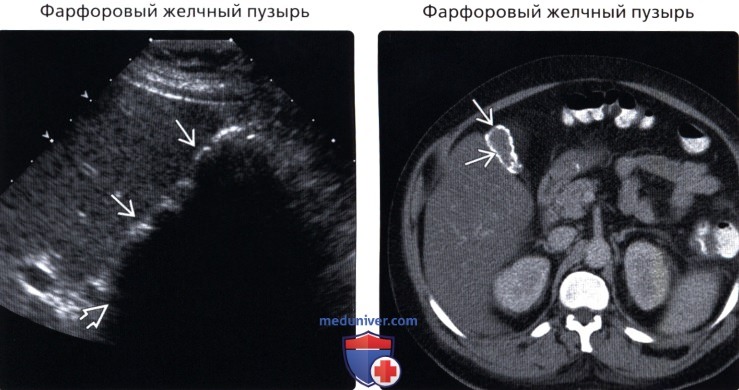
(Правый) Аксиальная КТ с контрастированием, тот же пациент: подтверждена диффузная тонкая кальцификация стенки пузыря в сморщенном ЖП.
б) Важная информация:
1. Дифференциальная диагностика:
• Необходимо отличать заполненную газом двенадцатиперстную кишку от измененного ЖП, посредством изменения положения датчика и пациента
• Двенадцатиперстная кишка может быть ошибочно принята за ЖП после холецистэктомии:
о Важным моментом является история болезни пациента
о При отсутствии данных анамнеза помогает визуализация послеоперационных рубцов передней брюшной стенки
о Необходимо сопоставление с данными других методов визуализации
• Газ в ЖП может быть признаком острого заболевания:
о Если картина не ясна, необходимо проведение КТ
2. Распространенные заболевания:
• Большой конкремент желчного пузыря:
о Полное затухание ультразвукового луча на границе с передней поверхностью конкремента, последующее дистальное затенение изображения
о Визуализируется: стенка ЖП-эхогенная линия-эхотень (необходимо оптимизировать условия визуализации)
о Необходимо менять положение пациента, добиваясь выведения конкремента в наибольшем диаметре и расположения стенки желчного пузыря вокруг него
• Сморщенный желчный пузырь с конкрементами:
о Множественные, близко расположенные эхогенные конкременты, отсутствие желчи, создают впечатление эхогенной стенки ЖП
о Утолщенная стенка ЖП
о При выраженном сморщивании ЖП конкременты могут не двигаться при изменении положения тела пациента
• Заполненная газом луковица двенадцатиперстной кишки:
о Визуализируется перистальтика
о Поменяйте положение тела пациента, чтобы сдвинуть газ или дайте пациенту выпить воду для подтверждения
• Фарфоровый желчный пузырь:
о Диффузная кальцификация стенки ЖП:
— Эхогенная изогнутая линия в проекции ложа ЖП
— Глубокое акустическое затенение за эхогенной линией
о Сегментарная форма: прерывистая эхогенная линия передней стенки:
— Или множественные отдельные крупные эхогенные очаги/скопления с последующим акустическим затенением
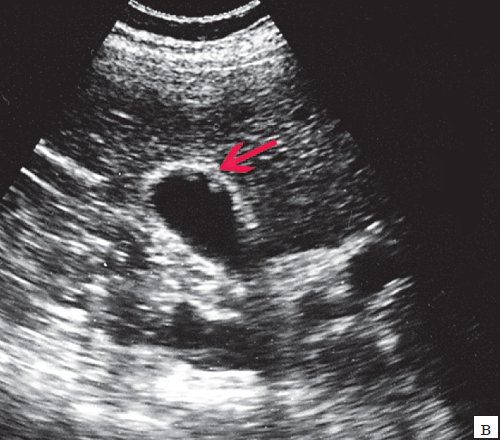
(Правый) УЗИ, косо-поперечное сканирование: множественные артефакты «хвоста кометы» исходящие из стенки ЖП. Обращает на себя внимание артефакт реверберации от петли кишечника, у пациента с хроническим заболеванием печени также визуализируется асцитическая жидкость. 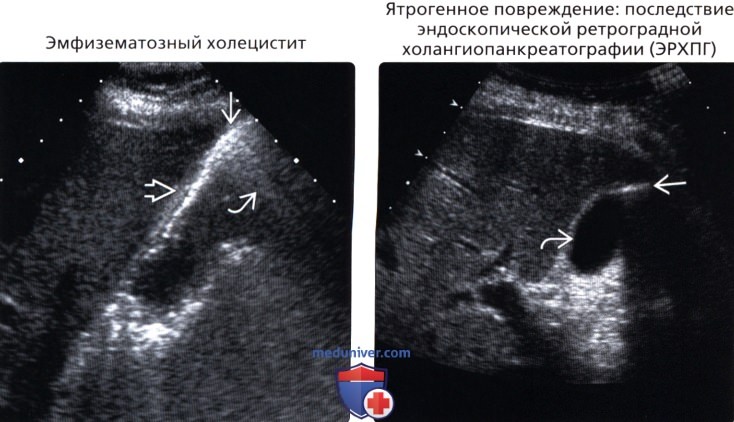
(Правый) УЗИ, косо-поперечное сканирование: гиперэхогенная линия является источником размытого дистального затенения, представляет собой газ в области дна ЖП после ЭРХПГ. ЖП не изменен.
3. Менее распространенные заболевания:
• Гиперпластические изменения стенки желчного пузыря:
о Очаговое, диффузное или сегментарное утолщение стенки ЖП о Мелкие эхогенные очаги в стенке ЖП с характерным артефактом «хвоста кометы»
о Сегментарная форма: переход от нормальной стенки к утолщенной в средней части ЖП создает эффект «песочных часов»
• Адгезивные конкременты ЖП:
о Линия в проекции ложа ЖП не изогнутая, форму не меняет
• Эмфизематозный желчный пузырь:
о Осложнение острого холецистита
о Как правило, сопровождается клиникой молниеносного билиарного сепсиса
о Газ в стенке/просвете ЖП:
— Эхогенный полукруг в ЖП с артефактом реверберации («смазанное» затенение)
о Более характерно для пациентов, страдающих сахарным диабетом и пациентов с ослабленным иммунитетом
• Свищ желчного пузыря:
о Спонтанное образование свищевого хода в двенадцатиперстную кишку вследствие эрозии стенки ЖП конкрементом: желчнокаменная непроходимость кишечника
о Свищ в ЖП вследствие малигнизации участка прилегающей петли кишечника
• Последствие (ЭРХПГ) или установки билиарного стента:
о Данные о вмешательстве указаны в истории болезни
о Газ в ЖП без признаков холецистита
Редактор: Искандер Милевски. Дата публикации: 10.12.2019
Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.
Лучевая диагностика патологии желчного пузыря и желчевыводящих путей
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Натощак желчный пузырь содержит 30-80 мл желчи, но он может концентрировать печеночной желчи в 5-10 раз больше. При застое желчи в пузыре ее количество может увеличиваться. У женщин желчный пузырь в состоянии функционального покоя имеет несколько больший объем, чем у мужчин, но сокращается быстрее. С возрастом сократительная функция желчного пузыря снижается.
Ультрасонография является одним из самых информативных и доступных инструментальных методов диагностики заболеваний желчного пузыря 9.
Акустические свойства ультразвука позволяют выявлять мельчайшие эхогенные структуры, находящиеся в желчном пузыре.
Полипы в желчном пузыре имеются у 6% всего населения. В 80% случаев полипы в желчном пузыре отмечаются у рожавших женщин в возрасте после 30 лет. Так как полипы клинически себя никак не проявляют, диагностика их чаще всего случайна и происходит при проведении УЗИ у пациента по совершенно другим причинам 9.
Хотя причины появления полипов на стенках в желчного пузыря не установлены, а симптомы неочевидны, известны четыре типа таких образований. Наиболее часто по статистике в желчном пузыре у пациентов сегодня встречаются следующие типы [4, 5, 9].
Нередко врачи также ставят диагноз аденомы желчного пузыря. Так происходит потому, что это своего рода доброкачественная опухоль в виде полиповидного разрастания железистой ткани желчного пузыря больного.
Также следует отметить папиллому или полипоз желчного пузыря у некоторых пациентов. Такая папиллома представляет собой доброкачественную опухоль слизистой оболочки пузыря в виде различных по виду и структуре своеобразных папиллом или сосочковых разрастаний.
К самому распространенному типу относят так называемый холестериновый полип желчного пузыря, который представляет собой возвышение слизистой оболочки пузыря с холестриновыми отложениями на ней. Холестероз достаточно часто встречается среди пациентов, направленных на операцию с клиническим диагнозом «полипы» или «полипоз желчного пузыря», по некоторым данным от 42 до 95% случаев.
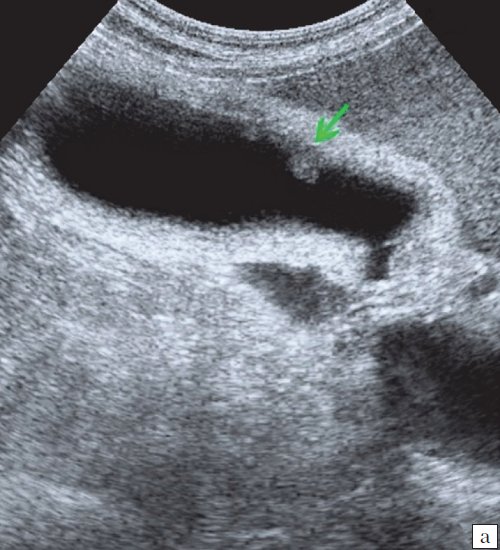
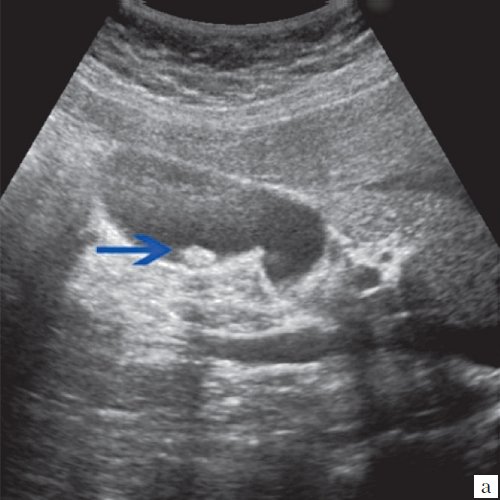
Ультрасонография является эффективным средством выявления полиповидной формы холестероза 5. Традиционной считается следующая сонографическая характеристика холестериновых полипов: неподвижные гиперэхогенные структуры, которые не дают акустической тени и прикрепляются к стенке желчного пузыря. Контуры таких образований, как правило, ровные, а размеры таких образований различны, чаще не превышают 10 мм (рис. 2).
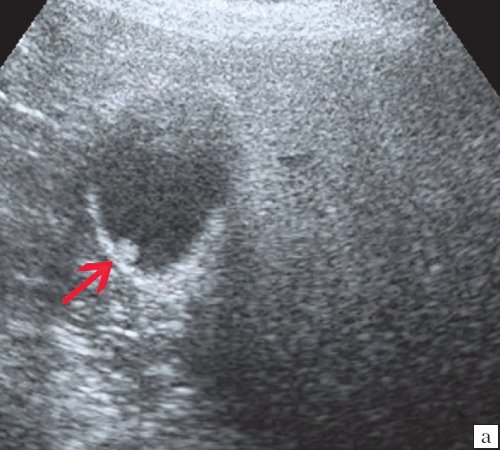
a) Одиночный полип в желчном пузыре (гиперэхогенное пристеночное неподвижное образование, с ровными контурами, без акустической тени).
б) Одиночный полип в желчном пузыре.
в) Полиповидно-сетчатая форма холестероза, полипы размерами до 5 мм, повышенной эхогенности.
г) Одиночный полип в желчном пузыре.
Однако, по некоторым данным, размеры холестериновых полипов могут быть более 20 мм. Кроме того, полипы больших размеров (в 7% от общего числа) могут иметь пониженную эхогенность и фестончатый контур.
Мелкие холестериновые включения, образующие диффузную сеточку в толще подслизистого слоя размерами 1-2 мм, выглядят как локальное утолщение или уплотнение стенки желчного пузыря и в некоторых случаях (см. рис. 2) вызывают реверберацию (эхографический симптом «хвост кометы»).
При распространенном холестерозе визуализируются множественные гиперэхогенные образования, дающие картину «земляничного» желчного пузыря (рис. 3).
а) Множественные полипы в желчном пузыре, картина «земляничного» желчного пузыря.
б) В режиме цветного допплеровского картирования кровоток не регистрируется.
Характер ножки полипа традиционно учитывается в онкологической практике как признак, ассоциированный со злокачественной природой образования. Вероятность возможной малигнизации больше, если у него имеется широкое основание, а не тонкая ножка. Однако необходимо принимать во внимание возможность ложноположительной диагностики широкого основания при полипах больших размеров из-за их ограниченной смещаемости в просвете желчного пузыря. Дрожание, напоминающее пламя свечи, наблюдается у полипов небольших размеров и вытянутой формы, и указывает на их тонкую ножку 7.
Существует два основных механизма образования желчных камней: печеночнообменный и пузырно-воспалительный. Печеночно-обменный механизм заключается в формировании желчных камней вследствие таких факторов, как несбалансированное питание с преобладанием в рацио не грубодисперсных животных жиров (свиного, бараньего, говяжьего) в ущерб растительным; нейроэндокринные нарушения, например, связанные с дисфункцией эндокринной системы возрастного характера и гипофункцией щитовидной железы; поражения печеночной паренхимы токсического и инфекционного генеза; гиподинамия и застой желчи. В результате печень продуцирует литогенную желчь, т. е. способную образовывать холестериновые или смешанные камни. При пузырно-воспалительном механизме желчные камни формируются под влиянием воспалительного процесса в желчном пузыре, приводящего к физико-химическим сдвигам в составе желчи (дисхолии). Изменение рН желчи в кислую сторону, характерное для любого воспаления, приводит к уменьшению защитных свойств коллоидов, в частности белковых фракций желчи, переходу мицеллы билирубина из взвешенного состояния в кристаллическое. При этом образуется первичный кристаллизационный центр с последующим наслоением других ингредиентов желчи, слизи, эпителия и др.
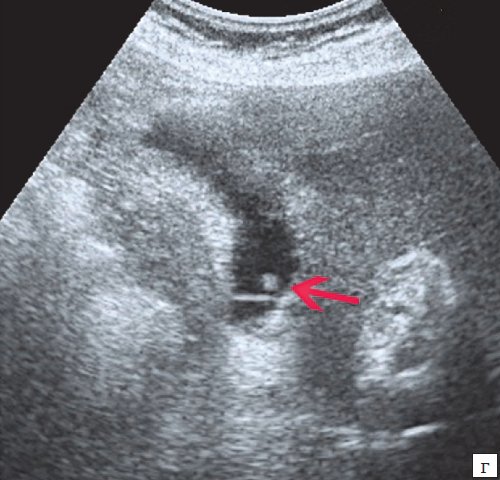
Клиническая картина желчнокаменной болезни многообразна [5-6, 10]. Условно выделяют хроническую болевую, хроническую рецидивирующую, диспептическую, стенокардитическую и ряд других клинических форм. Характерным ультразвуковым признаком конкремента в желчном пузыре является его акустическая тень. Такая тень возникает из-за высокой плотности камня по сравнению с мягкими тканями. Наличие или отсутствие тени помогает отличить камень от полипа желчного пузыря (рис. 4).
а) Одиночный конкремент желчного пузыря (подвижная гиперэхогенная структура, дающая четкую теневую дорожку).
Желчнокаменная болезнь. Все, что вы хотели узнать о ней
Желчнокаменная болезнь, она же «хронический калькулезный холецистит» – длительный многостадийный процесс, при котором периоду камнеобразования предшествуют изменения метаболизма и физико-химических свойств желчи, нарушения моторики желчных путей и желчного пузыря.
Классификация желчнокаменной болезни
Одна из последних классификаций желчнокаменной болезни (ЖКБ) разработана и принята III съездом Научного общества гастроэнтерологов России для применения в клинике.
I стадия ЖКБ – начальная, или предкаменная
II стадия – формирование желчных камней
III. стадия – хронический рецидивирующий калькулезный холецистит.
IV. стадия – осложнения.
Желчнокаменная болезнь. Начальная стадия — билиарный сладж
Билиарный сладж — что это и как выглядит
Термин «билиарный сладж» появился в 70-е годы прошлого столетия и пришел из англоязычной литературы. Билиарный – от латинcкого слова biliaris, что значит желчный, а сладж (англ. Sludge) — «взвесь, грязь, тина, муть, ил, песок, ледяная каша», поскольку нет четкого перевода, то пользуются термином сладж.
В настоящее время под билиарным сладжем понимают любую неоднородность желчи в желчном пузыре и протоках, которую обнаруживают при ультразвуковом исследовании (УЗИ). Обнаружение билиарного сладжа – начальная стадия желчнокаменной болезни, ее предкаменная стадия.
Первые попытки выделить предкаменную стадию ЖКБ впервые были сделаны в 70-е годы прошлого столетия, когда ученые выделили начальную стадию ЖКБ, понимая под ней биохимические изменения качества желчи с последующими физико-химическими нарушениями ее структуры, приводящими к формированию кристаллов холестерина, образование билиарного сладжа.
Прогресс в изучении и диагностике начальных стадий ЖКБ произошел тогда, когда в широкую практику вошло ультрасонографическое исследоание (УЗИ), которое позволило создать классификацию ЖКБ и выделить типы билиарного сладжа. В настощее время к билиарному сладжу относят любую неоднородность желчи, выявляемую при ультразвуковом исследовании.
Основные варианты билиарного сладжа
1. Эхонеоднородная желчь со сгустками
Желчь с наличием единичных или множественных участков повышенной эхогенности, имеющих четкие или размытые контуры, смещаемых, без акустической тени (неплотные сгустки), чаще расположенные по задней стенке желчного пузыря.
2. Взвесь гиперэхогенных частиц
Точечные, единичные или множественные, смещаемые гиперэхогенные образования, не дающие акустическую тень, выявляемые при изменении положения тела.
3. Замазкообразная желчь
Эхонеоднородная желчь с наличием участков, приближающихся по эхогенности к паренхиме печени, смещаемых или фиксированных к стенке желчного пузыря, видимая четким контуром, не дающим акустическую тень.
В клинической практике более чем в 70% случаев встречается вариант билиарного сладжа 2 – взвесь гиперэхогенных частиц, частота обнаружения двух других вариантов сладжа составляет 10-12 %.
Чувствительность ультразвукового исследования в диагностике билиарного сладжа составляет 55-65 %, а специфичность – более 90 %.
Среди пациентов с жалобами, характерными для поражения желчевыводящих путей и желчного пузыря билиарный сладж обнаруживается в 24-55% случаев.
Желчнокаменная болезнь II стадия. Причины и факторы образования холестериновых камней
Среди причин, способствующих формированию билиарного сладжа (БС), выделяют четыре основные группы факторов риска, которыми характеризуется желчнокаменная болезнь.
Факторы, способствующие перенасыщению желчи холестерином:
Таким образом, перенасыщение желчи холестерином является обязательным условием образования БС, но не единственным. Важную роль играет нарушение качества желчи, всех её компонентов, образование слизи и осаждение кристаллов холестерина, нарушение сократительной функции желчного пузыря.
Диагностика билиарного сладжа
Билиарный сладж (БС) может явиться источником камнеобразования в желчном пузыре, причиной билиарного панкреатита, маркером раннего рака желчного пузыря, стенозирующего папиллита (дуоденального сосочка, через который желчь попадает в кишечник).
Билиарный сладж (густая с микролитами желчь) проходит по всей желчевыделительной системе человека, которая имеет огромное количество болевых рецепторов и обуславливает болевой синдром.
Лечение и профилактика билиарного сладжа
Лечебная тактика обсуждается с лечащем врачом с учетом клинических проявлений, данных ультразвукового обследования, длительности существования, причинных факторов билиарного сладжа.
1 группа больных
Если устранение причинного фактора приведет к исчезновению БС, то лекарственное лечение может не потребоваться, достаточно упорядочить режим питания, снизить массу тела. Но если пациент не имеет клинических провлений БС, но на УЗИ на протяжении 3 месяцев сохраняется БС, то показан курс консервативного лечения.
2 группа больных
По картине образования камней в желчном пузыре и появлению осложнений требуют терапевтических мероприятий, исходя из особенностей течения и проявлений БС.
3 группа больных
Больные с высоким риском развития гнойных осложнений и требующих иногда хирургического вмешаительства.
Всем пациентам с билиарным сладжем следует соблюдать режим питания — прием пищи через 3-4 часа. Не голодать! Питание должно быть сбалансированным, содержать белки, углеводы, жиры (в зависимости от функции желчного пузыря), пищевые волокна (отруби, пектины, зерновые, овощи).
Основные задачи консервативной терапии больных билиарным сладжем:
Для решения этих задач в курс консервативного лечения входят разные группы препаратов. Базовым препаратом являются лекарственные средства урсодезоксихолевой кислоты, желчегонные средства, спазмолитические препараты, ферментные препараты, по показаниям курс антибактериальных средств, биологические препараты (Энтеросан).
Курс консервативного лечения определяет врач по результатам обследования индивидуально, учитывая сопутствующие болезни и проводимую терапию по их поводу, результаты динамических исследований эффективности лечения.
Продолжительность курса от 1 – 3 месяцев или более, а затем переход на профилактическое лечение (режим питания, индивидуальное питание, короткие курсы желчегонных препаратов по показаниям, пробиотиков, «по требованию» ферментов, спазмолитиков.
Желчнокаменная болезнь. Клинические симптомы
Желчнокаменная болезнь бессимптомного течения может быть находкой ультразвукового обследования при диспансеризации или проявляться симптомами поражения других органов и систем.
Желчнокаменная болезнь симптомного течения может проявляться болями в верхней половине живота, приступами желчной колики, механической желтухой, желчной диспепсией.
Боль может быть тупой, ноющей, и нередко возникает приступ желчной колики, который является патогномоничным признаком ЖКБ.
Желчная колика характеризуется резкой, спастического характера болью, усиливающейся при вдохе и положении на левом боку, незначительно уменьшающейся — на правом боку. От боли пациент мечется в постели, наблюдается тахикардия (сердцебиение), повышенная потливость, тошнота, незначительная рвота не приносящая облегчения больному, вздутие живота. При желчной колике боль локализуется в правом подреберье или подложечной области, иррадиирует под лопатку справа, или ключицу. Боль может иррадиировать за грудину и в область сердца, имитируя боли в сердце (стенокардию) – холецистокардиальный рефлекс.
Приступ желчной колики требует неотложной помощи, терпеть боль не следует, необходим вызов скорой помощи, возможно, госпитализация, дается оценка состояния больного и показания к оперативному лечению или консервативного ведения больного.
После желчной колики, которая может продолжаться от десятка минут до нескольких часов, может появиться желтуха – желтушность склер и кожных покровов, потемнение мочи, обесцвеченный кал.
Одновременно с приступом желчной колики или без него может возникать билиарная (желчная) диспепсия, которая проявляется ощущением горечи во рту, тошноты, особенно по утрам, иногда рвота, не приносящая облегчение, вздутие живота, склонность к запорам. Эти явления преходящи, могут быть самостоятельными или во время приступа боли в правом подреберье.
Правильная и своевременная диагностика позволяет уточнить заболевание, исключить заинтересованность других органов пищеварения и осложнений и наметить адекватные пути ведения пациента
Желчнокаменная болезнь. Показания к хирургическому лечению
Если в желчном пузыре сформировались камни, то есть два подхода лечения:
Медикаментозное растворение желчных камней
Препаратами уросодезоксихолевой кислоты подлежат камни рентгеннегативные холестериновые при следующих условиях:
Противопоказаниями для растворения камней являются:
Показания к оперативному вмешательству
Виды операций на желчном пузыре
Если у пациента обнаружен небольшой камень при отсутствии клинических проявлений, осложнений и отсутствии каких-либо хронических заболеваний желудочно-кишечного тракта (камненосительство), с операцией можно не торопиться.