Что такое гиперкальциемия на фоне онкологических заболеваний
Повышенный уровень кальция в плазме часто сопровождает рак. В госпитале к самым общим зловредным причинам гиперкальциемии относится рак бронхов, молочной железы и почек вместе с множественной миеломой. Угрожающая жизни гиперкальциемия обычно возникает из-за рака. Небольшие отклонения в концентрации кальция в плазме (до 2,8 ммоль/л) обычно не ассоциируются с какими-либо симптомами.
Как только концентрация кальция в плазме увеличивается, у пациентов появляются потеря аппетита, тошнота, абдоминальная боль, запор и усталость. Могут возникнуть мышечная слабость, полиурия и полидипсия. Иногда с увеличивающейся гиперкальциемией происходит серьезная дегидратация, потеря сознания и в конечном итоге кома.
Костные метастазы — наиболее частые причины гиперкальциемии при раке. Большинство пациентов с серьезной гиперкальциемией имеют метастазы, доказуемые при радиографии или при сканировании кости. Аспирация костного мозга может показать наличие опухоли.
Даже если метастазы не обнаруживаются при анализе, они обычно быстро становятся видимыми. Метастазы в кости стимулируют активность остеобластов локальным выделением белка, родственного паратиреоидному гормону (РТНгР).
К маркерам костной резорбции относятся трансформирующий ростовой фактор (TGF-a, TGF-P), эпидермальный ростовой фактор и IL-1 (а- и b-формы). Эти факторы действуют не только локально, вызывая костную резорбцию, но также могут в случае рака груди вызывать дальнейшее высвобождение РТНгР из опухолевых клеток.
Кроме прямого лизиса кости метастазами рак может вызывать гиперкальциемию удаленно, гуморальными механизмами — синдром гуморальной паранеопластической гиперкальциемии (ННМ). Синдром происходит в основном из-за циркуляции РТНгР, высвобождающегося из клеток опухоли, но другие цитокины тоже могут частично влиять, особенно при лимфоме и миеломе. Этот белок обладает близкой гомологией с РТН в первых 13 аминокислотах, но различается в остальных.
Скорее всего, альтернативные сплайс-варианты mRNA приводят к двум или более различным белкам. В большей части сквамозных карцином экспрессируется этот белок (есть у пациента гиперкальциемия или нет). С увеличением костной реабсорбции кальция его метаболические эффекты схожи с РТН.
Гиперкальциемия при раке может быть медицинским неотложным состоянием, особенно у пожилых и у пациентов с ми-еломой. Возросший уровень кальция в плазме может сопровождаться уремией, которая из-за потери воды и солей в результате действия кальция на дистальные почечные канальцы приводит к отсутствию реакции на антидиуретический гормон. Гиперкальциемию может также сопровождать гипокалиемия, развивающаяся частично из-за почечной потери калия.
У пожилых пациентов и пациентов с ухудшенной почечной функцией, не способных сопротивляться эффектам возросшей концентрации кальция в плазме, может быстро развиться угрожающая жизни почечная недостаточность. Такая ситуация особенно характерна при миеломе, поскольку присутствуют другие причины почечной недостаточности.
При серьезной гиперкациемии начальным лечением назначается замещение солей и воды с использованием изотонического раствора соли. В первые 24 ч потребуется 4—8 л. Этого бывает достаточно для снижения уровня кальция до нормального. За пожилыми пациентами надо внимательно следить, чтобы не перегрузить их жидкостями.
Если концентрация кальция в плазме не начинает спадать в течение 24 ч, дается перорально преднизолон (30-60 мг/день) или внутривенно гидрокортизон (50-100 мг каждые 6 ч), которые часто снижают кальций, но не у всех пациентов. Фруземид вызывает кальциурию, он должен приниматься осторожно с заменой объема во избежание дальнейшей потери воды и солей.
Бисфосфонаты уменьшают концентрацию кальция в сыворотке ингибированием костной резорбции и эффективны против гиперкальциемии, вызванной метастазами или PTHrp. Памидронат эффективен у 90% пациентов. Довольно часто его дают каждые два часа инфузионно в дозе 60-90 мг. Прием можно повторять каждые 2-3 недели. Бисфосфонаты вызывают жар и раздражение кожи, предпочтительно использовать их после регидратации, так как может произойти временное ухудшение работы почек.
Этидронат выглядит довольно менее эффективным — он обычно дается в виде трех вливаний по 7,5 мг/кг. Клодронат в дозе пяти вливаний по 300 мг ежедневно возвращает кальций к нормальному уровню в 90% случаев. Можно принимать клодронат перорально (1600 мг/день), но он вызывает желудочно-кишечные расстройства.
Митрамицин практически повсеместно был заменен бисфосфонатами. Обычная доза составляет 15-25 мг/день, разовая инфузия как правило вызывает падение кальция в плазме после 24-48 ч. Случается, что необходимо использовать митрамицин два или три последующих дня. Это приводит к риску развития тромбоцитопении.
Внутривенная или пероральная фосфатная терапия нечасто бывает необходима для контроля уровня кальция в плазме, но фосфатные вливания (обычно при уровне кальция в сыворотке 4 ммоль/л и больше) могут быть полезны для пациентов с камнями в почках.
Кальцитонин вызывает более быстрое падение уровня кальция в плазме, но его эффект непостоянный и использование ограничено пациентами с серьезной острой гиперкальциемией. Обычная доза составляет 2-4 МЕ/кг лососевого кальцитонина подкожно каждые 12 ч, или 1-2 МЕ/кг внутривенными вливаниями каждые 6 ч.
Хотя обычно не сложно установить диагноз того, что вызывает паранеопластическую гиперкальциемию, диагностические проблемы могут произойти, когда гиперпаратироидизм является альтернативным диагнозом у раковых больных, не обладающих признаками диссеминации рака.
Супрессивный тест с дексаметазоном не уменьшит уровня кальция в плазме при гиперпаратироидизме, но 75% раковых больных показывают его падение после 10 дней приема гидрокортизона. Если все еще имеются серьезные сомнения, следует помнить, повышение паратгормона в плазме найдено у 80% больных с первичным гиперпаратироидизмом, но не у пациентов с раком.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гиперкальциемия
Учитывая, что первым симптомом патологии является запор, мало у кого возникает подозрение, что данное состояние связано именно с избытком кальция, и только анализ крови позволяет определить отклонения.
Причины гиперкальциемии
Гиперкальциемия может сформироваться по различным причинам. В первую очередь следует отметить гиперпаратиреоз. При данном заболевании возникает повышенная выработка паратгормона. Патология чаще диагностируется у женщин старше 40 лет.
Помимо этого, данное состояние может быть вызвано употреблением большого количества кальцийсодержащих препаратов, а также нарушением, а точнее, избыточным всасыванием кальция в желудочно-кишечном тракте. Следует отметить, что чрезмерное употребление витамина D также может привести к повышенной усвояемости кальция и, как следствие, гиперкальциемии.
В некоторых случаях заболевание диагностируется на фоне онкологических патологий, таких как рак почек, легких, яичников и так далее. Кроме того, онкологическое поражение костей ведет к разрушению тканей и, как следствие, выделению кальция в кровь.
Также нелишним будет отметить, что гиперкальциемия может развиться при таких заболеваниях, как болезнь Педжета, параличах и как последствие длительного постельного режима, связанного с какой-либо патологией.
Симптомы гиперкальциемии
Гиперкальциемия чаще всего протекает без каких-либо симптомов. В результате этого патология диагностируется во время проведения различных анализов. Первым симптомом избытка кальция в крови является запор. Присоединяются нарушения аппетита, рвота, тошнота, а также болевые ощущения в животе неясной этиологии. Одновременно с этим появляется повышенная выработка мочи, что грозит обезвоживанием организма. При прогрессировании заболевания и при отсутствии лечения могут появиться симптомы нарушения функции мозга в виде потери сознания, бреда, выраженной слабости и даже комы. Кроме того, нарушение сердечного ритма может привести к смертельному исходу.
При длительной гиперкальциемии образуются камни в почках с содержанием в них кальция. Большое количество кристаллов кальция повышает риск необратимых изменений почек и, как следствие, почечной недостаточности.
Диагностика гиперкальциемии
Определить гиперкальциемию достаточно просто. Для этого следует лишь сдать анализ крови на электролиты. Превышение нормы, которая составляет 2,1-2,55 ммоль/л, является доказательством наличия патологии.
Лечение гиперкальциемии
Для того чтобы избавиться от гиперкальциемии, следует определить причину и степень превышения нормы. При уровне кальция в 2,9 ммоль/л достаточно увеличить объемы употребляемой жидкости. При этом важно исключить патологию почек, так как повышенная нагрузка на них может усугубить ситуацию.
При появлении признаков поражения мозга следует провести экстренные мероприятия. Наиболее часто в данных ситуациях проводят внутривенное вливание жидкостей, а также диуретиков для улучшения выведения кальция из организма.
В том случае, когда гиперкальциемия вызвана гиперпаратиреозом, проводится операция по удалению пораженной доли. То же касается состояний, вызванных злокачественными образованиями других органов.
Профилактика гиперкальциемии
Избежать гиперкальциемии вам поможет регулярный контроль уровнять кальция в крови. Особенно это касается больных с заболеваниями эндокринной системы, онкологическими патологиями почек, печени и яичников. Все препараты, содержащие витамин D и кальций, должны приниматься под контролем врача.
Гиперкальциемия
, MD, Brookwood Baptist Health and Saint Vincent’s Ascension Health, Birmingham
Этиология гиперкальциемии
Патофизиология гиперкальциемии
Первичный гиперпаратиреоз
Первичный гиперпаратиреоз – заболевание, обусловленное избыточной секрецией паратиреоидного гормона (ПТГ) одной или несколькими околощитовидными железами. Он, вероятно, является наиболее частой причиной гиперкальциемии, особенно среди амбулаторных пациентов. Распространенность первичного гиперпаратиреоза увеличивается с возрастом и выше среди женщин в постменопаузе. Он встречается также с высокой вероятностью после облучения шеи на 3-й декаде и позже. Существуют семейные и спорадические формы этого заболевания.
ПТГ увеличивает уровень кальция в сыворотке, повышая его абсорбцию в почках и кишечнике, быстро мобилизует кальций и фосфат из костной ткани (костная резорбция), увеличивает дистальную периферическую реабсорбцию кальция и стимулирует преобразование витамина Д Недостаточность витамина D и зависимость Недостаточное пребывание на солнце предрасполагает к дефициту витамина D. Дефицит нарушает минерализацию кости, вызывает рахит у детей и остеомаляцию у взрослых и, возможно, вносит свой. Прочитайте дополнительные сведения в его наиболее активную форму, кальцитриол (что увеличивает всасывание в кишечнике поступающего с пищей кальция).
Семейная гипокальциурическая гиперкальциемия
Вторичный гиперпаратиреоз
Третичный гиперпаратиреоз
Третичным гиперпаратиреозом называют автономную гиперсекрецию ПТГ, не зависимую от концентрации кальция в сыворотке. Третичный гиперпаратиреоз, как правило, развивается на фоне длительного вторичного гиперпаратиреоза, а также многолетней тяжелой почечной недостаточности.
Частой причиной гиперкальциемии, особенно у госпитализированных больных, являются злокачественные новообразования. Хотя в этих случаях возможны различные механизмы развития гиперкальциемии, в конечном счете она связана с усилением резорбции костной ткани.
Токсический эффект витамина D
Токсичность витамина D Гипервитаминоз витамина D Как правило, интоксикация витамином D является следствием приема его в чрезмерных количествах. При гипервитаминозе D резорбция костей и уровень кишечной абсорбции кальция увеличивается, что. Прочитайте дополнительные сведения обусловлена высокими концентрациями эндогенного 1,25(ОН)2D. Хотя у большинства больных с солидными опухолями его концентрация в сыворотке снижена, в случаях лимфом Обзор лимфомы (Overview of Lymphoma) Лимфомы представляют собой гетерогенную группу заболеваний, происходящих из клеток ретикулоэндотелиальной и лимфатической системы. Основные варианты лимфом – лимфома Ходжкина и неходжкинские. Прочитайте дополнительные сведения или Т-клеточного лейкоза она иногда возрастает из-за нарушения регуляции 1-альфа-гидроксилазы, присутствующей в опухолевых клетках. Экзогенный витамин D в фармакологических дозах усиливает резорбцию костной ткани и увеличивает всасывание кальция в кишечнике, приводя к гиперкальциемии и гиперкальциурии.
Гранулематозные заболевания
Иммобилизация
Идиопатическая гиперкальциемия новорожденных
Идиопатическая гиперкальциемия новорожденных (синдром Вильямса— Примеры микроделеционных синдромов Примеры микроделеционных синдромов Микроделеционные и микродупликационные синдромы являются заболеваниями, вызванными ультрамикроскопическими делециями или дупликациями функционально сцепленных генов на определенных участках. Прочитайте дополнительные сведения ) – крайне редкое спорадическое расстройство, характеризующееся дисморфией лица, сердечно-сосудистыми нарушениями, реноваскулярной гипертонией и гиперкальциемией. Уровень ПТГ и метаболизм витамина D остаются нормальными, но реакция кальцитонина на введение кальция может быть аномальной.
Молочно-щелочной синдром
Молочно-щелочной синдром характеризуется поступлением чрезмерного количества кальция и абсорбируемой щелочи, как правило, во время самолечения антацидами карбоната кальция от диспепсии или для предотвращения остеопороза, что приводит к гиперкальциемии, метаболическому алкалозу Метаболический алкалоз Метаболическим алкалозом называют первичное повышение уровня бикарбоната (HCO3−) с компенсаторным повышением парциального давления углекислого газа (Pco2) или без него; рН может быть как высоким. Прочитайте дополнительные сведения и почечной недостаточности. Наличие эффективных лекарственных средств от язвенной болезни и остеопороза значительно снижает частоту этого синдрома.
Симптомы и признаки гиперкальциемии
Легкая гиперкальциемия во многих случаях протекает бессимптомно. Клинические проявления гиперкальциемии включают запоры, анорексию, тошноту и рвоту, боли в животе и кишечную непроходимость. Нарушение способности почек концентрировать мочу обусловливает полиурию, ноктурию и полидипсию. При уровне кальция в сыворотке > 12 мг/дл ( > 3,00 ммоль/л) возможны эмоциональная неустойчивость, спутанность сознания, делирий, психоз, ступор и кома. Гиперкальциемия может сопровождаться нейромышечными симптомами, включая слабость скелетной мускулатуры. Часто имеют место гиперкальциурия и нефролитиаз.
Реже длительная или тяжелая гиперкальциемия становится причиной обратимой острой почечной недостаточности или необратимого повреждения почек вследствие нефрокальциноза (отложения солей кальция в паренхиме почек).
При тяжелой гиперкальциемии на ЭКГ наблюдаются укорочение интервала QTc и аритмии, особенно у пациентов, получающих дигоксин. Уровень Са в сыворотке > 18 мг/дл ( > 4,5 ммоль/л) грозит шоком, почечной недостаточностью и смертью.
Диагностика гиперкальциемии
Концентрация общего кальция (и иногда ионизированного) в сыворотке
Рентгенография органов грудной клетки, измерение уровня электролитов, азота мочевины, креатинина, фосфатов, ПТГ, щелочной фосфатазы, а также иммуноэлектрофорез белков сыворотки для выяснения причины
Иногда – исследование экскреции кальция (с фосфатом и без него) с мочой
Гиперкальциемию диагностируют при концентрации кальция в сыворотке > 10,4 мг/дл ( > 2,60 ммоль/л) или ионизированного (свободного) кальция в сыворотке > 5,2 мг/дл ( > 1,30 ммоль/л). Ее часто обнаруживают при обычном лабораторном анализе крови.
Уровень кальция в сыворотке бывает завышенным искусственно посредством высокого уровня белков сыворотки (см. таблицу Лабораторные и клинические данные при некоторых состояниях, сопровождающихся гиперкальциемией Лабораторные и клинические данные при некоторых состояниях, сопровождающихся гиперкальциемией Гиперкальциемию определяют как концентрацию общего кальция в сыворотке крови > 10,4 мг/дл (> 2,60 ммоль/л) или ионизированного кальция в сыворотке крови > 5,2 мг/дл (> 1,30 ммоль/л). К основным. Прочитайте дополнительные сведения ). Низкое содержание белка в сыворотке может маскировать истинную ионизированную гиперкальциемию. Если клинические данные (например, характерные симптомы) позволяют подозревать гиперкальциемию, то при измененных концентрациях общего белка и альбумина следует определять уровень ионизированного кальция в сыворотке.
Начальные исследования
Первоначальная оценка должна включать:
Изучение анамнеза, в частности, концентраций кальция в сыворотке крови в прошлом
Рентгенография грудной клетки
Лабораторные исследования, включая: измерение уровней электролитов, азота мочевины, креатинина, ионизированного кальция, фосфатов, ПТГ, щелочной фосфатазы и иммуноэлектрофорез белка сыворотки крови
В ≥95% случаев эти исследования позволяют установить причину гиперкальциемии. У пациентов без очевидной причины гиперкальциемии после этого исследования необходимо измерить содержание интактного паратиреоидного гормона и суточную экскрецию кальция с мочой. При отсутствии явной патологии уровень кальция в сыворотке 13 мг/дл (> 3,25 ммоль/л) – на рак.
Бессимптомная гиперкальциемия, длящаяся годами или выявленная у нескольких членов семьи пациента, позволяет заподозрить семейную гипокальциурическую гиперкальциемию. Первичный гиперпаратиреоз обычно проявляется в зрелом возрасте, но может развиваться задолго до появления симптомов.
Определение концентрации интактного ПТГ помогает отличить ПТГ-опосредованную гиперкальциемию (гиперпаратиреоз или семейная гипокальциурическая гиперкальциемия), при которой его уровень повышен или находится на верхней границе нормы, от большинства ПТГ-независимых причин. При независимых от ПТГ причинах уровни, как правило, 20 пг/мл (
Рентгенография органов грудной клетки, костей черепа и конечностей способствует также обнаружению повреждений костей при вторичном гиперпаратиреозе (чаще всего у пациентов, длительно находящихся на диализе). При фиброзно-кистозном остеите (обычно вследствие первичного гиперпаратиреоза) гиперстимуляция остеокластов вызывает разрежение костной ткани с фиброзной дегенерацией и образованием кист и фиброзных узелков. Поскольку характерные костные повреждения обнаруживаются только на относительно поздних стадиях заболевания, рентгенографию костей рекомендуют проводить только при наличии симптомов гиперкальциемии. В типичных случаях выявляются кистозные образования в костях, неоднородность структуры костей черепа и поднадкостничная резорбция фаланг и дистальных частей ключиц.
Гиперпаратиреоз
При гиперпаратиреозе уровень кальция в сыворотке редко превышает ( > ) 12 мг/дл ( > 3 ммоль/л), но концентрация ионизированного кальция повышена почти всегда. На гиперпаратиреоз указывает низкий уровень фосфатов в сыворотке, особенно в сочетании с повышенной почечной экскрецией фосфата. Ускорение кругооборота костной ткани часто сопровождается повышением уровня щелочной фосфатазы в сыворотке. Диагностическое значение имеет повышение уровня интактного ПТГ, особенно его неадекватное повышение (т.е. его высокий уровень в отсутствие гипокальциемии) или недостаточное снижение (высоконормальный уровень) на фоне гиперкальциемии.
Экскреция кальция с мочой обычно нормальная или повышенная при гиперпаратиреозе. Хроническая почечная недостаточность позволяет предполагать вторичный гиперпаратиреоз, но не исключает первичный. О первичном гиперпаратиреозе в таких случаях свидетельствует высокий уровень кальция в сыворотке при нормальном содержании фосфата, тогда как для вторичного гиперпаратиреоза характерно повышение концентрации фосфата.
Необходимость выяснения локализации паратиреоидной аденомы перед операцией неоднозначна. С этой целью применялись КТ высокого разрешения (с биопсией под контролем КТ или без нее) и иммуноанализ крови из тиреоидных вен, МРТ, УЗИ высокого разрешения, ангиография с цифровым вычитанием, а также сканирование с таллием-201 и технецием-99. Все эти методы достаточно точны, но их применение не улучшает и без того высокую эффективность паратиреоидэктомии, выполняемой опытным хирургом. Визуализация околощитовидных желез с помощью технеция-99 сестамиби – более чувствительный и специфичный метод и может быть информативен для идентификации одиночных аденом.
При сохранении гиперпаратиреоза после операции или его рецидиве визуализация необходима, так как способствует обнаружению функционирующей паратиреоидной ткани в необычных местах шеи и средостения. Наибольшей чувствительностью обладает, вероятно, метод с технецием-99 сестамиби. Иногда перед повторной паратиреоидэктомией кроме этого метода требуется использовать и другие (МРТ, КТ или УЗИ высокого разрешения).
Измерение уровня кальция в сыворотке > 13 мг/дл ( > 3 ммоль/л) указывает на то, что гиперкальциемия обусловлена не гиперпаратиреозом, а другими причинами. При раке экскреция кальция с мочой обычно в норме или повышена. При гуморальной паранеопластической гиперкальциемии уровень ПТГ часто снижен или вообще не поддается определению, концентрация фосфатов также снижена; часто регистрируются метаболический алкалоз, гипохлоремия и гипоальбуминемия. Сниженный уровень ПТГ отличает гуморальную паранеопластическую гиперкальциемию от гиперпаратиреоза. Ее можно диагностировать также, определяя родственный ПТГ пептид в сыворотке.
О миеломной болезни Множественная миелома Множественная миелома является злокачественной плазмоклеточной опухолью, продуцирующей моноклональные иммуноглобулины, которые внедряются в прилежащую костную ткань и разрушают ее. К характерным. Прочитайте дополнительные сведения 
Семейная гипокальциурическая гиперкальциемия (СГГ)
При гиперкальциемии и повышенном или высоконормальном уровне интактного ПТГ следует подумать о СГГ, хотя такие случаи крайне редки. СГГ от первичного гиперпаратиреоза имеет следующие отличия:
Начало заболевания в раннем возрасте
Частые проявления гипермагнезиемии
Наличие гиперкальциемии без гиперкальциурии у других членов семьи
Низкая фракционная экскреция кальция, которая является отношением клиренса кальция к клиренсу креатинина (
Повышенный или нормальный интактный ПТГ
Повышенные или нормальные уровни интактного ПТГ могут быть обусловлены изменениями в регуляции деятельности паращитовидных желез, работающей по принципу обратной связи.
Тестирование на мутации генов CASR, GNA11 или AP2S1 может идентифицировать генетическую причину аутосомно-доминантных форм заболевания, затрагивающих определенную семью.
Молочно-щелочной синдром
Помимо потребления содержащих кальций антацидов в анамнезе, на молочно-щелочной синдром указывает сочетание гиперкальциемии с метаболическим алкалозом и иногда – с азотемией и гипокальциурией. Подтверждает диагноз быстрая нормализация уровня кальция в сыворотке после отмены приема кальция и щелочей, хотя почечная недостаточность при наличии нефрокальциноза может сохраняться. Уровень ПТГ в сыворотке, как правило, снижен.
Другие причины
Токсичность витамина D характеризуется повышением концентрации 25(OH)D. При гиперкальциемии, связанной с саркоидозом, другими гранулематозными заболеваниями и некоторыми лимфомами, бывает повышенной концентрация 1,25(ОН)2.
При гиперкальциемии, связанной с другой эндокринной патологией (тиреотоксикозом, аддисоновой болезнью), установить диагноз помогают лабораторные показатели, типичные для основного заболевания. При подозрении на костную болезнь Педжета Болезнь Педжета Болезнь Педжета – хроническое заболевание скелета у взрослых, при котором происходит усиление метаболизма костной ткани. В результате костный матрикс замещается аномальными тканями, что приводит. Прочитайте дополнительные сведения 
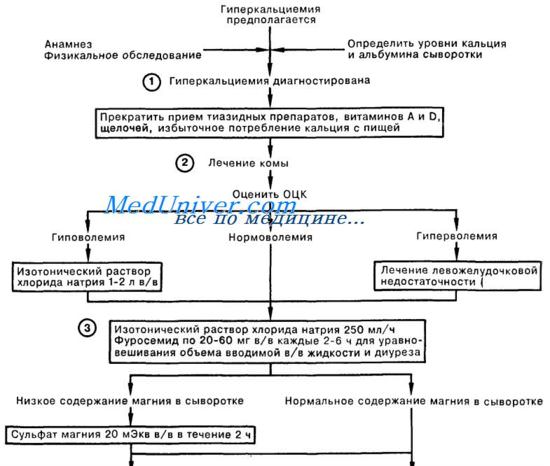
Лечение гиперкальциемии
При уровне кальция в сыворотке крови 11,5 мг/дл (
При уровне кальция в сыворотке крови 18 мг/дл (
При уровне кальция в сыворотке от 11,5 до 18 мг/дл (от 3,7 до 5,8 ммоль/л) и/или умеренно выраженных симптомах – бифосфонаты или другие средства, снижающие уровень кальция
При уровне кальция в сыворотке > 18 мг/дл (> 5,8 ммоль/л) показан гемодиализ
При умеренном, прогрессирующем первичном гиперпаратиреозе, а иногда и при легкой степени гиперпаратиреоза – хирургическое удаление паращитовидных желез
При вторичном гиперпаратиреозе – ограничение фосфатов, а иногда и кальцитриол при вторичном гиперпаратиреозе
Существуют 4 основных подхода к снижению уровня кальция в сыворотке:
Уменьшить абсорбцию кальция в кишечнике
Увеличить экскрецию кальция с мочой
Торможение резорбции костной ткани
Удалить избыток кальция через диализ
Терапия зависит как от степени, так и от причин гиперкальциемии. Объемное наполнение солевым раствором является важным элементом ухода.
Легкая гиперкальциемия
При легкой гиперкальциемии (уровень кальция в сыворотке 11,5 мг/дл [ 2,9 ммоль/л]), когда симптомы слабо выражены или отсутствуют, лечение откладывают до установления окончательного диагноза. Когда причина установлена, принимают меры к устранению основного заболевания.
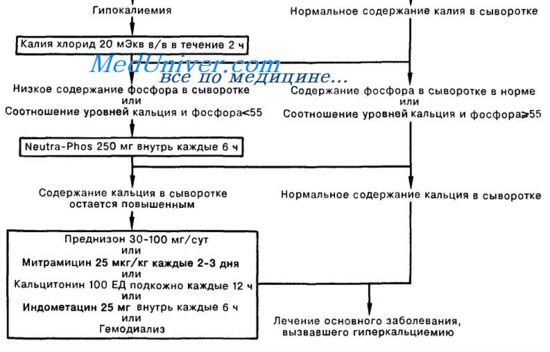
При выраженной симптоматике необходимо срочно снизить уровень кальция в сыворотке. Можно назначать пероральные фосфаты. Поступая с пищей, фосфаты связывают некоторое количество кальция, препятствуя его всасыванию. Начальная доза составляет 250 мг элементарных фосфатов (в форме солей натрия или калия) 4 раза в сут. При необходимости дозу можно увеличить до 500 мг 4 раза в сутки (но только в отсутствие поноса).
Умеренная гиперкальциемия
При умеренной гиперкальциемии [уровень кальция в сыворотке > 11,5 мг/дл ( 2,88 ммоль/л), но 18 мг/дл (
Бифосфонаты ингибируют активность остеокластов. Эти вещества обычно являются средством выбора при гиперкальциемии, связанной с раком. Можно внутривенно вводить золендронат однократно в дозах 4-8 мг, который очень эффективно снижает уровень кальция в среднем в течение > 40 суток.
В случае ассоциированной с раком гиперкальциемии можно внутривенно вводить памидронат в дозе 30-90 мг 1 раз в сут; повторную дозу вводят только через 7 дней. Он снижает содержание кальция в сыворотке в течение ≤ 2 недель.
При гиперкальциемии, ассоциированной с раком, вводят ибандронат в разовой дозе 4-6 мг внутривенно; он эффективен в течение примерно 14 дней.
Этидронат 7,5 мг/кг внутривенно 1 раз в день в течение 3-5 дней используется для лечения болезни Педжета и ассоциированной с раком гиперкальцемии. Поддерживающая доза составляет 20 мг/кг перорально 1 раз в день, но при низкой скорости клубочковой фильтрации дозу необходимо уменьшать.
Деносумаб (120 мг подкожной инъекции один раз каждые 4 недели с дополнительными дозами на 8 и 15 дни первого месяца лечения) является ингибитором моноклонального антитела остеокластической активности, который может быть использован для ассоциированной с раком гиперкальцемии, которая не реагирует на бисфосфонаты. Кальций и витамин D назначаются по мере необходимости, чтобы предотвратить гипокальциемию.
Кальцитонин (тиреокальцитонин) – быстродействующий пептидный гормон, в норме секретируемый С-клетками щитовидной железы в ответ на повышение уровня Са. Действие кальцитонина опосредовано угнетением активности остеокластов. Лососевый кальцитонин вводят подкожно в дозах 4-8 единиц/кг каждые 12 часов. Кальцитонин может снизить уровень кальция в сыворотке крови на 1-2 мг/дл в течение нескольких часов. Его применение при ассоциированных с раком гиперкальциемиях ограничивает непродолжительность эффекта и развитие тахифилаксии (часто уже через 48 часов); кроме того, у ≥ 40% больных эффект вообще отсутствует. Однако сочетание лососевого кальцитонина с преднизоном у некоторых больных с раком позволяет контролировать уровень кальция в сыворотке на протяжении нескольких месяцев. Если кальцитонин перестает действовать, его отменяют на 2 дня (продолжая вводить преднизолон), а затем инъекции возобновляют.
В большинстве случаев токсичности витамина D, идиопатической гиперкальциемии новорожденных и саркоидоза кортикостероиды (например, преднизолон по 20-40 мг перорально 1 раз в день) способствуют контролю гиперкальциемии за счет снижения продукции кальцитриола и тем самым всасывания кальция в кишечнике. Некоторым пациентам с миеломной болезнью, лимфомой, лейкозом или метастазами рака приходится назначать по 40-60 мг преднизолона 1 раз в день. Поэтому обычно приходиться использовать другие средства. Однако > 50% таких больных не реагируют на кортикостероиды, а эффект, если и проявляется, то не раньше, чем через несколько дней.
Хлорохина фосфат (500 мг перорально 1 раз в день) ингибирует синтез 1,25(ОН)2D и снижает концентрацию кальция в сыворотке при саркоидозе. Повреждение сетчатки при применении этого препарата зависит от его дозы и требует осмотра глазного дна каждые 6-12 месяцев.
При раковой гиперкальциемии эффективно применение пликамицина внутривенно в дозе 25 мкг/кг в 50 мл 5% раствора декстрозы в воде (Д/В) 1 раз в день в течение 4–6 часов, однако его применяют редко, поскольку существуют более безопасные средства.
При раковой гиперкальциемии эффективен и нитрат галлия, но он также используется редко, так как оказывает токсическое влияние на почки; опыт его применения ограничен.
Тяжелая гиперкальциемия
В/в введение фосфатов (динатрийфосфата или монокалийфосфата) можно использовать только при угрожающей жизни гиперкальциемии, не поддающейся коррекции другими средствами, и при невозможности проведения гемодиализа. В течение 24 часов следует вводить не больше 1 г внутривенно; введение 1-2 доз в течение 2 дней обычно снижает уровень кальция в сыворотке в течение 10-15 дней. Следует опасаться кальциноза мягких тканей и развития острой почечной недостаточности. (ВНИМАНИЕ: в/в инфузия сульфата натрия более опасна и менее эффективна, чем инфузия фосфата, и ее применять нельзя).
Гиперпаратиреоз
Лечение гиперпаратиреоза зависит от его тяжести.
При бессимптомном первичном гиперпаратиреозе в отсутствие показаний к операции можно использовать консервативные методы, обеспечивающие поддержание низкой концентрации кальция в сыворотке. Больные должны вести активный образ жизни (т.е. избегать усугубляющей гиперкальциемию иммобилизации), придерживаться диеты с низким содержанием кальция, потреблять много жидкости (для снижения риска нефролитиаза) и отказаться от лекарственных средств, повышающих уровень кальция в сыворотке (например, от тиазидных диуретиков). Уровень сывороточного кальция и функцию почек контролируют каждые 6 месяцев. Каждые 12 месяцев измеряют плотность костной ткани. Тем не менее, предметом беспокойства являются субклиническое течение заболеваний костей, артериальная гипертензия и продолжительность жизни. При остеопорозе применяют бифосфонаты.
Пациентам с симптоматическим или прогрессирующим гиперпаратиреозом показана хирургическая операция. Относительно показаний к операции при бессимптомном первичном гиперпаратиреозе мнения противоречивы. Паратиреоидэктомия увеличивает плотность костей и несколько улучшает качество жизни больных, но у большинства из них биохимические сдвиги или снижение плотности костной ткани сохраняются, хотя и не прогрессируют. Операция не устраняет опасений по поводу развития артериальной гипертонии и уменьшения продолжительности жизни. Многие специалисты рекомендуют хирургическую операцию в следующих обстоятельствах:
Уровень кальция в сыворотке на 1 мг/дл (0,25 ммоль/л) превышает верхнюю границу нормы
Кальциурия > 400 мг/день ( > 10 ммоль/день)
Максимальная плотность бедренных костей, поясничных позвонков или лучевых костей на 2,5 стандартных отклонения ниже нормы (показатель Т = − 2,5)
Сомнения в возможности периодического обследования
Операция сводится к удалению аденоматозно измененной железы. До и после удаления предположительно измененной железы можно интраоперационно определять концентрацию паратиреоидного гормона в крови. Снижение его уровня через 10 минут после удаления аденомы на ≥ 50% указывает на успешность операции. При поражении более 1 околощитовидной железы удаляют все железы; после этого для предотвращения гипопаратиреоза небольшую часть внешне нормальной железы часто имплантируют в брюшко грудино-ключично-сосцевидной мышцы или подкожно в предплечье. Иногда применяют криоконсервацию паратиреоидной ткани для последующей аутологичной трансплантации в случае развития постоянного гипопаратиреоза.
При легком гиперпаратиреозе уже в первые 24-48 часов после операции уровень кальция в сыворотке падает ниже нормы, и за ним необходимо следить. При тяжелом фиброзно-кистозном остеите после операции может развиться длительная гипокальциемия с клиническими симптомами, если за день до операции не ввести 10-20 г элементарного кальция. Однако даже при введении кальция в предоперационном периоде могут потребоваться большие дозы кальция и витамина D Лечение Гипокальциемию диагностируют при концентрации общего кальция в сыворотке 8,8 мг/дл ( 2,20 ммоль/л) на фоне нормального уровня белков в плазме или при концентрации ионизированного кальция в сыворотке. Прочитайте дополнительные сведения для восстановления содержания кальция в костях.
Медикаментозное лечение показано пациентам, имеющим тяжелую гиперкальциемию на фоне первичного гиперпаратиреоза, которые не смогут перенести паратиреоидэктомию. Цинакальцет – кальцимиметик, который повышает чувствительность кальцийзависимых рецепторов к внеклеточному кальцию, может также снижать уровень паратгормона и кальция.
Гиперпаратиреоз у пациентов с почечной недостаточности обычно бывает вторичным. Лечебные мероприятия одновременно являются и профилактическими. Одна из целей сводится к предотвращению гиперфосфатемии. Ограниченное потребление фосфатов с пищей сочетают со средствами, связывающими фосфаты, такими как карбонат кальция или севеламер. Применение средств, связывающих фосфаты, не исключает необходимости ограничения фосфатов в пище. Ранее для снижения концентрации фосфатов использовали вещества, содержащие алюминий, но (во избежание накопления алюминия в костях с развитием тяжелой остеомаляции) от применения этих веществ следует отказаться, особенно у больных, которым длительно проводят диализ. При почечной недостаточности опасно применять и витамин D, поскольку он усиливает всасывание фосфатов и способствует развитию гиперкальциемии; при применении витамина D необходимо часто контролировать содержание кальция и фосфатов в сыворотке крови. Использовать витамин D в лечебных целях следует лишь при:
Симптоматической остеомаляции (не связанной с приемом алюминия)
Гипокальциемии после паратиреоидэктомии
Хотя для купирования вторичного гиперпаратиреоза кальцитриол назначают вместе с препаратами кальция, результаты такого лечения у больных с терминальной стадией почечной недостаточности неоднозначны. В таких случаях для профилактики вторичного гиперпаратиреоза лучше применять парентеральную форму кальцитриола или аналогов витамина D (например, парикальцитол), поскольку более высокие концентрации 1,25(ОН)2D прямо подавляют секрецию ПТГ. Простую остеомаляцию можно купировать кальцитриолом по 0,25-0,5 мкг перорально 1 раз/день, а для коррекции гипокальциемии после паратиреоидэктомии может потребоваться длительный прием до 2 мкг кальцитриола перорально 1 раз/день и прием ≥ 2 г элементарного кальция в день.
Кальцимиметический препарат цинакалцет регулирует установочную точку кальций-чувствительного рецептора на клетках паращитовидной железы и снижает концентрацию ПТГ у диализных пациентов, не увеличивая уровень кальция в сыворотке. У пациентов с остеомаляцией, вызванной наличием большого количества алюминий содержащих ФСП, необходимо удаление алюминия с дефероксамином прежде, чем введение кальцитриола уменьшит костные повреждения.
Семейная гипокальциурическая гиперкальциемия
Хотя при СГГ паратиреоидная ткань изменена, субтотальная паратиреоидэктомия не дает нужного результата. Это состояние редко проявляется клиническими симптомами и поэтому медикаментозная терапия обычно не требуется.
Ключевые моменты относительно гиперкальциемии
Гиперкальциемия чаще всего развивается при гиперпаратиреозе и злокачественных опухолях.
Клинические проявления включают полиурию, запор, анорексию, гиперкальциурию с образованием в почках камней; при высокой концентрации кальция могут развиться мышечная слабость, спутанность сознания и кома.
Проводят рентгенографию органов грудной клетки, измерение уровней электролитов, азота мочевины, креатинина, ионизированного кальция, фосфата, паратиреоидного гормона, щелочной фосфатазы, а также иммуноэлектрофорез белков сыворотки.
В дополнение к лечению причины, лечат легкую гиперкальциемию (уровень кальция в сыворотке 11,5 мг/дл [ 2,9 ммоль/л]), назначая фосфаты или изотонический солевой раствор плюс петлевой диуретик внутрь.
При умеренной гиперкальциемии (сывороточный уровень кальция > 11,5 мг/дл [ 2,9 ммоль/л] и 18 мг/дл [ 4,5 ммоль/л]), дополнительно назначают бисфосфонат, кортикостероиды, а иногда кальцитонин.
При тяжелой гиперкальциемии может потребоваться гемодиализ.