Неалкогольная жировая болезнь печени у взрослых: клиника, диагностика, лечение. Рекомендации для терапевтов
В журнале «Экспериментальная и клиническая гастроэнтерология» (Q4) опубликована 3-я редакция рекомендаций для терапевтов, разработанная и утвержденная Российским научным медицинским обществом терапевтов и Научным обществом гастроэнтерологов России 19.11.2020 года.
Неалкогольная жировая болезнь печени (НАЖБП) – хроническое заболевание печени метаболического генеза у лиц с отсутствием экзогенных факторов токсического поражения печени (например, экзогенный этанол), обусловленное накоплением липидов в составляющих печеночную дольку клеточных элементах, морфологически подтверждаемое стеатозом, стеатогепатитом, фиброзом, циррозом или аденокарциномой.
Диагноз НАЖБП верифицируется при накоплении липидов в виде триглицеридов в количестве >5-10% массы гепатоцитов или при наличии >5% печеночных клеток, содержащих депозиты липидов. Согласно современным представлениям, НАЖБП включает два различных патологических состояния с различными прогнозами: стеатоз и неалкогольный стеатогепатит (НАСГ), последний может сопровождаться развитием фиброза. Стеатоз может являться начальной стадией с последующим развитием НАСГ, но у большинства пациентов трансформации одной формы заболевания в другую не происходит. НАСГ, согласно определению ВОЗ (2018), является клинически прогрессирующей формой НАЖБП с исходами, включающими сердечно-сосудистые события, цирроз или гепатоцеллюлярную карциному. В 2020 г. было опубликовано международное экспертное консенсусное заявление, предлагающее новое адаптивное понятие – МАЖБП: Метаболически Ассоциированная Жировая Болезнь Печени.
Предложенная трактовка заболевания позволяет не только подчеркнуть системность и многофакторность патогенеза унифицированного поражения печеночной паренхимы (например, сочетание дисметаболических и алиментарно-токсических), но и персонализировать объемы и направления лечебно-диагностической помощи при различных клинических вариантах коморбидности, ассоциированной с МАЖБП. Это предложение основывается в т. ч. и на результатах эпидемиологического исследования многотысячной китайской популяции, показавшего, что нарушения «циркадного ритма» в виде диссомнии, депрессии, когнитивной дисфункции связаны с ключевыми компонентами метаболического синдрома (MetS) – стеатогепатитом, сахарным диабетом 2-го типа и сердечно-сосудистыми заболеваниями. Показано, что «циркадный синдром» (CircS) является более сильным предиктором сердечно-сосудистого риска, нежели MetS.
Эксперты (составители настоящих клинических рекомендаций), выражая полное согласие с представляемой авторами «Консенсуса» концепцией МАЖБП, рекомендуют в повседневной практической деятельности использовать утвержденные ВОЗ соответствующие коды нозологических форм, указанные, как в ныне действующей МКБ-10, так и в обновленной версии МКБ-11. Использование критериев МАЖБП может быть полезно для персонализации лечебно-диагностических мероприятий у пациентов с метаболическими факторами риска, а также в тех случаях, когда необходимо установить иную, не «метаболическую» этиологию стеатоза и стеатогепатита.
Неалкогольная жировая болезнь печени (НАЖБП)
Неалкогольная жировая болезнь печени представляет серьезную угрозу для здоровья человека. Врачи гастро-гепатоцентра ЭКСПЕРТ являются экспертами в лечении жировой болезни печени: тщательно подходят к подбору терапии, согласовывают рекомендации с диетологом, разрабатывают индивидуальные подходы по изменению образа жизни и коррекции питания.Подробнее о лечении
Что такое НАЖБП?
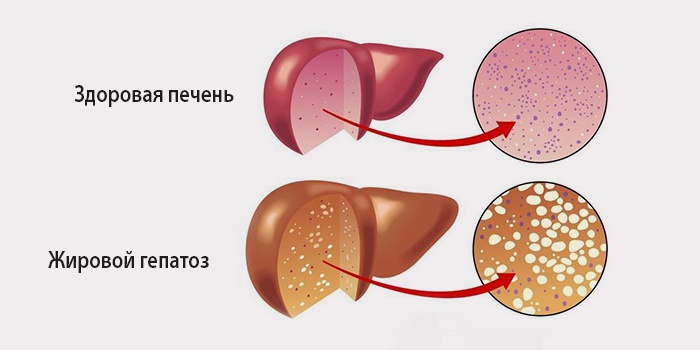
Неалкогольная жировая болезнь печени (НАЖБП) характеризуется накоплением жира в клетках печени. Это одно из самых распространенных и сложных заболеваний в гепатологии. НАЖБП приводит к снижению качества жизни, увеличению инвалидизации и смертности работающего населения.
Понятие неалкогольной жировой болезни печени объединяет ряд структурных изменений органа. Это стеатоз (избыток жира в клетках печени), неалкогольный стеатогепатит (НАСГ) — заболевание, сопровождающееся жировым накоплением и воспалительной реакцией печени, фиброзом и впоследствии циррозом.
Причины развития
Как правило, развитие НАЖБП является следствием синдрома инсулинорезистентности (снижение биологического ответа к одному или нескольким эффектам действия инсулина).
Есть и исключения: случаи, связанные со следующими факторами:
Группы риска
Высокий риск развития НАЖБП отмечается среди больных с метаболическим синдромом (МС). Это пациенты с сахарным диабетом второго типа, с повышенным уровнем триглицеридов крови, ожирением. По результатам различных исследований, частота НАЖБП у больных сахарным диабетом 2 типа и ожирением представлена от 70 до 100%. Если есть сочетание сахарного диабета 2 типа и ожирения, то риск развития НАЖБП возрастает. Так, среди людей с СД 2 типа и ожирением, стеатоз печени выявляется у 100% больных, у 50% обнаруживается стеатогепатит, а у 19% — даже цирроз печени.
НАЖБП чаще выявляется:
Факторы риска развития НАЖБП
По оценке распространенности, НАЖБП среди населения составляет 40%, в то время, как частота НАСГ колеблется от 2 до 4%. В Российской Федерации были проведены исследования, по результатам которых встречаемость среди включенных пациентов в группу изучения НАЖБП составила 27% в 2007 году и 37,3% в 2015 году.
Симптомы
Как правило, для НАЖБП характерно латентное (бессимптомное) течение. Часто заболевание выявляется при случайном проведении ультразвукового исследования печени или биохимического анализа крови.
Наиболее частыми симптомами при НАЖБП являются:
О далеко зашедшей жировой болезни печени, вплоть до цирроза, говорят:
Очень часто человек обращается к доктору с жалобами на слабость, сонливость, тяжесть в правом подреберье, повышение давления до 130/80 мм.рт.ст. и выше, но не всегда получает полного ответа и лечения.
Если вам знакомы такие слова, как ожирение, сахарный диабет, повышение печеночных ферментов, билирубина, увеличение холестерина, большая и жирная печень, то обязательно обратитесь к эксперту по заболеваниям печени.
Диагностика
Важно помнить, что в диагностике и лечении каждого пациента должен быть индивидуальный подход и прицельный контроль состояния. Но на первом месте стоит подробный опрос и объективный осмотр врача-эксперта.
Необходимо пройти ряд лабораторных и инструментальных исследований. Наиболее информативным исследованием является ультразвуковая эластография печени. В биохимическом анализе крови гепатолог обращает внимание на специфические для печени показатели (уровень печеночных ферментов, показатели обмена и другие важные маркеры). Многие заболевания имеют схожие симптомы, именно поэтому важно исключить вирусные, аутоиммунные и генетические болезни печени.
Если знаете или предполагаете о наличии у вас заболевания печени, не ждите, не ухудшайте жизненный прогноз, обратитесь к эксперту-гепатологу. Только в этом случае вы сможете улучшить качество жизни, избежать инвалидизации, возникновения и прогрессирования осложнений.
Для первичного обследования иедально подойдет программа «Печень — второе сердце»Подробнее
Лечение неалкогольной жировой болезни печени
Подход к лечению должен быть комплексным. В первую очередь стоит обратить внимание на изменение образа жизни и снижение массы тела (правильно увеличить физическую активность и скорректировать питание). Эти меры оказывают не только положительный эффект на течение жировой болезни печени, но и уменьшает степень стеатоза печени.
Лекарственная терапия направлена на:
Благодаря индивидуальному подходу экспертов к вашей проблеме вы получите результаты лечения: снижение прогрессирования заболевания, снижение рисков цирроза печени, сахарного диабета, инфаркта, инсульта (особенно если отягощена наследственность), уменьшение жира в печени, а самое главное — повышение качества и продолжительности жизни.
Прогноз
Пациенты с НАЖБП имеют высокий риск летального исхода, т.к. без лечения поражение печени продолжает прогрессировать. Основные причины смерти при жировой болезни печени:
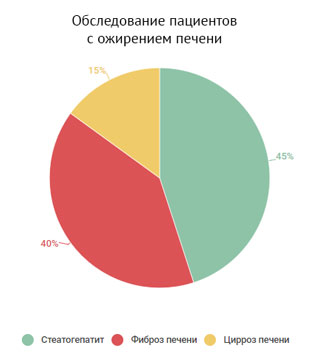
Как показывают исследования, уже при первичном обследовании пациентов со стеатогепатитом у 30–40% обнаруживается фиброз, у 10–15% больных – цирроз печени. Прогрессирование стеатогепатита с последующим развитием фиброза и цирроза печени отмечено более чем у 50% больных.
На прогноз у больных НАЖБП влияют такие факторы, как наличие сопутствующей патологии, и в первую очередь — ожирения, сахарного диабета 2 типа, повышение липидов крови, артериальной гипертензии и проведение адекватной коррекции метаболических нарушений. Своевременное лечение, направленное на коррекцию и профилактику метаболических нарушений, существенно улучшает прогноз у пациентов с НАЖБП.
Важно заметить, что при условии постоянного контроля состояния для НАЖБП характерно доброкачественное течение. Правильное питание, отказ от алкоголя, коррекция метаболических нарушений, двигательная активность, как правило, снижают риск развития НАЖБП и приводят к улучшению состояния уже страдающих это формой заболевания.
Запишитесь на консультацию к гепатологу
Мы перезвоним вам в течение 15 минут, поможем выбрать врача и запишем в удобное для вас время
Неалкогольная жировая болезнь печени как проатерогенное заболевание: диагностика и лечение в общей практике
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Неалкогольная жировая болезнь печени (НАЖБП) является междисциплинарной проблемой гастроэнтерологии, терапии и эндокринологии. НАЖБП – этиологически неоднородное заболевание, характеризующееся избыточным накоплением нейтрального жира – триглицеридов и свободных жирных кислот как внутри гепатоцитов, так и внеклеточно с прогрессирующим асептическим воспалением и последующим фиброгенезом. Между тем сумма знаний терапевтов и эндокринологов об этом заболевании как предикторе сердечно-сосудистой патологии и сахарного диабета 2 типа, а также ассоциированной смертности совершенно недостаточна для ранней диагностики и организации комплексного лечения НАЖБП. Целью настоящей публикации является обсуждение проблемы НАЖБП в рамках деятельности врача общей практики и терапевта поликлиники. В статье освещены доказанные механизмы развития заболевания и его прогрессирования в зависимости от фенотипических факторов. Даны современные рекомендации по персонифицированной модификации питания, образа жизни и патогенетической терапии с целью нормализации обмена липидов. Терапевту впервые предложены возможные алгоритмы взаимодействия с пациентом для достижения комплаентности в отношении модификации образа жизни.
Ключевые слова: неалкогольная жировая болезнь печени, стетогепатит, средиземноморская диета, полиненасыщенные жирные кислоты, эссенциальные фосфолипиды.
Для цитирования: Вовк Е.И. Неалкогольная жировая болезнь печени как проатерогенное заболевание: диагностика и лечение в общей практике. РМЖ. Медицинское обозрение. 2017;25(2):68-79.
Moscow State Medical Stomatological University named after А.I. Evdokimov
Key words: non-alcoholic fatty liver disease, stetho-hepatitis, Mediterranean diet, polyunsaturated fatty acids, essential phospholipids.
For citation: Vovk E.I. Non-alcoholic fatty liver disease as pro-atherogenic disease: diagnosis and treatment in general practice // RMJ. MEDICAL REVIEW. 2017. № 2. P. 68–79.
Статья посвящена возможностям диагностики и лечения неалкогольной жировой болезни печени, как проатерогенного заболевания. Освещены механизмы развития заболевания и его прогрессирования в зависимости от фенотипических факторов. Даны рекомендации по персонифицированной модификации питания, образа жизни и терапии. Предложены алгоритмы взаимодействия с пациентом для достижения комплаентности в отношении модификации образа жизни.
Введение
Эпидемиология НАЖБП
Патогенез НАЖБП
Клиническая картина и диагностика НАЖБП
Методы инструментальной диагностики НАЖБП
Лечение НАЖПБ
Заключение
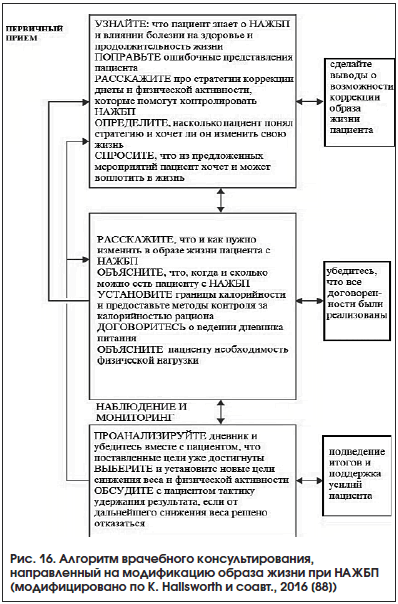
Ранняя диагностика НАЖБП и выявление НАСГ врачами общей практики ‒ это важнейшие задачи первичного звена здравоохранения и, по-видимому, единственная возможность противопоставить возможности медицины набирающей обороты эпидемии метаболического ожирения и СД 2-го типа. Однако для модификации образа жизни пациентов с НАЖБП недостаточно только знаний о патологии и верификации диагноза. Для достижения этой терапевтической цели врачу общей практики помимо профессиональной и гуманистической мотивации необходимы стратегия действий и технические возможности для ее реализации. В частности, сформировать у пациента с НАЖБП первичную мотивацию для изменения образа жизни может модель врачебного консультирования за 20 мин (рис. 16), предложенная K. Hallsworth et al. [88].
Только для зарегистрированных пользователей
Что такое нажбп в гастроэнтерологии
С момента первого описания стеатогепатита в начале 80-х годов XX века как «плохо изученного и доселе не названного заболевания печени» [1], понимание неалкогольной жировой болезни печени (НАЖБП) значительно эволюционировало и постепенно завоевало признание среди гепатологов. НАЖБП — хроническое стресс-индуцированное заболевание печени, ассоциированное с абдоминальным ожирением и метаболическим синдромом, которое развивается у пациентов, не употребляющих алкоголь в дозах более 40 г чистого этанола для мужчин и 20 г — для женщин в сутки или в отсутствие других возможных причин развития патологии печени, в том числе вторичных (прием некоторых лекарств, болезни накопления и др.) [2]. Медицинская общественность уделяет все больше внимания этой проблеме с позиций как фундаментальной, так и клинической медицины. Экспоненциально растет число публикаций, посвященных НАЖБП.
Цель обзора — осветить ряд эпидемиологических и патофизиологических аспектов, а также вопросы ведения и лечения пациентов с НАЖБП.
Эпидемиологические, клинические и патофизиологические аспекты неалкогольной жировой болезни печени
Распространенность НАЖБП составляет от 6,3 до 33% с медианой 20% в общей популяции, в США достигает 46%, в азиатской части Европы — 27,4% [3]. Около 10—20% пациентов с НАЖБП имеют признаки лимфоидно-макрофагальной инфильтрации (некровоспалительная активность), от 1,5 до 6,5% общей популяции — неалкогольный стеатогепатит (НАСГ) по данным исследования биопсийного материала, а 15% — признаки прогрессирующего фиброза печени и/или цирроза [4—7]. Частота выявления НАЖБП у пациентов с сахарным диабетом 2-го типа достигает 55,5% [8], что определяет эту патологию как ведущий фактор риска развития НАЖБП.
Наблюдается негативная тенденция роста распространенности НАЖБП среди детей, наиболее высокий показатель (до 11,8%) выявлен в испанской популяции. Установленными факторами риска являются ожирение и сахарный диабет 2-го типа, а также семейный анамнез НАЖБП и гестационный диабет у матери. Предполагается, что эпидемиологическая обстановка в этой популяции будет только ухудшаться [9].
Исследователи из США с использованием модели А.А. Маркова спрогнозировали более чем двухкратный рост случаев НАЖБП и ее прогрессирующих форм к 2030 г. Смертность от заболеваний печени увеличится на 178%, что оценено как 78 300 смертей в 2030 г. Таким образом, в период с 2015 по 2030 г., по прогнозам, будет зафиксировано 800 тыс. смертельных случаев, ассоциированных с заболеваниями печени [10].
За последние 10 лет распространенность НАЖБП в качестве причины для трансплантации печени увеличилась на 170%. Для сравнения: число случаев вирусного гепатита C и алкогольного поражения печени в качестве причин для трансплантации увеличилось только на 14 и 45% соответственно. Исследователи из европейских и азиатских стран также отмечают наметившуюся тенденцию к увеличению доли НАЖБП среди причин общей смертности, развития цирроза, гепатоцеллюлярной карциномы и ассоциированной с ней смерти [11, 12].
НАЖБП занимает второе место по этиологии заболеваний печени у реципиентов с гепатоцеллюлярной карциномой. В Европейском реестре доступно меньше информации о НАЖБП в качестве показания для трансплантации печени. С 1968 г. 145 трансплантационных центров в 26 европейских странах выполнили 93 634 трансплантации (во Франции 16 366, Испании 15 714, Великобритании 13 684 и Италии 11 697). В последние десятилетия алкогольная болезнь печени была основной причиной для пересадки печени (20%), за которой следуют вирусные гепатиты C и B (14 и 5%), в то время как криптогенный цирроз составляет только 4% [13].
Прижизненные расходы всех пациентов с НАЖБП на лечение этой патологии в Соединенных Штатах в 2017 г. составили 222,6 млрд долл., а стоимость ведения пациентов с НАСГ — 95,4 млрд долл. Из этих данных можно сделать вывод о том, что лечение и ведение пациентов с НАЖБП различных стадий связано с высокой экономической нагрузкой, а в отсутствие лечения общие прямые затраты на болезнь для этих пациентов будут продолжать расти, и эти затраты будут еще больше, если учесть социальные издержки [8].
Современное понятие НАЖБП охватывает спектр поражений печени, включающий в себя следующие формы: жировой гепатоз (ЖГ), неалкогольный (метаболический) стеатогепатит (НАСГ), фиброз и цирроз (как исход прогрессирующего НАСГ) (рис. 1). При проведении цитологического исследования биопсийного материала не всегда удается оценить состояние печени в целом, поэтому сложилось мнение ученых о существовании промежуточной формы НАЖБП, которая характеризуется наличием жировых отложений и воспалительной реакцией без некроза гепатоцитов, что не позволяет однозначно говорить о скорости прогрессирования заболевания.
Рис. 1. Формы неалкогольной жировой болезни печени в структуре причин трансплантации печени.
ГЦК — гепатоцеллюлярная карцинома, НАСГ — неалкогольный стеатогепатит.
Общепринятой стратегией является установление диагноза НАЖБП с выяснением факторов риска заболевания и активности процесса (стеатоз, стеатогепатит, промежуточная форма). Несомненно, клинико-биохимическая активность заболевания является отражением тяжести НАЖБП и риска формирования цирроза печени. Однако приоритетным прогностическим фактором является фиброз печени, который определяет дальнейшую выживаемость пациентов и развитие осложнений. Доказано, что в отличие от смертности, ассоциированной с осложнениями, в том числе с фиброзом и НАСГ, общая смертность пациентов с НАЖБП ассоциировалась только с фиброзом, но не с НАСГ [14]. По данным оценки более 17 тыс. пациентов, наличие у пациента фиброза печени, а также прогрессирование заболевания до III—IV стадии (по результатам эластометрии) увеличивают общую смертность и смертность, ассоциированную с заболеванием печени, более чем в 2 раза [15]. Можно сказать, что по аналогии с оценкой степени воспаления и стадии хронического гастрита или скорости клубочковой фильтрации при хронической болезни почек при установлении диагноза НАЖБП необходимо определять степень воспаления (НАСГ) и стадирование фиброза печени.
У больных с НАЖБП установлена более высокая распространенность сердечно-сосудистых заболеваний, чем у пациентов без НАЖБП, вне зависимости от индекса массы тела (ИМТ) и традиционных факторов риска развития патологии сердечно-сосудистой системы [16]. Уровень смертности от сердечно-сосудистых заболеваний в группе пациентов с НАЖБП преобладает над уровнем смертности от заболеваний печени и составляет 36% по сравнению с 6,8%. На сегодняшний день установлено, что исходами прогрессирующего неалкогольного стеатоза и стеатогепатита являются фиброз, цирроз печени, гепатоцеллюлярная карцинома. При длительном наблюдении прогрессирование фиброза выявляется у 50% больных НАЖБП, причем часто этот процесс протекает без клинических манифестаций. Популяционные исследования позволяют предположить, что 60—80% криптогенных циррозов печени являются исходами НАСГ. НАЖБП выходит на первое место среди причин пересадки печени во всем мире. Фиброз печени признается ведущим фактором, определяющим прогноз у пациентов и риск смерти, ассоциированной как с крупными кардиоваскулярными событиями, так и с прогрессированием НАЖБП [15, 17].
Более полное понимание патогенеза НАЖБП и данные исследований о взаимосвязи НАЖБП и ее форм с заболеваниями сердца, сосудов, почек, поджелудочной железы приводит нас к выводу, что это заболевание следует рассматривать как компонент метаболического континуума, индуктором которого является ожирение и ассоциированные с ним системное воспаление и фиброз [18, 19]. В связи с этим в 2020 г. озвучена новая концепция понимания НАЖБП как ожирение печени, ассоциированное с метаболической дисфункцией или метаболически-ассоциированная жировая болезнь печени (МАЖБП, англ. Metabolic-disfunction-associated fatty liver disease) [20]. Критерии установления диагноза МАЖБП основаны на наличии стеатоза в дополнение к одному из следующих трех критериев, а именно: избыточная масса тела/ожирение, наличие сахарного диабета 2-го типа или доказательства метаболической дисрегуляции, то есть как минимум два критерия метаболического синдрома при нормальной массе тела пациента (рис. 2).
Рис. 2. Принципы диагностики метаболически-ассоциированной жировой болезни печени.
ЛПВП — липопротеины высокой плотности; HbA1c — гликированный гемоглобин; АД — артериальное давление.
Известно, что ожирение — повсеместная и растущая проблема всех стран мира. Распространенность ожирения увеличивается как в развитых, так и в развивающихся странах, затрагивая все больше людей старших возрастных групп. НАЖБП ассоциирована с ожирением и избыточной массой тела [21]. Распространенность стеатоза печени у лиц с морбидным ожирением, получивших бариартрическую помощь, возрастает до 90%. ИМТ является независимым предиктором развития жировой инфильтрации печени, а его повышение до 30 кг/м 2 и выше в 95—100% сопровождается развитием стеатоза печени и в 20—47% — НАСГ [22]. Однако в исследованиях продемонстрировано, что почти 25% пациентов с НАЖБП не имеют метаболических нарушений, относятся к категории лиц с нормальной массой тела. В отсутствие ожирения такой факт предполагал благоприятное течение НАЖБП без прогрессирования, но благодаря исследованию National Health and Nutrition Examination Survey III было продемонстрировано, что смертность больных с «метаболически нормальной» НАЖБП такая же, как в когорте без этой патологии. Обследование 430 пациентов с НАЖБП, подтвержденной исследованием биопсийного материала, показало, что 55% пациентов без ожирения и НАСГ имели стадию фиброза ≥F2, несмотря на более слабые метаболические изменения, чем у пациентов, которые страдали ожирением и НАЖБП. А по результатам 10-летнего наблюдения пациентов с НАЖБП и высокими стадиями фиброза не найдены различия в отдаленных прогнозах для пациентов с ожирением и без него [23, 24]. Отмечается переход от оценки ожирения на основе ИМТ (ИМТ-ориентированный подход) к оценке ожирения на основе наличия или отсутствия связанных с ожирением заболеваний или болезненных состояний (подход, ориентированный на осложнения), что озвучено на XXIII ежегодном научном конгрессе Американской ассоциации эндокринологов. В новом алгоритме диагностики ожирения в перечень болезненных состояний-осложнений включена и НАЖБП [25].
Экспертная группа предлагает набор критериев для определения цирроза, связанного с МАЖБП, и концептуальную основу для рассмотрения других причин жировой болезни печени. Авторы предполагают, что достижение консенсуса по критериям МАЖБП поможет унифицировать терминологию (например, для МКБ-кодирования), повысить легитимность клинической практики и клинических испытаний, улучшить клиническую помощь и усовершенствовать научно-исследовательскую деятельность. Эксперты предложили выделять фенотипы на основании сосуществования метаболических нарушений и других поражений печеночной ткани, алкогольных заболеваний печени, аутоиммунных, так как патогенез жировой болезни печени гетерогенный, а морфологическое отражение патологических процессов сходное. Данный аспект диктует необходимость прежде всего учета клинических факторов, а выделение фенотипов позволит разрабатывать индивидуальные стратегии ведения пациентов. Однако, учитывая знания о фиброзе печени как о факторе, определяющем летальный исход у пациентов с НАЖБП, исследователи подчеркивают необходимость его оценки независимо от ведущего фактора-инициатора фиброгенеза [26, 27].
Терапевтические цели
Несмотря на высокую распространенность и вклад в снижение здоровьесберегающего потенциала населения, в настоящее время не существует утвержденных методов лечения НАЖБП [28]. Среди всех аспектов изучения этой патологии наблюдается самый медленный прогресс в терапевтической области, хотя имеется устойчивый прогресс в понимании эпидемиологии заболеваний, патофизиологии и определении терапевтических целей.
Поскольку в настоящее время для лечения НАЖБП не одобрены никакие лекарства или операции, изменение образа жизни (диета, физическая активность и изменение режима питания) остается краеугольным камнем в подходе к ведению пациентов. Отмечено, что физическая аэробная активность уменьшает шансы развития НАСГ за счет снижения риска развития сахарного диабета 2-го типа, гипертонии и метаболического синдрома [29, 30]. Физические упражнения снижают содержание жира в печени независимо от величины потери веса [31], однако потеря веса более, чем на 7—10% доказанно снижает стадию фиброза [32].
В отношении питания главной задачей становится снижение общей калорийности суточного рациона, включение продуктов с антиоксидантной активностью (богатых витаминами C, E и D), ограничение простых сахаров и подслащенных напитков в пользу фруктозы и насыщенных жиров в пользу полиненасыщенных. Перечисленным требованиям всецело отвечает средиземноморский тип питания [33].
Важной и, по мнению исследователей, недооцененной темой является влияние циркадных часов на развитие и прогрессирование НАЖБП. A. Mukherji и соавт. предполагают, что циркадные часы регулируют физиологические функции и играют ключевую роль в поддержании метаболического гомеостаза. Генетические и геномные исследования установили, что многие гены напрямую контролируются циркадным часовым механизмом, влияя как на анаболизм, так и на катаболизм. Многие функции гепатоцитов, включая поглощение, переработку, ассимиляцию и детоксикацию питательных веществ, подвержены суточным колебаниям, соответствуя наличию питательных веществ и расходам энергии. Исследователи сосредоточились на механизмах, связывающих циркадную дисрегуляцию с развитием и прогрессированием НАЖБП и заболеваний других органов и систем. Таким образом, настройку ритма жизни в соответствии с циркадным часовым механизмом можно рассматривать в качестве потенциальной терапевтической мишени стеатоза печени и НАСГ [34].
В связи с подобными теориями представляется интересной разработка «ограниченного по времени кормления» (time-restricted feeding, TRF) — циркадный синхронизированный диетический подход, в котором доступ к пище ограничен в течение определенного периода времени (8—16 ч) [35]. Исследование пациентов с НАЖБП показало, что TRF помогает значительно снизить массу тела и уровень триглицеридов через 12 нед по сравнению с таковыми в контрольной группе [36]. Мыши, подверженные режиму TRF, демонстрируют снижение тяжести гиперинсулинемии, содержания жира в печени и воспаления, несмотря на потребление продуктов с высоким содержанием жира, по сравнению с контрольной группой [37].
В отношении фармакологических аспектов лечения следует сказать, что более 1000 молекул находятся в разработке в качестве потенциально влияющих на редукцию стеатоза, НАСГ и фиброза. Наиболее перспективными являются молекулы, влияющие на метаболизм липидов и глюкозы, инсулиносенситайзеры и антиоксиданты.
Тиазолидиндионы, также известные как глитазоны, являются группой препаратов с самой сильной доказательной базой, протестированных для лечения НАЖБП [38]. Однако побочные эффекты в виде застойной сердечной недостаточности, остеопороза не позволяют использовать эти препараты в полную силу.
Лираглутид является миметиком инкретина, который действует как агонист глюкагоноподобного рецептора пептид-1 и используется главным образом для лечения сахарного диабета 2-го типа и ожирения, таким образом обладая потенциалом выступать в роли регулятора метаболизма при НАЖБП. В модели на животных лираглутидная терапия ассоциировалась с уменьшением стеатоза печени у мышей, которых кормили продуктами с высоким содержанием жира/высоким содержанием фруктозы [39]. Добавление лираглутида или семаглутида к метформину у пациентов с сахарным диабетом 2-го типа в течение 26 недель приводило к снижению веса и уменьшению стеатоза печени и висцеральной жировой ткани. Полученные данные подтверждают использование лираглутида или семаглутида в качестве дополнительной терапии пациентов с НАЖБП и сахарным диабетом 2-го типа, который неоптимально контролируется метформином. Необходимы дальнейшие исследования для оценки эффективности более продолжительного лечения и определения того, приводит ли лираглутид или семаглутид к улучшению гистологических показателей, включая фиброз печени [40].
Рецепторы, активируемые пролифератором пероксисом (PPARs) — это группа ядерных рецепторов, которые экспрессируются в печени, жировой ткани, сердце, скелетных мышцах и почках и транскрипционно регулируют многочисленные метаболические процессы, включая β-окисление, транспорт липидов и глюконеогенез [43]. Они классифицируются на три изотипа, обозначаемые как PPARα, PPARβ (также известный как PPARδ) и PPARγ, которые различаются по распределению в тканях; однако они нацелены на один и тот же сегмент ДНК. Активация PPARα усиливает экспрессию липопротеинлипазы (ЛПЛ), тем самым повышая клиренс триглицеридов плазмы. Исследования in vitro и in vivo показывают, что PPARα подавляет секрецию интерлейкинов (IL-1, IL-6) и фактора некроза опухоли (TNF), а также молекулы межклеточной адгезии 1 (ICAM1) и молекулы адгезии сосудистых клеток 1 (VCAM1) [44]. В двойном слепом рандомизированном клиническом испытании GOLDEN (Европа и США) фазы II b сравнивали применение элафибранора, агониста PPAR-альфа/дельта (α/δ), в дозах 80 мг и 120 мг ежедневно с приемом плацебо у 276 пациентов с гистологически доказанным НАСГ в течение 52 нед. Однако в ходе промежуточного анализа получены отрицательные результаты [45]. Ланифибранор как агонист всех трех изотипов в настоящее время является наиболее перспективным среди данной группы препаратов. В клиническом исследовании NATIVE фазы II продемонстрирована положительная динамика НАСГ при применении ланифибранора 1200 мг/сут без нарастания фиброза и, наоборот, редукция фиброза как минимум на одну стадию от исходной без ухудшения НАСГ [46].
Перспективной и интересной молекулой представляется ресметиром (MGL-3196), миметик тиреоидных гормонов, который примерно в 28 раз более селективен для рецептора β к тиреоидному гормону (THR-β) по сравнению с α (THR-α), чем трийодтиронин [47]. При НАСГ эта селективность для THR-β, как полагают, обеспечивает метаболические преимущества тиреоидного гормона, которые опосредуются печенью, избегая при этом нежелательных эффектов избытка тиреоидного гормона в сердце и костях, которые в основном опосредуются через THR-α. Многоцентровое рандомизированное двойное слепое плацебо-контролируемое клиническое исследование фазы II, в котором изучена эффективность лечения ресметиромом (NCT03900429), демонстрирует значительное снижение содержания печеночного жира у пациентов с НАЖБП после 12 и 36 нед лечения. Побочные эффекты лечения у пациентов исследуемых групп были легкими или умеренными, за исключением высокой частоты преходящей легкой диареи и тошноты у получавших ресметиром [48].
Определенный интерес представляет изучение ингибитора галектина-3 белапектина. Увеличение содержания галектина-3 ассоциировано с развитием НАСГ и фиброзом любой этиологии, что доказано в экспериментальных моделях на мышах. Ведется рандомизированное исследование фазы II b безопасности и эффективности GR-MD-02 (белапектин) у пациентов с НАСГ, циррозом печени и портальной гипертензией. Однако предварительные результаты демонстрируют, что введение белапектина инфузионно 2 раза в нед в течение года безопасно, но не ассоциировано со значительным снижением стеатоза или фиброза по сравнению с плацебо [49].
Логичным и обоснованным представляется подход в подборе терапии НАЖБП путем комбинации 2 или 3 препаратов, оказывающих влияние на разные звенья патогенетической цепи естественного течения заболевания, тем более, что испытания лекарств в качестве монотерапии для лечения НАСГ и фиброза показали частоту ответов менее 32% по сравнению с плацебо. В наибольшем числе исследований используют перекрывающуюся комбинированную последовательность, когда оба исследуемых препарата вводятся одновременно на все время исследования. В настоящее время большинство исследований комбинированной терапии проводятся с использованием противодиабетических препаратов, обетихолевой кислоты и препаратов, влияющих на липидный обмен (статинов) [50].
Заключение
С каждым годом отмечается рост числа пациентов с неалкогольной жировой болезнью печени, расширяются наши представления о патогенетических механизмах развития заболевания, его мультидисциплинарности, что легло в основу новой парадигмы неалкогольной жировой болезни печени и переходу к понятию метаболически-ассоциированной жировой болезни печени с фенотипическими вариантами. В отличие от эпидемиологических и фундаментальных исследований, клинические аспекты заболевания, терапевтические подходы находятся в процессе поиска и разработки.
Работа подготовлена в рамках гранта Президента РФ для государственной поддержки ведущих научных школ (внутренний номер НШ-2558.2020.7) (соглашение №075-15-2020-036 от 17 марта 2020 г.) «Разработка технологии здоровьесбережения коморбидного больного гастроэнтерологического профиля на основе контроля приверженности». Источник финансирования не повлиял на структуру исследования, сбор, анализ и интерпретацию данных, а также принятие решения об опубликовании полученных результатов.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.