Чем отличается доброкачественная опухоль от злокачественной
В медицине понятие доброкачественности означает лёгкое течение болезни, хорошие результаты лечения и неопасность для жизни. Под злокачественным процессом подразумевают разрушительное течение, сложность терапии, высокий риск смертности.
Для опухолей такое разделение условно. Тем не менее пациентам и врачам крайне важно определить вид опухоли. От этого зависят тактика лечения и прогноз.
Характеристика доброкачественных и злокачественных опухолей
Существуют чёткие критерии:
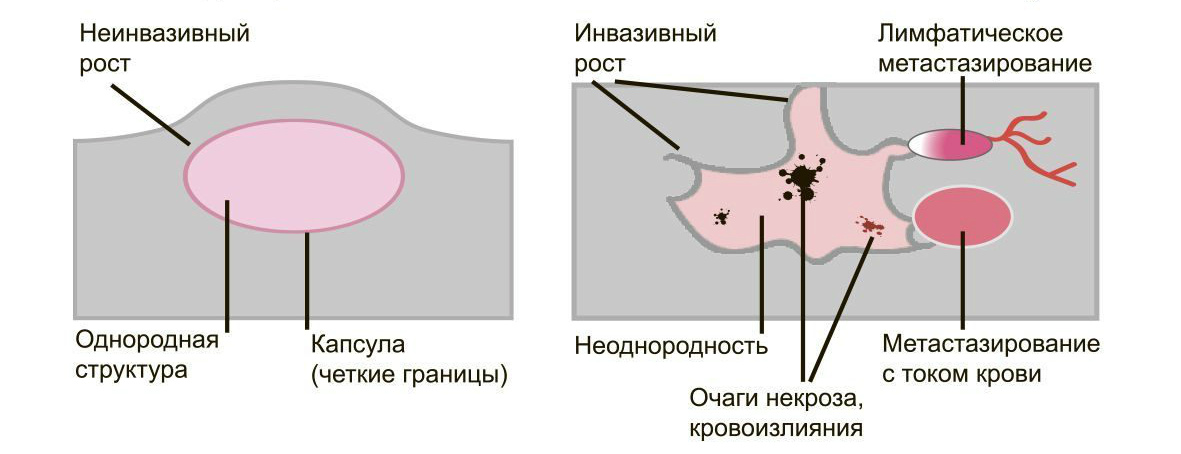
Доброкачественные опухоли чётко отграничены от здоровых тканей, часто имеют капсулу. Рак прорастает окружающие ткани, внедряется в сосуды, его контуры более аморфны.
Большинство доброкачественных опухолей могут расти годами, не проявляя симптомов. Карциномы растут быстро, нарушая функции органов и отравляя организм. Рост сопровождается утомляемостью, слабостью, потерей веса, болью.
Доброкачественные образования “сидят” на одном месте, постепенно растут и раздвигают здоровые ткани, подвижны при прощупывании. Раковые клетки слабо скреплены друг с другом, легко отделяются и разносятся лимфой и кровью по организму. Они оседают в лимфоузлах, костях, внутренних органах, образуя новые опухолевые очаги — метастазы. При пальпации узел спаян с тканями и не сдвигается.
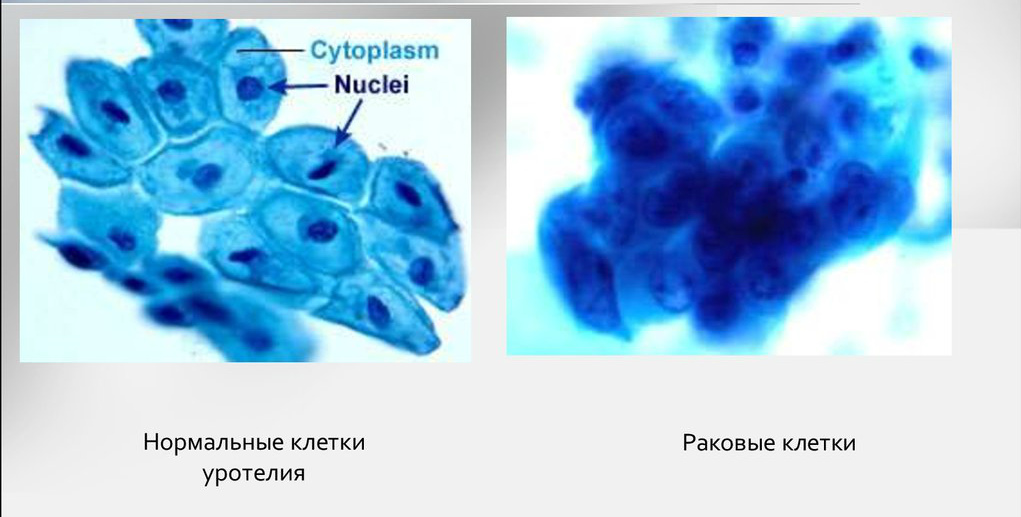
Много информации даёт биопсия. Исследование показывает, что доброкачественные клетки похожи на здоровые, их структура более чёткая. Структура злокачественных клеток сильно изменена из-за выраженных мутаций. Чем меньше клетки напоминают ткань, из которой выросли, тем хуже прогноз для лечения и жизни.
Доброкачественную опухоль, такую как аденома простаты, можно удалить и добиться полного излечения. Если возникнет рецидив, он будет на том же месте, где нашли первичный очаг. Злокачественные образования трудно удалить полностью. Даже одна оставшаяся клетка даст новую опухоль либо на старом месте, либо там, куда она попала по сосудам. Выживаемость больных существенно ниже.
Общие свойства доброкачественных и злокачественных опухолей
Есть моменты, объединяющие оба вида новообразований:
Тяжесть симптомов зависит не только от степени сдавления тканей опухолью, но и от неспособности новообразования выполнять функцию здоровых клеток.
Виды опухолей
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Может ли доброкачественная опухоль стать злокачественной
Любая опухоль способна к малигнизации. Миомы, липомы, фибромы редко переходят в рак. Кисты — крайне редко. Невусы, аденомы, полипы в желудке или кишечнике — очень часто. Многое зависит от условий, в которых находится опухоль, питания, экологии, уровня стресса, гормональных сбоев, наличия предраковых болезней.
В Клинике урологии имени Р. М. Фронштейна доступна современная диагностика опухолей, разработаны эффективные методики лечения. Обращайтесь на консультацию и наши специалисты вам помогут.
Неоплазия
О́пухоль (син.: новообразование, неоплазия, неоплазма) — патологический процесс, представленный новообразованной тканью, в которой изменения генетического аппарата клеток приводят к нарушению регуляции их роста и дифференцировки.
Все опухоли подразделяют в зависимости от их потенций к прогрессии и клинико-морфологических особенностей на две основные группы:
Содержание
Доброкачественные опухоли
Доброкачественные (зрелые, гомологичные) опухоли состоят из клеток, дифференцированных в такой мере, что можно определить, из какой ткани они растут. Для этих опухолей характерен медленный экспансивный рост, отсутствие метастазов, отсутствие общего влияния на организм. Доброкачественные опухоли могут малигнизироваться (превращаться в злокачественные).
Злокачественные опухоли
Злокачественные (незрелые, гетерологичные) опухоли состоят из умеренно- и малодифференцированных клеток. Они могут утратить сходство с тканью, из которой они исходят. Для злокачественных опухолей характерен быстрый, чаще инфильтрирующий, рост, метастазирование и рецидивирование, наличие общего влияния на организм. Для злокачественных опухолей характерен как клеточный (утолщение и атипизм базальной мембраны, изменение соотношения объемов цитоплазмы и ядра, изменение ядерной оболочки, увеличение объема, а иногда и числа ядрышек, увеличение числа фигур митоза, атипизм митоза и др.), так и тканевой атипизм (нарушение пространственных и количественных соотношений между компонентами ткани, например, стромой и паренхимой, сосудами и стромой и т. д.).
Типы роста опухолей
В зависимости от характера взаимодействия растущей опухоли с элементами окружающей ткани:
В зависимости от отношения к просвету полого органа:
В зависимости от числа очагов возникновения опухоли:
Метастазирование опухолей
Метастазирование — процесс распространения опухолевых клеток из первичного очага в другие органы с образованием вторичных (дочерних) опухолевых очагов (метастазов). Пути метастазирования:
Для разных опухолей характерны разные типы метастазирования, разные органы, в которые происходит метастазирование, что определяется взаимодействием рецепторных систем опухолевых клеток и клеток органа-мишени. Гистологический тип метастазов такой же, как и опухоли в первичном очаге, однако, опухолевые клетки метастазов могут становиться более зрелыми или, наоборот, менее дифференцированными. Как правило, метастатические очаги растут быстрее первичной опухоли, поэтому могут быть крупнее ее.
Влияние опухоли на организм
Этиология опухолей
Этиология опухолей до настоящего времени неизвестна. Единой теории опухолей нет.
Классификация опухолей
Классификация по гистогенетическому принципу (предложена Комитетом по номенклатуре опухолей):
Классификация по системе TNM
Данная классификация использует числовое обозначение различных категорий для обозначения распространения опухоли, а также наличия или отсутствия локальных и отдаленных метастазов.
T — tumor
От латинского слова tumor — опухоль. Описывает и классифицирует основной очаг опухоли.
N — nodulus
От латинского nodulus — узел. Описывает и характеризует наличие регионарных метастазов, то есть в регионарные лимфатические узлы.
M — metastasis
Характеристика наличия отдаленных метастазов, то есть — в отдаленные лимфоузлы, другие органы, ткани (исключая прорастание опухоли).
Для некоторых органов или систем применяются дополнительные параметры (P или G, в зависимости от системы органов), характеризующие степень дифференцировки ее клеток.
См. также
Папиллома • Карцинома • Хориокарцинома • Аденома • Аденокарцинома • Саркома мягких тканей • Меланома • Фиброма • Фибросаркома • Метастаз • Липома • Липосаркома • Лейомиома • Лейомиосаркома • Рабдомиома • Рабдомиосаркома • Мезотелиома • Невринома • Менингиома • Ангиома • Ангиосаркома • Остеома • Остеосаркома • Хондрома • Хондросаркома • Глиома • Лимфома • Лейкоз
Гены опухолевой супрессии • Онкоген • Стадирование • Градации • Канцерогенез • Канцероген • Исследования • Паранеопластические феномены • МКБ-О • Список онкологических терминов
Полезное
Смотреть что такое «Неоплазия» в других словарях:
неоплазия — Возникновение и развитие новой, обычно опухолевой, ткани [http://www.dunwoodypress.com/148/PDF/Biotech Eng Rus.pdf] Тематики биотехнологии EN neoplasia … Справочник технического переводчика
неоплазия — неоплаз ия, и … Русский орфографический словарь
неоплазия — (1 ж), Р., Д., Пр. неоплази/и … Орфографический словарь русского языка
Неоплазия — (нео греч. plasis – образование) – опухоль, новообразование ткани (неоплазма, бластома) … Энциклопедический словарь по психологии и педагогике
НЕОПЛАЗИЯ — [см. нео греч. plasis образование] иначе неоплазма, бластома новообразование ткани, опухоль … Психомоторика: cловарь-справочник
Неоплазия Интраэпителиальная Цервикальная (Цин) (Cervical Intraepithelial Neoplasia, Cin) — клеточные изменения, происходящие в шейке матки перед наступлением инвазивных стадий цервикального рака. Различают три стадии ЦИН: ЦИН 1 (слабая дисплазия); ЦИН 2 (умеренная дисплазия) и ЦИН 3 (сильная дисплазия, развитие карциномы). ЦИН… … Медицинские термины
НЕОПЛАЗИЯ ИНТРАЭПИТЕЛИАЛЬНАЯ ЦЕРВИКАЛЬНАЯ (ЦИН) — (cervical intraepithelial neoplasia, CIN) клеточные изменения, происходящие в шейке матки перед наступлением инвазивных стадий цервикального рака. Различают три стадии ЦИН: ЦИН 1 (слабая дисплазия); ЦИН 2 (умеренная дисплазия) и ЦИН 3 (сильная… … Толковый словарь по медицине
Множественная эндокринная неоплазия — МКБ 10 D44.844.8 МКБ 9 258.0258.0 МКБ О … Википедия
ХОРИОНЭПИТЕЛИОМА — мед. Хорионэпителиома злокачественная опухоль, растущая в матке из трофобласта развивающейся бластоцисты и проявляющаяся после пузырного заноса, абортов или во время нормальной беременности. Сохраняет инвазивный характер роста нормальной плаценты … Справочник по болезням
Что такое первичный рак неизвестного происхождения?
Раковая опухоль возникает в случаях, когда клетки начинают бесконтрольно расти. Такую особенность могут приобрести клетки практически любого органа. Кроме того, по мере роста опухоли они с током крови или лимфы могут переноситься в другие области тела, оседать там и давать начало росту новых очагов. Такие очаги называют вторичным раком, или метастазами, а начальную опухоль, соответственно, первичным раком.
Метастазы в любых органах классифицируют в зависимости от того, из какого органа изначально происходит опухоль. Например, вторичный очаг рака легких в печени все равно будет называться раком легких, только получит приставку «вторичный». Иногда не получается определить, в каком именно органе сначала возникла опухоль. Однако при исследовании выявляются ее метастазы в других частях тела. Если их первичный очаг определить не удается, то врачи говорят про первичный рак неизвестного происхождения, или скрытый первичный рак.
Пример выявления
Скрытый первичный рак встречается нечасто. Более того, в ходе дальнейших обследований первичный очаг может обнаружиться. Если так происходит, то опухоль более не считается первичным раком неизвестного происхождения. Ей присваивают название в соответствии с органом происхождения и, опираясь на новые данные, модифицируют схему лечения онкологического заболевания.
На практике это происходит следующим образом:
Однако в ряде случаев даже самое тщательное обследование не позволяет обнаружить первичный очаг. Более того, его не всегда получается найти даже при патологоанатомическом исследовании.
Типы раковых опухолей
Обычно опухоли классифицируют по их первичной локализации. Однако их также можно сгруппировать по типам клеток, по тому, как раковые клетки выглядят под микроскопом. Знание типа клетки может дать врачам ключ к пониманию того, из каких тканей или органов происходит данная опухоль.
Карциномы
Карцинома — это рак, который происходит из клеток, выстилающих внутреннюю или внешнюю поверхности различных органов нашего тела. Такие клетки называются эпителиальными. Наиболее распространенные типы карцином:
1) Плоскоклеточный рак
Самым ярким примером плоских клеток являются клетки, встречающиеся на поверхности кожи. Кроме того, они составляют часть слизистых оболочек многих полых органов. Плоскоклеточный рак может возникать в ротовой полости, в горле, пищеводе, легких, прямой кишке, на шейке матки, во влагалище и некоторых других органах.
2) Аденокарциномы
Эти злокачественные новообразования развиваются из железистых клеток, то есть из тех, которые способны производить какие-либо вещества. Железистые клетки входят в состав очень многих органов нашего тела, в том числе и тех, которые формально не считаются железами. Например, большинство видов раковых опухолей желудка, кишечника и толстой кишки представляют собой именно аденокарциномы и примерно 4 из 10 случаев рака легких также являются аденокарциномами.
Другие виды злокачественных опухолей
Из других типов клеток раковые новообразования возникают реже. К таким опухолям относятся:
Итак, при первичном раке неизвестного происхождения не всегда получается установить орган, где изначально возникла опухоль. Однако, исследуя под микроскопом клетки вторичного очага, чаще всего удается отнести их к одной из пяти категорий:
В дальнейшем эта информация поможет более точно идентифицировать опухоль и в конечном итоге обнаружить ее первичный очаг.
Зачем нужно искать первичный очаг?
Основная причина для поисков начальной опухоли — выбор правильной тактики лечения. Вторичные метастатические очаги состоят из тех же клеток, что и начальная опухоль, даже если развиваются в совершенно других органах. Значит, для их лечения будут эффективны те же препараты, что и для терапии первичного рака, а не те, которые используются при лечении онкопатологий органа, где развился метастаз.
Это имеет особенно важное значение при некоторых формах рака, которые хорошо поддаются лечению определенными химиотерапевтическими или гормональными препаратами. Например, такими особенностями характеризуются многие опухоли молочной железы. Их можно эффективно лечить гормональными средствами. А значит, такие же препараты подойдут и для терапии их метастазов в костях, головном мозге, печени.
К сожалению, предугадать развитие злокачественного заболевания пока практически невозможно. А потому наиболее эффективным способом борьбы с опухолями является выявление рака на 1 стадии развития. В этом случае успешному лечению поддаются более 90% всех злокачественных новообразований. Обнаружить опухоль на начальных этапах возникновения можно только при помощи периодических скринигов. Такие скрининговые программы действуют и в медицинском центре «Анадолу». На первичной консультации специалист-онколог оценит риск развития у вас онкологического заболевания и составит индивидуальный план прохождения профилактических обследований для ранней диагностики рака.
Материал подготовлен по согласованию с врачом «Анадолу», терапевтом и медицинским онкологом Шерефом Комурджу.
Библиотека
Основные свойства неопластической клетки и базовые механизмы их возникновения
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
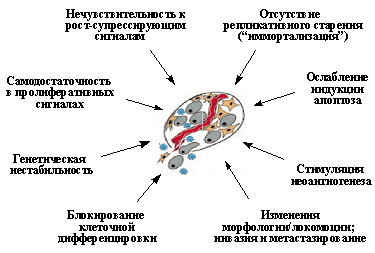
1.1. Характерные признаки опухолевой клетки
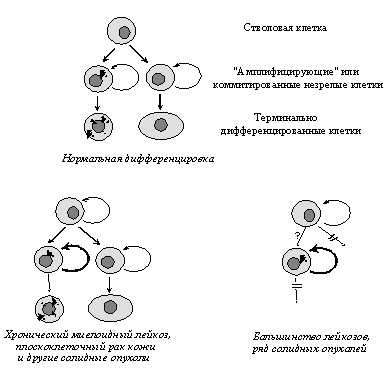
Важнейшие свойства неопластической клетки, приобретаемые в ходе опухолевой прогрессии и обеспечивающие злокачественный рост. (Объяснения в тексте).
Вторым важнейшим приобретенным свойством неопластических клеток является их пониженная чувствительность к рост-ингибирующим сигналам. Как известно, в организме существует множество антипролиферативных сигналов, поддерживающих определенное число клеток в каждой из тканей. Такие сигналы генерируются как секретируемыми растворимыми факторами (цитокинами), так и взаимодействиями клеток с внеклеточным матриксом и друг с другом. Классическим примером здесь является так называемое контактное торможение размножения клеток в культурах in vitro. (Рис. 2В).
Нормальные клетки, например фибробласты, размножаются до тех пор, пока не возникнет плотный монослой и не установятся межклеточные контакты. В отличие от этого, трансформированные клетки при возникновении межклеточных контактов не останавливают свою пролиферацию, а продолжают делиться, наползать друг на друга и образовывать очаги многослойного роста.
А) Пониженная зависимость от факторов роста 
Б) Способность размножаться без прикрепления к внеклеточному матриксу 
В) Отсутствие контактного торможения размножения 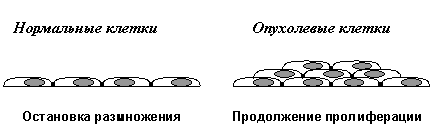
Рис.2. Характерные признаки неопластических клеток in vitro (объяснения в тексте)
Еще одним важнейшим свойством опухолевых клеток является отсутствие репликативного старения, или приобретение бессмертия (иммортализация). Как известно, существует механизм, ограничивающий число делений большинства типов зрелых клеток человека. Так, в культурах человеческих фибробластов in vitro после 60-80 делений (так называемое число Хейфлика) наблюдается необратимая остановка размножения клеток и их постепенная гибель. Между тем, чтобы образовать из одной клетки-родоначальницы сначала опухоль, а затем и метастазы, в условиях жесткого давления со стороны организма, когда многие опухолевые клетки погибают, может потребоваться большее число делений. И, действительно, в опухолевых клетках наблюдается нарушение работы такого «счетно-ограничительного» механизма контроля репликации.
Следующим важным свойством неопластических клеток является ослабление индукции в них апоптоза. Апоптоз представляет собой активный механизм клеточного самоубийства, поддерживающий в организме определенное число клеток и, кроме того, защищающий его от накопления аномальных клеточных вариантов. Он вызывается как физиологическими сигналами (связыванием специфических киллерных цитокинов со своими рецепторами), так и различными внутриклеточными повреждениями или неблагоприятными условиями, в частности нарушениями структуры ДНК, нехваткой ростовых факторов, гипоксией и т.д. Уход от апоптоза резко повышает жизнеспособность неопластической клетки, делает ее менее чувствительной к факторам противоопухолевого иммунитета и терапевтическим воздействиям.
К важнейшим приобретенным свойствам опухолевых клеток принадлежит и их способность стимулировать неоангиогенез, т.е. формировать новые кровеносные и лимфатические сосуды из эндотелиальных клеток предсуществующих окружающих мелких сосудов. Это необходимое условие для дальнейшего роста опухолевого узелка, достигшего в диаметре 2-4 мм. В ином случае клетки в центре опухоли, не получая кислород и питательные вещества, будут погибать.
Для многих опухолевых клеток характерны и нарушения клеточной дифференцировки, т.е. образования специализированных типов клеток, синтезирующих специфические белки. Особенно ярко это проявляется в гемобластозах, новообразованиях из кроветворных тканей, при которых их клетки оказываются как бы замороженными на той или иной стадии созревания. Общепринятым является представление, согласно которому меньшая зрелость лейкозных клеток является не следствием дедифференцировки зрелых клеток, претерпевших неопластическую трансформацию, а отражает их происхождение из незрелых клеток, в которых блокированы процессы дальнейшей дифференцировки. Следует заметить, однако, что это свойство не является универсальным: во многих типах опухолей наблюдается сохранение способности к дифференцировке, причем в отличие от лейкозов созревание клеток не препятствует приобретению злокачественного фенотипа. Примерами этого могут служить плоскоклеточный ороговевающий рак кожи и высокодифференцированные аденокарциномы толстой кишки, происходящие из незрелых клеток, которые сначала несколько раз делятся, а затем дифференцируются (Рис. 3).
Происхождение из незрелых клеток не противоречит представлению о том, что опухолевые клетки в ходе прогрессии могут претерпевать определенную дедифференцировку, утрачивая в первую очередь те дифференцировочные белки, отсутствие которых придает клеткам селективные преимущества (например, рецепторы стероидных гормонов в раках молочной железы и т.д.).
Рис.3. Модели, объясняющие происхождение новообразований из незрелых клеток определенной стадии дифференцировки, в которых либо сохранена (внизу слева), либо блокирована (внизу справа) способность к дальнейшему созреванию.
СОДЕРЖАНИЕ
Клональность
Заманчиво определять новообразования как клональные клеточные пролиферации, но демонстрация клональности не всегда возможна. Следовательно, клональность не требуется при определении неоплазии.
Новообразование против опухоли
Причины
Доброкачественные состояния, которые не связаны с аномальным разрастанием тканей (например, кисты сальных желез ), также могут проявляться как опухоли, но не имеют злокачественного потенциала. Другим примером являются кисты груди (которые обычно возникают во время беременности и в другое время), а также другие инкапсулированные опухоли желез (щитовидная железа, надпочечники, поджелудочная железа).
Инкапсулированные гематомы, инкапсулированная некротическая ткань (от укуса насекомого, инородного тела или другого вредного механизма), келоиды (дискретные разрастания рубцовой ткани) и гранулемы также могут быть опухолями.
Дискретные локализованные увеличения нормальных структур (мочеточников, кровеносных сосудов, внутрипеченочных или внепеченочных желчных протоков, легочные включения или дупликации желудочно-кишечного тракта ) из-за обструкции или сужения оттока или аномальных связей также могут проявляться как опухоль. Примерами являются артериовенозные свищи или аневризмы (с тромбозом или без него), желчные свищи или аневризмы, склерозирующий холангит, цистицеркоз или эхинококковые кисты, дупликации кишечника и легочные включения, наблюдаемые при муковисцидозе. Биопсия некоторых типов опухолей может быть опасной, утечка их содержимого может быть катастрофической. Когда встречаются такие типы опухолей, используются диагностические методы, такие как ультразвук, компьютерная томография, МРТ, ангиограммы и сканирование ядерной медицины до (или во время) биопсии или хирургического обследования / удаления, чтобы избежать таких серьезных осложнений.
Злокачественные новообразования
Повреждение ДНК
Повреждение ДНК считается основной причиной злокачественных новообразований, известных как рак. Его центральная роль в прогрессировании рака проиллюстрирована на рисунке в этом разделе в рамке вверху. (Центральные признаки повреждения ДНК, эпигенетических изменений и недостаточной репарации ДНК при прогрессировании рака показаны красным.) Повреждение ДНК очень распространено. Естественные повреждения ДНК (в основном из-за клеточного метаболизма и свойств ДНК в воде при температуре тела) происходят со скоростью более 60 000 новых повреждений, в среднем, на одну человеческую клетку в день [также см. Статью Повреждение ДНК (естественное происхождение ) ]. Дополнительные повреждения ДНК могут возникать в результате воздействия экзогенных агентов. Табачный дым вызывает повышенное повреждение экзогенной ДНК, и эти повреждения ДНК являются вероятной причиной рака легких из-за курения. Ультрафиолетовое излучение от солнечного излучения вызывает повреждение ДНК, что важно при меланоме. Инфекция Helicobacter pylori производит высокие уровни активных форм кислорода, которые повреждают ДНК и способствуют развитию рака желудка. Высокие уровни желчных кислот в толстой кишке людей, придерживающихся диеты с высоким содержанием жиров, также вызывают повреждение ДНК и способствуют развитию рака толстой кишки. Кацурано и др. показали, что макрофаги и нейтрофилы в воспаленном эпителии толстой кишки являются источником активных форм кислорода, вызывающих повреждения ДНК, которые инициируют онкогенез толстой кишки. Некоторые источники повреждения ДНК указаны в прямоугольниках вверху рисунка в этом разделе.
Аналогичным образом, из 119 случаев колоректального рака с дефектной репарацией несоответствия, при которых отсутствовала экспрессия гена репарации ДНК PMS2, PMS2 был дефицитным в 6 из-за мутаций в гене PMS2, в то время как в 103 случаях экспрессия PMS2 была недостаточной из-за того, что его партнер по спариванию MLH1 был репрессирован из-за к метилированию промотора (белок PMS2 нестабилен в отсутствие MLH1). В других 10 случаях потеря экспрессии PMS2, вероятно, была связана с эпигенетической сверхэкспрессией микроРНК, miR-155, которая подавляет MLH1.
Когда экспрессия генов репарации ДНК снижается, повреждения ДНК накапливаются в клетках на более высоком, чем обычно, уровне, и эти избыточные повреждения вызывают увеличение частоты мутаций или эпимутаций. Скорость мутаций сильно возрастает в клетках, дефектных в репарации ошибочного спаривания ДНК или в гомологичной рекомбинационной репарации (HRR).
Дефекты поля, нормальная ткань с множественными изменениями (обсуждаемые в разделе ниже), являются обычными предвестниками развития неупорядоченного и неправильно пролиферирующего клона ткани в злокачественном новообразовании. Такие дефекты поля (второй уровень снизу рисунка) могут иметь множественные мутации и эпигенетические изменения.
Полевые дефекты
Дефекты поля важны для развития рака. Однако в большинстве исследований рака, как отмечает Рубин, «подавляющее большинство исследований рака проводилось на четко определенных опухолях in vivo или на отдельных неопластических очагах in vitro. Тем не менее, есть свидетельства того, что более 80% соматических мутаций, обнаруживаемых в опухолях толстой кишки человека с мутаторным фенотипом, происходят до начала терминальной клональной экспансии. Аналогичным образом Vogelstein et al. указывают на то, что более половины соматических мутаций, выявленных в опухолях, произошли в предопухолевой фазе (в поле дефекта), во время роста явно нормальных клеток. Точно так же эпигенетические изменения, присутствующие в опухолях, могут возникать в предопухолевых полевых дефектах.
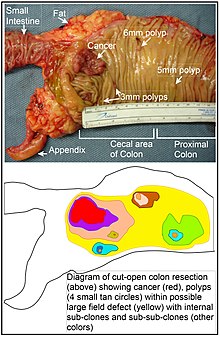
В толстой кишке дефект поля, вероятно, возникает в результате естественного отбора мутантной или эпигенетически измененной клетки среди стволовых клеток у основания одной из кишечных крипт на внутренней поверхности толстой кишки. Мутантная или эпигенетически измененная стволовая клетка может заменять другие близлежащие стволовые клетки путем естественного отбора. Таким образом, может возникнуть участок аномальной ткани. Рисунок в этом разделе включает фотографию недавно резецированного и продольно открытого сегмента толстой кишки, показывающего рак толстой кишки и четыре полипа. Под фотографией представлена схематическая диаграмма того, как мог образоваться большой участок мутантных или эпигенетически измененных клеток, показанный на диаграмме большой областью желтого цвета. Внутри этого первого большого участка на диаграмме (большого клона клеток) может произойти вторая такая мутация или эпигенетическое изменение, так что данная стволовая клетка приобретает преимущество по сравнению с другими стволовыми клетками внутри участка, и эта измененная стволовая клетка может увеличиваться в размерах. клонально образуя вторичный патч или субклон внутри исходного патча. На схеме это обозначено четырьмя меньшими участками разного цвета в большой желтой исходной области. Внутри этих новых участков (субклонов) процесс может повторяться несколько раз, на что указывают еще более мелкие участки внутри четырех вторичных участков (с все еще разными цветами на диаграмме), которые клонально расширяются, пока не появятся стволовые клетки, которые генерируют либо небольшие участки. полипы или злокачественное новообразование (рак).
На фотографии очевидный дефект поля в этом сегменте толстой кишки привел к образованию четырех полипов (с указанием размера полипов 6 мм, 5 мм и двух по 3 мм, а также рака размером около 3 см в самом длинном измерении). Эти новообразования также обозначены на схеме под фотографией 4 маленькими желто-коричневыми кружками (полипы) и более крупной красной областью (рак). Рак на фотографии возник в области слепой кишки толстой кишки, где толстая кишка соединяется с тонкой кишкой (помечено) и где находится аппендикс (помечено). Жир на фото расположен снаружи по отношению к внешней стенке толстой кишки. В сегменте толстой кишки, показанном здесь, толстая кишка была разрезана вдоль, чтобы обнажить внутреннюю поверхность толстой кишки и показать рак и полипы, возникающие внутри внутренней эпителиальной выстилки толстой кишки.
Если общий процесс, в результате которого возникает спорадический рак толстой кишки, представляет собой формирование предопухолевого клона, который распространяется естественным отбором с последующим образованием внутренних субклонов в исходном клоне и суб-субклонов внутри них, то рак толстой кишки обычно должны быть связаны с полями нарастающей патологии, отражающими последовательность предраковых событий, и им предшествовать их. Наиболее обширная область аномалии (крайняя желтая неправильная область на диаграмме) будет отражать самое раннее событие в формировании злокачественного новообразования.
При экспериментальной оценке специфических дефектов репарации ДНК при раке было показано, что многие специфические дефекты репарации ДНК также возникают в полевых дефектах, окружающих эти раковые образования. В таблице ниже приведены примеры, для которых было показано, что дефицит репарации ДНК при раке вызван эпигенетическим изменением, и несколько более низкие частоты, с которыми тот же самый эпигенетически вызванный дефицит репарации ДНК был обнаружен в дефекте окружающего поля.
Некоторые из небольших полипов в области дефекта, показанные на фото открытого сегмента толстой кишки, могут быть относительно доброкачественными новообразованиями. Из полипов размером менее 10 мм, обнаруженных во время колоноскопии с последующими повторными колоноскопиями в течение 3 лет, 25% не изменились в размере, 35% регрессировали или уменьшились в размере, а 40% увеличились в размере.
Нестабильность генома
Этимология
Смежные термины встречаются часто в медицинской литературе, где существительные опухание и припухлость (производное от прилагательного Tumescent ), являются в настоящее время медицинские термины для неопухолевых набухания. Этот тип отека чаще всего вызывается воспалением, вызванным травмой, инфекцией и другими факторами.
Однако опухоли могут быть вызваны другими причинами, а не чрезмерным ростом неопластических клеток. Кисты (например, кисты сальных желез) также называют опухолями, даже если в них нет неопластических клеток. Это стандартная терминология для выставления счетов за медицинские услуги (особенно при выставлении счетов за рост, патология которого еще не определена).