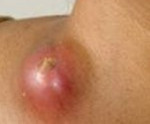
Причины и симптомы лимфаденита
Общая информация о лимфадените
Стадии лимфаденита и его классификация
Заболевание может иметь острое и хроническое течение. Для острого лимфаденита характерны три стадии развития, представленные катаральным, гнойным и гиперпластическим лимфаденитом.
Для начальной стадии недуга характерна застойная гиперемия кожных покровов над пораженным лимфатическим узлом, расширенные синусы со слущиванием эндотелия. К следующему этапу относят экссудацию, серозное пропитывание узла, а также лимфоцитарную и полиферационную инфильтрацию лимфоидных тканей. Подобные изменения характерны для гиперпластического и катарального типа недуга, имеющего поражение капсулы лимфатического узла. Если вовремя не купировать воспалительный процесс начинается образование гнойного экссудата, расплавляющего ткани и пропитывающего подкожную клетчатку, в результате чего образуется флегмона или абсцесс. Самым тяжелым типом недуга считают ихорозный лимфаденит, приводящий к гнилостному распаду лимфатических узлов.
При фибринозном типе заболевания наблюдается скапливание жидкости с большим количеством фибрина. При некротическом лимфадените наблюдается разрушение и омертвление тканей поражённого лимфатического узла. В редких случаях качестве симптоматики выделяют геморрагический лимфаденит характерный для чумы и сибирской язвы.
При несвоевременном лечении простого или гиперпластического лимфаденита, он может перерастать в хронический, вовлекая в воспалительный процесс на один узел, а целую группу, которая находится рядом с пораженным лимфатическим узлом.
Что может вызывать лимфаденит?
Неспецифический тип недуга может быть вызван гноеродной микрофлорой, к которой относят токсины, продукты распада тканей и стафилококки, проникающие в лифосистему по крови, лимфе или контактным путем через поражение кожных покровов. Такой лимфаденит возникает на фоне фурункулеза, флегмон, трофических язв, кариеса, рожистого воспаления, остеомиелита и тромбофлебита.
К появлению специфической разновидности недуга может привести сифилис, туляремия, гонорея, туберкулез, актиномикоз и прочие инфекции, возникающие в организме на фоне сниженного иммунитета.
Симптомы лимфаденита
Лимфаденит неспецифического типа остроге течения характеризуется болезненностью и увеличением региональных лимфатических узлов. Для катарального и гиперпластического типа недуга характерно существенное увеличение узлов, но при этом их болезненность минимальна, а другая симптоматика отсутствует. Зачастую в воспалительный процесс вовлекаются и лимфатические сосуды, приводя к лимфангиту помимо основного заболевания.
Если абсцесс не будет вскрыт вовремя, произойдет прорыв в окружающие лимфоузел ткани или наружу. При подозрении на гнилостный тип недуга, при прощупывании инфильтрата специалист наблюдает газовую крепитацию. Если наблюдаются деструктивные процессы, начинает нарастать интоксикация и лихорадка, а также появляется тахикардия.
Осложнения лимфаденита гнойного типа, представлены тромбофлебитом, септикопиемией и лимфатическими свищами.
Для хронического лимфаденита неспецифического типа характерно увеличение лимфоузлов, их плотность и спаянность с тканями, болезненности практически не наблюдается. При несвоевременном купировании воспаления узлы начинают сморщиваться и замещаться соединительной тканью. При разрастании соединительной ткани может наблюдаться отечность, слоновость и лимфостаз.
Специфический гонорейный тип недуга характеризуется болезненностью и увеличением лимфатических узлов в паху. Для туберкулезного типа заболевания характерно повышение температуры, интоксикация, периаденит и некротические процессы. При сифилисной форме заболевания наблюдается увеличение лимфатических узлов по цепочке. Они не спаяны между собой и свободно перемещаются под кожей, болезненность при этом минимальна.
Как диагностируют лимфаденит?
Распознать острый неспецифический тип недуга, опираясь на поверхностную локализацию несложно. Для постановки правильного диагноза специалист должен собрать анамнез с учетом жалоб пациента и имеющейся симптоматики. Сложнее диагностировать лимфадениты, воспалительный процесс при которых затронул клетчатку в глубинных слоях кожного покрова и забрюшинное пространство. В любом из вышеописанных случаев необходимо определить, что привело к началу недуга.
Для диагностики хронического лимфаденита производят биопсию пораженного лимфатического узла и гистологию его тканей.
При специфическом типе недуга назначают общий анализ крови и мочи, а также прочие анализы, зависящие от формы недуга. В дополнение к диагностическим исследованиям, назначается консультация у иммунолога.
После сбора необходимой информации ставится диагноз и подбирается оптимальная методика лечения.
Лимфаденит
Лимфаденитом называют воспаление лимфоузлов, иногда гнойное, специфического и неспецифического характера.
Виды и причины лимфаденита
Неспецифический лимфаденит обычно вызван стафилококками или стрептококками, другими возбудителями гнойной инфекции,а также продуктами их распада попавшими в лимфоузлы. Он может протекать как в острой форме, так и в хронической. При наличии у больного гнойных ран, фурункулов, трофической язвы, кариеса зубов и других местных воспалений наблюдается регионарный лимфаденит. При обширных и общих инфекциях эта болезнь может быть тотальной. У детей чаще всего лимфаденит спровоцирован ангиной, гриппом, отитом, а также кожными заболеваниями – инфицированной экземой, экссудативным диатезом и т. д. Специфического характера данное заболевание может быть вызвано возбудителями сифилиса, чумы, туберкулеза.
В организме человека воспаление лимфоузлов чаще всего локализуются в подмышечной или паховой области. При заболеваниях ЛОР-органов обычно воспаляются шейные, подбородочные, подчелюстные лимфоузлы. В этом случае причиной инфекции могут стать, например, нёбные миндалины или аденоиды, грипп, ангина острый фарингит, или вирусное поражение вызванное вирусами Эпштейн-Барра или цитомегаловирусом и т. д.
От инфицированных органов лимфогенным путем, а также с кровью от других органов инфекция попадает в лимфотическиеузлы являющиеся первым барьером на пути инфекции.
Признаки лимфаденита
К основным признакам, которые характеризуют это заболевание, можно отнести местное болезненное увеличение лимфоузлов, которое внешне заметно, недомогание, повышение температуры тела, головную боль, слабость. Далее вокруг лимфоузлов возникает краснота, отек, их контуры уже размыты, а любые движения в той области тела приносят боль. По мере скопления гноя отмечается его флюктуация в лимфоузле. Без оперативного вмешательства абсцесс может не только прорываться наружу, но и уходить вглубь тканей.
При шейном лимфадените
Шейные лимфоузлы уплотняются, при нажатии причиняют боль. Повышается температура тела, головная боль, в области лимфоузлов флюктуация. У детей этот вид заболевания протекает быстрее и неприятнее – к общим симптомам добавляются нарушение сна, аппетита, отек шеи, общее недомогание.Если запустить этот процесс, то может возникнуть сепсис. Хронический шейный лимфаденит не такой болезненный, но стоит сказать, что наличие этой болезни может свидетельствовать о туберкулезе.
Подчелюстной лимфаденит
Начинается незаметно – при надавливании за ухом и под челюстью бывает слабовыраженная боль, это совершенно не мешает жевать и улыбаться. На третьи сутки обычно под челюстью появляется болезненная припухлость, покраснение слизистой во рту. При отсутствии лечения тянуще-стреляющая боль станет сильнее, кожа лица начнет синеть.
В хронической форме симптомы не очень явные – лимфоузлы увеличиваются, но практически безболезненно.
Диагностика лимфаденита
Обычно распознать острый неспецифический лимфаденит незатруднительно. Врач учитывает анамнез и клинические проявления. При хроническом течении заболевания необходима биопсия лимфоузла с последующим гистологическим анализом. Специфический лимфаденит, вызванный сифилисом, туберкулезом, чумой и т. д. требует целого комплекса клинико-лабораторных исследований. При диагностике такого вида лимфаденита привлекают венерологов, инфекционистов, фтизиатров.
Выявить наличие лимфаденита не так сложно, гораздо труднее узнать его причины. Обычно при диагностировании этого заболевания необходимы общий анализ крови, который поможет выявить и оценить наличие воспалительных процессов в организме, УЗИ – чтобы абсолютно безопасным медом оценить состояние лимфоузлов. При подозрении на опухолевую природу увеличения лимфоузлов, а также хронический или специфический лимфаденит, при отсутствии положительного эффекта от консервативного лечения проводится биопсия. Если поражены лимфоузлы, находящиеся глубоко в организме, то необходимо рентгенологическое исследование.
Лечение лимфаденита
При лечении, возможно, понадобится консультация врачей различной специализации – в зависимости от локализации воспаления лимфоузлов. Например, при проблемах в подчелюстных и шейных – нужно обратиться к отоларингологу, стоматологу.
При лечении лимфаденита существует несколько направлений. Медикаментозное лечение предполагает устранение первопричины заболевания, а также симптоматическую терапию. Из физиотерапевтических методов при лечении лимфаденита применяются УВЧ, лазер и гальванизация. При развитии осложнений гнойного характера необходимо хирургическое вмешательство. Суть его в том, что при местном или общем наркозе проводится вскрытие гнойного очага, удаление гноя и пораженных тканей.
В случае лечения подчелюстного лимфаденита
следует учитывать, что очагом инфекции является ротовая полость. Так, сначала проводится ее санация. Далее назначается полоскание или компрессы специальными растворами. Можно дополнить лечение физиопроцедурами.
Подчелюстной лимфаденит в запущенной форме лечится с применением антибиотиков. В стадии нагноения возможно хирургическое вмешательство.
Важно знать, что подчелюстной лимфаденит не лечится народными средствами! Больной, упустивший время эффективного профессионального лечения, понадеявшийся на народные методы, может запустить болезнь, которая потом примет уже хроническую форму.
Лечение шейного лимфаденита
в легкой форме может включать в себя тепло, покой, избегание сквозняков, обильное питье. В случае обнаружения туберкулезной палочки необходимы специальныеантибиотики и больничный режим. Немаловажна при лечении лимфаденита и диета. Запрещена к употреблению жирная, богатая углеводами пища, молочные и мучные продукты.
Профилактика лимфаденита
Во избежание этой болезни следует своевременно лечить даже самые невинные, на первый взгляд, болезни. Не допускайте лишних царапин, травм, и ран. Регулярно ходите к стоматологу, чтобы следить за здоровьем своих зубов и десен.
Лимфаденит
Лимфаденит – это неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
МКБ-10
Общие сведения
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Причины лимфаденита
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Классификация
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Симптомы лимфаденита
Острый неспецифический процесс манифестирует с болезненности регионарных лимфоузлов и увеличения их размеров. При катаральной и гиперпластической форме увеличенные узлы легко можно прощупать, их болезненность незначительна, общие нарушения слабо выражены или отсутствуют. Лимфаденит нередко протекает с вовлечением лимфатических сосудов – лимфангитом.
Лимфаденит у детей протекает бурно с высокой температурой, недомоганием, потерей аппетита, нарушением сна. Возможными тяжелыми осложнениями может стать генерализация инфекции с развитием сепсиса.
При хроническом неспецифическом лимфадените лимфоузлы увеличенные, малоболезненные, плотные, не спаяны с окружающими тканями. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Для специфического гонорейного лимфаденита типичны увеличение и резкая болезненность паховых лимфоузлов. Туберкулезный лимфаденит протекает с высокой температурой, выраженной интоксикацией, периаденитом, нередко некротическими изменениями узлов. Лимфаденит при сифилисе характеризуется односторонним умеренным увеличением цепочки лимфоузлов, их неспаянностью между собой и с кожей. При сифилитическом лимфадените никогда не происходит нагноения лимфоузлов.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей, медиастиниту. Развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага. Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и др.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Прогноз и профилактика
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Подмышечный лимфаденит
Чтобы говорить о локальных воспалениях, следует сперва понимать, что в целом представляет лимфаденит. Это воспалительный процесс в лимфатических узлах, иногда сопровождающийся нагноением. Проявляется он через увеличение одного или нескольких лимфоузлов и может возникать сразу в нескольких регионах тела. Клинические признаки заболевания зависят от формы и типа лимфаденита: острый или хронический, региональный (поражение лимфоузлов одной анатомической группы) и генерализованный (вовлечение нескольких групп лимфоузлов), серозный, гнойный, гангренозный, геморрагический, флегмонозный.
В организме лимфоузлы создают защитный барьер от вирусов, инфекций, раковых клеток, участвуют в образовании лимфоцитов (специальные клетки, которые уничтожают чужеродные микроорганизмы) и продуцирование фагоцитов, антител (иммунных клеток), участвуют в пищеварении и обменных процессах, распределяют межклеточную жидкость между тканями организма и лимфой.
В норме лимфатические узлы не пальпируются или прощупываются в виде эластичных, небольшого размера, не спаянных с соседними тканями и друг с другом образований. В зависимости от распространенности следует различать следующие варианты лимфаденита:
При подмышечном лимфадените пальпируются увеличенные лимфоузлы подмышкой. Симптомы подмышечного лимфаденита:
Часто заболевание сопровождается симптомами основного заболевания, дополнительно больного могут беспокоить:
Диагностика
Трудности дифференциальной диагностики при локальной лимфаденопатии заключаются в выявлении местного воспалительного процесса инфекционного (чаще) или неинфекционного характера. Через подмышечные лимфоузлы проходят лимфатические сосуды, питающие верхние конечности туловища, грудную стенку и молочные железы, и как следствие, воспалительный процесс в этой части тела может спровоцировать увеличение лимфоузлов. Значительно реже возбудитель попадает в лимфоузел и непосредственно через кожу подмышечной области при нарушении её целостности. Возможные причины подмышечного лимфаденита:
Бактериальный подмышечный лимфаденит вызывают следующие возбудители инфекции:
Для того, чтобы установить правильный диагноз, необходимо учитывать анамнез и все клинические показания. Диагностика обычно проводится с использованием пункционной биопсии лимфоузлов, при надобности может проводиться иссечение лимфоузла с последующим гистологическим анализом. Перед постановкой диагноза проводят ряд обследований:
Часто больному приходится пройти сразу нескольких специалистов для верификации диагноза, от врача общей практики до инфекциониста, венеролога, онколога и терапевта. Осмотр начинается с пальпации (прощупывания) зон, где расположены узлы. При обнаружении первичных признаков лимфаденита в первую очередь назначается ультразвуковое исследование. Дифференциальную диагностику следует проводить с системными заболеваниями крови (лейкозом, лимфогрануломатозом), болезнями накопления (Гоше, Нимана-Пика), иммунопатологическими заболеваниями (хроническая гранулематозная болезнь, ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит и др.), метастазами опухолей. Иногда приходится проводить дифференциальный диагноз с другими хиругическими заболеваниями, например рак молочной железы может метастазировать в близлежащие (подмышечные лимфоузлы) и тогда лечение будет направлено на основное заболевание.
Лечение подмышечного лимфаденита
Тактика лечения подмышечного лимфаденита зависит от формы и причины заболевания. В большинстве случаев лимфаденит не требует особой терапии, проходит самостоятельно после ликвидации основного заболевания. Если процесс осложняется нагноением, то тактика лечения полностью меняется.
Общие рекомендации: соблюдение покоя, иммобилизации пораженного участка (нельзя тереть и травмировать пораженные лимфоузлы), правильное питание, приём обезболивающих, противовоспалительных медикаментов. Терапия подмышечного лимфаденита в острой форме полностью зависит от стадии болезни. Консервативное лечение применяют для начальных стадий: УВЧ-терапия, санация очага инфекции (вскрытие абсцессов, затеков, флегмон, дренирование гнойника), антибиотикотерапия при учете чувствительности микробной флоры в основном очаге.
Оперативное вмешательство необходимо при гнойном подмышечном лимфадените: производится вскрытие аденофлегмоны, нарывов, удаление гноя, дренирование раны. Бывает, что вследствие биопсии подтверждается наличие опухолевого процесса – доброкачественного либо злокачественного. Лечение при этом может включать облучение и химиотерапию. В случае лимфаденита, как и при наличии любых других заболеваний, крайне опасно заниматься самолечением.
Лимфаденит, симптомы, диагностика, лечение
Лимфаденитом называется воспалительный процесс, который проявляется в лимфатических узлах. Как правило, возникает в качестве осложнения при развитии инфекции в других тканях.
Виды лимфаденита и причины развития
Заболевание классифицируется следующим образом:
Лимфадениту подвержены и дети. У них заболевание развивается на фоне ангины, тонзиллита, отита и прочих патологий ЛОР-органов. Также может возникать при кожных поражениях, например, при экземе или дерматитах.
Также заболевание классифицируется на:
Всего в человеческом организме более 600 лимфатических узлов. Однако чаще всего воспалительные процессы наблюдаются в шейных, паховых и подмышечных.
Симптоматика
При воспалительном процессе проявляются следующие симптомы:
При поражении шейных лимфатических узлов у пациентов проявляется дополнительный признак — дискомфорт и боль при жевании и глотании.
Диагностика
При появлении подозрений на лимфаденит нужно записаться на прием к терапевту. При необходимости он направит к флебологу или хирургу. Заниматься самолечением ни в коем случае нельзя.
Для постановки диагноза врач в первую очередь собирает анамнез заболевания. При необходимости могут быть назначены клинико-биологические анализы. Чтобы убедиться, что отсутствует онкология или лейкоз, специалист направляет пациента на биопсию.
Лечение и профилактика
Врач может назначить консервативную схему терапии или хирургическое вмешательство в тяжелых случаях. Задачей лечения является устранение очага воспаления. Для эффективного лечения лимфаденита необходимо обратится к специалисту в этой области.
Любое заболевание легче предотвратить, чем потом долго и упорно пытаться от него избавиться. Для профилактики лимфаденита нужно своевременно лечить сопутствующие заболевания, в том числе вскрывать фурункулы, не допускать нагноения ран.