Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
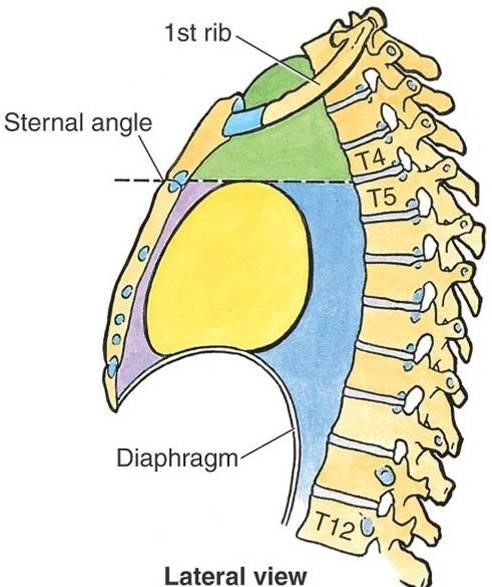
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
Клиническая картина
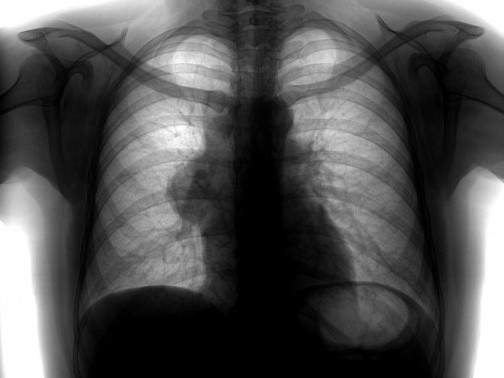
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
Диагностика
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
1) Клинические рекомендации Ассоциации онкологов России (АОР, 2020)
2) Барболина Т. Д., Бычков М. Б., Аллахвердиев А. К., Борисова Т. Н., Владимирова Л. Ю., Герасимов С. С., Деньгина Н. В., Козлов Н. А., Лактионов К. К., Левченко Е. В., Малютина Д. В., Пикин О. В. Практические рекомендации по лекарственному лечению опухолей вилочковой железы (тимомы и рака тимуса). Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2020 (том 10). С. 608-619.
3) Руководство по химиотерапии опухолевых заболеваний/ под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2018.-688с.
4) Рациональная фармакотерапия в онкологии: руководство для практикующих врачей/под.ред. М.И. Давыдова, В.А. Горбуновой. – М.: Литтерра, 2017. – 880с. (Серия «Рациональная фармакотерапия»).
5) Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2018 году. (заболеваемость и смертность) — М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, — 2019. –илл.-250с.
6) Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М.: Молодая гвардия, 2019. 232 p.
Забрюшинные опухоли
Вам поставили диагноз: забрюшинная опухоль?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Предлагаем Вашему вниманию краткий, но очень подробный обзор забрюшинной опухоли. Его подготовили высоко квалифицированные специалисты Абдоминального отделения МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Филиалы и отделения где лечат забрюшинную опухоль
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. Андрей Борисович Рябов
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение лучевого и хирургического лечения заболеваний абдоминальной области
Контакты: (484) 399-30-08
Общие сведения об опухолях забрюшинного пространства (в малом тазу)
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу. К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Значительно реже возникают злокачественные опухоли, которые не связаны с органами. Как правило, такие образования причисляются к разным видам сарком. Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Классификация опухолей забрюшинного пространства (в малом тазу)
Забрюшинным пространством называют пространство между задним листком брюшины, диафрагмой, мышцами спины, позвоночником и мышцами, выстилающими дно малого таза. В этой анатомической зоне локализуются поджелудочная железа, почки, надпочечники, мочеточники, часть двенадцатиперстной кишки и часть толстого кишечника. Пространство между органами заполнено клетчаткой, в которой располагаются нервные сплетения, лимфоузлы, лимфатические и кровеносные сосуды. Забрюшинная клетчатка разделена фасциями на несколько отделов.
Опухолями забрюшинного пространства считаются любые узлы, расположенные в данном пространстве за исключением новообразований, происходящих из перечисленных выше органов, а также метастатических поражений лимфоузлов и опухолей, прорастающих в забрюшинное пространство из других анатомических зон (например, из брюшной полости). В основе наиболее популярной классификации забрюшинных опухолей, созданной Аккерманном в 1954 году, лежат гистогенетические особенности неоплазий. Согласно этой классификации различают три больших подгруппы таких новообразований: мезодермальные, нейрогенные и происходящие из элементов эмбриональных тканей.
Мезодермальные забрюшинные опухоли:
Происходящие из жировой ткани: липомы (доброкачественные) и липосаркомы (злокачественные).
Происходящие из гладкомышечной ткани: лейомиомы (доброкачественные) и лейомиосаркомы (злокачественные).
Происходящие из поперечно-полосатой мышечной ткани: рабдомиомы (доброкачественные) и рабдомиосаркомы (злокачественные).
Происходящие из соединительной ткани: фибромы (доброкачественные) и фибросаркомы (злокачественные).
Происходящие из кровеносных сосудов: гемангиомы (доброкачественные) и ангиосаркомы (злокачественные), гемангиоперицитомы (доброкачественные и злокачественные).
Происходящие из лимфатических сосудов: лимфангиомы (доброкачественные) и лимфангиосаркомы (злокачественные).
Происходящие из остатков первичной мезенхимы: миксомы (доброкачественные) и миксосаркомы (злокачественные).
Неясного гистогенеза: ксантогранулемы (доброкачественные).
Нейрогенные забрюшинные опухоли
Происходящие из оболочек нервов: нейрофибромы (доброкачественные), нейролемоммы (доброкачественные и злокачественные).
Происходящие из симпатических нервных ганглиев : ганглионевромы (доброкачественные) и ганглионейробластомы (злокачественные).
Происходящие из хромаффинных и нехромафинных клеток параганглиев и внеогранно расположенных участков ткани надпочечников: параганглиомы (доброкачественные, злокачественные), феохромоцитомы, рак из клеток надпочечников.
Забрюшинные опухоли из эмбриональных остатков : тератомы, хордомы.
Симптомы опухолей забрюшинного пространства (в малом тазу)
Различные симптомы возникают при появлении и развитии рака слепой кишки и его расположении в ректосигмоидальной части. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Ранние симптомы рака слепой кишки: отсутствие аппетита, снижение массы тела, пищеварительное расстройство. При существенном снижении веса можно говорить о прогрессивном развитии злокачественного образования.
Забрюшинная опухоль сигмовидной кишки характеризуется появлением непроходимости кишечника. У большинства пациентов отмечается изменение консистенции кала, в нем могут наблюдаться сгустки крови и слизи.
Если злокачественное образование возникло в прямой кишке, то симптомы очень незаметные для человека. Среди ранних проявлений болезни можно ответить чувство неполного выхода каловых масс из кишечника. Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.
Причины возникновения опухолей забрюшинного пространства (в малом тазу)
Виды опухолевых новообразований могут изменяться в зависимости от возраста мужчины или женщины. У девочек в первые недели жизни наблюдается влияние плацентарных эстрогенов от матери. В этом состоянии они могут стать причиной возникновения кист на яичниках. В возрасте полового созревания опухоль малого таза у женщин может возникать из-за застоя крови в менструальный период, если наблюдается заращивание девственной плевы. Из-за этого могут образовываться злокачественные образования в матке и яичниках.
В возрасте от 18 лет у женщин может наблюдаться расширение матки в период беременности и при наличии миомы. Опухоль малого таза у женщин может возникать в области яичников, если наблюдается патологическая беременность. Кроме того, рак может возникнуть в фаллопиевых трубах вследствие частых воспалительных процессов.
Опухоль малого таза у женщин возникает чаще всего в период завершения репродуктивной функции.
Опухоль малого таза у мужчин может возникать в виде заболеваний предстательной железы. Рак предстательной железы считается самым часто встречающимся злокачественным новообразованием у лиц мужского пола.
Диагностика опухолей забрюшинного пространства (в малом тазу)
У женщин и мужчин забрюшинная опухоль проявляет себя одинаковыми симптомами. Как правило, это боли в нижней части живота, запоры, обнаружение крови в кале. У некоторых больных обнаруживается анемия, связанная с внутрибрюшным кровотечением.
Опухоль малого таза у женщин, возникающая в матке, проявляет себя в виде кровотечения из внутренних половых органов, боли в тазовых органах, реже характерно возникновение эктопической беременности и трофобластической болезни.
При таком заболевании, как эндометриоз, возникают боли в период менструации. У молодых девушек с ранним началом менструального цикла может быть диагностировано гормонопродуцирующая опухоль яичников. У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может развиваться злокачественная опухоль малого таза у женщин.
Диагностика опухолей забрюшинного пространства (в малом тазу)
Если опухоль малого таза у женщин не выявлена при клиническом осмотре, то назначаются специальные способы обследования. Такое же обследование назначают, если опухоль малого таза у мужчин не обнаружена при общем осмотре. Обследования назначаются при наличии симптомов.
Первоначальным методом исследования назначают УЗИ. Если ультразвуковое исследование не дало полной картины ситуации, то можно применить МРТ и КТ для выявления злокачественных новообразований. При выполнении МРТ забрюшинная опухоль даже небольших размеров будет обнаружена.
Если выявлена забрюшинная опухоль плотного состава, нестандартной формы с содержанием вкраплений, очень важно сделать исследования ткани на раковые клетки. Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами.
Лечение опухолей забрюшинного пространства (в малом тазу)
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.
Заключение
Любая забрюшинная опухоль требует проведения определенного количества капельниц химиотерапии. Даже после того, как забрюшинная опухоль была удалена, лечение химиотерапией продолжается необходимое количество времени.
Каждому следует помнить, что при появлении ранних симптомов, рекомендуется незамедлительное обращение к врачу. При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства.
Не забывайте, что забрюшинная опухоль хоть и серьезное заболевание, но поддается лечению, поэтому не следует затягивать поход к онкологу. При этом забрюшинная опухоль довольно просто диагностируется при помощи УЗИ, МРТ и КТ.
Филиалы и отделения Центра, в которых лечат опухоли забрюшинного пространства (в малом тазу)
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
В Отделе торакоабдоминальной онкохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом – д.м.н. Олег Борисович Рябов
Контакты: (495) 150 11 22
Диагностика нейрогенных опухолей
Нейрогенные опухоли – собирательное название различных доброкачественных и злокачественных образований, имеющих нейрогенное происхождение (из клеток нервной ткани). Чаще всего развиваются в заднем средостении из ветвей блуждающего нерва и межрёберных нервов, симпатического ствола и оболочек спинного мозга. Нейрогенные опухоли чаще всего встречаются у детей и подростков, начиная с первого года жизни, либо у взрослых в возрасте 40-60 лет. Обычно они долгое время не проявляют себя, пока не начинают сдавливать соседние органы. Клинические проявления нейрогенных опухолей не являются специфичными, что так же затрудняет диагностику.
Опухоли нейрогенной природы бывают следующих видов:
Диагностика нейрогенных опухолей является комплексной и включает в себя рентгенографию, УЗИ, КТ и МРТ-исследования, сцинтиграфию, цитологию и лабораторные анализы (иммуногистохимия). В лаборатории используются следующие виды тестов:
Для удобства пациентов эти тесты включены в комплекс «Диагностика нейрогенных опухолей», который предоставляет лаборатория KDL.
В каких случаях обычно назначают исследование?
Около 43% нейрогенных опухолей развиваются бессимптомно вплоть до 4-й стадии, в остальных же случаях клинические проявления не являются специфичными: боль в груди, кашель, потливость, онемение верхних и нижних конечностей, неврологические нарушения, повышение температуры, бледность, потеря веса и т.д. В связи с этим крайне сложно определить болезнь, так как подобной клиникой обладают многие заболевания. Однако в случае выявления на рентгенографии или УЗИ новообразований в средостении крайне целесообразно назначение лечащим врачом комплекса «Диагностика нейрогенных опухолей». Иммуногистохимия в сочетании с гистологическими и цитологическими исследованиями является наиболее точным способом правильной постановки диагноза и определения вида опухоли.
Что именно определяется в процессе анализа?
Антитела к глутаматному рецептору NMDA-типа – тест, используемый для диагностики аутоиммунного энцефалита, неврологические симптомы которого могут быть сходными с таковыми при опухоли. Исключение наличия этого заболевания является очень важным для правильной диагностики.
Антитела к скелетным мышцам – тест, позволяющий диагностировать миастению, в частности, при наличии тимомы (опухоль, развивающуюся из вилочковой железы) или других видов опухолей. При миастении проявляются клинические симптомы со стороны опорно-двигательного аппарата, сходными с таковыми у нейрогенных опухолей. Миастения – аутоиммунное заболевание, при котором опухолью или иными факторами продуцируются антитела к нервно-мышечным волокнам, повреждающие их и вызывающие различные нарушения.
Антитела при паранеопластических синдромах – тест, позволяющий определить клинические синдромы, вызываемые иммунологическими механизмами, которые запускаются опухолью, производящей нейроэндокринные белки (например, нейробластома). Тест способен выявлять опухоли задолго до постановки диагноза другими методами. Наличие этих антител требует немедленного обследования пациента на наличие рака, в том числе нейрогенного.
Что означают результаты теста?
Результаты анализа выдаются в виде заключения, интерпретируемого лечащим врачом.
Сроки выполнения теста.
Результат можно будет получить спустя 12 дней после взятия крови.
Как подготовиться к анализу?
Следует придерживаться общих правил подготовки к взятию крови из вены. Кровь можно сдавать в течение дня, не ранее, чем через 3 часа после приема пищи или утром натощак. Чистую воду можно пить в обычном режиме.
Что такое нейрогенное образование
По своей частоте нейрогенные опухоли занимают первое место (15,8%) среди всех других опухолей и кист средостении. О практической значимости этих новообразований свидетельствует тот факт, что только за последние пять лет в отечественной литературе опубликовано 103 случая нейрогенных опухолей. Некоторые авторы собрали в литературе от 108 (Хойер и Андрюс) до 154 (Дезев и Дюмон) подобных описаний.
Как известно, нейрогенные опухоли происходят из самых разнообразных клеточных элементов оболочек нервов и нервных узлов, причем исходные клетки, из которых развивается опухоль, могут находиться на различных этапах своей дифференциации. Именно этим объясняется наличие многочисленных гистологических классификаций нейрогенных опухолей и путаница в их названиях.
Среди предложенных классификаций нейрогенных опухолей (Б. К. Осипов, Фут, Дезев и Дюмон, Хойер и Андрюс) с нашей точки зрения наиболее простой и удобной является классификация Андрюса.
В соответствии с этой классификацией, а также согласно указаниям А. И. Абрикосова, Фута, Дезева и Дюмона, нейриномы являются опухолями, исходящими из клеток шванновской оболочки. Поэтому мы считаем неправильным объединение под термином «нейриномы» всех опухолей, происходящих из различных нервных элементов, как это делает большинство авторов (С. А. Рейнберг, Д. Б. Степенский, В. А. Фанарджян, Ленк и др.).
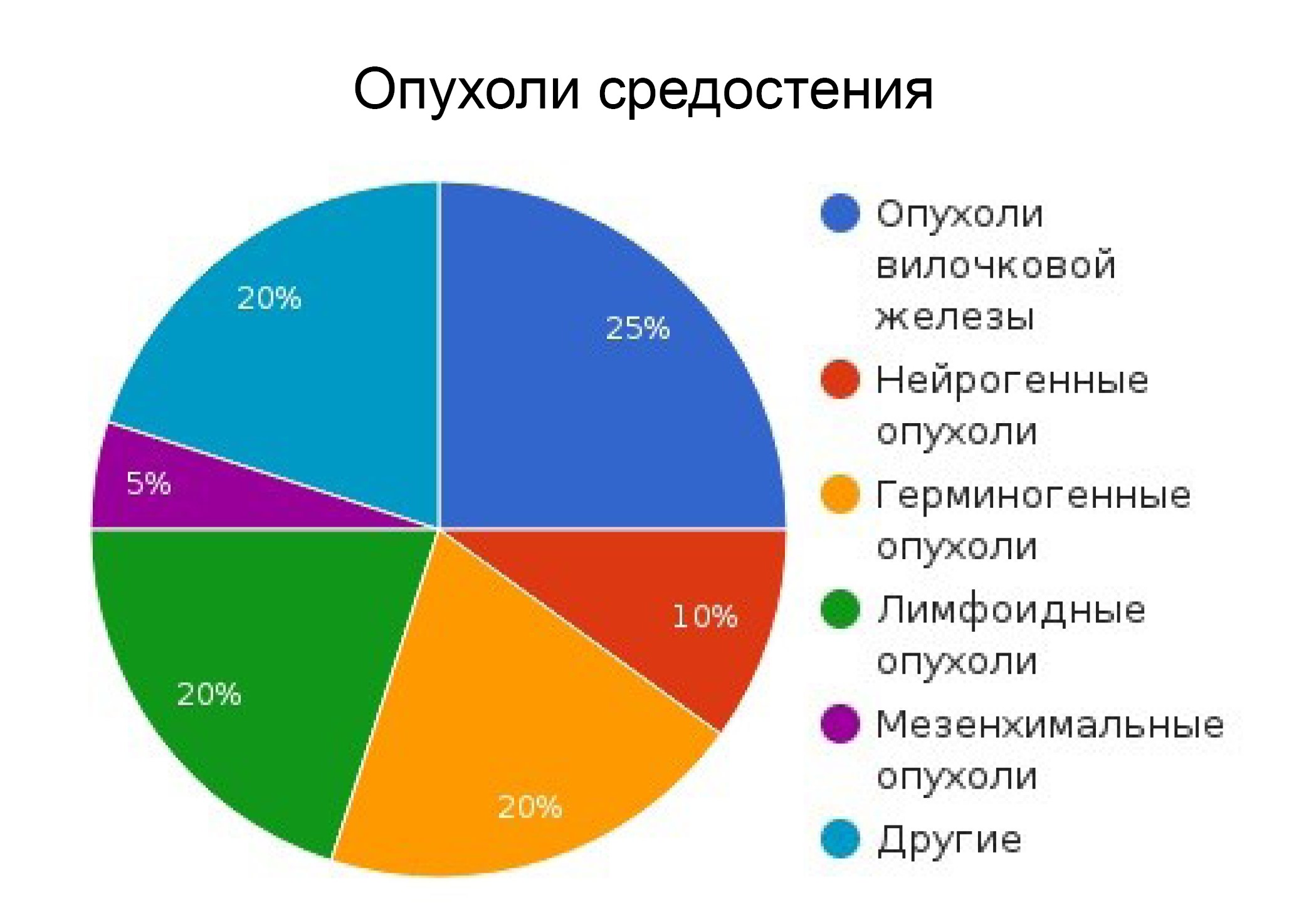
Представление о частоте различных видов нейрогенных опухолей можно получить из данных Дезева и Дюмона. Собранные ими из литературы случаи доброкачественных и злокачественных опухолей в количестве 121 по гистологическому признаку делились следующим образом:
1) ганглионевромы. 42 (34,7%) в том числе злокачественные. 5 (4,1%)
2) нейрофибромы. 30 (24,8%)
3) неириномы. 12 (9,9%)
4) симпатикогониомы и симпатикобластомы..5 (4,1%)
5) другие злокачественные опухоли (разновидности сарком). 32 (26,5%)
По данным этих авторов, злокачественные опухоли (первичные и вторичные, последние как следствие перехода в злокачественную форму первично доброкачественных опухолей) составляют 34,7% случаев.
Другие авторы также приводят высокий процент злокачественных неирогенных. опухолей [37% на 105 случаев по Кенту (Kent) и 41% на 850 случаев различных локализаций по Гешиктеру (Geschikter), цит. по Дезеву и Дюмону].
Б. К. Осипов отметил озлокачествление нейрогенных опухолей средостения в 2 из 15, а Куррери и Гейл — в 2 из 51 своего наблюдения. У нас одна злокачественная опухоль приходилась на 11 доброкачественных.
Очень важно при диагностике нейрогенных опухолей своевременно определить доброкачественный или злокачественный характер процесса. Более точная дифференциация нейрогенных опухолей обычно не может быть установлена с помощью клинико-рентгенологических методов исследования. Вид нейрогенной опухоли в большинстве случаев невозможно определить без гистологического исследования. Да это и не столь существенно в практическом отношении, так как лечение всех видов нейрогенных опухолей одинаковое (хиругическое), а прогноз зависит от доброкачественности или злокачественности процесса.
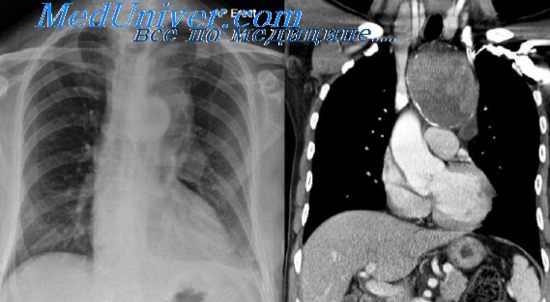
Макроскопически опухоль обычно имеет вид белесоватого, овоидной формы образования, плотно прилегающего к позвоночнику и реберно-позвоночному углу. Размеры опухолей могут быть различными, консистенция их плотная. В центре местами нередко встречаются размягчения и изменения кистозного характера.
Нейрогенные опухоли у женщин возникают в полтора-два раза чаще, чем у мужчин. Возраст больных может быть самым различным — от младенческого до старческого, но преобладает от 40 до 50 лет. Отмечено, что ганглионевромы, нейробластомы и симпатикогониомы в противоположность другим видам неирогенных опухолей значительно чаще поражают детей и молодых людей.
Нейрогенные опухоли
Основным методом лечения доброкачественных нейрогенных опухолей является хирургический. Развитие медицины дало возможность удалять нейрогенные опухоли с использованием малоинвазивных методов (торакоскопия), так как раньше удаление выполнялось через травматичный торакотомный доступ (рисунок б).
При опухолях типа «гантели», можно использовать комбинированный доступ: внутригрудной компонент опухоли выделяется торакоскопическим доступом, для мобилизации спинального компонента используется гемиляминэктомия.
Преимущества торакоскопического метода.
Учитывая вариабельность расположения нейрогенных опухолей в средостении, использование торакоскопического метода в сравнении с открытым методом, имеет ряд преимуществ, так как есть возможность одномоментного 2-стороннего доступа к опухоли, обеспечивая меньшую травматичность, высокую разрешающую способность камеры, что позволяет визуализировать на экране отдельные структуры с многократным увеличением, более быстрое восстановление функциональных показателей в послеоперационном периоде, уменьшение сроков пребывания в стационаре, лучший косметический эффект.
Травма, причиненная при использовании открытых доступов, больше травматичности самого этапа удаления опухоли. Большая травматичность (рассечение межреберных мышц, широчайшей мышцы спины, грудины, переломы ребер) при открытых операциях приводит к выраженному болевому синдрому, результатом всего этого является ограничение экскурсии грудной клетки, их вентиляции, особенно нижних отделов, как следствие – развитие пневмонии; так же отмечается гиподинамия в результате выраженного болевого синдрома, повышающая риск развития тромбоза вен нижних конечностей.
Таким образом по мнению других авторов, торакоскопический метод является методом выбора при небольших нейрогенных опухолях и отсутствии инвазии в соседние структуры.
Осложнения встречаются и после торакоскопических операций. Наиболее распространенными осложнениями являются: кровотечение из межреберных сосудов в результате их повреждения при установке торакопорта; повреждение паренхимы легкого, при несвоевременном восстановлении целостности в послеоперационном периоде может возникнуть пневмоторакс.
Главный недостаток торакоскопических методов – высокая стоимость оборудования.
Методика торакоскопического удаления нейрогенных опухолей.
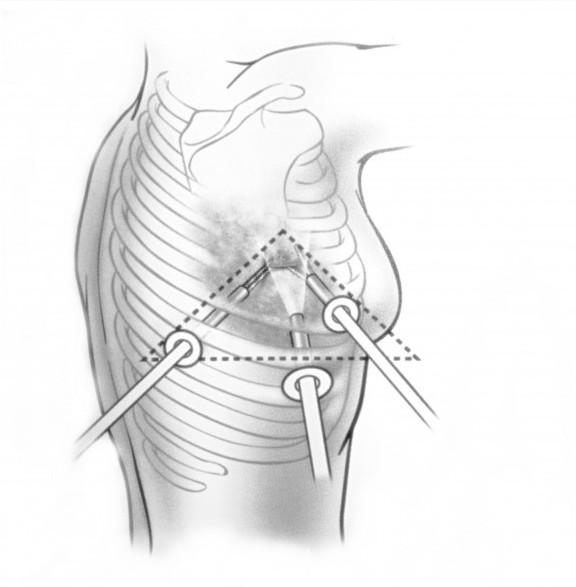
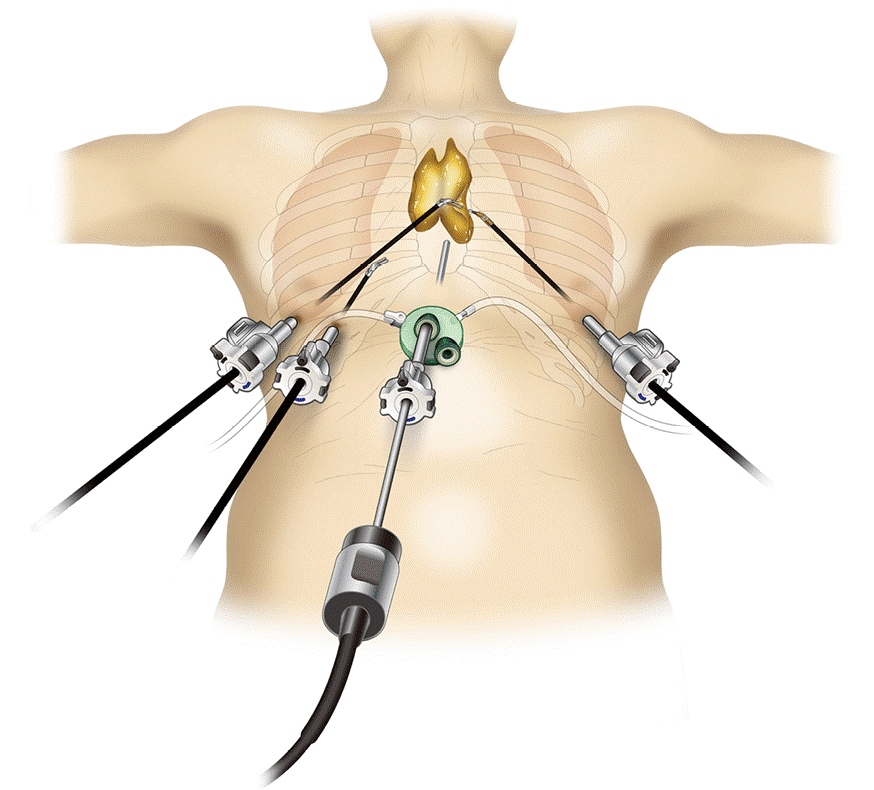
Торакоскопическое удаление нейрогенных опухолей ряд хирургов проводят с использованием трех портов: один порт для введения в грудную полость эндоскопа и двух рабочих портов – для инструментов. Порты устанавливаются таким образом, что образуется треугольник и не создается эффект «качель» (рисунок 2).
Нейрогенные опухоли наиболее распространенные опухоли заднего средостения. Данный вид опухолей образуется либо из собственно нервной ткани – нервных клеток и нервных оболочек, либо из оболочек нервов. Доброкачественные нейрогенные опухоли инкапсулированные, имеют «ножку», направляющуюся к позвоночнику. Основной метод лечения – хирургический. Для удаления нейрогенных опухолей используются: торакоскопический и открытый доступы. Показаниями к торакоскопии являются следующие критерии: небольшой размер опухоли (до 12 см), отсутствие инвазии в соседние структуры. При соблюдении принципов абластики, торакоскопический метод не уступает открытому. Частота послеоперационных осложнение после торакоскопического удаления опухолей средостения составляет 6.5 %, после использования открытого доступа 11-12 %. Главным недостатком торакоскопии является высокая стоимость оборудования.