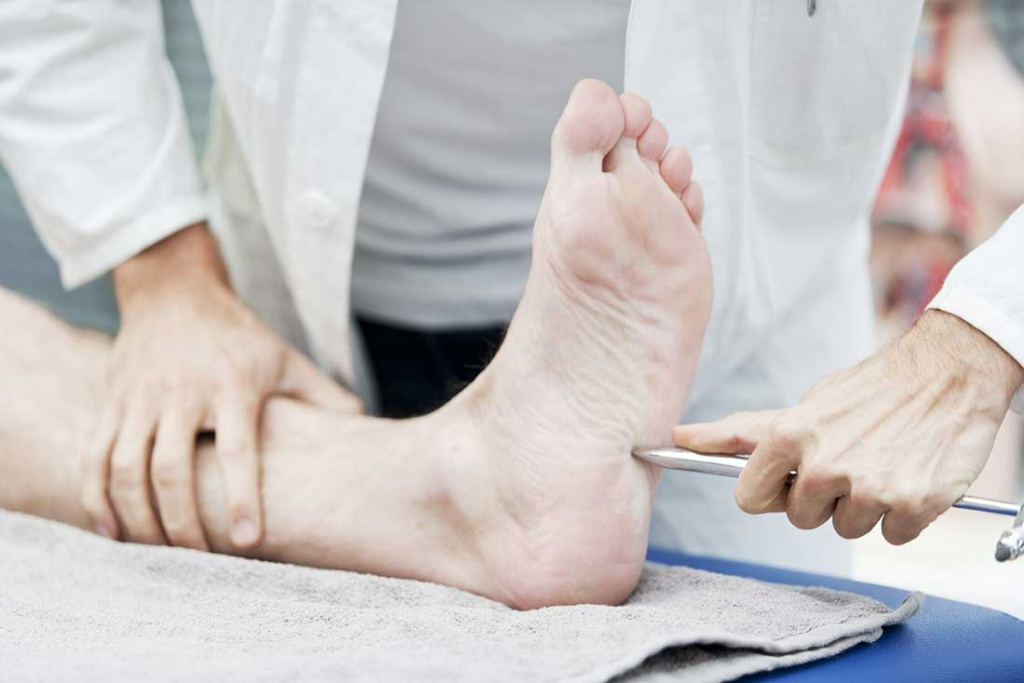
Полинейропатия
Полинейропатия – это нарушение, связанное с множественным поражением периферических нервов. Оно может развиваться на фоне интоксикаций или соматических заболеваний и проявляется расстройствами чувствительных и двигательных функций, а также формированием трофических язв. Только своевременное полноценное лечение помогает обратить процесс вспять и восстановить нормальную работу нервных волокон.
Информация о полинейропатии
Слово «полинейропатия» переводится с греческого языка как «поражение многих нервов». Этот термин очень точно описывает суть патологии. Все структуры организма опутаны сетью тонких нервных волокон, которые делятся на три группы:
Поражение тех или иных волокон неизбежно влечет за собой нарушение их функций. Наиболее распространена смешанная полинейропатия нижних конечностей, при которой проявляются симптомы дисфункции чувствительных и двигательных нервов.
Причины
Поражение периферических нервов может возникнуть на фоне следующих состояний:
Кроме того, выделяют наследственные формы заболевания, передающиеся от родственников, а также идиопатическую полинейропатию, причину которой не удается установить.
Полинейропатия делится на несколько видов в зависимости от типа пораженных волокон:
Значительные различия в симптоматике заметны лишь на начальных стадиях развития болезни. В дальнейшем в патологический процесс вовлекаются все нервные волокна, и проявления приобретают смешанный характер.
Существуют и другие виды классификации заболевания:
Симптомы
Симптомы полинейропатии зависят от ее причины и особенностей поражения волокон. К наиболее распространенным признакам патологии относят:
Алкогольная полинейропатия
Эта форма заболевания поражает чаще всего нижние конечности. Она развивается при длительном бесконтрольном употреблении спиртных напитках и проявляет себя, в первую очередь, жжением и ощущением покалывания в ногах. При дальнейшем развитии патологии пациент начинает ощущать онемение и судороги в мышцах, которые развиваются за счет сопутствующей нехватки витаминов группы В.
Диабетическая полинейропатия
Повышенный уровень сахара становится причиной поражения нервов стоп (дистальный вариант) и верхней части ног (проксимальный вариант). В первом случае человек ощущает характерный комплекс симптомов:
Сочетание полинейропатии с поражением мелких сосудов ведет к появлению трофических язв в нижней части голени. Проксимальный вариант поражения характеризуется резкими болями в ягодице и верхней части бедра, а также постепенной атрофией мышц в этой области.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Лечение полинейропатии конечностей
Лечение направлено на устранение основной причины поражения нервных волокон, восстановление их нормальной работы, а также устранение неприятной для пациента симптоматики.
В зависимости от причины заболевания может назначаться:
Для восстановления нервных волокон используются:
Симптоматическая терапия включает:
Большое значение в лечении полинейропатии имеет немедикаментозная терапия. Она включает:
Для полноценного лечения требуется длительное комплексное воздействие на пораженную область. Только если пациент досконально выполняет все назначения врача, удается добиться успеха, но даже в этом случае полноценное восстановление функций нервных волокон не гарантировано.
Осложнения
Если вовремя не обратиться к врачу и не устранить причину, повлекшую поражение нервных волокон, нейропатия будет неуклонно прогрессировать. Осложнения заболевания включают:
Избежать осложнений можно, если своевременно обратиться к врачу за помощью, а также соблюдать меры профилактики.
Профилактика
Полинейропатия – это состояние, которое реально предупредить задолго до появления первых симптомов. Для этого необходимо:
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» окажут помощь при любых формах полинейропатии. Специалисты проведут полноценную диагностику, чтобы точно выявить степень и локализацию поражения, а затем назначат лечение и реабилитацию в соответствии с индивидуальными особенностями организма. Мы используем комплексные методы, которые включают:
Преимущества нашей клиники
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».
Периферическая нейропатия нерва
Периферическая нейропатия нерва
При наиболее распространенных формах полинейропатии, нервные волокна наиболее удаленные от мозга начинают дисфункционировать в первую очередь. Боль и другие симптомы часто появляются симметрично, например, в обеих ногах, сопровождаемых постепенным прогрессией в обеих ногах. Иногда повреждаются пальцы рук и руки с прогрессированием выше к середине тела. У многих пациентов с диабетической нейропатией- именно такая форма прогрессирования и повреждения нервов.
Классификация периферических невропатий
Существует более 100 типов периферической невропатии, которые были идентифицированы, каждый с характерным симптомокомплексом структурой развития, и прогнозом. Нарушенная функция и симптомы зависят от типа нервов, которые подверглись повреждению (моторные, сенсорные, или вегетативные). Двигательные нервы управляют движениями всех мышц под контролем сознания, такими как ходьба, хватание или речь. Сенсорные нервы передают информацию о процессах восприятия, таких как тактильное чувство или боль вследствие пореза. Пучки вегетативных нервных волокон регулируют биологические действия, которыми выполняются без сознательно, такие как дыхание, переваривание пищи, деятельность сердца или желез секреции. Хотя некоторые невропатии могут оказать влияние на все три типа нервов, чаще всего происходит нарушение функции одного или двух типов нервов. Поэтому, врачи могут использовать термин, такой как преобладающе моторная невропатия, преимущественно сенсорная невропатия, сенсорно-моторная невропатия, или автономная невропатия.
Симптомы и причины
Сенсорное повреждение нервов вызывает более широкий диапазон симптомов, потому что у сенсорных нервов существует целая группа узкоспециализированных функций. Большие сенсорные волокна окружены миелиновой оболочкой и регистрируют вибрацию тактильные ощущения и проприорецепцию. Повреждение больших сенсорных волокон снижает способность чувствовать колебания и прикосновение что в результате дает онемение, особенно в руках и ногах. Люди могут чувствовать ощущения надетых перчаток или чулков. Многие пациенты не различают по прикосновению размер предмета или его форму. Это повреждение сенсорных волокон может способствовать потере рефлексов (также как и при повреждении моторных нервов). Потеря проприорецепции (чувство положения тела в пространстве) усложняет возможность координировать сложные движения или устойчивость с закрытыми глазами. Невропатической болью трудно поддается лечению и может оказывать серьезное влияние на эмоциональное состояние и общее качество жизни. Невропатическая боль часто усиливается ночью, серьезно нарушая сон, что еще больше ведет к эмоциональному дискомфорту.
Травматическое повреждение является наиболее распространенной причиной повреждения нерва. Ранение или бытовая травма, от автокатастроф, падений, или связанных с занятиями спортом может привести к разволокнению нервов компрессии нервов растяжению или полному отрыву от спинного мозга. Даже не очень сильные травмы также могут вызвать серьезное повреждение нервов. Сломанные или вывихнувшиеся кости могут оказывать повреждающее давление на соседние нервы, и также при грыжах диска может возникать компрессия нервных корешков.
Гормональные дисбалансы могут изменить нормальные метаболические процессы и вызвать невропатии. Например, недостаток гормонов щитовидной железы замедляет метаболизм, приводя к задержке жидкости и отеку тканей, которые могут оказывать давление на периферические нервы. Избыточная выработка соматотропина может привести к акромегалии, состояние, характеризующееся патологическим увеличением многих частей скелета, включая суставы. Нервы, снабжающие эти измененные суставы, часто тоже повреждаются.
Дефициты витамина и хронический алкоголизм могут вызвать необратимые повреждения тканей нерва. Витамины. Витамины Е, B1, B6, B12, и никотиновая кислота очень важны для нормальной функции нервов. Дефицит тиамина, в частности распространен у людей с хроническим алкоголизмом, потому что у этих людей нарушено поступление тиамина с пищей. Дефицит тиамина может вызвать достаточно болезненную невропатию конечностей. Некоторые исследователи полагают, что чрезмерное употребление алкоголя может, само по себе, способствовать непосредственному повреждению нервов, что называются алкогольной невропатией. Сосудистые заболевания и болезни крови могут уменьшить доставку кислорода к периферическим нервам и быстро привести к серьезному повреждению или гибели тканей нерва (к примеру, острая гипоксия мозга приводит к инсульту). Диабет часто приводит к сужению кровеносного сосуда. Различные формы васкулита часто приводят к утолщению стенки сосуда и уменьшения диаметра сосудов за счет рубцовой ткани. Эту категорию повреждения нервов, в котором повреждены изолированные нервы в различных областях, называют мультифокальная мононевропатией.
Заболевания соединительной ткани и хроническое воспаление могут вызвать прямое или косвенное повреждение нервов. Когда окружающие нервы слои тканей находятся в длительном воспалительном процессе, то воспаление может затронуть и непосредственно волокна нерва. Хроническое воспаление также приводит к прогрессивной деструкции соединительной ткани, подвергая волокна нерва, большему риску компрессии и инфицирования. Суставы при воспалении могут отекать и вовлекать нервы, причиняя боль.
Рак и доброкачественные опухоли могут прорастать и оказывать деструктивное действие на нервы. Опухоли также могут образоваться непосредственно из клеток ткани нерва. Достаточно нередко полинейропатия связана с нейрофиброматозом, генетическим заболеваниям, при котором происходит образование множественных доброкачественных опухолей из тканей нерва. Формирование невромы может быть одним элементом из регионального болевого синдрома или синдромом симпатической рефлекторной дистрофии, который может быть вызван травматическими причинами или хирургической травмой. Паранеопластический синдром, группа редких дегенеративных нарушений, которые вызваны реакцией иммунной системы человека на злокачественную опухоль, также может косвенно вызвать множественное повреждение нервов. Повторное стрессовое воздействие часто приводит к компрессионным невропатиям. Кумулятивное повреждение может появиться вследствие повторных чрезмерных движений, которые требуют сгибания любой группы суставов в течение длительного периода времени. В результате таких движений может возникнуть воспаление и отек сухожилия и мышц что может привести к сужению каналов через которые проходят некоторые нервы. Такие повреждения нередки во время беременности, вероятно, потому что увеличение веса и задержка жидкости также сужают каналы нервов.
Токсические вещества могут также вызвать повреждение периферических нервов. У люди, которые подверглись воздействию тяжелых металлов (мышьяк, свинец, ртуть, таллий), производственных токсинов, или экологических токсинов часто развиваются невропатии. У определенных препаратов для лечения от рака, противосудорожных препаратов, противовирусных средств, антибиотиков есть побочные эффекты, которые могут включать повреждение периферических нервов, что иногда является протипоказанием для их длительного применения.
Инфекции и аутоиммунные нарушения могут вызвать периферическую невропатию. Вирусы и бактерии, которые могут воздействовать на ткани нерва, включают опоясывающий лишай, вирус Эпштейн-Барра, вирус цитомегалии, и другие разновидности вирусов герпеса. Эти вирусы избирательно повреждают сенсорные нервы, вызывая приступообразные острые боли. Постгерпетическая невралгия часто встречается после эпизода опоясывающего лишая и может быть очень болезненной.
Вирус иммунодефицита человека (ВИЧ), также вызывает значительное повреждение в центральной и периферической нервной системе. Вирус может вызвать несколько различных форм невропатии, каждая из которых четко связана с определенной стадией иммунодефицита. Быстро прогрессирующая, болезненная полинейропатия, с вовлечением рук и ног, часто является первым клиническим симптомом ВИЧ-инфекции.
Вирусные и бактериальные инфекции могут также вызвать вторичное повреждение нервов, способствую возникновению вызывая аутоиммунных нарушений, при которых происходит агрессия иммунной системы против собственных тканей. Аутоиммунные процессы, как правило, вызывают деструкцию миелиновых оболочек нервов или аксонов (волокон нерва).
Диагностика
Диагностирование периферической невропатии подчас бывает трудным, в связи с вариабельностью симптомов. Нередко требуется полное неврологическое обследование, включая: симптомы пациента, профессию, социальные привычки, наличие любых токсинов, наличие хронического алкоголизма, возможность наличия ВИЧ или другой инфекционной болезни, и наличие в анамнезе родственников с невропатией, проведение анализов, которые могут идентифицировать причину невропатии, и проведение обследований позволяющих определить степень и тип повреждения нервов.
Общее обследование тесты и анализы могут выявить наличие повреждения нервов вследствие системного заболевания. Анализы крови могут диагностировать диабет, дефицит витаминов, печеночную или почечную недостаточность, другие нарушения обмена веществ, и признаки патологической активности иммунной системы. Экспертиза цереброспинальной жидкости, которая циркулирует в головном и спинном мозге, может выявить патологические антитела, связанные с невропатией. Более узкоспециализированные анализы могут выявить болезни крови или сердечнососудистые заболевания, заболевания соединительных тканей, или злокачественные образования. Тесты на мышечную силу выявление признаком судорожной активности мышц или фасцикуляций могут указывать на повреждение моторных нейронов. Оценка способности пациента восприятия вибрации, мягкого прикосновения, положение тела (проприорецепция), температурную и болевую чувствительность помогает определить повреждение сенсорных волокон как больших, так и малых сенсорных волокон. На основе результатов неврологического осмотра, физического осмотра, подробной истории заболевания может быть назначены дополнительные тесты и обследования для уточнения диагноза.
Компьютерная томография, является атравматичным, безболезненным исследованием, которое дает возможность визуализировать органы костные мягкие ткани. Компьютерной томографии может выявить костные или сосудистые изменения опухоли головного мозга кисты грыжи межпозвоночного диска, энцефалит, спинальный стеноз (сужение спинномозгового канала), и другие нарушения.
Магнитно-резонансная томография (ЯМР или МРТ) может исследовать состояние мышцы ее размер, выявить замену ткани мышцы жировой тканью, и определить, было ли компрессионное воздействие на нервное волокно. Аппараты МРТ создают сильное магнитное поле вокруг тела. Радиоволны проходят через тело и вызывают резонанс, который может быть фиксирован под различными углами в пределах тела. Компьютер обрабатывает этот резонансный эффект и преобразует в трехмерное изображение.
Лечение
Методов лечения наследственных периферических невропатий не существует. Однако есть методы лечения для многих других форм. Вначале проводится лечение причины заболевания и проводится симптоматическое лечение. У периферических нервов есть способность регенерировать, в том случае если сохранена сама нервная клетка. Симптоматику можно нивелировать, и устранение причин определенных форм невропатии часто может предотвратить повторное повреждение.
Системные заболевания часто требуют более комплексного лечения. Строгий контроль над уровнем глюкозы в крови, как показали исследования, уменьшает нейропатические симптомы и помогает пациентам с диабетической невропатией избежать дальнейшего повреждения нервов. Воспалительные и аутоиммунные заболевания, приводящие к невропатии, можно лечить несколькими способами. Иммунодепрессанты, такие как преднизон, циклоспорин, или имуран могут быть очень эффективными. Процедура плазмофереза, при которой происходит очистка крови от иммунных клеток и антител, может уменьшить воспаление или подавить активность иммунной системы. Большие дозы иммуноглобулинов, которые функционируют как антитела, также могут подавить патологическую активность иммунной системы. Но невропатическая боль трудно поддается лечению. Умеренная боль может иногда облегчаться анальгезирующими средствами. Некоторые препараты (применяемые для лечения других заболеваний) оказались полезными для многих пациентов, страдающих от тяжелых форм хронической невропатической боли. Они включают Мексилитин, лекарство, созданное для лечения нарушения сердечного ритма (но иногда вызывающее выраженные побочные действия); некоторые противоэпилептические средства, включая габапентин, фенитоин, и карбамазепин; и некоторые виды антидепрессантов, включая трициклические, такие как амитриптилин. Инъекции местных анестетиков, таких как лидокаин или использование пластырей, содержащие лидокаин, могут облегчить сильную боль. В самых тяжелых случаях болей можно хирургически разрушить нервы; однако, результаты являются подчас временными, и процедура может привести к осложнениям.
Ортопедические изделия могут помочь уменьшить боль и уменьшить воздействие физической инвалидности. Различные ортезы для руки или ноги могут компенсировать слабость мышцы или уменьшить компрессию нерва. Ортопедическая обувь может улучшить нарушения походки, и помочь предотвратить травмы стопы у людей со снижением восприятия боли.
Хирургическое вмешательство часто может обеспечить непосредственное облегчение при мононейропатиях, вызванных ущемлением нерва или компрессией. Удаление грыжи диска вызывает декомпрессию корешка. При удалении опухолей тоже уменьшается воздействие опухолевой ткани на нервы. Кроме того, декомпрессия нерва может быть достигнута с помощью релизинга связок и сухожилий.
Что такое нейропатия спины
Волгоградский государственный медицинский университет, Волгоград
Боль в спине и компрессионно-ишемические нейропатии: стратегии диагностики, терапии и реабилитации
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(10): 122-127
Курушина О. В., Барулин А. Е. Боль в спине и компрессионно-ишемические нейропатии: стратегии диагностики, терапии и реабилитации. Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(10):122-127.
Kurushina O V, Barulin A E. Lo-back pain and compression-ischemic neuropathies: strategies for diagnosis, therapy and rehabilitation. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2018;118(10):122-127.
https://doi.org/10.17116/jnevro2018118101122
В статье обсуждается распространенная патология — болевой синдром в нижней части спины и конечностях. Разнообразие этиологических причин, анатомических особенностей, способствующих формированию данного стойкого алгического расстройства, приводят к терапевтическим неудачам в клинической практике. Авторами подробно рассмотрены наиболее распространенные виды компрессионно-ишемических нейропатий, сопровождающих боль в спине, даны диагностические алгоритмы и практические рекомендации. Представлены материалы зарубежных, отечественных и собственных исследований.
Волгоградский государственный медицинский университет, Волгоград
Боль в спине, ее этиология и лечение — проблема современной медицины, которая неоднократно поднималась в научных публикациях, выступлениях и дискуссиях. Однако, несмотря на многолетнее пристальное внимание к этой терапевтической задаче, ее однозначного решения так и не найдено. Необходимо признать, что прогресс в данной области все же наблюдается — появляются работы [1, 2], описывающие механизмы возникновения и закрепления миофасциальных синдромов, изучаются анатомо-физиологические и социальные особенности, приводящие к росту заболеваемости, активно внедряются немедикаментозные методы купирования боли. Тем не менее чем глубже становится понимание патофизиологических процессов, приводящих в возникновению алгических расстройств, тем больше вопросов возникает у специалистов. В настоящий момент отсутствует даже единство терминологии, используемой для описания этого патологического состояния. Активно использующиеся термины «дорсопатия» и «дорсалгия» являются универсальным описанием любого процесса, скрывающегося за болевым синдромом. В то же время разнообразие факторов, обусловливающих возникновение боли, требует, несомненно, и совершенно различных терапевтических подходов, что приводит к непониманию и отсутствию возможности упорядочить и стандартизировать в меру необходимости процесс диагностики и лечения боли в спине [3]. Так, болевые синдромы могут возникать при миофасциальных и миотонических расстройствах, вызванных нарушением биомеханики двигательного акта. При этом наибольшее внимание необходимо уделять визуально-оптической диагностике, мануально-мышечному тестированию, а роль нейровизуализации является вторичной и необязательной [4]. Однако нередко источник болевой импульсации может находиться в системе позвоночно-двигательного сегмента, быть связан с изменением самого позвоночного столба и близлежащих крупных суставов. В этом случае терапевтическая стратегия должна быть направлена на выявление этих изменений и проведение фармакологической и нефармакологической коррекции именно этих факторов [5, 6].
Таким образом, к настоящему моменту назрела необходимость не только смены концепции диагностических и лечебных методов, но и выработки терминологического единства. Это позволит создать единые методические подходы к лечению болевых синдромов в области спины, упорядочить работу специалистов, занимающихся данной проблемой, и приведет, как надеются авторы, к снижению процента хронизации заболевания.
Разработка плана терапии боли в спине — достаточно сложная терапевтическая задача, поскольку заболевание сопровождается целым рядом коморбидных и сопутствующих расстройств. Одними из самых часто встречаемых феноменов, сопровождающих боль в спине, являются компрессионно-ишемические нейропатии, что не является случайным — перестройка двигательного стереотипа, приводящая к появлению миотонических реакций в спине, не является изолированным процессом, а, как правило, захватывает все отделы двигательной системы. Мышечный спазм, возникающий в области спины, способствует перестройке биомеханики всех мышц, участвующих в акте движения. Кроме того, сами провоцирующие факторы, такие как переохлаждение, длительное нахождение в нефизиологической позе, гиподинамия, являются зачастую универсальными триггерами, приводящими к спазмированию и изменению анатомо-топографических связей мышц и сосудисто-нервных пучков туловища и конечностей. Таким образом, представляется актуальным разбор отдельных видов компрессионно-ишемических нейропатий и методов их лечения [7, 8].
Компрессионно-ишемическая нейропатия седалищного нерва, или синдром грушевидной мышцы. Эта разновидность нейропатии вызывается ущемлением седалищного нерва спазмированной грушевидной мышцей. Высокая распространенность синдрома и трудности его диагностики связаны с анатомическими особенностями строения седалищной области: грушевидная мышца имеет треугольную форму и одной вершиной крепится к большому вертелу, далее проходит сквозь большое седалищное отверстие и прикрепляется тремя равномерными пучками к крестцу, между первым и четвертым крестцовыми отверстиями. Над мышцей остается капсула крестцово-подвздошного сустава, а под мышцей находится передняя поверхность крестцово-бугорной связки. С мышцей через седалищное отверстие проходят пучок сосудов и седалищный нерв. При этом имеются различные топографические варианты расположения ствола седалищного нерва. Наиболее часто он находится под грушевидной мышцей, однако в ряде случаев может перекидываться сверху мышцы или проходить внутри мышечного пучка. Последний вариант наиболее часто сопровождается резко выраженными болевыми синдромами. Грушевидная мышца участвует в большом количестве движений: ротации бедра в наружном направлении; наклонах вперед при фиксированных и неподвижных нижних конечностях; стабилизации тазобедренного сустава и удержании головки бедренной кости. Спазм приводит к укорочению и уплотнению мышечных волокон, что ограничивает ротационные движения бедра, вследствие чего болевые ощущения распространяются на паховую область, по ноге до колена, в поясничный отдел.
Клинически синдром грушевидной мышцы проявляется болевыми ощущениями как локального характера, так и по ходу компримированного седалищного нерва. Локализация боли в области ягодичной мышцы зачастую сопровождается иррадиацией боли не только в ногу, но и в поясницу, что заставляет пациентов описывать свои ощущения как боль в спине и затрудняет диагностику. Алгические феномены в этом случае усиливаются при движениях, вовлекающих грушевидную мышцу, боль носит нейропатический характер и сопровождается онемением, парестезиями, жжением в области, иннервируемой седалищным нервом или его ветвями. При значительной степени компрессии ствола седалищного нерва и вовлечении сосудистого пучка возможны и проявления двигательной или вегетативно-трофической дисфункции.
При обращении пациента с подобными жалобами, кроме традиционного неврологического обследования, позволяющего выявить чувствительные или рефлекторные нарушения в зоне иннервации седалищного нерва или его ветвей, необходимо провести пальпацию мест прикрепления грушевидной мышцы (область большого вертела бедренной кости и крестцово-подвздошного сочленения), которые будут резко болезненными. Рекомендовано также динамическое тестирование состояния подвздошно-крестцовой и крестцово-остистой связок.
Однако методы нейровизуализации способны выявить лишь первичный фактор при вторичном вовлечении грушевидной мышцы и назначение рентгенологического или магнитно-резонансного исследования приводит только к диагностическим неточностям, так как в большинстве случаев выявляет дегенеративно-дистрофические изменения позвоночника различной степени выраженности.
Для подтверждения диагноза синдрома грушевидной мышцы используют несколько диагностических тестов, в том числе симптом Бонне—Бобровниковой (пальпация спазмированной грушевидной мышцы), симптом Виленкина (резкая болезненность при перкуссии области проекции грушевидной мышцы), симптом Гроссмана (одно- или двусторонее сокращение грушевидной мышцы при перкуссии нижних поясничных или крестцовых позвонков).
Сопутствующий ишемический характер поражения можно предположить с помощью элевационного теста конечностей, когда пациент в положении лежа поднимает сначала одну, затем другую ногу. Положительным можно считать тест в том случае, если удается воспроизвести чувствительные феномены в виде появления или усиления онемения, парестезий, побледнения конечностей. На сходные симптомы может пожаловаться пациент, когда ему приходится останавливаться во время ходьбы из-за возникающих неприятных ощущений, проходящих после кратковременного отдыха.
Компрессионно-ишемическая нейропатия бедренного нерва. Это нерв является смешанным, его мышечные ветви иннервируют подвздошно-поясничную мышцу и четырехглавую мышцу бедра; область кожной иннервации — переднюю и медиальную поверхность бедра, голени и стопы почти до I пальца. Таким образом, симптомы нейропатии включают как чувствительные, так и двигательные расстройства. Бедренный нерв берет начало в поясничном сплетении и выходит из полости малого таза под паховой связкой между большой поясничной и подвздошной мышцами, будучи фиксирован к их фасциям. Соответственно любые патологические процессы в области этих мышц могут вызывать повреждение бедренного нерва. Наиболее частой причиной нейропатии бедренного нерва является травма с последующим образованием параневральной гематомы или иные патологические процессы в тазобедренном суставе. Редкими, но гораздо более неблагоприятными в прогностическом плане причинами компрессии бедренного нерва могут быть опухоли, абсцессы и гематомы забрюшинного пространства. Типичным местом сдавления бедренного нерва является область позади паховой связки, где нерв из забрюшинного пространства выходит на бедро в непосредственной близости к капсуле тазобедренного сустава. При компрессионно-ишемической нейропатии спонтанные боли иногда могут быть весьма интенсивными. Больные с этим синдромом свободно стоят и ходят, но испытывают сильные затруднения при спуске и подъеме по лестнице. Чаще пациенты жалуются на боль под паховой связкой с иррадиацией в переднюю и внутреннюю поверхности бедра, внутреннюю поверхность голени и стопы. При продолжительном заболевании возникает гипалгезия в зоне иннервации бедренного нерва. Двигательные нарушения проявляются в невозможности разгибания ноги в коленном суставе, ослаблении сгибания бедра. При неврологическом исследовании в таких случаях обнаруживаются отсутствие коленного рефлекса, гипестезия кожи передней поверхности бедра и внутренней поверхности голени, при длительном течении — атрофия четырехглавой мышцы. Характерны симптомы натяжения Вассермана и Мацкевича. Наблюдаются болезненность при надавливании на нерв в области верхней трети бедра, под паховой складкой, при давлении мышц передней поверхности бедра. Чувствительные вазомоторные и трофические нарушения и нейропатическая боль выявляются в передней и медиальной поверхностях бедра, голени и стопы до основания I пальца.
Компрессионная нейропатия наружного кожного нерва бедра (болезнь Рота). В неврологической практике нередко встречаются изолированные невриты n. cutanei femoris lateralis (LII, III), дающие клиническую картину, описанную В.К. Ротом (1895) под термином «meralgia paraesthetica» (от греческого «meros» — бедро). Этот вид нейропатии характеризуется приступами болей и парестезий в области наружной поверхности бедра и является одним из самых частых вариантов туннельных синдромов в связи с анатомо-топографическими особенностями. Наружный кожный нерв выходит на бедро кнутри от передней верхней ости подвздошной кости, где он проникает через наружные пучки паховой связки. Компрессия нервного ствола в этой области может вызываться банальным сдавлением поясом, бандажом или корсетом. Нарушение обмена веществ или избыточное отложение жира в нижнем отделе передней брюшной стенки и в области бедер, приводящее к натяжению нервного ствола, увеличивает частоту поражений наружного кожного нерва бедра. Основное клиническое проявление этого вида нейропатии — онемение или жгучая боль по передненаружной поверхности бедра. На более поздних стадиях болезни в зоне иннервации возникает аналгезия. Боли у пациентов заметно усиливаются при стоянии и ходьбе, но могут совершенно отсутствовать при положении лежа. Многие больные испытывают парестезии в форме онемения, покалывания, жжения. Характерным симптомом, встречающимся при болезни Рота, является усиление болевого синдрома и парестезий в случаях, когда пациент кладет ключи или телефон в карман брюк на пораженной стороне. При объективном осмотре констатируется небольшая гипестезия кожи в области, иннервируемой данным нервом. При длительном течении возможны симптомы трофических кожных нарушений, но двигательные нарушения в области бедра не выявляются, как и атрофия мышц. Пальпация и перкуссия ствола нерва кнутри от передней верхней ости подвздошной кости вызывают локальную боль.
Компрессионная нейропатия подкожного нерва (n. saphenus), являющегося конечной ветвью бедренного нерва, чаще всего обусловлена его сдавлением в фасциальной щели при выходе из приводящего канала примерно на 10 см выше коленного сустава на передневнутренней стороне бедра. Клинически этот синдром проявляется болью, парестезиями и расстройством чувствительности в области медиального края колена, передней и медиальной поверхностях голени и внутреннего края стопы, возможно также снижение секреции потовых желез. При перкуссии и пальпации определяется участок болезненности с иррадиацией боли в передневнутреннюю область коленного сустава, внутренние поверхности голени и стопы. Боль усиливается при разгибании и приведении бедра; в точке выхода подкожного нерва являются положительными симптомы Тинеля и Гольдберга. Для больного характерно нарушение походки: он избегает полностью разгибать голень и ходит, слегка согнув ногу в коленном суставе. Двигательные нарушения отсутствуют, коленный рефлекс сохранен, атрофий мышц нет.
Компрессионно-ишемическая нейропатия большеберцового нерва (синдром тарзального канала, синдром канала Рише). Данный вид нейропатии — следствие сдавления дистальной части большеберцового нерва во внутреннем лодыжечном костно-фиброзном канале, который соединяет область голеностопного сустава с плантарной областью. Канал Рише имеет 2 отверстия (верхнее и нижнее), в нем проходят сухожилия задней большеберцовой мышцы, длинных сгибателей большого и других пальцев стопы и задний большеберцовый сосудисто-нервный пучок. Нерв лежит снаружи артерии и проецируется на равном расстоянии между ахилловым сухожилием и задним краем внутренней лодыжки. Чаще всего синдром тарзального канала развивается вследствие механического сдавления нерва тесной обувью, травмы или повторяющейся микротравматизации лодыжки с фиброзом и утолщением подошвенной фасции. Кроме того, он может наблюдаться при ревматоидном артрите, гипотиреозе и теносиновите. Поражение самого нерва или сосудисто-нервного пучка в этой области делает невозможным сгибание стопы в сторону подошвы, а также пальцев ноги. Больной не может стоять на носке соответствующей ноги, его стопа разогнута к тылу. Мышцы задней поверхности голени со временем атрофируются. При неврологическом обследовании выявляется отсутствие ахиллова рефлекса. Развивается невозможность активной супинации стопы, пальцы принимают когтеобразное положение. Чувствительные нарушения проявляются в виде интенсивных болей. Кроме того, могут наблюдаться гипестезия подошвы и задней поверхности голени. В некоторых случаях встречается иррадиация боли от стопы вдоль седалищного нерва до ягодичной области, что затрудняет диагностику. Вегетативно-трофические нарушения резко выражены. Сдавление (тест Гольдберга) и перкуссия (тест Тинеля) нерва в этой области могут вызывать характерную боль и парестезии в подошвенной части стопы, иногда с распространением в заднемедиальный отдел голени. Эти же симптомы возникают при одновременной пронации и экстензии стопы; супинация стопы и сгибание в голеностопном суставе уменьшают боль.
Тактика терапии компрессионно-ишемических нейропатий строится на адекватном сочетании этиологических, патогенетических и симптоматических подходов. Для эффективного лечения необходимо выявить причину и механизмы возникновения компрессии и по возможности устранить эти причины [9, 10]. Радикальным методом лечения большинства тоннельных синдромов является операция — рассечение тканей, сдавливающих нерв, и создание оптимальных условий для нервного ствола, предупреждающих его травматизацию. Тем не менее, по данным многочисленных исследований, долгосрочная эффективность хирургического и консервативного методов существенно не отличаются [11].
Основным механизмом консервативной этиотропной терапии компрессионно-ишемических нейропатий является восстановление адекватного двигательного стереотипа и биомеханики движений. Однако, несмотря на высокую эффективность этих методик в терапии и профилактике нейропатий, действуют они медленно и требуют непременного дополнения патогенетическими и симптоматическими техниками [12].
Патогенетическая терапия нейропатий базируется на восстановлении поврежденной нервной ткани. Метаболическая терапия нерва включает витаминотерапию, антиоксиданты, вазоактивные препараты. Относительно новым в отечественной неврологической практике является использование нуклеотидов — низкомолекулярных структурных элементов, которые играют фундаментальную роль в процессах метаболизма, участвуют в сохранении энергии и переносе определенных групп молекул, а также выступают в качестве внутриклеточных сигнальных белков. Кроме того, нуклеотиды являются важными компонентами нуклеиновых кислот, в частности ДНК и РНК. Один из наиболее часто упоминаемых в медицине нуклеотидов — уридинмонофосфат играет основную роль в нейрональном синтезе всех необходимых пиримидиновых нуклеотидов [13, 14]. Механизм действия уридина при периферических нейропатиях носит многофакторный характер и включает регенерацию и профилактику дальнейшей дегенерации периферической нервной системы. После проникновения внутрь нервной клетки часть уридина подвергается аминированию с образованием цитидина, а оставшийся уридин и вновь образованный цитидин становятся основополагающими компонентами ДНК и РНК, увеличивая активность процессов их транскрипции и трансляции. Именно этим веществам принадлежит важная ферментная функция в биосинтезе таких мембранных компонентов, как фосфолипиды, гликолипиды и гликопротеины, которые выполняют важную функцию в образовании и действии аксонов и их миелиновой оболочки. Кроме внутриклеточного действия, пиримидиновые нуклеотиды оказывают также влияние на нервную систему, активируя мембранные рецепторы, что стимулирует пролиферацию шванновских клеток и их миграцию и адгезию к аксону поврежденного нерва [15, 16].
Уридинмонофосфат представлен в виде биологически активной добавки (БАД) келтикан комплекс, в который также входят витамин В12 и фолиевая кислота. Это сочетание подобрано в качестве наиболее эффективного стимулятора восстановления нервной ткани — В12 вовлечен в этапы синтеза пуриновых и пиримидиновых нуклеиновых оснований, нуклеиновых кислот и белков, а фолиевая кислота выступает в качестве кофермента во многих каталитических реакциях, особенно в метаболизме белка и нуклеиновых кислот (в синтезе пурина, ДНК и сборке различных аминокислот), участвует в биосинтезе нейротрансмиттеров, фосфолипидов и гемоглобина. Таким образом, келтикан комплекс способствует регенерации нерва, восполняя повышенную потребность нервной ткани в синтезе или утилизации липидов и протеинов [17].
Результаты многочисленных зарубежных клинических исследований [18—21] показали эффективность нуклеотидов при различных метаболических, вертеброгенных, инфекционных и компрессионно-ишемических поражениях нервной ткани. В отечественной литературе имеются лишь единичные сообщения [22, 23], посвященные эффективности нуклеотидов, что связано с недавним появлением БАД келтикан комплекс на российском рынке. Тем не менее собственный небольшой опыт авторов статьи подтверждает оптимистичные перспективы применения нуклеотидов у пациентов с периферическими нейропатиями.
Под наблюдением находились 34 пациента (18 женщин и 16 мужчин) с болью в спине и компрессионно-ишемическими нейропатиями различной локализации. Терапия нуклеотидами применялась для пациентов с длительным анамнезом заболевания (от 3,5 мес до 1,5 года). Традиционная фармакотерапия дополнялась приемом 1 капсулы БАД келтикан комплекс во время еды на протяжении от 1 до 2 мес. У всех пациентов, получающих нуклеотиды, отмечалось более быстрое восстановление двигательных функций, включающее восстановление рефлекторной активности, улучшение вегетативно-трофической функции. Однако самым значимым было уменьшение интенсивности болевого синдрома, что давало возможность, с одной стороны, уменьшить дозу обезболивающих препаратов и тем самым снизить число побочных эффектов, с другой стороны, уменьшение болевого синдрома позволило проводить процесс реабилитации двигательной функции более активно, с включением кинезитерапии и лечебной физкультуры, что дало возможность сократить сроки нетрудоспособности больных. БАД келтикан комплекс может быть использован у пациентов с болью в спине в качестве источника дополнительных веществ и способствует восстановлению поврежденных нервных волокон при заболеваниях позвоночника и периферических нервов благодаря этому способствует более быстрому восстановлению хорошего самочувствия и работоспособности. Особое внимание в настоящем исследовании было уделено вопросам безопасности. Не было ни одного пациента, отказавшегося от терапии нуклеотидами из-за побочных эффектов, что довольно предсказуемо: компоненты БАД келтикан комплекс являются органическими соединениями, некоторые из них синтезируются в самом организме человека. Безопасность уридина (в комбинации с витаминами или без них) была продемонстрирована и в ходе его широкомасштабных зарубежных исследований [24, 25], в которых принимали участие большое число пациентов. О серьезных нежелательных эффектах или летальных исходах не сообщалось.
Необходимо отметить, что терапия боли в спине и компрессионно-ишемических нейропатий обязательно должна включать и нелекарственные методы лечения. Мануальная терапия с элементами кинезитерапии, кинезитейпирование, методы биологической обратной связи играют ведущую роль в формировании правильного двигательного стереотипа, восстановления нарушенного биомеханического паттерна. Из физиотерапевтических методов наиболее эффективны массаж, фонофорез с глюкокортикостероидами на область компрессии в острой стадии воспаления, а при хронических рубцово-спаечных процессах — электрофорез с лидазой и ударно-волновая терапия высокой частоты и низкой интенсивности. Немаловажное значение имеют и рефлекторные методы лечения: иглорефлексо-, лазеро-, аурикулотерапия. Восстановить адекватные движения помогут занятия лечебной физкультурой под руководством опытного инструктора, который сможет и в дальнейшем контролировать правильность самостоятельно выполняемых упражнений.
Таким образом, боль в спине, сопровождающаяся или вызываемая компрессионно-ишемическими нейропатиями, по-прежнему является трудной терапевтической задачей в связи со сложностью диагностики и необходимостью проведения комплексного лечения. Но имеющиеся на сегодняшний день терапевтические возможности позволяют надеяться на ее успешное решение, поскольку появляющиеся новые лекарственные препараты обладают высокой степенью эффективности по восстановлению поврежденных нервных волокон, хорошей комплаентностью и безопасностью.
Авторы заявляют об отсутствии конфликта интересов.