Поверхностный гастрит
Поверхностный гастрит — это воспаление слизистой желудка, вызванное нарушением секреторной функции желудка. На данный момент это заболевание достаточно распространено и наблюдается практически у половины населения планеты. Поверхностный гастрит не является сложным заболеванием, поэтому, если вовремя спохватиться, вылечить его можно в короткие сроки, однако, если он принял запущенную форму, то лечение может затянуться, а само воспаление приведет к более тяжелым формам заболевания.
Причины возникновения поверхностного гастрита
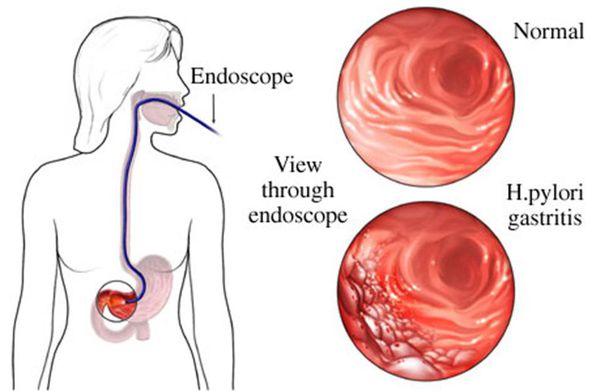
Одной из самых вероятных причин появления и развития поверхностного гастрита является бактерия Helicobacter pylori, которая поражает стенки желудка и в запущенной стадии может привести к язве и даже раку желудка. Однако если после сдачи теста эту причину исключили, есть также следующие:
Симптомы поверхностного гастрита
Зачастую поверхностный гастрит может сильно себя не проявлять. Он развивается постепенно и порой не всегда на начальной стадии можно определить именно это заболевание. Безусловно, самостоятельно понять, есть ли поверхностный гастрит, невозможно — это может определить только гастроэнтеролог после ознакомления с анализами. Однако есть несколько симптомов, которые возникают при появлении поверхностного гастрита и свидетельствуют о том, что пора обращаться за помощью к специалисту. Среди таких симптомов наиболее частыми являются следующие:
Каждый из этих симптомов может также свидетельствовать о наличии другого заболевания, поэтому если такие сигналы стали появляться слишком часто, лучше обратиться к врачу.
Лечение и профилактика
Лечение поверхностного гастрита включает в себя прием медикаментозных средств и строгую диету. В зависимости от причины, которой было вызвано воспаление, необходимо в первую очередь избавиться от нее, а затем приступать к лечению самого заболевания.
Медикаментозное лечение должно быть назначено только специалистом и включает комплекс средств, обволакивающих желудок и снимающих воспаление.
Что касается диеты, об этом также лучше проконсультироваться с врачом. Чаще всего при поверхностном гастрите рекомендуется полное исключение алкоголя, кофе, жирной молочной продукции, слишком жареных, соленых и острых блюд. Предпочтение в еде лучше отдавать супам, кашам, отварным мясу и рыбе, а также перетертым овощам, прошедшим термическую обработку.
Поверхностный гастрит — не настолько страшен, однако самое главное, как и в любом заболевании, вовремя обратиться к врачу, чтобы избежать возможных осложнений.
Звягинцева Т.Д., Гаманенко Я.К. Хронический гастрит // Ліки України. 2012. №№3–4 (2). С. 28–35.
Хронический гастрит
Т.Д. Звягинцева, д. мед. н., профессор; Я.К. Гаманенко, к. мед. н.
Харьковская медицинская академия последипломного образования
Хронический гастрит (Gastritis chronica) – группа хронических заболеваний, которые морфологически характеризуются наличием воспалительных и дистрофических процессов в слизистой оболочке желудка (СОЖ), прогрессирующей атрофией, функциональной и структурной перестройкой с разнообразными клиническими признаками. Воспаление при хроническом гастрите (ХГ) ограничено СОЖ. Итогом хронического воспаления является уменьшение массы функционально активной железистой ткани, т.е. развитие атрофического гастрита (АГ).
ХГ относится к чрезвычайно распространенным заболеваниям. Распространенность ХГ в популяции чрезвычайно велика и составляет 50–80% всего взрослого населения. С возрастом частота его увеличивается: до 50 лет ХГ имеют 60% населения, от 50 до 70 лет – 95%.
Этиология и патогенез
Существуют две группы этиологических факторов ХГ: экзогенные и эндогенные.
Эндогенные факторы: генетические факторы, дуоденогастральный рефлюкс (ДГР), аутоиммунные факторы, эндогенные интоксикации, гипоксемия, хроническая инфекция, нарушение обмена веществ, эндокринные дисфункции, гиповитаминозы, рефлекторные влияния на желудок других пораженных органов.
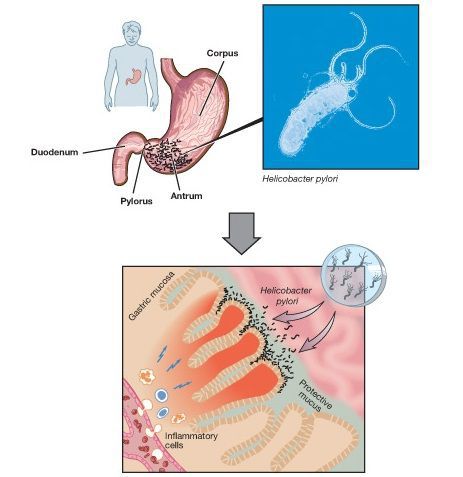
Хеликобактерная инфекция. Оптимальной кислотностью для жизнедеятельности Нр является рН от 3,0 до 6,0, что обусловливает ее основную локализацию в антральном отделе желудка. При увеличении кислотности Нр мигрируют в двенадцатиперстную кишку (ДПК). При уменьшении кислотности Нр мигрируют в область тела и дна желудка. Обладая большим набором факторов вирулентности, Нр вызывает и поддерживает хроническое воспаление, атрофию и неопластические процессы в СОЖ.
Неоднородность популяции Hр, ее гетерогенность по антигенному составу объясняет одну из сторон различий клинических проявлений: ХГ, язвенная болезнь (ЯБ) и рак желудка (РЖ). Выявленные фенотипические маркеры штамма Hр I типа – вакуо-лизирующий токсин (VacA) и цитотоксин-ассоциированный ген-протеин (CagA) – стимулируют синтез эпителием желудка противовоспалительных медиаторов (цитокинов) с последующей инфильтрацией СОЖ воспалительными клетками и высвобождением реактивных метаболитов кислорода сильнее, чем штаммы II типа – VacA или CagA. Установлено, что большинство штаммов II типа вызывает ХГ, в то время как штаммы I типа – ЯБ и РЖ. Нр обитая в неблагоприятной среде, проявляет высокую подвижность, уреазную активность, способна образовывать кокковую форму и обладает «антигенной мимикрией».
Основные следствия воздействия Нр на СОЖ:
• первичное контактное повреждение эпителиоцитов;
• инициация воспалительного каскада в СОЖ в виде активации клеточных элементов, вызывающих вторичное повреждение эпителиоцитов;
• увеличение продукции гастрина G-клетками и соответственно соляной кислоты и пепсина париетальными клетками;
• выраженное нарушение процессов клеточной регенерации. Нестероидные противовоспалительные препараты (НПВП)
при длительном применении вызывают тяжелые поражения СОЖ, преимущественно антрального отдела и ДПК (геморрагии, эрозии, язвы). Побочные эффекты НПВП связаны с их способностью ингибировать ключевой фермент метаболизма арахидоновой кислоты – циклооксигеназы (ЦОГ), что приводит к угнетению синтеза простагландинов.
Простагландины определяют важнейшие физиологические реакции организма, в том числе скорость репаративных процессов в СОЖ и ДПК.
Существуют два изофермента циклооксигеназы (ЦОГ) – ЦОГ-1 (обеспечивает синтез простагландинов) и ЦОГ-2 (активность ее возрастает только при воспалении).
Современная классификация НПВП как раз и основана на степени селективности препаратов к различным формам ЦОГ. Целесообразно использовать НПВП, обладающие максимальной селективностью в отношении ЦОГ-2 (целекоксиб, рофекоксиб).
Дуоденогастральный рефлюкс. ДГР обусловлен недостаточностью замыкательной функции привратника, хроническим дуоденитом и повышением давления в ДПК. ДГР ведет к поражению СОЖ, преимущественно антрального отдела желчными кислотами, их солями, панкреатическими ферментами, лизолецитином и другими компонентами дуоденального содержимого.
Аутоиммунные механизмы. В основе формирования аутоиммунного атрофического ХГ лежит образование антител к париетальным клеткам фундального отдела желудка. В результате происходит снижение выработки соляной кислоты и пепсина (гипохлоргидрия, ахлоргидрия и ахилия), атрофия СОЖ, преимущественно фундального отдела, снижение выработки внутреннего фактора Кастла и развитие В12-дефицитной анемии, увеличение выработки гастрина G-клетками антрального отдела желудка.
Химические факторы. К ним относится постоянная травматизация СОЖ забрасываемой желчью (это гастрит культи желудка при резецированном желудке или ХГ типа С). Частота рефлюкс-гастрита составляет от 10 до 15% в общей структуре заболевания.
К эндогенным причинам относятся трудные для верификации висцеро-висцеральные изменения; обменно-эндокринные нарушения; тканевая гипоксия на фоне легочно-сердечной недостаточности, портальной гипертензии, анемии, аллергические реакции.
Регенерация СОЖ проходит две фазы:
• клеточной специализации (дифференцировка эпителиоцитов).
Все вышеперечисленные экзо- и эндогенные факторы отрицательно влияют преимущественно на вторую фазу, резко подавляя ее. Поскольку клеточная пролиферация сохраняется, развиваются неполноценные эпителиальные клетки, которые менее устойчивы к любым воздействиям. Так постепенно, в течение многих лет и десятилетий прогрессируют по глубине и распространенности атрофические изменения СОЖ, которые сопровождаются снижением секреторной функции желудка.
Считается, что СОЖ здоровых людей обладает большими возможностями физиологической и репаративной регенерации при повреждениях любого характера. Эта способность к обновлению слизистой оболочки генетически обусловлена и происходит за 3–6 дней.
Общепринятой классификации ХГ до сих пор не существует. В современном диагнозе ХГ сохраняет свое значение оценка заболевания по клиническим и функциональным признакам.
Существует три основных вида ХГ:
• гастрит типа А (аутоиммунный), характеризующийся преимущественным поражением тела желудка;
• гастрит типа В, развивающийся в результате инфицирования СОЖ бактерией Нр и бактериального воспаления преимущественно антрального отдела желудка;
• гастрит типа С (химико-токсический), который развивается в результате заброса желчи в желудок из ДПК или воздействия на СОЖ некоторых лекарственных средств, в первую очередь НПВП.
Кроме этого, выделяют смешанный гастрит (А и В или пангастрит).
На IX Международном конгрессе гастроэнтерологов в Сиднее в 1990 г. была принята классификация ХГ, дополненная в 1994 году.
Сиднейская классификация сводилась к следующему:
• уточнены определения для характеристики основных изменений СОЖ;
• унифицирована их количественная оценка и предложена визуально-аналоговая шкала;
• восстановлены исключенные из Сиднейской системы термины «неатрофический гастрит» и «атрофический гастрит».
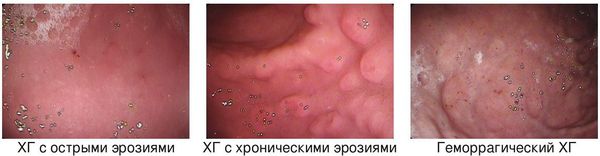
Описание морфологических изменений дополняются описанием эндоскопических категорий гастритов:
– эритематозный/экссудативный гастрит (поверхностный
гастрит); – плоские эрозии; – приподнятые эрозии; – геморрагический гастрит; – гиперпластический гастрит; – гастрит, сопровождающийся ДГР (рефлюкс-гастрит).
Рис. 1. Преимущественная локализация различных форм хронического гастрита: а) антральный гастрит (гастрит типа А); б) гастрит тела желудка (гастрит типа В); в) мультифокальный гастрит (пангастрит)
Таблица 1. Хьюстонская классификация хронического гастрита
Синонимы (прежние классификации)
Поверхностный хронический антральный гастрит типа В
Диффузный гастрит тела желудка
Гастрит тела желудка, ассоциированный с В12-дефицитной анемией и пониженной секрецией
Смешанный гастрит типа А и В
Реактивный гастрит типа C
Гастрит, ассоциированный с целиакией
Бактерии (кроме Helicobacter pylori)
Диагноз ХГ должен формироваться на основании оценки всех 4 признаков заболевания: локализация патологического процесса (рис. 1), гистологические изменения, макроскопические изменения слизистой оболочки, выявляемые при эндоскопии, этиологические факторы.
В 1996 г. была предложена Хьюстонская классификация ХГ (табл. 1).
Морфологические изменения ХГ, встречающиеся при всех типах гастрита, представляют собой стереотипные реакции СОЖ в ответ на различные патогенные факторы. К основным изменениям, из которых складывается морфологическая картина ХГ, относятся воспаление, атрофия, нарушение клеточного обновления, в том числе метаплазия и дисплазия.
ХГ чаще проявляется симптомами желудочной диспепсии и болью в эпигастральной области. Реже – имеет бессимптомное течение. Важное место в клинической картине ХГ занимает диспепсический синдром: тошнота, отрыжка (кислым, тухлым, горьким). Частота и характер клинических проявлений ХГ не зависят от степени морфологических изменений (активности и выраженности воспаления СОЖ).
При ХГ тела желудка неприятные ощущения в эпигастральной области появляются через 40–50 минут после еды. «Поздняя», «голодная» боль типична для гастрита выходного отдела желудка. «Двухволновая» боль после приема пищи и натощак наблюдается при ХГ субкардиального и антрального отделов желудка. При диффузном процессе боль локализуется в эпигастральной облас ти, возникает после еды и носит давящий характер.
У значительной части больных аутоиммунным фундальным АГ (гастрит типа А – ХГА) клиническая картина в фазе обострения характеризуется симптомами желудочной диспепсии. Больные жалуются на чувство тяжести в эпигастральной зоне сразу после еды, после приема небольшого количества пищи, когда больной еще не насытился, а тяжесть в подложечной области уже появилась. Реже больные характеризуют свои ощущения как тупую, ноющую боль. Боль и ощущение тяжести в эпигастральной области неритмичны. Пациенты также жалуются на отрыжку, иногда тошноту. Объективно у больных при пальпации можно выявить диффузную болезненность в эпигастральной области. Иногда эти проявления сочетаются с кишечными расстройствами, императивными позывами к стулу, диареей. При развитии пернициозной анемии появляются утомляемость, сонливость, ощущение жжения языка, парестезии в конечностях. Х ГА нередко сочетается с такими аутоиммунными заболеваниями, как тиреоидит Хашимото, болезнь Аддисона, гипопаратиреоидизм.
Хронический неатрофический антральный гастрит, ассоциированный с Нр (гастрит типа В – ХГВ), характеризуется язвенно-подобным синдромом. При антральных гастритах типа В боль может быть более интенсивной, периодической, чаще – поздней, облегчается сразу после еды. Это вариант спастической боли. Она отличается от боли при ЯБ тем, что никогда не возникает в ночные часы. При ХВГ боль иногда может быть неритмичной, не характерны сезонные ритмы. Помимо боли больные жалуются на диспептические расстройства – изжога, рвота на высоте боли. Объективно определяется диффузная или локальная болезненность в эпигастральной области. Характерна склонность к запорам. Эти симптомы обусловлены повышением кислотообразующей функции в ответ на поражение антрального отдела желудка. Фаза обострения характеризуется выраженным болевым синдромом, желудочными диспептическими расстройствами. В фазе ремиссии жалоб чаще всего не бывает, однако сохраняются эндоскопические и морфологические изменения, характерные для ХГВ. У больных с Hр-ассоциированным ХГ, длительного течения с повышением секреторной функции желудка, могут появиться признаки «кишечной» диспепсии в виде расстройств дефекации (запоры, послабление, неустойчивый стул, урчание, вздутие живота). Часто они носят эпизодический характер и нередко становятся основой для формирования синдрома раздраженного кишечника (желудочно-тонкокишечный, желудочно-толстокишечный рефлюкс).
При изолированном антральном гастрите на первый план выступает изжога и запор (диспепсические проявления при гиперсекреции соляной кислоты и пепсина, которые ведут к нарушению эвакуации из желудка, повышению внутрижелудочного давления, усилению желудочно-пищеводного рефлюкса).
Клинические проявления АГ в целом малоспецифичны, иногда он может иметь бессимптомное течение. Чаще всего жалобы ограничиваются болью в эпигастрии и желудочной или кишечной диспепсией в период обострения заболевания. Боль чаще локализуется высоко в эпигастрии, связана с неадекватным растяжением стенок желудка (дистензионные). Боль ранняя, без иррадиации, чаще наступает после принятия обильной, тяжелой и жареной пищи. Нередко отмечаются тяжесть и дискомфорт в эпигастрии после любой еды. Желудочная диспепсия у больных с АГ включает снижение аппетита, металлический, горький вкус во рту, отрыжку воздухом или пищей, тошноту, редко – рвоту, не приносящую облегчение. При АГ с выраженной секреторной недостаточностью могут наблюдаться быстрая утомляемость, гиподинамия, гипотония и прогрессирующее снижение массы тела, связанные с нарушением пищеварения и всасывания (вторичная энтеропатия). При объективном обследовании больного ХГ обнаруживается диффузная болезненность в эпигастральной области в сочетании с обложенным белым языком со сглаженными сосочками.
Особые формы гастритов
Выраженность клинических проявлений химического реактивного рефлюкс-гастрита (гастрит типа С – ХГС) не всегда соответствует степени поражения желудка, наблюдаемой при фибро-гастродуоденоскопии (ФГДС) и гистологическом исследовании. В клинической картине ХГС в период обострения превалирует болевой синдром, боль обычно связана с приемом пищи, иногда бывает ритмичной. Боль локализуется в эпигастральной области, не иррадиирует. Частые жалобы – отрыжка, изжога, значительно реже бывают тошнота и рвота. ХГС, обусловленный приемом НПВП, нередко осложняется желудочным кровотечением. Стадия ремиссии характеризуется минимальным количеством жалоб или их полным отсутствием. Нередко, несмотря на выраженные признаки тяжелого антрального атрофического рефлюкс-гастрита, заболевание имеет бессимптомное течение.
У больных эозинофильным ХГ клиническая картина может сопровождаться хронической диареей, непереносимостью некоторых пищевых продуктов, лекарственных средств, болью в животе, тошнотой, рвотой, эозинофилией.
К ХГ относят гипертрофическую гастропатию (болезнь Менетрие). Клинически это заболевание проявляется анорексией, тошнотой, рвотой, гастроинтестинальными кровотечениями, диареей, потерей массы тела, болью в эпигастральной области, гипохлоргидрией и потерей белка, вплоть до развития гипоальбуминемических отеков.
ХГ протекает длительно, у многих пациентов симптоматика нарастает на протяжении многих лет. Обострения провоцируются алиментарными нарушениями. Госпитализация, как правило, в большинстве случаев не требуется. Необходимость в госпитализации возникает лишь при выраженных, затянувшихся обострениях и при затруднениях в дифференциальной диагностике, а также при особых формах ХГ.
Диагностика ХГ включает:
– неинвазивная диагностика атрофического гастрита с использованием сывороточных маркеров («Гастропанель»);
– определение кислотной продукции: фракционное желудочное зондирование, внутрижелудочная рН-метрия.
Достоверный диагноз ХГ может быть установлен только после морфологического исследования биоптатов СОЖ. Заключение должно содержать сведения об активности и выраженности воспаления, степени атрофии и метаплазии, о наличии Нр.
Принципиальным моментом в диагностике ХГ является выявление Hр.
Методы диагностики Hр классифицируют следующим образом.
1. Биохимические методы:
1.1. быстрый уреазный тест;
1.2. уреазный дыхательный тест с 13С-мочевиной.
2. Морфологические методы:
2.1. гистологический метод – выявление Hр в биоптатах слизистой оболочки антрального отдела и тела желудка (рис. 2);
2.2. гистологический метод – выявление Hр в слое пристеночной слизи желудка.
3. Бактериологический метод с выделением чистой культуры и определением чувствительности к антибиотикам
4. Иммунологические методы:
4.1. выявление антигена Hр в кале (слюне, зубном налете, моче);
4.2. выявление антител к Hр в крови с помощью иммуноферментного анализа.
5. Молекулярно-генетические методы:
5.1. полимеразная цепная реакция (ПЦР) для изучения биоптатов СОЖ. ПЦР проводится не столько для выявления Hр, сколько для верификации штаммов Hр (генотипирование), в том числе молекулярно-генетических особенностей, определяющих степень их вирулентности и чувствительность к кларитромицину. Инвазивные методы обладают более высокой чувствительностью и специфичностью по сравнению с неинвазивными, но для первичного выявления инфекции следует применять неинвазивные методики.
Рис. 2. Эпителий, на котором обнаружена Нр, несколько сплющен. Наблюдается выраженная инфильтрация полиморфно-ядерными лейкоцитами собственной пластинки и ямочного эпителия. Биопсия больного с хроническим гепатитом. Окраска гематоксилином и эозином, x400
Контроль эрадикации, независимо от используемых тестов, должен проводиться не ранее 4–6 недель после окончания курса эрадикационной терапии. Предпочтение следует отдавать уреазному дыхательному тесту и определению антигена Нр в кале методом иммуноферментного анализа (ИФА).
Неинвазивная диагностика АГ может быть проведена с использованием ряда сывороточных маркеров. Для выраженной атрофии слизистой оболочки тела желудка характерно снижение уровня пепсиногена I, а атрофия антрального отдела проявляется низкими уровнями базального и постпрандиального гастрина-17 (обусловлено уменьшением количества G-клеток).
Исключить аутоиммунный ХГ помогает определение антител к париетальным клеткам желудка и выявление признаков B12-дефицитной анемии.
Для выявления патологических изменений в СОЖ предложен серологический метод – «Гастропанель», основанный на определении в сыворотке крови уровней гастрина-17, пепсиногена-I и II и антител IgG к Hр. Гастрин-17 вырабатывается G-клетками антрального отдела желудка, при атрофии в этом отделе уровень гастрина снижается и составляет менее 5 пмоль/л. В случае АГ тела желудка при отсутствии атрофии в антруме содержание гастрина-17 возрастает (>10 пмоль/л) в связи с включением механизма отрицательной обратной связи регуляции кислотопродукции через гастрин. При атрофии тела желудка снижается уровень сывороточного пепсиногена-I (
Что такое гастрит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
Хронический гастрит (ХГ) — это рецидивирующее, длительно текущее воспаление слизистой оболочки желудка, протекающее с её структурной перестройкой, приводящей к атрофии, дистрофии и дисрегенерации. В результате этих изменений происходит нарушение функции секреции соляной кислоты и пепсина (ферментов пищеварения), а также моторики и синтеза гастроинтестинальных гормонов.
Распространенность ХГ среди взрослого населения, по данным разных авторов, составляет 80-85%. Среди всех форм гастрита преобладает Helicobacter pylori ассоциированный ХГ, который составляет 85-90% всех форм ХГ. Распространенность инфекции Helicobacter pylori в РФ составляет до 80% взрослого населения.
Самой редкой формой ХГ является аутоиммунный гастрит (в три раза чаще встречается у женщин). В его основе лежит выработка антител к париетальным клеткам (продуцирующим ферменты пищеварения) и внутреннему фактору Касла (ферменту, превращающему неактивный B12 в активный).
Этиология
Все причины развития ХГ разделяются на две большие группы: предрасполагающие и причинные факторы.
К предрасполагающим факторам (создающим неблагоприятный фон и высокий риск развития ХГ) относятся:
Причинные факторы делятся на внешние и внутренние.
Внешние причинные факторы хронического гастрита:
Внутренние причинные факторы хронического гастрита:
Предрасполагающие факторы под действием внешних и внутренних причинных факторов приводят к развитию и/или обострению ХГ.
Таким образом, в основе ХГ лежит не только воспалительный процесс, но и дисметаболические, дисрегенераторные, дистрофические и атрофические процессы в слизистой оболочки желудка, которые в итоге приводят к функциональной недостаточности органа.
Симптомы хронического гастрита
Неспецифические симптомы хронического гастрита можно разделить на следующие группы:
Болевой синдром часто играет ведущую роль в клинической картине заболевания. Именно он чаще всего заставляет пациентов обратиться за помощью к врачу.
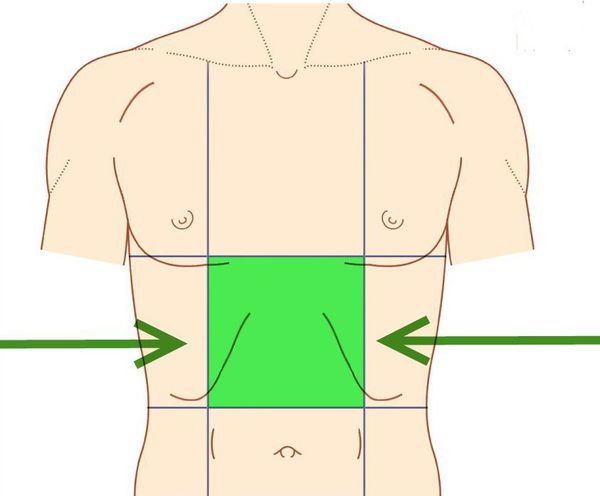
Где болит при гастрите
В большинстве случаев боль локализуется в эпигастрии (области, соответствующей проекции желудка на переднюю брюшную стенку), реже — в других отделах живота.
Признаком хронического гастрита с секреторной недостаточностью является боль сразу после приёма пищи, при ХГ с увеличенной секрецией боль чаще появляется спустя 1-1,5 часа после еды.
Синдром желудочной диспепсии характеризуется нарушением переваривания пищи, что сопровождается следующими симптомами:
Нарушения общего состояния организма в случае неосложнённых форм ХГ значительно не меняется. При нарастании степени воспалительных изменений слизистой желудка оно нарушается довольно часто. Могут наблюдаться:
Очень часто в процесс вовлекаются печень, поджелудочная железа и кишечник. При длительно текущем ХГ появляются отклонения со стороны нервно-психической сферы.
В целом клиническую картину ХГ определяет характер нарушения желудочной секреции и моторно-эвакуаторной функции. Вначале заболевание длительное время протекает бессимптомно. Самым первым, как правило, возникает болевой синдром, далее по мере прогрессирования изменений в слизистой желудка присоединяются синдром диспепсии и общее недомогание. В клинической картине превалировать может любой из перечисленных выше синдромов.
Если не обращать внимания на симптомы заболевания, то ХГ будет прогрессировать, и изменения в слизистой оболочке станут необратимыми (атрофия и/или дисплазия). В финальной стадии заболевания может развиться рак желудка.
Патогенез хронического гастрита
В основе патогенеза ХГ лежит воспаление слизистой оболочки, приводящее к её структурной перестройке. При наличии предрасполагающих факторов и воздействии внешних или внутренних причин запускается процесс длительно текущего воспаления.
В основе хронического воспаления лежит круглоклеточная воспалительная инфильтрация нейтрофилами (видами лейкоцитов крови) и другими клетками иммунной системы слизистой желудка. В результате длительно текущей воспалительной реакции запускаются процессы перестройкой структуры слизистой оболочки желудка и развития в ней дисрегенераторных процессов (нарушенной регенерации) с последующим переходом в дистрофию и атрофию. Это в конечном итоге приводит к нарушению функции желудка, проявляющейся гипо- или ахлоргидрией (снижением или отсутствием соляной кислоты в желудочном соке) и желудочной ахилией.
В настоящее время ведущую роль в развитии ХГ занимает HP-инфекция (гастрит типа В). Патогенез воздействия данного возбудителя на желудок хорошо иллюстрирует каскад Correa, суть которого заключается в том, что хроническая инфекция Helicobacter Pylori вызывает изменения в тканях слизистой желудка.
Эта перестройка слизистой последовательно приводит к атрофии, кишечной метаплазии и дисплазии, с исходом в рак желудка. Развитие желудочной атрофии — это критический шаг перехода ХГ в рак желудка.
Вторым по частоте можно назвать лекарственный гастрит (тип С). При данном типе гастрита наиболее изучено влияние на желудок нестероидных противовоспалительных средств (НПВС). Прямого агрессивного действия они, как кислоты, не вызывают (соляная кислота в десятки раз агрессивнее). В основе патогенеза их действия на слизистую желудка лежит блокирование ферментов циклооксигеназы (изомеры ЦОГ-1 и ЦОГ-2). При блокировании ЦОГ-1 происходит подавление синтеза простогландинов (Е2 и I2), которые обеспечивают качество и прочность слизистого барьера (слизисто-бикарбонатного слоя), защищающего слизистую оболочку от агрессивного действия соляной кислоты и пепсина. Поэтому длительный приём НПВС приводит к истончению защитного слоя слизи и повышению агрессивного действия соляной кислоты на слизистую желудка, приводя к хроническому воспалению.
Самой редкой формой ХГ является аутоиммунный атрофический гастрит (гастрит типа А). До сих пор его этиология не известна. В основе лежит выработка иммунными клетками антител к обкладочным клеткам слизистой оболочки (синтезируют соляную кислоту) и внутреннему фактору Касла (участвует в усвоении железа в кишечнике). В результате этого развиваются воспалительные изменения, очень рано приводящие к атрофии и ахлоргидрии, часто сочетающейся с анемией Аддисона — Бирмера.
Классификация и стадии развития хронического гастрита
В настоящее время нет общепризнанной классификации заболевания. В клинической практике в РФ чаще всего используют рабочую классификацию, созданную на базе классификации С.М. Рысса и Хьюстонской модификации Сиднейской классификации ХГ. Она составлена с включением клинического и функционального разделов, с обозначением их (в духе Сиднейской системы) грамматическими терминами «флексия» (окончание). В группу ХГ типа С включены также лекарственные и профессиональные формы ХГ. [7]
Рабочая классификация ХГ
По этиологии и патогенезу (префикс):
По топографо-морфологическим особенностям (корень или ядро):
По специфическим морфологическим признакам (суффикс):
По клиническим особенностям:
По функциональным критериям (флексия) выделяют следующие формы хронического гастрита:
Эндоскопические критерии ХГ:
При формулировке диагноза применяют следующий алгоритм: Префикс (этиология) — Корень (локализация) — Суффикс (морфология) — Флексия (функция) с добавлением эндоскопических критериев.
Пример постановки диагноза: Хронический хеликобактерный гастрит антрального отдела желудка с умеренно выраженным воспалением, средней степени активности, высокой контаминацией пилорическим хеликобактером с сохранённой секрецией.
В связи с большей доступностью морфологической оценки состояния слизистой желудка по результатам исследований биопсийного материала всё чаще применяется классификация ХГ по системе OLGA (Operative Link for Gastritis Assessment). Со временем морфологическая классификация ХГ станет ведущей в мире.
ХГ, как и все хронические заболевания, имеет две стадии: обострения и ремиссии, которые последовательно сменяют друг друга. С каждым обострением в слизистой происходят всё большие структурные изменения. Обострение и ремиссию ХГ можно подтверждать клинически или эндоскопически (наиболее точное подтверждение — по результатам ЭГДС и морфологии биопсийного материала).
Исходя из причины возникновения выделяют следующие виды хронического гастрита: вызванные инфекцией Helicobacter Pylori, лекарственный и аутоиммунный атрофический гастрит.
Вызванный заражением Helicobacter Pylori (HP-инфекция)
Лекарственный гастрит (тип С)
Это вторая по частоте форма гастрита. Наиболее изучено влияние на желудок нестероидных противовоспалительных средств (НПВС). Прямого агрессивного действия они, как кислоты, не вызывают (соляная кислота в десятки раз агрессивнее). В основе патогенеза их действия на слизистую желудка лежит блокирование ферментов циклооксигеназы (изомеры ЦОГ-1 и ЦОГ-2). При блокировании ЦОГ-1 происходит подавление синтеза простогландинов (Е2 и I2), которые обеспечивают качество и прочность слизистого барьера, защищающего слизистую оболочку от агрессивного действия соляной кислоты и пепсина. Поэтому длительный приём НПВС приводит к истончению защитного слоя слизи и повышению агрессивного действия соляной кислоты на слизистую желудка, вызывая хроническое воспаление.
Аутоиммунный атрофический гастрит (гастрит типа А)
Самой редкой формой ХГ является аутоиммунный атрофический гастрит (гастрит типа А). До сих пор его этиология не известна. В основе лежит выработка иммунными клетками антител к обкладочным клеткам слизистой оболочки (синтезируют соляную кислоту) и внутреннему фактору Касла (участвует в усвоении железа в кишечнике). В результате этого развиваются воспалительные изменения, очень рано приводящие к атрофии и ахлоргидрии (состоянию, при котором в желудочном соке отсутствует соляная кислота). Также нарушается обмен витамина В12, усугубляющий течение анемии.
Помимо перечисленных, выделяется группа специфических видов хронического гастрита.
Радиационный гастрит — причинным фактором выступает ионизирующее излучение, которое оказывает как прямое поражающее действие на слизистую оболочку, так и через каскад реакций с образованием свободных радикалов и перекисного окисления липидов клеточных мембран. В результате при длительном воздействие доз ионизирующего излучения, превышающих предельный порог, развивается хронический лучевой гастрит.
Лимфоцитарный гастрит характеризуется специфическим воспалением в слизистой облочке желудка, которое развивается на фоне протекания глютеновой энтеропатии — целиакии (патологического нарушения работы кишечника, при котором наблюдается непереносимость глютена). Происходит поражение собственными антителами слизистой оболочки с развитием хронического воспаления.
Гранулематозный гастрит развивается в результате вовлечения желудка в воспалительный процесс при болезни Крона (хроническом воспалительном заболевании кишечника) и протекает со сходными поражениями слизистой в виде эрозий и язв. В слизистой формируются специфические очаги хронического воспаления — гранулемы.
Эозинофильный хронический гастрит развивается при пищевой аллергии. При несоблюдении диеты, исключающей аллерген, развивается хроническое воспаления в слизистой оболочке желудка. Чем чаще аллергены попадают в желудок, тем ярче проявления гастрита.
Течение хронического гастрита
ХГ — длительно текущее заболевание: до развития выраженной структурной перестройки слизистой желудка в виде атрофии, дистрофии или дисплазии проходит в среднем 18-25 лет. Со временем каждое обострение приводит к распространению воспалительного процесса не только по площади (вширь), но и в глубину слизистой оболочки. При вовлечении в процесс тела и фундального отдела желудка начинает падать продукция соляной кислоты и пепсина, что приводит к нарушению пищеварения.
Осложнения хронического гастрита
Наиболее часто встречаются следующие осложнения ХГ:
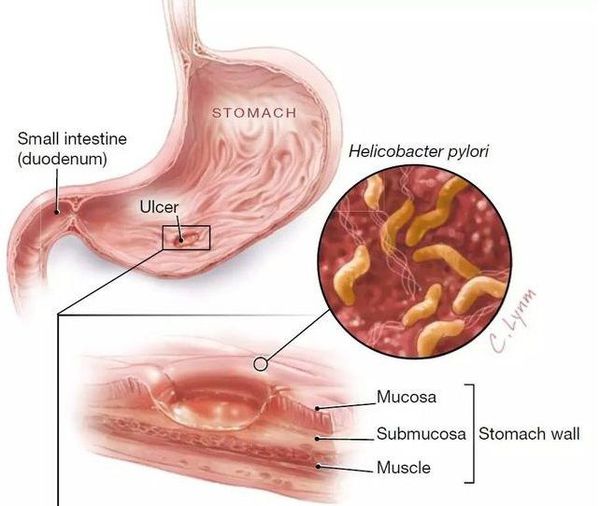
Язва желудка
На данный момент нет чёткого представления, когда гастрит переходит в язвенную болезнь. Чаще всего язва желудка, как осложнение гастрита, возникает в результате длительно протекающей инфекции H. Pylori и/или частого употребления (НПВП) для обезболивания. В качестве первых признаков развития язвы желудка может быть усиление основных симптомов гастрита. Чаще всего симптомы остаются прежними, но не происходит отклика на стандартную терапию. При язве может развиться кровотечение, что приводит к появлению новых симптомов: усилению боли, чёрному стулу, рвоте с примесью крови. При развитии язвы прогноз становится менее благоприятным. Необходима своевременная диагностика (эзофагогастродуоденоскопия) и проведение коррекции схемы лечения при развитии этого осложнения.
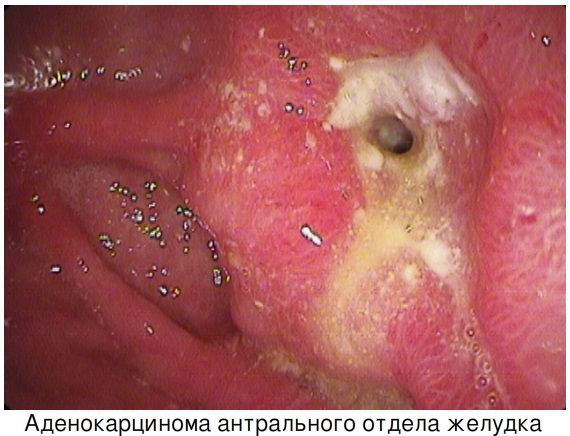
Рак желудка
Самым грозным осложнением длительно протекающего ХГ является рак желудка. Его связь с ХГ до конца не изучена, но и не опровергнута. Инфекция Helicobacter Pylori признана комитетом ВОЗ канцерогеном первого класса. Также доказано, что инфицирование НР приводит к увеличению заболеваемости раком антрального отдела желудка в 4-6 раз. [2] Эрадикация (уничтожение) данного возбудителя снижает риски развития рака желудка. В этом аспекте также изучается наследственная отягощённость по раку желудка (отмечена «семейная сегрегация» рака желудка), наличие онкогенной мутации генов-супрессоров опухолевого роста (АРС,р53, k-ras) и других факторов. К предраковому состоянию относится сочетание атрофии слизистой желудка с дисплазией (II-III степени).
Также онкогенный потенциал несёт аутоиммунный атрофический гастрит тела и свода желудка. В результате агрессии иммунной системы против обкладочных клеток слизистой желудка развивается хроническое воспаление, приводящее к атрофии с последующей дисплазией и метаплазии и в финале – к трансформации в рак желудка.
Наименьший онкогенный потенциала несут химический реактивный и лимфоцитарный гастрит. При химическом гастрите воспаление в слизистой формируется при воздействии агрессивных веществ или обратном токе желчи. При лимфоцитарном ХГ воспалительные изменения слизистой сопровождаются лимфоплазоцитарной инфильтрацией собственной пластинки слизистой с повышенным содержанием зрелых Т-лимфоцитов, при этом часто формируются хронические (полные эрозии) и фовеолярная гиперплазия слизистой. Причины развития лимфоцитарного ХГ неясны. В 40-50% случаев он сочетается с целиакией (спру). [1]
Диагностика хронического гастрита
В основе диагностики ХГ лежат инструментальные и лабораторные способы исследования, сбор анамнеза заболевания и выявление факторов риска.
К какому врачу обратиться при гастрите
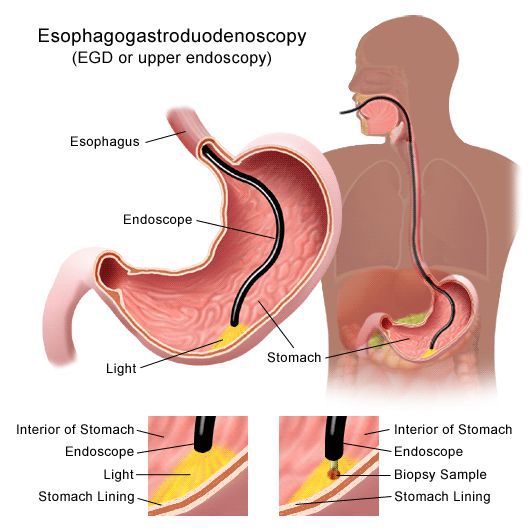
Для диагностики хронического гастрита необходимо обратиться к терапевту/педиатру или гастроэнтерологу. Врач выпишет направления на ЭГДС (эзофагогастродуоденоскопию) и другие виды обследований для постановки диагноза.
Что нужно обследовать
«Золотым стандартом» диагностики является проведение эндоскопического обследования желудка с измерением кислотности (эндоскопической топографической рН-метрией), биопсией для морфологического анализа и выявления инфекции Helicobacter Pylori. Совпадение диагнозов, поставленных в результате эндоскопического и морфологического исследований, не превышает 70%. [1] Это говорит об актуальности забора биопсийного материала при каждой ЭГДС с подозрением на гастрит.
Как проводится обследование при гастрите:
Повышает диагностическую ценность ЭГДС применение окраски слизистой метиленовым синим (окрашивает в сине-голубой цвет участки кишечной метаплазии и опухолевого роста).
Как вспомогательный метод применяется рентгеноскопия желудка, позволяющая оценить микрорельеф слизистой и моторную функцию. Могут выявляться язвенные дефекты и раковые изменения.
Из методов функциональной диагностики применяются рН-метрия и электрогастрография. Измерение кислотности можно проводить как при ЭГДС (топографическая рН-метрия), так и измерять её суточные колебания (суточное рН-мониторирование) при постановке специального трансназального зонда в желудок. Полученные данные отражают степень выработки соляной кислоты и косвенно могут указывать на процессы атрофии слизистой желудка. По результатам электрогастрографии судят о моторно-эвакуаторной функции желудка.
Данные УЗИ брюшной полости, биохимии крови, клинического анализа крови носят вспомогательный характер и помогают проводить дифференциальную диагностику в сложных случаях.
Лечение хронического гастрита
В основе лечения ХГ лежит полное или частичное исключение факторов «агрессии» на слизистую желудка, что позволяет ей восстановиться. Начинается терапия обострения с соблюдения щадящей диеты (вариант диеты с механическим и химическим щажением) — диета №1 и №2 по Певзнеру.
Медикаментозное лечение
Воздействие лекарственных средств направлено на снижение синтеза соляной кислоты, повышение защитных свойств слизисто-бикарбонатного слоя и регенерации слизистой. Из препаратов применяются следующие группы:
Другие лекарственные средства применяются в комплексе лечения сопутствующих заболеваний или осложнений ХГ.
Народные средства для лечения гастрита
Также может использоваться вспомогательное лечение: фитотерапия и желудочные сборы на основе листьев подорожника, корня девясила, душицы, полыни горькой, тысячелистника, девясила и других лекарственных растений. Применяются минеральные воды слабой газации и минерализации в подогретом виде за 60 минут до еды из расчёта 3 мл на 1 кг массы тела. Для этого используют Ессентуки № 4 или № 17, Боржоми, Нарзан или Смирновскую.
Диета при гастрите
В период обострения хронического гастрита применяется щадящая диета с протёртым вариантом готовки блюд. В её основе лежат следующие принципы:
Исключаются продукты, повышающие выработку соляной кислоты желудком. Такие как: солёные приправы, крепкие мясные, рыбные или овощные бульоны, чёрный и мягкий хлеб, выпечка, газированные напитки, крепкий чай, кофе.
Рекомендуются продукты, обладающие средним уровнем стимуляции выработки соляной кислоты: отварное мясо, рыба, большинство ягод и фруктов и слабым уровнем: яйца всмятку, белые сухари или подсушенный хлеб (из муки тонкого помола), каши, сладкие фрукты и овощи.
В щадящей диете с протёртой пищей в ассортимент блюд включают:
Блюда готовят на пару, отваривают, разваривают до мягкости, пюрируют, измельчают, подают в тёплом виде.
Рекомендуемые блюда щадящей диеты с непротёртой пищей те же, что и для варианта, описанного выше. Блюда готовят на пару, отваривают, размельчают до мягкости, но не измельчают, подают в теплом виде 5-6 раз в день.
В период ремиссии рекомендуется придерживаться основных принципов здорового питания. При этом исключаются крепкие мясные и рыбные бульоны, грибной отвар, пряности, острые блюда, маринованные и копчёные продукты, обладающие раздражающим действием на слизистую оболочку и способные повышать образование соляной кислоты в желудке. Ограничивается сдобное тесто, пироги, блины, кофе, минеральные воды и напитки, содержащие углекислоту в большом количестве. Вредным является длительное (свыше 10-15 минут) использование жевательной резинки.
Лечение ХГ подбирается индивидуально в зависимости от причины, вызвавшей заболевание, выраженности симптомов и характера морфологических изменений слизистой. В настоящее время нет общепринятых клинических рекомендаций по лечению.
Хронический гастрит у детей
У детей хронический гастрит встречается редко, частота увеличивается с возрастом. Протекает чаще в стёртой форме, симптомы хронического гастрита у взрослых выражены сильнее. При этом реже возникают осложнения (язва, кровотечения и др.). Прогноз при своевременном лечении более благоприятный. Гастрит реже сочетается с инфекцией H. Pylori.
Лечение гастрита у детей аналогично лечению у взрослых, отличия составляют только ограниченный набор препаратов и их дозировки. Из базовых препаратов у детей разрешены: Омепразол с 1 года жизни, Рабепразол с 6 лет, Эзомепразол с 12 лет (данные из иностранных инструкций по применению действующих веществ). Гастропротекторы: Сукральфат с 4 лет. Антациды: Ренни с 12 лет, Гевискон с 12 лет, Маалокс с 15 лет.
Хронический гастрит у беременных
Хронический гастрит у беременных протекает без каких либо особенностей. В первую очередь требуется соблюдение правил здорового питания и исключение вредных факторов. Заболевание не приводит к высокому риску основных врождённых пороков развития, спонтанных выкидышей и преждевременных родов. Ранитидин и Эзомепразол могут применятся при грудном вскармливании, их приём безопасен для новорождённого. Из препаратов применяются: антациды (Ренни, Гевискон) и гастропротекторы (Сукральфат).
Прогноз. Профилактика
Прогноз ХГ обычно благоприятный. Представлять опасность могут лишь предраковые изменения слизистой желудка (кишечная метаплазия и дисплазия) на фоне атрофического гастрита. Своевременное лечение пернициозной анемии, которая развивается при атрофическом аутоиммунном ХГ, в большинстве случаев позволяет предотвратить нежелательное для пациента развитие событий. Следует помнить, что в случае подтверждённого аутоиммунного ХГ карциноид желудка развивается в 10 раз чаще, чем в контрольной группе.
Для того чтобы предупредить возникновение и прогрессирование ХГ необходимо:
Люди с ХГ, особенно с его диффузными атрофическими формами, которые сопровождаются снижением выделения соляной кислоты, должны находиться под диспансерным наблюдением с проведением эндоскопического контроля 1-2 раз в год, а весной и осенью им следует проходить курсы противорецидивной терапии.