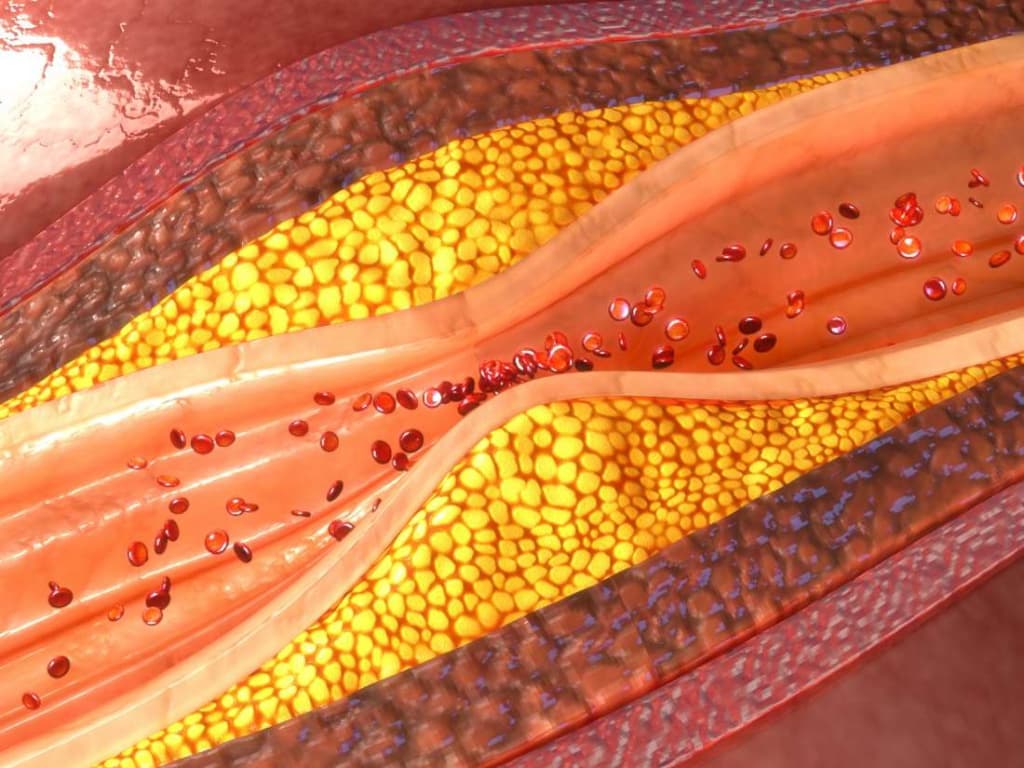
Атеросклероз (стеноз и окклюзия) сонных артерий

От инсульта ежегодно погибают или становятся инвалидами множество людей, хотя современная сосудистая хирургия позволяет предотвратить его у большинства пациентов. Только регулярная диагностика и доверие врачам позволит значительно снизить риск инсульта. Значительно проще лечить атеросклероз сонной артерии, чем ишемический инсульт и его последствия.
Причины и факторы риска
Сонные артерии парные крупные артериальные сосуды, которые кровоснабжают головной мозг в тех отделах, где расположены центры мышления, речи, личности, чувствительной и двигательной функции. Сонные артерии проходят по шее и через отверстия в черепе проникают в головной мозг.
При накоплении жировых веществ и холестерина образуется атеросклеротическая бляшка, которая сужает сонные артерии. Это уменьшает поток крови к мозгу и увеличивает риск ишемического инсульта. Инсульт происходит, когда поток крови не поступает в какие-либо отделы головного мозга. При инсульте внезапно выпадают некоторые функции мозга. Если отсутствие кровотока длится более трех-шести часов, то эти нарушения становятся необратимыми.
Почему при сужении сонной артерии развивается инсульт?
Факторы риска атеросклероза сонных артерий
Факторы риска для заболевания сонной артерии сходны с таковыми при других видах сердечно-сосудистых заболеваний. Они включают в себя:
 Клинические формы
Клинические формы
Атеросклеротические поражения сонных артерий чаще всего различаются по локализации основного процесса:
По УЗИ выделяется два основных типа атеросклеротических бляшек:
По степени сужения сонной артерии выделяют:
Жалобы и симптомы
Атеросклероз сонных артерий может протекать бессимптомно или вызывать жалобы, связанные с нарушением мозгового кровотока. Чаще всего пациенты могут жаловаться на временные нарушения функций мозга (транзиторная ишемическая атака) или стойкое их выпадение (ишемический инсульт).
Транзиторная ишемическая атака (ТИА)
При ТИА необходима неотложная медицинская помощь, поскольку невозможно предугадать, будет ли она прогрессировать в инсульт. Немедленное лечение может спасти жизнь и увеличить шансы на полное выздоровление.
Современные исследования показали, что пациенты, перенесшие ТИА имеют в 10 раз больше вероятность пострадать от обширного инсульта, чем человек, который не имел ТИА.
Ишемический инсульт имеет следующие признаки:
Ишемический инсульт и транзиторная ишемическая атака начинаются одинаково, поэтому любой ишемический инсульт можно назвать ишемической атакой, если симптомы полностью регрессируют в течение 24 часов от начала заболевания. Наличие временного промежутка между появлением симптомов инсульта и гибелью участков мозга позволяет выполнять срочную операцию по восстановлению мозгового кровотока.
Течение заболевания
Появившись, атеросклеротические бляшки уже не смогут рассосаться, но только постепенно прогрессируют. Скорость роста атерсклеротической бляшки зависит от многих факторов риска, от уровня холестерина. Всем людям старше 50 лет рекомендуется ежегодно выполнять УЗИ сонных артерий, для того, чтобы исключить развитие атеросклеротических бляшек и возникновение риска ишемического инсульта.
При развитии осложнений атеросклероза сонных артерий быстро прогрессирует дисциркуляторная энцефалопатия. Частые ТИА, а тем более ишемический инсульт, способствуют гибели части мозговой ткани и нарушению функций головного мозга. У пациентов с атеросклерозом сонных артерий нередко развивается сосудистая деменция (слабоумие).
После восстановления проходимости сонной артерии явления сосудисто-мозговой недостаточности купируются, вероятность повторных нарушений мозгового кровообращения значительно уменьшается.
Прогноз
Атеросклероз сонных артерий имеет значительный риск ишемического инсульта. При бессимптомном сужении внутренней сонной артерии более 70% риск ишемического инсульта превышает 5% в год. Если у пациента отмечались эпизоды нарушений мозгового кровообращения, то такой риск составляет уже 25% в год.
Риск ишемического инсульта при асимптомных атеросклеротических бляшках с сужением менее 70% не превышает такового у пациентов без атеросклероза.
После адекватного восстановления кровообращения по сонным артериям риск ишемического инсульта снижается более чем в 3 раза.
Преимущества лечения в клинике
Диагностика
Диагностика атеросклеротического поражения сонных артерий очень важна для профилактики ишемического инсульта. Своевременное выявление гемодинамически значимых стенозов позволяет снизить риск ишемического инсульта в 3 раза.
При осмотре сосудистым хирургом обязательно проводится выслушивание (аускультация) с обеих сторон шеи. Если при этом выслушивается грубый шум, то это свидетельствует о значимом поражении внутренних сонных артерий и требует дополнительных методов диагностики.
В обязательном порядке всем больным с подозрением на атеросклероз сонных артерий должен проводиться неврологический осмотр, чтобы исключить предшествующие поражения головного мозга.
Цели диагностики сужений сонных артерий:
Ультразвуковое исследование сонной артерии
Это неинвазивное, безболезненное исследование использует ультразвуковые волны для просмотра сонных артерий. Оно позволяет выявить атеросклеротические бляшки и тромбы и определяет степень их сужения. Доплеровское УЗИ показывает скорость потока крови по кровеносным сосудам.
Магнитно-резонансная ангиография (МРА)
Этот метод визуализации использует мощный магнит, чтобы собрать точную информацию о работе мозга и артерий. Затем компьютер использует эту информацию для создания изображения с высоким разрешением. МРА часто можно обнаружить даже небольшие бляшки в сосудах головного мозга и постинсультные очаги.
 Компьютерная томография в ангиорежиме (КТА)
Компьютерная томография в ангиорежиме (КТА)
Компьютерное томография с использованием контрастного вещества позволяет получить отчетливое изображение просвета сонных и мозговых артерий в трехмерном режиме. На компьютерной ангиографии хорошо видны атеросклеротические бляшки, тромбозы артерий, участки повреждения головного мозга. Доза рентгеновского излучения значительно меньше, чем при обычной рентгенографии.
Церебральная ангиография (каротидная ангиография)
Эта процедура считается «золотым стандартом» для визуализации сонных артерий. Эта процедура проводится через прокол в артерии, с подведением к интересующим сосудам специального катетера и введением контрастного вещества, которое хорошо видно при рентгеновском просвечивании. Ангиография позволяет точно определить показания к вмешательству на сонных артериях и выбрать необходимый метод лечения.
Подробнее о методах диагностики:
Лечение
Инновационный сосудистый центр применяет современные подходы к лечению атеросклероза сонных артерий. Мы внедрили в рутинную клиническую практику новые технологии лечения, делая профилактику инсульта максимально безопасной. В настоящее время мы отдаем предпочтение малоинвазивным методикам лечения, таким как стентирование сонных артерий и отходим от открытых операций.
Основной целью лечения при неосложненном атеросклерозе сонных артерий является профилактика дальнейшего прогрессирования атеросклеротической бляшки и сужения артерии. Для этого применяются медикаментозные препараты, снижающие уровень холестерина. Кроме того, назначаются препараты препятствующие образованию тромбов. Дозировка подбирается сосудистым хирургом, с учетом данных лабораторного обследования.
Для предупреждения развития ишемического инсульта пациент со стенозом сонных артерий должен выполнять несложные правила:
Какие препараты могут снизить риск инсульта?
Ваш врач может порекомендовать антиагрегантные препараты, такие как аспирин и клопидогрель (Плавикс), чтобы уменьшить риск инсульта, вызванного образованием тромбов. Ваш врач также может прописать лекарства для снижения уровня холестерина и артериального давления. При мерцательной аритмии может быть рекомендован препарат варфарин, чтобы уменьшить вероятность образования сгустков крови.
Хирургические вмешательства при стенозе сонных артерий
Окклюзия артерий нижних конечностей
О заболевании
Облитерирующий атеросклероз артерий нижних конечностей – заболевание, характеризующееся непрерывно прогрессирующим атеросклеротическим поражением артерий нижних конечностей, приводящее к сужению их просвета и как следствие к нарушению кровоснабжения конечности. На фоне блокирования артериального русла может произойти некроз (отмирание) тканей, кровоснабжаемых пораженной артерией. Атеросклеротическое поражение артерий без правильного лечения заканчивается гангреной и ампутацией пораженной конечности.
Факторы риска атеросклеротического поражения сосудов нижних конечностей:
Симптомы
Интенсивность проявлений атеросклеротического поражения артерий нижних конечностей зависит от скорости развития патологии. При постепенной закупорке сосудов формируется коллатеральное (окольное) кровоснабжение, которое частично компенсирует возникшее нарушение притока крови к ноге. Клинические проявления возникают при сужении просвета артерии на 70% и более. Главным симптомом является перемежающаяся хромота, характеризующаяся быстрой утомляемостью, болью (часто распирающего характера) или ощущением тяжести в мышцах нижних конечностей при ходьбе на определенное расстояние. Больному требуется остановиться и подождать какое-то время, чтобы боль стихла. По мере все большей закупорки сосуда дистанция безболевой ходьбы уменьшается и в конечном итоге боль в ноге может появляться практически с первыми шагами или даже в покое. Прочими симптомами заболевания являются бледность и сухость кожи, похолодание кожи ног, обеднение волосяного покрова, гипотрофия мышц ноги (уменьшение её в объёме). Следующей стадией необратимо прогрессирующей закупорки артерий нижних конечностей являются трофические язвы и гангрена.
Внезапная закупорка артерии становится причиной появления тяжелой симптоматики. Признаками окклюзии артерий нижних конечностей являются:
Диагностика
Подозрения на атеросклеротическое поражение сосудов ног возникают у врача после объективного обследования пациента с характерными жалобами. Ангиохирург оценивает цвет и чувствительность кожи нижних конечностей, наличие пульса выше и ниже болезненного места, скорость кровообращения в предполагаемом месте окклюзии.
Уточнить диагноз и выявить локализацию позволяет инструментальная диагностика:
Стеноз (окклюзия) сонной артерии
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Чаще всего заболевание задевает внечерепные сосуды, однако патология интракраниальных артерий также встречается. Это состояние является причиной половины клинических случаев ишемии мозгового вещества и около 30% инсультов. Различают полную и неполную обтурацию (закупорку) сосудистого просвета, которые приводят к нарушению кровоснабжения.
Почему развивается стеноз сонных артерий?
Заболевание не имеет единственной причины. Чаще всего, это совокупность факторов риска. При их длительном действии, достаточной интенсивности и склонности организма развивается болезнь. Это осложняет ситуацию, так как нет единственного фактора, который нужно устранить, чтобы скорректировать ситуацию. Нередко бывают ситуации, когда на организм действует несколько причин, по которым развивается патология. Рассмотрим возможные причины.
Тромб, прикрепленный к стенке, приводит к тромбозу. Стоит отличать это состояние от тромбоэмболии, при которой тромб смещается со своего места, продвигается дальше по сосудистому руслу и в месте сужения диаметра закупоривает его. В роли эмбола может выступить и сама бляшка.
Что еще вызывает стеноз?
Какими проявлениями сопровождается патология?
Неспецифическая симптоматика требуют от пациента и врача высокого уровня ответственности, так как необходима качественная диагностика. От постановки диагноза зависит то, насколько правильным будет лечение патологии и результат.
Диагностическая программа при заболевании
Прежде всего, необходимо своевременное начало диагностического поиска. Лучше исключить заболевание и спокойно продолжать жить, чем откладывать визит к врачу “на потом”. При симптомах, которые вызывают настороженность, необходима профессиональная медицинская помощь. Врач начинает постановку диагноза с опроса пациента и общих клинических исследований. Если есть неврологическая симптоматика, оцениваются рефлексы, чувствительность, двигательная активность, работа мышц и анализаторов. Из инструментальных методик применяются:
Функциональные пробы во время ультразвукового исследования;
Магнитно-резонансная томография головного мозга.
Современные методы лечения
Выбор метода лечения зависит от места стеноза, его протяженности, размера пораженного участка головного мозга и характера сопутствующей патологии.
Рассмотрим показания к хирургическому лечению:
перенесенные ишемические эпизоды при стенозе внутренней сонной артерии 60% и более;
отсутствие симптомов и стеноз артерии более 70%;
(ишемический инсульт с ограниченным участком поражения,)
(окклюзия, которая не имеет симптомов и подтверждена инструментально);
(высокий риск эмболии);
признаки недостатка кровотока в тканях головного мозга.
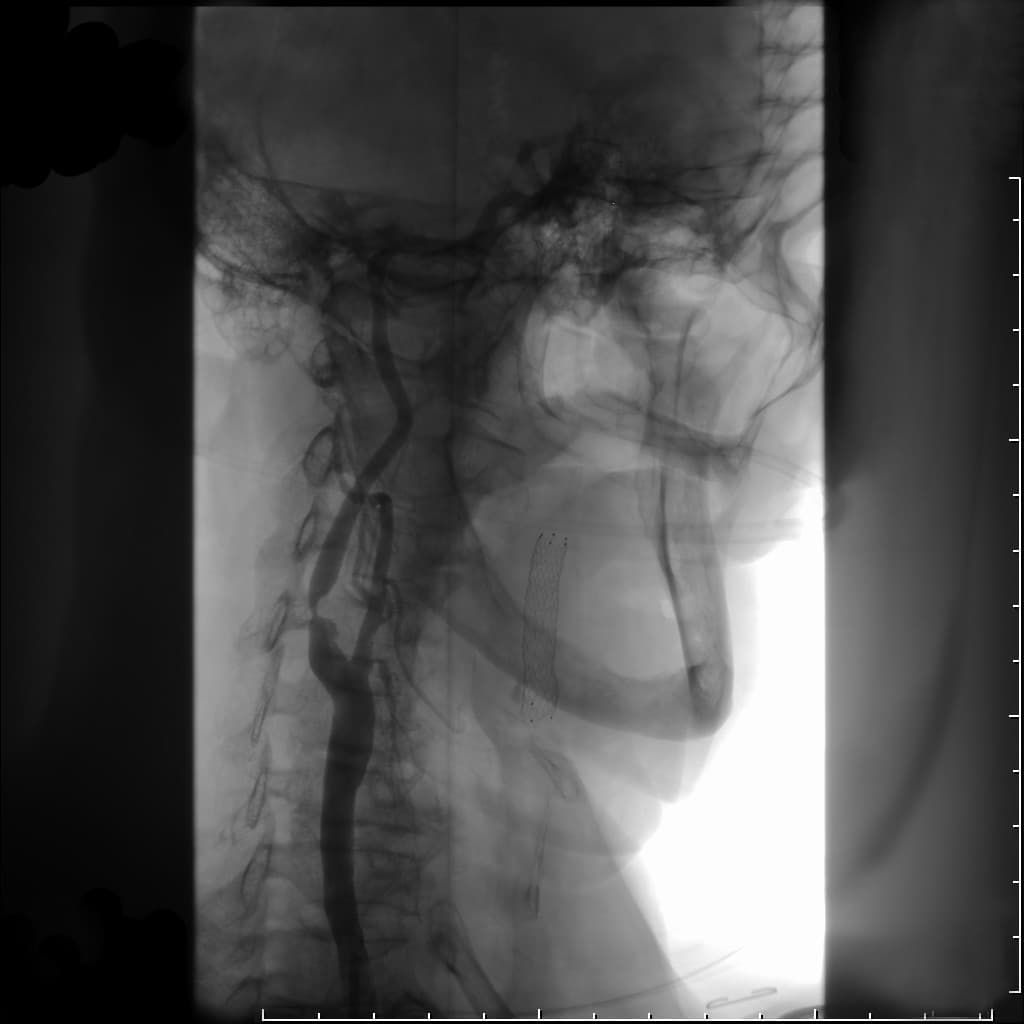 | 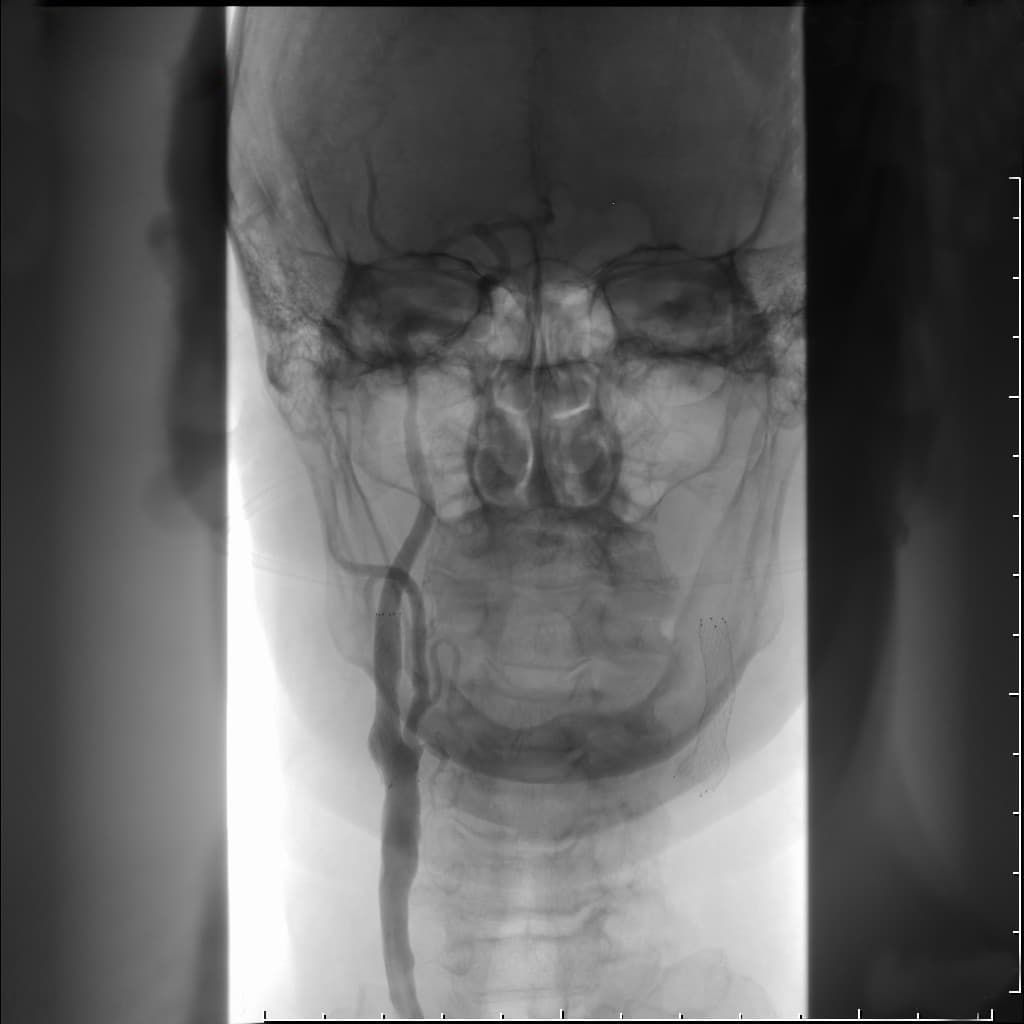 |
Выбор методики происходит после полноценного обследования пациента, с учетом сопутствующих заболеваний, возможных противопоказаний. Весь период лечения пациент находится под контролем медицинского персонала, проводятся исследования в динамике, которые отражают реакцию организма на примененные методы.
Для того, чтобы получить лечение, необходимо обратиться на консультацию к врачу. После проведенных методов диагностики и постановки точного диагноза, врач назначит дату вмешательства. В клинике есть все условия для диагностики, лечения и послеоперационного восстановления. Имеется возможность длительного наблюдения у лечащего врача. Документация и результаты исследований пациента хранятся в специальной программе и могут быть использованы в любой момент лечения.
Окклюзионные заболевания периферических артерий
Окклюзионное заболевание периферических артерий — это закупорка или сужение артерии ноги (редко руки) вследствие атеросклероза, которая приводит к снижению кровотока. Окклюзионные заболевания периферических артерий распространены среди пожилых людей, поскольку причиной окклюзии часто является атеросклероз, который с возрастом становится все более частым явлением.
Наиболее часто это заболевание развивается в артериях ног, в том числе в обеих ветвях аорты (подвздошных артериях) и магистральных артериях бедер (бедренных артериях), колен (подколенных артериях) и голеней (большеберцовая и малоберцовая артерии). Намного реже заболевание развивается в артериях плеч или рук.
Причины
Постепенное сужение артерии
Симптомы
Симптомы развиваются, когда закрывается около 70% внутреннего просвета артерии. При постепенном сужении артерии развиваются менее тяжелые симптомы по сравнению с внезапной блокадой. Внезапная полная закупорка артерии ноги или руки может вызвать сильную боль, похолодание и онемение пораженной конечности. Нога или рука становится бледной или синюшной. Пульс ниже места блокады не прощупывается.
Внезапное, резкое уменьшение притока крови к конечности требует неотложной медицинской помощи. Отсутствие кровообращения может быстро привести к потере чувствительности или параличу конечности. При длительном отсутствии кровотока ткань может погибнуть, и тогда, возможно, потребуется ампутация конечности.
Перемежающаяся хромота, наиболее распространенный симптом заболевания периферических артерий, является результатом постепенного сужения артерий ног. Симптомы представляют собой боли, носящие ноющий, схваткообразный характер или чувство усталости в мышцах, но не в суставах ног.
Перемежающаяся хромота возникает регулярно и предсказуемо при физической нагрузке, но всегда быстро исчезает после отдыха.Чаще всего боль возникает в голенях, но она также может развиваться и на разных уровнях бедер или в ягодицах, в зависимости от локализации поражения сосуда. Очень редко боль возникает в стопе.
Диагностика
Диагноз окклюзионного заболевания периферических артерий основывается на симптомах и результатах врачебного осмотра. С учетом причины заболевания и имеющихся симптомов врач может назначить следующие виды обследования:
Лечение
Лечение зависит от причины и симптомов болезни, тяжести течения, а также наличия сопутствующих заболеваний и медикаментозной терапии, получаемой по сопутствующей патологии. С учетом этого врач может назначить:
Окклюзионная болезнь периферических артерий: что мы можем сделать для пациента уже сегодня?
Национальный медицинский университет имени А.А. Богомольца, г. Киев
Окклюзионная болезнь периферических артерий нижних конечностей (ОБПА; облитерирующий атеросклероз артерий нижних конечностей) является важным и очень распространенным проявлением системного атеросклероза, которое приводит к существенному ограничению способности больных к передвижению, снижению качества их жизни и ассоциируется с высоким риском сердечно-сосудистой заболеваемости и смертности [1]. Следует отметить, что согласно современному определению, приведенному в практическом руководстве Американской коллегии кардиологов (ACC) и Американской ассоциации сердца (AHA) (2005), под термином ОБПА понимают атеросклеротическое поражение не только артерий нижних конечностей, но и других периферических сосудов, в частности артерий, кровоснабжающих внутренние органы (за исключением коронарных артерий) и головной мозг [2]. Распространенность ОБПА повышается с возрастом, и у лиц старших возрастных групп без сопутствующей эндокринной патологии, по данным отдельных эпидемиологических исследований, колеблется в достаточно широких пределах (от 2,5% в группе лиц в возрасте моложе 65 лет до 18,8% в группе лиц в возрасте старше 70 лет), составляя в среднем около 12% [1, 3, 4, 8]. Прогноз у па-циентов с ОБПА нижних конечностей в целом неблагоприятен: среди пациентов с перемежающейся хромотой (ПХ) уровень смертности составляет 3–5% в год, среди больных с критической ишемией нижних конечностей — более 20% в год [13].
Как установить диагноз ОБПА, или как часто вы измеряете пациентам АД на ногах?
К сожалению, в условиях реальной клинической практики все еще отмечается гиподиагностика ОБПА. Казалось бы, настороженность практикующих врачей относительно кардио- и цереброваскулярной патологии, в основе которой лежит атеросклероз (ишемическая болезнь сердца (ИБС), инфаркт миокарда, ишемический инсульт), и так достаточно высока. Действия специалистов здравоохранения, направленные на ее профилактику, своевременную диагностику, адекватное лечение и реабилитацию пациентов, уже увенчались значительным успехом, особенно в развитых странах. Удивительно, но ОБПА, в основе развития которой лежит тот же системный атеросклеротический процесс, пока, к сожалению, не стала предметом столь пристального внимания практикующих врачей первичного звена здравоохранения. Вместе с тем ее медико-социальная значимость никак не меньше — это коварное заболевание, многие годы протекающее субклинически, как само по себе существенно снижает качество жизни больных и характеризуется высокими показателями инвалидизации и смертности, так и является очень точным «маркером» высокого риска основных кардио- и цереброваскулярных событий (фатального и нефатального инфаркта миокарда, ишемического инсульта). Характерно, что относительный риск сердечно-сосудистой смерти при ОБПА не зависит от наличия у пациентов проявлений коронарной или цереброваскулярной недостаточности [9, 10]; тяжесть ОБПА тесно коррелирует с риском острого инфаркта миокарда, ишемического инсульта и сосудистой смерти [2, 11].
Между тем диагностика ОБПА не представляет существенных трудностей и фактически доступна любому врачу! Важнейшим критерием установления диагноза ОБПА и показателем выраженности этого заболевания является так называемый лодыжечно-плечевой индекс (ЛПИ, ankle-brachial index — ABI) — соотношение систолического артериального давления (САД), определенного на лодыжке (на a. dor-salis pedis и задней большеберцовой артерии), и САД на руке (на плечевой артерии). Для определения ЛПИ врач может использовать как обычный аппарат для измерения АД, так и аппарат УЗИ. Важно помнить, что измерение САД на обеих ногах и оценку ЛПИ следует проводить после 10-минутного отдыха пациента в положении лежа. В норме ЛПИ составляет 0,91–1,30; клинический диагноз ОБПА нижних конечностей может быть установлен при снижении этого показателя
Вход для специалистов здравоохранения
Если Вы являетесь специалистом здравоохранения, в качестве подтверждения нажмите «ВХОД», чтобы начать работу.
 Клинические формы
Клинические формы Компьютерная томография в ангиорежиме (КТА)
Компьютерная томография в ангиорежиме (КТА)