Опухоль придатка яичка
Опухоли придатка яичка относятся к редким онкологическим заболеваниям. Болезнь возникает и прогрессирует у молодых мужчин в возрасте до 35 лет. В течение длительного времени заболевание может протекать бессимптомно. В Юсуповской больницы созданы все условия для лечения пациентов, страдающих раком придатка яичка;
Сложные случаи рака придатка яичка обсуждаются на заседании Экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории. Ведущие онкологи коллегиально вырабатывают тактику лечения пациентов.
Причины и виды опухолей придатка яичка
Точная причина возникновения рака придатка яичка не установлена. Учёные предполагают, что опухолевый процесс развивается под воздействием следующих провоцирующих факторов:
Большинство новообразований придатка яичка развиваются из герминогенных клеток и называются герминоклеточными опухолями. Их разделяют на 2 основных типа: семиному и несеминомные опухоли. Эти новообразования имеют разные характеристики и отличаются по способности к распространению, применяемым методам лечения.
Семинома, при которой герминогенные клетки превращаются в злокачественные на ранней стадии своего развития, более чувствительна к лучевой терапии. Несеминомные опухоли растут и распространяются быстрее, чем семинома. Они бывают нескольких типов:
В случае если опухоль состоит из клеток семиномы и несеминомной опухоли, её лечат как несеминомное образование.
Возникает из клеток зародышевого эпителия семенных канальцев. Представляет собой мягкое новообразование с плотными включениями, на разрезе – имеет бело-серый цвет. Атипичные формы сопровождаются появлением некрозов, склонны к быстрому росту. Опухоль отличается агрессивным течением, довольно рано дает метастазы. Поражает практически всё яичко, оставляя лишь небольшой участок здоровой ткани под белочной оболочкой. Обнаруживается в 40% случаев всех опухолей яичка. После лечения может возникать вновь.
В состав тератомы входят рудиментарные органы или их части, волосы, хрящи, зубы, железы и другие ткани. Это потенциально злокачественные образования, которые протекают достаточно легко. Не возникают повторно после удаления, не дают метастазов, не приводят к развитию опухолевой интоксикации и кахексии.
Самой злокачественной и агрессивной опухолью является хорионэпителиома. Быстро растёт и метастазирует, захватывая новые участки. Имеет склонность к кровоизлияниям и деструктивному росту в глубину тканей.
Эмбриональноклеточный рак обнаруживается в 30% случаев всех опухолей яичка. Отличается быстрым ростом, рано даёт метастазы. После удаления нередко опухоль возникает вновь.
Симптомы рака придатка яичка
На ранней стадии рак придатка яичка не проявляется никакими признаками, а пациент может и не догадываться о наличии в его организме злокачественной опухоли. При прощупывании яичка в области придатка можно определить наличие небольшого плотного образования. Его размеры варьируют от нескольких миллиметров до 2-3см, поверхность бугристая. Сначала пациент не обращает внимания на такое новообразование, однако с течением патологического процесса возникают следующие симптомы:
На начальных этапах кожа мошонки не изменена. При больших размерах новообразования пациент испытывает дискомфорт при ходьбе, половом акте, боль в мошонке, отдающую в промежность и пах. При метастазировании опухоли по лимфатическим сосудам возникают такие симптомы:
Злокачественные опухоли придатка яичка могут привести к бесплодию у мужчин. Его причиной является не только механическое сдавление семявыносящих протоков, но и изменение химического состава спермы. Учёные считают, что опухоль повышает местную температуру в мошонке, что губительно действует на сперматозоиды. При раке яичка повышается концентрация антиспермальных антител. Сперматозоиды склеиваются и теряют подвижность, что существенно уменьшает вероятность благополучного оплодотворения яйцеклетки.
Диагностика рака придатка яичка
Выявить опухоль придатка яичка можно с помощью самообследования. Урологи рекомендуют всем мужчинам в возрасте от 15 до 40 лет не менее одного раза в месяц проводить самостоятельное обследование половых желез. Особенно внимательными к своему здоровью должны быть мужчины из группы риска (с отягощённой наследственностью, страдающие крипторхизмом). Самообследование проводится согласно алгоритму:
Лучше проводить самообследование после душа, когда мошонка находится в расслабленном состоянии. В норме яичко достаточно плотное, но не слишком твёрдое. Сзади от мужской половой железы хорошо прощупывается семенной канатик. У большинства мужчин правое яичко располагается выше левого. Во время обследования мужчина не должен испытывать дискомфорта или болезненных ощущений.
При появлении любого образования в яичке, увеличении размеров одного из семенников, боли при пальпации следует обратиться к урологу. В Юсуповской больнице работают врачи высокой квалификации, которые прошли специальную подготовку в ведущих отечественных и зарубежных урологических центрах.
При осмотре уролог обращает внимание на состояние кожных покровов, выявляет наличие покраснения или отёка мошонки. Врач проводит ручное обследование яичек, обращая внимание на их размер и симметричность, выявляет патологические образования. Раннюю диагностику рака придатка яичка проводят с помощью определения уровня следующих онкомаркеров:
В норме в крови мужчин эти вещества не выявляются или обнаруживаются в минимальной концентрации. Появление онкомаркеров с высокой вероятностью указывает на наличие злокачественного процесса. Контроль маркеров рака яичка помогает вовремя выявить рецидив болезни. Основным методом диагностики опухолей придатка яичка является ультразвуковое исследование (УЗИ). При проведении ультразвукового исследования врач может не только обнаружить опухоль, но и отличить её от других патологических образований в мошонке.
При любом изменении эхоструктуры яичка врачи-сонологи исключают злокачественную опухоль. Первоначально новообразование обычно располагается по задней части яичка. В течение длительного времени форма и объём яичка могут не изменяться. Семинома, лимфома характеризуется гипоэхогенной структурой опухоли с наличием мелких беспорядочных внутренних эхосигналов. Гиперэхогенные новообразования представлены тератомой, эмбриональной карциномой, хорионэпителиомой. Иногда врачи выявляют смешанные структуры. При распаде, кровоизлиянии или внутренней кисте на УЗИ видна жидкость в пределах опухоли. Киста также встречается при тератомах. Доброкачественная опухоль выглядит как локальное поражение с чёткими ровными контурами, злокачественная – как массивное, разрушающее паренхиму новообразование с неправильными очертаниями. Для уточнения диагноза, выявления метастазов проводят компьютерную или магнитно-резонансную томографию, ПЭТ-КТ. Рентгенологическое исследование применяется для поиска отдалённых метастазов. По показаниям в Юсуповской больнице проводится рентгенография лёгких, сцинтиграфия костей. Выявить метастазы опухоли яичек помогает компьютерная томография.
Лечение рака придатка яичка
Единственный способ избавиться от злокачественной опухоли придатка яичка – операция. Объём хирургического вмешательства зависит от типа новообразования, возраста пациента и наличия сопутствующей патологии. Стандартным оперативным вмешательством при злокачественных новообразованиях придатка яичка является удаление железы – орхофуникулэктомия. Семенники удаляют до начала лучевой и химиотерапии. При тяжёлом состоянии пациента и множественных метастазах предварительно проводят химиотерапию.
Операция проводится под общим обезболиванием через паховый доступ. Уролог удаляет яичко вместе с семенным канатиком. Материал направляет на гистологическое исследование. В сложных случаях, когда установить точный диагноз до операции не удалось, гистологию выполняют в экстренном порядке – в течение ближайших 15-30 минут. По результатам исследования объём оперативного вмешательства может быть расширен.
Применение цитостатиков и иных препаратов, которые подавляют рост атипичных клеток, проводится при развитии злокачественного новообразования и выявлении отдалённых метастазов. Дозировку лекарственных средств и длительность терапии врачи Юсуповской больницы определяют индивидуально в каждом случае в зависимости от стадии заболевания, возраста пациента и локализации метастатических очагов.
Лучевое облучение проводят при семиномах. Другие злокачественные новообразования яичка плохо поддаются лучевой терапии. В большинстве случаев облучение проводят после удаления яичка, но по показаниям радиологи могут изменить схему лечения.
Если мужчина в будущем планирует стать отцом, перед началом химиотерапии производят забор и заморозку спермы. В последующем биологический материал размораживают и используют для искусственной инсеминации. При выявлении рака придатка яичка у молодых мужчин рекомендуется провести биопсию здорового семенника. После операции обязательно проводят контрольное исследование онкомаркеров. Анализ выполняют через 7 дней и далее каждые 7-14 дней до нормализации показателей.
Прогноз при доброкачественных новообразованиях придатка яичка благоприятный. Иссечение опухоли позволяет избавиться от проблемы. Вторая половая железа полностью справляется со сперматогенезом и синтезом гормонов. Удаление одного яичка не сказывается на сексуальной активности мужчины, не препятствует отцовству и не нарушает качество жизни. Если во время операции хирурги вынуждены изъять яичко, в последующем в мошонку можно установить протез.
Прогноз при злокачественных опухолях придатка яичка зависит от стадии заболевания, наличия метастазов и уровня онкомаркеров. Появление множественных метастазов является неблагоприятным признаком. Лечение эффективней в начальных стадиях заболевания. По этой причине, если вы выявили уплотнение на семеннике, записывайтесь на приём.
Доброкачественные опухолевидные образования придатков матки (кисты, гидросальпинкс) – виды, симптомы, диагностика и лечение
1. Новообразования в придатках матки
К придаткам матки относят фаллопиевы(маточные) трубы, яичники и систему связок.Новообразования, – различные кисты и опухоли, – на этих органах могут быть источником боли и причиной многих неприятных явлений, однако могут быть и бессимптомными (обнаруживаются гинекологом при очередном осмотре или специалистом УЗИ при обследовании, назначенном по другому поводу).
Любое объемное образование такого рода может быть доброкачественным или злокачественным; возможно также перерождение первого во второе, поэтому к диагностированной кисте или опухоли следует отнестись со всей серьезностью и не оставлять без лечения.
2. Виды и симптомы
Из доброкачественных новообразований придатков матки наиболее распространена т.н. кистома яичников – способная к дальнейшему росту и перерождению опухоль на ножке, через которую осуществляется ее питание и васкуляция (кровоснабжение). Как правило, лишь при достижении кистомой достаточно больших размеров появляются симптомы давления на соседние органы: дизурические и диспептические явления. Наличие ножки является вторым, после риска перерождения, показанием для удаления кистомы, поскольку всегда есть вероятность перекручивания, полного или частичного сдавления кровеносных сосудов ножки и дальнейшего ее некроза.
Симптоматика в этом случае:
В таком состоянии к врачу надо обращаться немедленно (вплоть до вызова «Скорой», если симптоматика развилась ночью), поскольку промедление чревато перитонитом и иными жизнеугрожающими осложнениями.
По своей клеточной структуре кистомы и опухоли яичников, – цистаденома, папиллома, аденофиброма и смешанные формы, – делятся на множество классов и типов, далеко не полный перечень которых выглядит так:
Основные симптомы (по частоте встречаемости):
Отдельно следует сказать о патологическом скоплении транссудата (жидкости, обычно желтоватого цвета) в фаллопиевой трубе. Такое явление носит название гидросальпинкс и развивается из-за наличия спаек на слизистой оболочке труб вследствие воспалительных заболеваний, венерических инфекций и т.п. Наиболее общим симптомом гидросальпинкса является «тянущая» боль внизу живота; иногда жидкость находит выход через влагалище – в виде обильных выделений. Как и кистомы или опухоли, гидросальпинкс не является безобидной аномалией, он чреват внематочной беременностью, непроходимостью труб и, соответственно, бесплодием. Кроме того, скапливающийся транссудат опасен для эмбриона на самых ранних стадиях развития, резко снижает вероятность успешного экстракорпорального оплодотворения, сам по себе становится очагом инфекции, вызывает растяжение и дисфункцию маточной трубы.
3. Диагностика заболевания
Оценку локализации, границ и вида новообразования позволяют сделать следующие диагностические методики:
4. Лечение болезни
В большинстве случаев показано хирургическое вмешательство, объем которого полностью определяется клинической ситуацией (вплоть до экстирпации матки с придатками). Однако, при наличии выбора предпочтение в настоящее время всегда отдается малоинвазивным, щадящим методам с использованием эндоскопической техники. Прогноз обычно благоприятный, практикуемые методики эффективны и хорошо отработаны.
Гидросальпинкс в некоторых случаях лечат консервативно: иммунокорректорами, физиотерапией, продувкой труб (газом или водой), при острой инфекции назначают антибиотическую терапию. Однако, наиболее эффективным способом восстановления проходимости труб является лапароскопическая операция.
Заболевания 
Жалобы и симптомы 
Диагностика 
Наши цены 
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Доброкачественные опухоли яичников
Доброкачественные опухоли яичников – группа патологических дополнительных образований овариальной ткани, возникающих в результате нарушения процессов клеточной пролиферации и дифференцировки. Развитие доброкачественной опухоли яичника может сопровождаться болями в животе, нарушением менструальной и репродуктивной функций, дизурией, расстройством дефекации, увеличением размеров живота. Диагностика доброкачественных опухолей яичников основывается на данных влагалищного исследования, УЗИ, определении опухолевых маркеров, МРТ, лапароскопии и др. исследований. Лечение опухолей яичников оперативное в целях восстановления специфических женских функций и исключения малигнизации.
Общие сведения
Доброкачественные опухоли яичников являются острой проблемой гинекологии, поскольку довольно часто развиваются у женщин детородного возраста, вызывая снижение репродуктивного потенциала. Среди всех образований яичников доброкачественные опухоли составляют около 80%, однако многие из них склонны к малигнизации. Своевременное выявление и удаление овариальных опухолей крайне актуально в плане профилактики рака яичников.
Причины развития доброкачественных опухолей яичников
Вопрос о причинности доброкачественных опухолей яичников остается дискуссионным. Различные теории рассматривают в качестве этиологических моментов гормональную, вирусную, генетическую природу овариальных опухолей. Считается, что развитию доброкачественных опухолей яичников предшествует состояние гиперэстрогении, вызывающее диффузную, а затем и очаговую гиперплазию и пролиферацию клеток. В развитии герминогенных образований и опухолей полового тяжа играют роль эмбриональные нарушения.
К группам риска по развитию доброкачественных опухолей яичников относятся женщины с высоким инфекционным индексом и преморбидным фоном; поздним менархе и нарушением становления менструальной функции; ранним климаксом; частыми воспаления яичников и придатков матки (оофоритами, аднекситами), первичным бесплодием, миомой матки, первичной аменореей, абортами. Доброкачественные опухоли яичников нередко бывают ассоциированы с наследственными эндокринопатиями – сахарным диабетом, заболеваниями щитовидной железы, носительством ВПЧ и вируса герпеса II типа.
Классификация
Согласно клинико-морфологической классификации доброкачественных опухолей яичников выделяют:
По признаку гормональной активности дифференцируют гормонально неактивные и гормонпродуцирующие доброкачественные опухоли яичников. Последние из них могут быть феминизирующими и верилизирующими.
Симптомы доброкачественных опухолей яичников
К ранним и относительно постоянным симптомам доброкачественных опухолей яичников относятся тянущие, преимущественно односторонней боли с локализацией внизу живота, не связанные с менструацией. Могут наблюдаться поллакиурия и метеоризм в результате давления опухоли на мочевой пузырь и кишечник. На этом фоне пациентки нередко отмечают увеличение размеров живота.
По мере своего роста доброкачественные опухоли яичников обычно образуют ножку, в состав которой входят связки артерии, лимфатические сосуды, нервы. В связи с этим нередко клиника манифестирует с симптомов острого живота, обусловленного перекрутом ножки опухоли, сдавлением сосудов, ишемией и некрозом. У четверти пациенток с доброкачественными опухолями яичников наблюдается нарушение менструального цикла, бесплодие. При фибромах яичников могут развиваться анемия, асцит и гидроторакс, которые регрессируют после удаления опухолей.
Феминизирующие опухоли способствуют преждевременному половому созреванию девочек, гиперплазии эндометрия, дисфункциональным маточным кровотечениям в репродуктивном возрасте, кровянистым выделениям в постменопаузе. Вирилизирующие доброкачественные опухоли яичников сопровождаются признаками маскулинизации: аменореей, гипотрофией молочных желез, бесплодием, огрубением голоса, гирсутизмом, гипертрофией клитора, облысением.
Диагностика
Доброкачественные опухоли яичников распознаются с учетом данных анамнеза и инструментальных обследований. При гинекологическом исследовании определяется наличие опухоли, ее локализация, величина, консистенция, подвижность, чувствительность, характер поверхности, взаимоотношения с органами малого таза. Проведение ректовагинального исследования позволяет исключить прорастание опухоли в смежные органы.
Трансабдоминальное УЗИ и трансвагинальная эхография в 96% случаев позволяют дифференцировать доброкачественные опухоли яичников от миомы матки, воспалительных процессов в придатках. В нетипичных случаях показано проведение компьютерной и/или магнитно-резонансной томографии.
При обнаружении любых опухолевых процессов в яичниках производится определение опухолевых маркеров (СА-19-9, СА-125 и др.). При нарушениях менструального цикла или постменопаузальных кровотечениях прибегают к проведению раздельного диагностического выскабливания и гистероскопии. Для исключения метастатических опухолей в яичники по показаниям выполняются гастроскопия, цистоскопия, экскреторная урография, ирригоскопия, колоноскопия, ректороманоскопия.
Диагностическая лапароскопия при доброкачественных опухолях яичников обладает 100%-ной диагностической точностью и нередко перерастает в лечебную. Истинные доброкачественные опухоли яичников дифференцируют с ретенционными кистами яичников (последние обычно исчезают в течение 1-3-х менструальных циклов самостоятельно или после назначения КОК).
Лечение доброкачественных опухолей яичников
Обнаружение доброкачественной опухоли яичника является однозначным показанием к ее удалению. Хирургическая тактика в отношении доброкачественных опухолей яичников определяется возрастом, репродуктивным статусом женщины и гистотипом образования. Обычно вмешательство заключается в удалении пораженного яичника (оофорэктомии) или аднексэктомии. У пациенток репродуктивного возраста допустимо выполнение клиновидной резекции яичника с экстренной гистологической диагностикой и ревизией другого яичника.
В перименопаузе, а также при двусторонней локализации доброкачественных опухолей яичников или подозрении на их малигнизацию удаление придатков производится вместе с удалением матки (пангистерэктомия). Доступом выбора при доброкачественных опухолях яичников в настоящее время является лапароскопический, позволяющий уменьшить операционную травму, риск развития спаечного процесса и тромбоэмболии, ускорить реабилитацию и улучшить репродуктивный прогноз.
Профилактика
Доказано, что длительный прием монофазных КОК обладает профилактическим действием в отношении доброкачественных опухолей яичников. Для исключения нежелательных гормональных изменений, важно, чтобы подбор контрацепции осуществлялся только специалистом-гинекологом. Кроме того, отмечено, что у пациенток с реализованной генеративной функцией, доброкачественные опухоли яичников развиваются реже. Поэтому женщинам настоятельно не рекомендуется прерывание беременности, в особенности первой.
Также известно, что женщины, перенесшие гистерэктомию или перевязку маточных труб, имеют меньшие риски развития опухолей яичников, хотя данный протективный механизм остается невыясненным. Определенное значение в профилактике доброкачественных опухолей яичников отводится достаточному употреблению растительной клетчатки, селена и витамина А. В качестве мер скрининга доброкачественных опухолей яичников выделяют регулярные гинекологические осмотры и УЗИ малого таза.
Что такое рак яичников? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ильина А. А., онколога-гинеколога со стажем в 11 лет.
Определение болезни. Причины заболевания
Рак яичников (ovarian cancer ) — это злокачественная опухоль, которая возникает из-за бесконтрольного роста клеток в ткани яичников. Как правило, поначалу протекает бессимптомно и даёт о себе знать только на поздних стадиях. Может проявляться такими неспецифическими симптомами, как боль, вздутие живота, слабость, потеря веса и др.
Причины рака яичников (этиология)
Основные причины развития эпителиального рака яичника хорошо известны. К ним относятся:
Симптомы рака яичников
Эти симптомы вызывает не только рак яичников, но и другие болезни. Заподозрить злокачественную опухоль можно, если подобные проявления:
Патогенез рака яичников
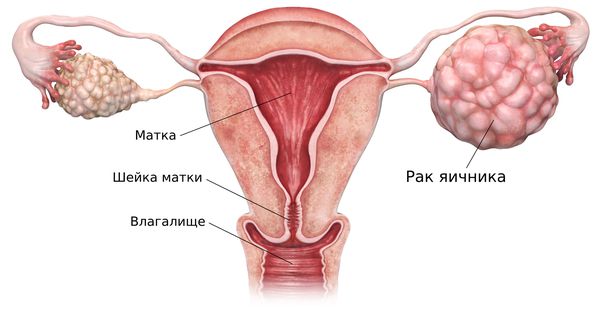
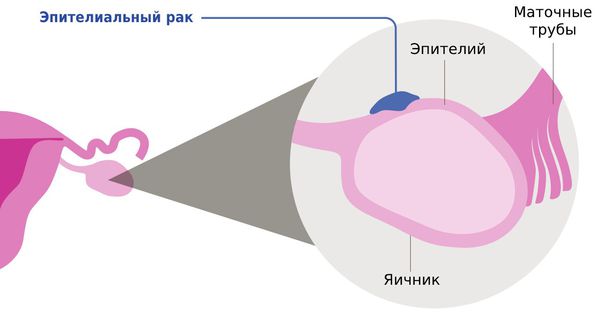
Яичники — это небольшой парный орган, расположенный по обе стороны от матки. В них созревают яйцеклетки и вырабатываются гормоны — эстрогены и прогестероны.
Опухолевые клетки принципиально отличаются от здоровых по трём аспектам:
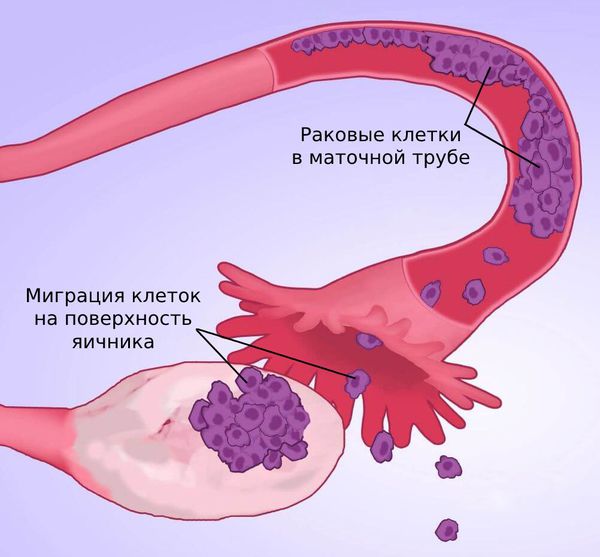
Имплантация опухолевых клеток по брюшине называется канцероматозом. Обычно брюшина выделяет немного жидкости, омывающей внутренние органы. Её избыток самостоятельно всасывается, но при канцероматозе этот процесс нарушается и жидкость скапливается, приводя к асциту. Зачастую это нарушение является одним из первых признаков болезни.
Аналогичным образом может поражаться плевра, выстилающая грудную полость. Это приводит к плевриту — скоплению жидкости вокруг лёгких. Но развитие асцита и плеврита является лишь косвенным признаком поздних стадий рака яичника.
Классификация и стадии развития рака яичников
Типы рака яичников
Выделяют три степени дифференцировки: G1, G2 и G3. Самая неблагоприятная — G3. Она указывает на быстрый рост опухоли.
Сейчас всё чаще выделяют только два класса: low grade (G1 и G2) и high grade (G3).
Классификация рака по виду клеток очень сложна из-за большого разнообразия: существует более ста видов опухолей. Чаще всего встречается эпителиальный рак. Он составляет более 80 % всех злокачественных опухолей яичников. Его подразделяют на четыре основных подтипа:
Несмотря на разделение, все четыре подтипа часто лечатся схожим образом, но отличаются по прогнозу.
Стадии рака яичников
Стадия рака определяется по двум системам: классификации FIGO (Международной федерации гинекологии и акушерства) и классификации AJCC (Объединённого американского комитета по раку). Обе системы опираются на три ключевых аспекта — TNM:
Исходя из этого, выделяют четыре стадии рака. Чем больше стадия, тем хуже прогноз.
Стадию рака обычно определяют дважды:
Со временем опухоль может прорасти в другие органы или появиться снова после полного излечения (чем меньше стадия рака, тем ниже вероятность рецидива). В этом случае установленная раньше стадия меняться не будет — к диагнозу добавится термин «прогрессирование» или «рецидив» с указанием места развития опухоли.
Осложнения рака яичников
При постепенном росте опухоли может нарушиться её питание. Кровеносные сосуды сдавливаются, что ведёт к омертвению опухоли, которое чаще всего сопровождается нестерпимой болью. Такое осложнение требует немедленного хирургического вмешательства.
Также постепенный рост опухоли может осложниться разрывом новообразования. Для него характерны схожие симптомы, но, помимо нестерпимой боли, возникает кровотечение.
Злокачественные опухоли яичника могут увеличиваться до 30 – 40 см, их ограничивает только размер брюшной полости. Со временем новообразования могут прорасти или сдавить соседние органы. При сдавлении мочевого пузыря у пациента учащается мочеиспускание, при сдавлении прямой кишки возникают запоры или учащается стул. При прорастании опухоли в органы малого таза в моче или стуле может появиться кровь.
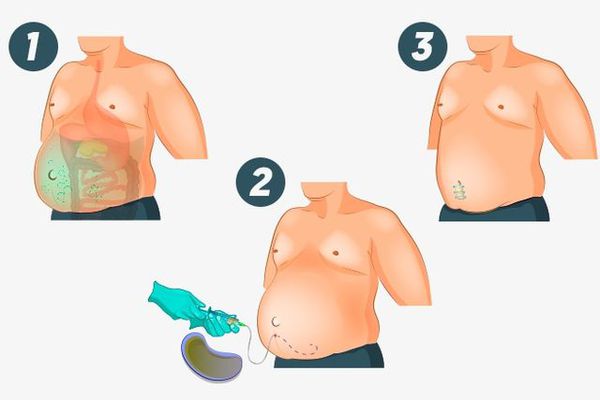
Если опухоль поражает брюшину (ткань, выстилающую брюшную полость), в животе скапливается избыток жидкости, т. е. развивается асцит. Единственным адекватным лечением в этом случае является химиотерапия. Но асцит не проходит быстро, поэтому иногда проводят хирургическую эвакуацию — лапароцентез. Процедура несложная, занимает около 10 минут и проводится под местной анестезией.
Единственным показанием к лапароцентезу является напряжённый асцит. Он сопровождается болью в пояснице, живот раздувается, как барабан, из-за затруднённого дыхания пациент вынужден находиться в полусидячем положении.
Диагностика рака яичников
Перед лечением проводятся инструментальные тесты. К ним относятся:
Онкомаркеры
Помимо перечисленных, применяются онкомаркеры Са 19-9, ингибин, ХГЧ, ЛДГ и АФП. Их повышение может указать на конкретный тип рака.
Оценивать нужно все результаты обследования. Изолированная интерпретация того или иного теста может стать причиной ошибочного заключения. Если у пациентки нет симптомов рака яичника, то сдавать анализы на онкомаркеры нецелесообразно.
Гистологическое исследование
Перед лечением нужно подтвердить диагноз, т. е. обнаружить опухолевые клетки. Сделать это можно двумя способами:
Принципиально важен уровень специалиста, который тестирует полученный материал. Исследовать фрагмент опухоли или жидкость должен патолог, который специализируется в сфере онкологии.
Лечение рака яичников
Обычно план лечения включает операцию и химиотерапию. Чаще этим занимается онкогинеколог, но иногда к лечению подключается врач-химиотерапевт — он занимается только лекарственной терапией.
Хирургическое лечение рака яичников
Универсального способа борьбы с раком яичника не существует.
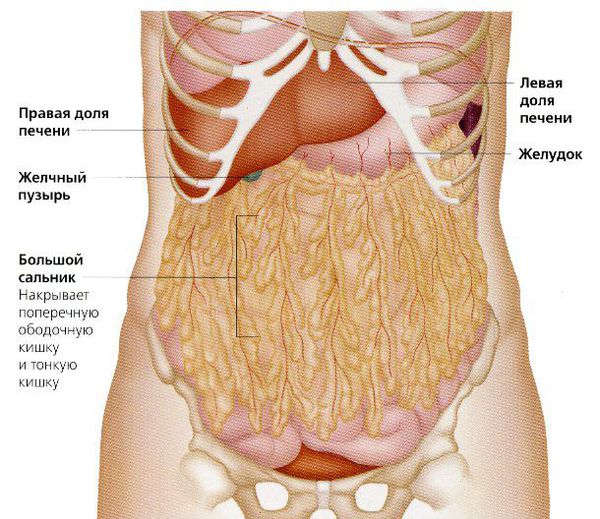
Стандартным минимальным объёмом операции считается удаление матки, яичников, маточных труб и большого сальника. И хотя полное удаление опухоли может снизить качество жизни пациентки, оно увеличивает продолжительность жизни.
Врач не всегда наверняка знает, как именно распространился рак, поскольку точность инструментальных методов диагностики, на которые он полагается при планировании лечения, ограничена.
На объём операции влияет размер опухоли, её локализация и распространение. Важным фактором также является возраст пациентки и её желание забеременеть после лечения. Например, у молодых пациенток с первой стадией рака можно выполнить органосохранные хирургические вмешательства.
Химиотерапия при раке яичников
Вот несколько современных препаратов:
Лучевая терапия не относится к основным методам лечения рака яичников, но иногда может с успехом применяться.
Прогноз. Профилактика
Прогноз зависит от стадии рака: чем она больше, тем хуже вероятный сценарий. Также на прогноз влияет тип опухоли, т. е. вид клеток, из которых она развивается. Высокодифференцированные опухоли (G1), близкие по строению к тканям яичника, растут медленнее остальных и лучше поддаются химиотерапии.
Предупредить развитие рака яичников можно несколькими способами. Если на такие факторы риска, как возраст или наследственность, повлиять нельзя, то другие можно проконтролировать, например избыточный вес, питание, курение, приём чистых эстрогенов.
Комбинированные оральные контрацептивы помогают снизить риск развития болезни на 50 %. Их рекомендуют принимать не меньше 5 лет. Чем дольше пациентка будет пользоваться такими препаратами, тем меньше вероятность заболеть раком яичников. Профилактический эффект сохраняется даже после их отмены.
Профилактические операции. Лигирование (перевязка) маточных труб и удаление матки снижают риск развития рака яичников, но эксперты сходятся во мнении, что такие операции должны выполняться по медицинским показаниям, а не ради профилактики. Единственная группа пациентов, чьи профилактические операции будут оправданы, — это женщины с мутациями в генах, кодирующих наследственный рак.
Вопрос о проведении профилактических операций в России ещё не урегулирован, поэтому пациентки пока не могут их сделать даже при желании и подтверждённых рисках развития рака.