Опухолевые маркеры
Опухолевые маркеры (онкомаркеры) – особые вещества, которые во многих (но не во всех!) случаях вырабатываются клетками опухоли в процессе их жизнедеятельности. Кроме того, они могут выделяться нормальными клетками организма в ответ на присутствие опухолевых клеток. Онкомаркеры могут обнаруживаться в крови, моче, стуле, опухолевой ткани и других средах (жидкостях) организма. На данный момент обнаружено и внедрено в клиническую практику большое количество опухолевых маркеров. Некоторые из них могут повышаться только при определенных видах злокачественных новообразований, другие – при многих разновидностях опухолей.
Для чего используются онкомаркеры?
В онкологии определение концентрации опухолевых маркеров используется в следующих целях:
Необходимо подчеркнуть некоторые недостатки этого диагностического теста. Опухолевые маркеры в небольшом количестве могут вырабатываться здоровыми клетками вне присутствия злокачественных клеток клеток. Колебания их концентрации в пределах нормальных значений не является свидетельством наличия какой-либо онкологической патологии. Повышение концентрации онкомаркеров и выход её за пределы нормальных значений может быть обусловлен наличием неопухолевых заболеваний. К примеру, β-ХГ может повышаться при беременности, а АФП – при неопухолевых заболеваниях печени, например, вирусных гепатита.
Как определяется концентрация опухолевых маркеров?
Наиболее часто для определения их концентрации используется венозная кровь пациента. Практически во всех случаев эту процедуру производят перед началом лечения и, если выявляется её повышение, лечащий врач принимает решение использовать ли этот метод в дальнейшем. Если концентрация онкомаркеров используется для оценки эффективности лечения, то заборы крови для этого анализа выполняют регулярно, например каждые 2 курса лечения.
Какие онкомаркеры используются в настоящее время?
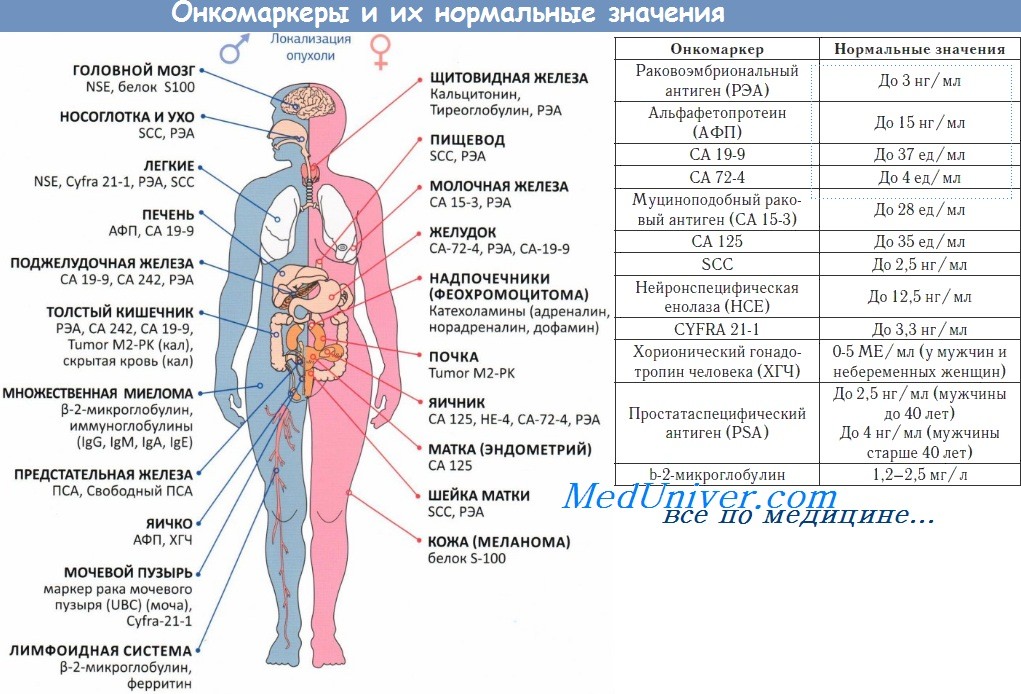
На современном этапе развития медицины известно множество веществ, которые вырабатываются опухолевыми клетками. В таблице ниже представлена информация по наиболее часто используемым онкомаркерам.
| Онкомаркер | Заболевание | Для чего используется |
| Альфафетопротеин (АФП) | Рак печени; Герминогенные опухоли яичка (рак яичка) или яичников | В процессе диагностики – концентрация АФП может повышаться при данных заболеваниях; оценка эффективности лечения рака печени; определение стадии, прогноза у пациентов с герминогенными опухолями, оценка эффективности лечения. |
| Бета-хорионический гонадотропин человека (β-ХГЧ) | Хорионкарцинома; Герминогенные опухоли яичка (рак яичка) или яичников | определение стадии, прогноза течения заболевания, оценка эффективности лечения. Помимо крови для анализа может быть использована моча |
| Бета-2-микроглобулин (β2M) | Множественная миелома; Хронический лимфолейкоз | Определение прогноза и оценка эффективности лечения. Помимо крови для анализа может быть использована моча и спинно-мозговая жидкость |
| Простат-специфический антиген (ПСА) | Рак предстательной железы | Диагностика заболевания, оценка эффективности лечения, раннее выявление рецидивов |
| СА19-9 | Злокачественные опухоли желудочно-кишечного тракта: Рак поджелудочной железы, желчного пузыря и желчевыводящих путей, рак желудка, рак толстой кишки | Оценка эффективности лечения |
| СА-125 | Рак яичников, рак маточной трубы, первичный рак брюшины | Диагностика, оценка эффективности лечения, ранняя диагностика рецидивов |
| HE-4 | Рак яичников, рак маточной трубы, первичный рак брюшины | Диагностика, оценка эффективности лечения, ранняя диагностика рецидивов |
| Кальцитонин | Медуллярный рак щитовидной железы | Диагностика заболевания, оценка эффективности лечения, раннее выявление рецидивов |
| Раковый эмбриональный антиген (РЭА) | Рак толстой кишки и некоторые другие опухоли | Оценка эффективности лечения, диагностика рецидивов |
| ЛДГ | Герминогенные опухоли яичка (рак яичка) и яичников, лимфомы, лейкозы, меланома, нейробластома | Оценка стадии, прогноза течения заболевания и оценка эффективности лечения |
| Хромогранин А (ХгА) | Нейроэндокринные опухоли | Диагностика заболевания, оценка эффективности лечения, раннее выявление рецидивов |
| Нейрон-специфическая енолаза (НСЕ) | Мелкоклеточный рак легкого; Нейробластома | Диагностика заболевания, оценка эффективности лечения |
| Цитокератин 21-1 | Рак легкого | Выявление рецидивов |
| Фибрин/Фибриноген | Рак мочевого пузыря | Определение концентрации в мочеи используется для выявления рецидивов и оценки эффективности лечения |
| Иммуноглобулины | Множественная миелома; Макроглобулинемия Вальденстрема | Диагностика заболевания, оценка эффективности лечения, выявление рецидивов |
| СА15-3, СА27.29 | Рак молочной железы | В настоящее время используются редко, в некоторых случаях применяются для оценки эффективности лечения |
Можно ли сдать кровь для того чтобы «провериться на рак»?
Идея диагностика и раннего выявления рака при помощи анализа крови выглядит крайне привлекательной – процедура анализа крови (или других сред организма) на онкомаркеры является простой в исполнении, дешевой, широко доступной и сопряженной с минимальными рисками вмешательства. Кроме того, это занимает мало времени, что удобно как для врача, так и для пациента. После того, как было показано, что объем опухолевой массы коррелирует с концентрацией опухолевых маркеров этой проблеме было посвящено множество исследований. Их целью было выяснить подходят ли онкомаркеры для скрининга на онкологические заболевания.
Любой диагностический тест характеризуются двумя характеристиками: чувствительностью и специфичностью.
Чувствительность – способность диагностического теста выявлять людей, у которых есть заболевание и не «пропускать» больных людей. Высокочувствительный тест будет выявлять большинство людей у которых есть заболевание, при этом возможны и ложно-положительные результаты, что означает положительный результат теста, когда в действительности заболевания нет. При использовании высокочувствительного, но низкоспецифичного теста (см. ниже) положительный результат теста будет означать не наличие заболевания, но необходимость «прицельного» обследования с целью его исключения. С другой стороны, если тест недостаточно чувствительным он может не выявить заболевания у человека (ложноотрицательный результат), у которого уже есть рак, что может привести к поздней диагностике.
Специфичность – вероятность того, что тест не приведет к ложноположительному результату – что у пациента с положительным результатом теста действительно есть заболевание. Если тест недостаточно специфичен он может дать положительный результат в отсутствие опухоли, что может привести к тому, что здоровый человек будет подвергнут ненужным обследованиям.
Хороший скрининговый тест, подходящий для раннего выявления опухолей, должен обладать высокой чувствительностью и специфичностью. К сожалению, опухолевые маркеры не отвечают таким высоким требованиям. На ранних стадиях опухолевого процесса их концентрация, как правило, остается низкой и определение онкомаркеров приводит к ложноотрицательным результатам. Повышение уровня онкомаркеров может быть вызвано неопухолевыми причинами, что также приводит к дополнительным трудностям в диагностике.
Тем не менее, опухолевые маркеры используются в некоторых случаях в процессе диагностики. Так, при выявлении новообразований в яичниках часто возникают диагностические трудности, связанные с тем, что биопсия этого органа, как правило, не производится. С целью отделения доброкачественных новообразований от злокачественных опухолей яичников разработан диагностический алгоритм ROMA, который на основании определения соотношения онкомаркеров HE-4 и CA-125 позволяет с достаточно высокой точностью определить вероятность наличия рака яичников.
Таким образом, определение концентрации онкомаркеров является широко применяемым диагностическим тестом в онкологии, однако не стоит забывать про ограничения этого метода. Само по себе повышение концентрации онкомаркеров не является диагнозом, равно как и нормальная концентрация опухолевого маркера не исключает диагноз рака. В некоторых случаях концентрация опухолевых маркеров остается нормальной даже на поздних стадиях рака. Кроме того, на ранних стадиях опухолевого процесса, концентрация онкомаркеров может не выходить за пределы нормальных значений. Результаты любых обследований должны быть интерпретированы лечащим врачом.
Опухолевые маркеры, что, зачем и почему
Опухолевые маркеры, иногда называемые онкомаркеры — это биологические вещества, которые вырабатываются самой раковой тканью или организмом в ответ на рост рака. Они могут обнаруживаться в самой ткани, поступать в кровь, выделяться с мочой и другими жидкостями организма.
Сегодня представление об опухолевых маркерах расширилось. Есть новые типы тестов, которые ищут изменения в генетическом материале (ДНК) человека. Набрана уже целая база о связи подобных изменений с определенными видами рака и она постоянно пополняется. Подобные исследования помогают определить вероятность развития рака, направить лечение, обнаружить рак на ранней стадии.
Например, исследование генетических маркеров BRCA1,2 в прогнозе рака молочной железы и яичников у женщин.
Хотя тесты на опухолевые маркеры представляют полезную информацию, они не предназначены для самодиагностики и самостоятельной оценки результатов.
Ограничения использования онкомаркеров
Как результат – определение опухолевых маркеров дает только дополнительную информацию и рассматривается вместе с другими тестами.
Как используются опухолевые маркеры
Исследуют их вместе с другими тестами и процедурами. Только в этом случае они имеют значение и преследуются три цели:
Скрининг и ранняя диагностика рака
Нет уникального и универсального опухолевого онкомаркера. Это значит, что ни один маркер не покажет 100% выявляемости истинно положительных результатов теста среди всех раковых больных. В группе здоровых людей тесты на опухолевые маркеры не дают 100% истинно отрицательных результатов, т.е. могут быть положительны при других состояниях.
Поэтому исследования онкомаркеров не очень подходят для скрининга населения в целом.
Однако некоторые из них могут быть использованы для скрининга людей с высоким риском. Высокий риск может быть связан с сильным семейным анамнезом (наличие сходных раковых заболеваний у близких родственников) или с наличием специфических факторы риска для конкретного рака (например, язвенная болезнь желудка и рак желудка). Из широко распространенных, это исследование генетических мутаций BRCA у женщин с семейным анамнезом по раку молочной железы или определение уровня ПСА у мужчины, чьи брат или отец имеют рак предстательной железы.
Запомните:
Диагностика онкологического заболевания
У человека с симптомами и жалобами, подозрительными на наличие рака, можно использовать опухолевые маркеры, чтобы обнаружить его и отличить от других состояний с похожими симптомами.
Клинические сигналы онкоопасности, при отсутствии связи с какой-либо возможной причиной и не являющиеся проявлением какого-либо заболевания:
Диагностика стадии рака
Если у человека действительно есть рак, опухолевые маркеры помогают определить распространился ли рак (метастазировал) к другим тканям и органам и в какой степени. Из-за того, что онкомаркеры чаще связаны не с органом, а с гистологическим типом опухолей (аденогенный рак, плоскоклеточный рак), невозможно судить о локализации первичной опухоли только по их уровню.
Определение прогноза и выбора лечения
Некоторые опухолевые маркеры могут быть использованы, чтобы определить, насколько агрессивным может быть рак или какое лечение может быть эффективным против рака человека. Это растущая область исследований, особенно в области генетики, а также иммуногистохимии опухолевых тканей.
Определение эффективности лечения и выявление рецидивов
Опухолевые маркеры используются для контроля эффективности лечения, особенно при распространенных формах рака.
Если уровень онкомаркера падает, лечение работает; если он остается повышенным, необходимы корректировки.
Если он остается повышенным после операции, есть вероятность, что не весь рак был удален. Однако следует помнить, что из-за других состояний уровень опухолевых маркеров также может колебаться.
Если он повышен до лечения, низкий после лечения, а затем начинает расти со временем, вероятно, рак возвращается.
Схема использование онкомаркеров
Наиболее информативные опухолевые маркеры для злокачественных опухолей основных локализаций
Рак молочной железы: СА15–3, РЭА, СА19–9, СА72–4 2
Рак яичников:
Что показывают онкомаркеры
Онкомаркеры – это органические вещества (белки), количество которых увеличивается при развитии раковых клеток в организме человека. Что показывают онкомаркеры? Количество данных веществ помогает выявить наличие злокачественных опухолей и провести контроль эффективности лечения. Онкомаркеры позволяют диагностировать рак на ранних сроках и примерно определить нахождение опухолевого образования.
Что показывают онкомаркеры и как правильно сдавать анализ

• узнать входит ли пациент в зону риска;
• примерно выявить пораженный орган;
• заподозрить рецидив онкологии;
При получении результатов анализа на онкомаркеры особое внимание стоит обратить:
• на повышенные показатели;
• на вид повышенного онкомаркера.
Изменения в показателях говорят, что в организме человека присутствуют отклонения от нормы, в том числе это могут быть прогрессирующие раковые клетки. Основным преимуществом анализа является то, что онкомаркеры показывают наличие онкологического заболевания на ранних сроках, что очень важно для эффективности лечения.
Правила сдачи анализа:
— кровь сдают из вены натощак, исключая прием пищи за 8 часов до процедуры;
— анализ проводится до 11 часов утра;
— за три дня до сдачи анализа прекращают прием алкоголя и вредной пищи, снижают физические нагрузки;
— в день анализа запрещено курить и принимать лекарственные средства;
— сдавая анализ на ПСА, воздерживаются от половой связи в течение семи дней.
Онкомаркеры обнаруживают в крови, моче детей, молодых, взрослых и пожилых пациентов. В большинстве случаев такой анализ показывает наличие раковых клеток на полгода раньше, чем другие методы диагностики.
Важно, что онкомаркеры показывают даже малейшие изменения и помогают решить следующие задачи:
1. Прослеживание эффективности терапии, что позволяет в некоторых случаях сменить схему лечения или поменять препараты.
2. Отслеживание рецидивов новообразования, слежение за появлением новых метастаз. Это поможет начать вовремя повторное лечение и не упустить болезнь.
3. Анализ поможет решить, какие методы терапии стоит использовать.
4. Онкомаркер помогает оценить, насколько орган поражен раковыми клетками, степень прогрессирования, что способствует подбору более адекватной схемы лечения.
5. Анализ помогает оценить, как проходит ремиссия и сделать прогноз продолжительности жизни пациента.
Кому и когда необходим анализ

• после сильных нервных перенапряжений;
• при проживании в неблагоприятных экологических условиях;
• при других обстоятельствах, которые могут стать причиной заболевания онкологией.
Чаще делать скрининговые тесты рекомендуют людям:
• с поставленным диагнозом;
• с пролеченной злокачественной опухолью;
• при первичном обнаружении новообразования;
• перед и после операции;
• во время проведения курса терапии.
Вылечившимся рекомендуют проверять уровень онкомаркеров в течение 3-х лет после того, как лечение окончено:
1. Первый год – каждый месяц.
2. Второй год – 1 раз в два месяца.
3. Третий год – 1 раз в три месяца.
Последующие годы сдают анализ каждые полгода. Перед скрининговыми действиями пациент должен посетить врача- онколога, который выяснит, на какие маркеры надо сдавать анализ.
Норма: до 10 нг/мл. Что показывают онкомаркеры АФП? Патологические результаты анализа могут указывать на онкологические заболевания:
— печени;
— желудочно-кишечного тракта;
— яичников;
— яичек;
— почек.
На точность теста могут оказать влияния заболевания:
• сахарный диабет;
• многоплодная беременность;
• гепатит;
• почечная недостаточность.
Низкие показатели у беременной женщины могут говорить о риске патологии плода.

Норма: до 6,3 нг/мл. Небольшое увеличение норм РЭА определяется у курильщиков. При высоких показателях маркера есть риск новообразований в следующих органах:
— пищеварительный тракт;
— молочная железа;
— простате;
— печени;
— легких.
Анализ РЭА рекомендуют проводить, если были замечены:
• одышка, беспричинный кашель;
• появление видимой опухоли;
• хроническая усталость;
• необоснованный упадок сил;
• потливость;
• длительное повышение температуры тела;
• снижение веса;
• появление новых родинок;
• понижения аппетита или полное нежелание есть с приступами тошноты и рвоты;
• нарушения в работе пищеварительного тракта.
CA 125
Этот онкомаркер является показателем рака яичника.
Норма: от 0 до 30 МЕ/мл. Показания вне нормы говорят об онкологии:
— женских половых органов;
— дыхательных органов;
— ЖКТ.
CA 15-3
Маркер новообразований в молочной железе.
Норма: от 9,2 до 38 Ед/л. Что показывают онкомаркеры если показатель завышен? Как правило, это подозрение на рак:
• молочной железы;
• пищеварительного тракта;
• печени;
• органов дыхания.
Также это может указывать на воспалительную патологию в районе желчевыводящих органов и развитие аутоиммунных нарушений.
CA 19-9
Маркер характерен для патологии ЖКТ.
Нормой является: от 0 до 37 Ед/мл. Превышение нормы в большинстве случаев указывает на новообразования в:
• желчном пузыре;
• поджелудочной железе;
• печени;
• органах, пищеварительного тракта.
CA 72-4
Дает исчерпывающую информацию при саркоме желудка, яичников, легких.
Норма: до 6,7 Ед/мл. Высокие значения указывают на то, что развиваются раковые клетки в:
• матке;
• желудке;
• молочных железах;
• яичниках;
• поджелудочной железе;
• печени.
CYFRA 21-1
Показывает на рак мочевого пузыря, легких. Анализ на CYFRA 21-1 в большинстве случаев назначается совместно с РЭА.
• мочеполовой системе;
• органах дыхания.
Повышенный онкомаркер (ПСА)
ПСА является белком, который выделяет предстательная железа. Онкомаркер поможет определить опухоль простаты, аденому. Анализ применяют для контроля проводимой терапии.
Норма: до 4,1 нг/л. Если норма превышена, то онкомаркеры показывают наличие злокачественной патологии в простате. Специалисты рекомендуют представителям мужского пола после 50 лет сдавать анализ на простат-специфический антиген ежегодно. Это поможет выявить заболевания предстательной железы на ранних сроках, что упростит терапию и сделает ее максимально эффективной.
Чтобы правильно подготовиться к анализу, необходимо:
• за 10 часов отказаться от употребления питания, рекомендуют чистую, негазированную воду, остальные напитки исключают;
• два дня надо придерживаться диеты;
• не стоит заниматься спортом и максимально нагружать себя несколько дней.
• семь дней не проявлять половую активность.
Диагностика на ПСА необходима:
• при диагностировании аденомы простаты;
• при контроле эффективности назначенной терапии;
• при выявлении рака на первой стадии.
Повышенный онкомаркер ПСА может быть не только при онкозаболеваниях, но и в других случаях:
— наличие аденомы простаты;
— проблемы с потенцией;
— если есть нарушения в процессе мочеиспускания;
— во время долгой езды на велосипеде по плохой дороге.
Очень важно знать, что небольшие отклонения показателей онкомаркеров могут говорить о доброкачественных процессах в организме человека, например, о воспалении. Повышенный онкомаркер не может говорить о 100% наличии онкологии, а дает информативный повод продолжить углубленное обследование больного. Проводить скрининговый тест на все виды маркеров не стоит, просто надо обратиться к специалисту и он уже решит, какие анализы необходимы.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Что такое опухолевые маркеры
Злокачественные опухоли продуцируют особые белки, которые могут быть обнаружены в кровяном русле и могут служить своеобразными маркерами как самого факта наличия опухоли, так и в некоторых случаях ее размеров. Специфические опухолевые маркеры, как правило, являются химерными белковыми продуктами, связанными со злокачественным преобразованием, при котором онкоген обычно транслоцируется и сливается с активным промотором отдельного гена.
Определение опухолевых маркеров играет заметную роль в диагностике таких заболеваний, как рак семенников и гермогенный рак яичников, хориокарцинома и гепатома. В идеале опухолевый маркер должен обладать следующими свойствами:
1. Опухоль определенного типа должна всегда продуцировать конкретный маркер. К сожалению, большинство маркеров не обладает этим свойством. При тератобластомах а-фетопротеин (АФП) и хорионический человеческий гонадотропин (ХГЧ) присутствуют в сыворотке 75% больных, а ХЧГ обнаруживается почти при всех хориокарциномах. Кроме карциноэмбрионального антигена (КЭА) и кислой фосфатазы, почти все другие маркеры не могут служить для точного определения стадии развития заболевания.
2. Маркер должен позволять точно определять массу опухоли. Это свойство характерно для b-субъединицы ХГЧ и АФП при гермогенных опухолях и в меньшей степени для простато-специфичного антигена (ПСА) при раке простаты. Степени развития колоректального рака, продуцирующего КЭА, и рака яичников, продуцирующего СА-125, также могут определяться по уровню содержания в плазме крови соответствующих маркеров. Множество других видов рака продуцируют свои специфические маркеры либо в крайне малых количествах, либо слишком интенсивно, чтобы их концентрацию можно было привязать к стадии развития заболевания.
3. Маркер должен продуцироваться при рецидивах заболевания или при метастатическом росте. Одна из основных областей использования маркеров в диагностике — ранее обнаружение рецидивов заболевания. Так, при тератомах возникновение рецидивов всегда сопровождается ростом содержания в плазме либо ХЧГ, либо АФП, даже если первичная опухоль продуцирует оба этих маркера. Маркер-негативные рецидивы (при первично-позитивной опухоли) встречаются крайне редко. Аналогично, повышение уровня КЭА, ПСА или СА-125 является клиническим доказательством наличия рецидивов рака кишечника, простаты или яичников соответственно.

4. Опухоль должна поддаваться терапевтическому воздействию. Если опухоль не поддается лечению, в раннем обнаружении рецидивов мало смысла. Например, рецидивы рака поджелудочной железы практически неизлечимы и их ранняя диагностика просто ставит пациента перед фактом. В противоположность этому, повышение уровня АФП или ХЧГ при тератомах является четким сигналом к проведению полного исследования для назначения соответствующего последующего лечения, которое во многих случаях может оказаться успешным.
5. Маркер должен легко детектироваться и быть специфичным к данному заболеванию. Некоторые маркеры, такие как АФП и ХЧГ (а-субъединица), практически не обнаруживаются в организме, если в нем не присутствует опухоль. В то же время следует отметить, что уровень АФП может возрастать в период беременности и при некоторых заболеваниях печени. Уровень КЭА может возрастать как при колоректальном раке и раке поджелудочной железы, так и при воспалительных заболеваниях кишечника. Повышение уровня КЭА было также зарегистрировано у курящих людей.
Введение в клиническую практику чувствительных методов радиоиммунологического анализа сделало определение уровней АФП и ХЧГ стандартной процедурой при диагностике гермогенных раков и гепатом. И наоборот, содержание некоторых пептидных гормонов (например, антидиуретического гормона (АДГ)) чрезвычайно трудно оценить количественно.
6. В идеале методика определения маркера должна быть достаточно чувствительна, а анализы должны быть относительно дешевыми, чтобы их можно было использовать в мониторинге больших групп населения. Рак яичника, как правило, обнаруживается уже на запущенных неоперабельных стадиях, и смертность от него выше совокупной смертности от раков матки и шейки матки. В этих условиях использование маркера СА-125 может стать обещающим подходом для всеобщей диспансеризация населения.
Примеры опухолевых маркеров представлены в таблице. Некоторые из них уже нашли свое применение в клинической практике и потому требуют более подробного рассмотрения.
Видео онкомаркеры в норме и при раке
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «Онкология»