Первые признаки пневмонии: симптомы и причины
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
Другие факторы риска включают в себя:
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Комментарий эксперта
Какие особенности у коронавирусной пневмонии?
Бактериальная пневмония отличается от пневмонии, вызванной коронавирусной инфекцией. Ковидная возникает после контакта с больным COVID-19, бактериальная развивается как осложнение заболевания, например, в результате переохлаждения, ОРВИ. Бактериальная обычно односторонняя, а коронавирусная – чаще всего двухсторонняя. Для ковидной пневмонии характерна высокая температура, быстрое нарастание дыхательной недостаточности часто при отсутствии кашля, в то время как бактериальная обычно протекает с невысокой температурой и сильным кашлем с мокротой. Коронавирусную пневмонию выявляют по характерному КТ-феномену – наличию в периферических отделах легких затемнений по типу матового стекла.
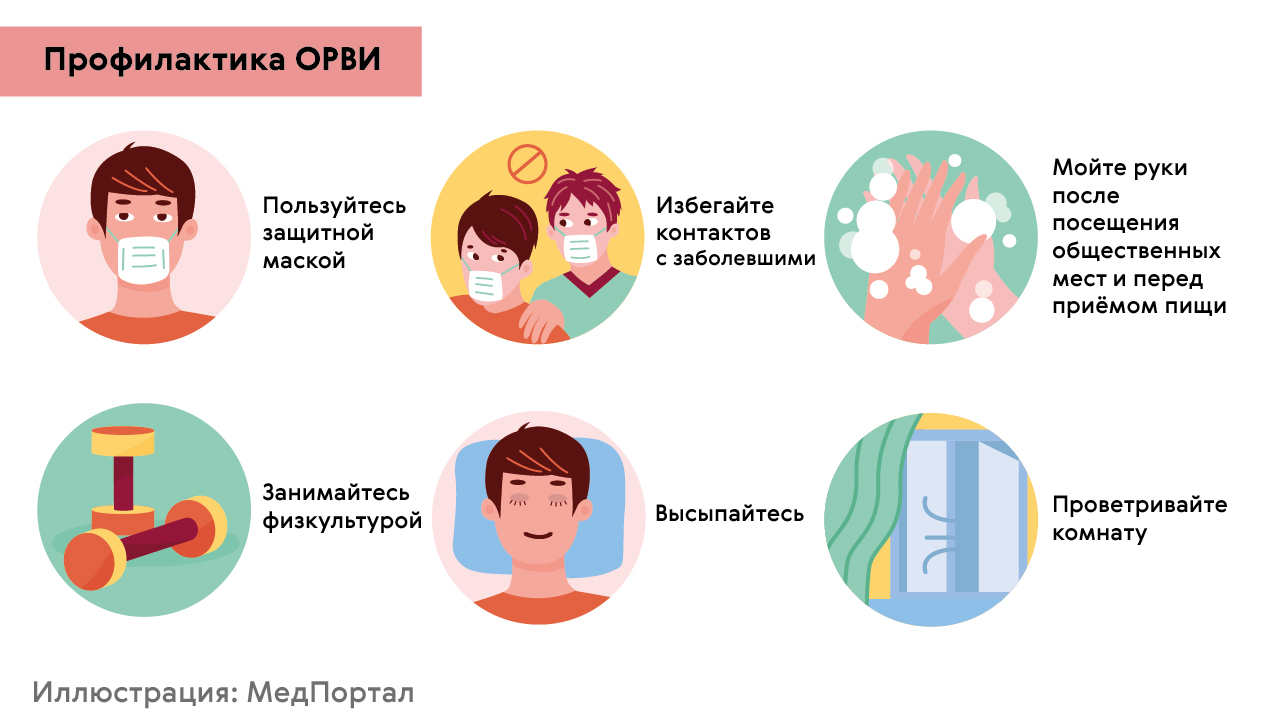
Профилактика пневмонии
Чтобы помочь предотвратить пневмонию:
Оглавление:
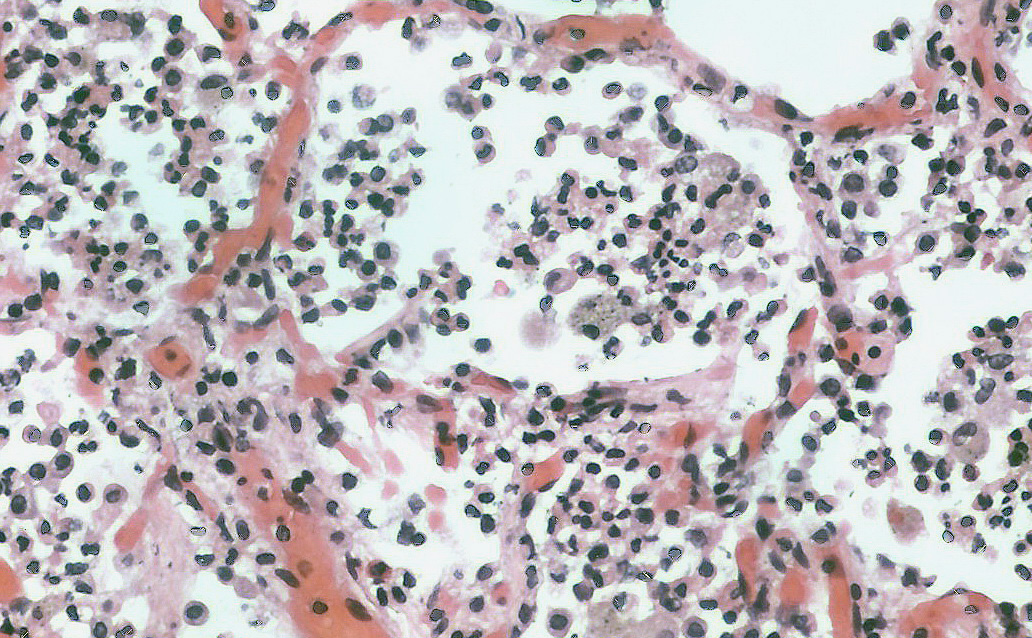
Пневмония, или воспаление легких – острое локальное воспаление легочной ткани инфекционного характера. Чаще поражаются респираторные отделы легких – альвеолы, бронхиолы. Воспаление может затрагивать интерстициальную ткань, однако в современной классификации его относят к альвеолитам.
В России ежегодно пневмонию диагностируют примерно у 1,5 млн человек. В группе болезней органов дыхания на воспаление легких приходится 50 % летальных исходов. В среднем смертность от заболевания составляет 21 случай на 100 тыс. жителей. Среди всех причин смертности воспаление легких находится на 5 месте после сердечно-сосудистых патологий, онкологических заболеваний, травм и отравлений.
Чаще других риску развития пневмонии подвержены дети до двух лет и люди старше 65 лет. Вероятность летального исхода выше у людей пожилого возраста, имеющих сопутствующие заболевания.
Возбудители болезни
В большинстве случаев пневмония вызывается инфекционными агентами – бактериями, вирусами, грибками.
Бактериальная пневмония находится на первом месте по частоте случаев. Чаще всего ее вызывают грамположительные организмы: пневмококки (40-60 % случаев), стафилококки и стрептококки (от 2 до 5 %). К грамотрицательным бактериям, провоцирующим возникновение воспаления легких, относятся палочки (кишечная, гемофильная), протеи, легионеллы.
Неинфекционные причины
Воспаление легких может развиваться вследствие воздействия аллергенов, токсичных веществ, радиации (в основном, после лучевой терапии у больных с онкопатологией), на фоне травм и ожогов, попадания в дыхательные пути инородных частиц.
Сопутствующие факторы
Виды пневмонии
Классификация заболевания проводится по разным критериям.
По характеру течения выделяют острую пневмонию (до 3 недель) и затяжную (до 2 месяцев). Заболевание может иметь легкую, среднюю или тяжелую степень течения.
В зависимости от того, развилась ли болезнь самостоятельно, или на фоне другой патологии, ее делят на первичную и вторичную. Также выделяют аспирационные, посттравматические, постожоговые, постинфарктные воспаления легких.
Пневмония может быть односторонней и двухсторонней. По степени поражения ее разделяют на:
Пневмонии делят на внебольничные, внутрибольничные (госпитальные) и атипичные.
Внебольничные (амбулаторные, или домашние) – возникают вне лечебного учреждения. Они могут вызываться инфекционными возбудителями на фоне нормального или сниженного иммунитета либо развиваться вследствие аспирации дыхательных путей.
Госпитальные пневмонии делятся на ранние, которые развиваются в срок до 5 суток пребывания больного в стационаре, и поздние, развивающиеся не ранее шестых суток госпитализации. Они, как правило, имеют тяжелое течение и устойчивы к антибиотикотерапии. Подразделяются на аспирационные, вентиляционные (после длительного нахождения на ИВЛ), цитостатические (вследствие приема препаратов химиотерапии) и воспаления легочной ткани, развивающиеся после пересадки органов.
Атипичные пневмонии вызываются нетипичными возбудителями (простейшие, вирусы) и имеют отличную от традиционного воспаления легких клиническую картину.
Осложнения заболевания
Симптомы воспаления легких
Основные признаки типичной пневмонии, вызванной бактериями, – резкое повышение температуры, продуктивный кашель с обильным выделением мокроты, в которой часто появляется примесь гноя. Боль в грудной клетке присутствует при вовлечении в процесс одной или нескольких долей легких, при очаговом поражении болевого синдрома нет или он возникает очень редко. При массивной площади поражения присоединяется одышка.
Атипичный вариант заболевания характеризуется постепенным началом, кашель может быть сухим, без отделения мокроты. Присутствуют симптомы со стороны других органов: головная боль, боли в мышцах, боль и першение в горле, общая слабость. Начало атипичной пневмонии может протекать без температуры (часто такие случаи отмечаются при воспалении легких, вызванном covid-19), однако она, как правило, поднимается при развитии заболевания.
Обращаться к врачу следует при первых признаках заболевания – повышении температуры, кашле, ухудшении общего состояния. При обращении за медицинской помощью на первой стадии развития воспаления и правильном подборе терапии течение болезни будет легче, а риск развития осложнений – ниже.
Лечением пневмонии, если оно проходит в стационаре, занимается врач-пульмонолог. В поликлинике больные, как правило, обращаются к терапевту, который при необходимости направляет их к узким специалистам.
Заразность болезни
Теоретически можно говорить о том, что воспаление легких – заразное заболевание, так как оно вызывается бактериями и вирусами. Однако практически невозможно заболеть им просто находясь рядом с человеком, которому уже поставлен этот диагноз.
Во-первых, заболевание вызывается микроорганизмами, постоянно находящимися во внешней среде, и с которыми люди так или иначе контактируют в повседневной жизни. Для того чтобы при этом человек заболел, должны присутствовать и другие факторы – ослабленный иммунитет, нахождение в закрытых непроветриваемых помещениях, вредные привычки, плохое питание.
Во-вторых, микробы, вызвавшие воспаление легких у одного человека, не обязательно спровоцируют его же у другого. При контакте с больным можно заболеть другим респираторным заболеванием, например бронхитом или ОРВИ.
В-третьих, заразность микробов наиболее высока, когда они находятся в верхних дыхательных путях и выделяются при незначительном кашле, чихании. Воспалительный процесс в легких развивается при преодолении возбудителями первичной защиты и наличии сопутствующих факторов, вирулентность бактерий и вирусов при этом снижается.
Таким образом, больные с воспалением легких не представляют большей опасности для окружающих, чем пациенты с обычным респираторным заболеванием. Их не помещают в инфекционные стационары или отдельные боксы, за некоторыми исключениями, например, в случае с ковидной пневмонией. Однако во всех ситуациях не стоит пренебрегать соблюдением разумных мер безопасности и ограничением контактов здоровых людей с больным.
Лечение пневмонии
Диагноз заболевания ставится на основе жалоб пациента, общего осмотра, аускультации легких, данных рентгеновских снимков, компьютерной или магнитно-резонансной томографии. Пациенту назначают общий анализ крови и мочи, бакпосев мокроты.
Затяжная пневмония
Затяжная пневмония — острое воспаление в легочной ткани, при котором, по клинико-рентгенологическим данным, пневмонический инфильтрат разрешается медленно, в удлиненные сроки (свыше 4-6 недель). В отличие от хронического воспаления легких, затяжная пневмония обычно завершается выздоровлением пациента. Около 30% острых пневмоний принимают затяжной характер течения. Причинами этого могут служить хроническая интоксикация или ослабленное состояние организма, нерациональная антибиотикотерапия, сопутствующее нарушение дренажной функции бронхов, пожилой возраст и недоношенность, осложненное течение острой пневмонии. Лечебный алгоритм при затяжной пневмонии складывается из тщательно подобранной рациональной антибиотикотерапии, обязательного восстановления дренажной функции бронхов, общеукрепляющего и иммунокоррегирующего лечения.
МКБ-10
Общие сведения
Затяжная пневмония — острое воспаление в легочной ткани, при котором, по клинико-рентгенологическим данным, пневмонический инфильтрат разрешается медленно, в удлиненные сроки (свыше 4-6 недель). В отличие от хронического воспаления легких, затяжная пневмония обычно завершается выздоровлением пациента. Около 30% острых пневмоний принимают затяжной характер течения.
Причины затяжного течения пневмонии
Основная роль в развитии затяжной пневмонии принадлежит снижению иммунного ответа организма, включающего в себя изменения со стороны специфических и неспецифических факторов защиты: понижение активности Т и В-лимфоцитов, уменьшение синтеза интерферонов, подавление комплемента и фагоцитоза, нарушение активности макрофагов. В результате противоинфекционная защита организма слабеет, что способствует затяжному, вялому разрешению воспалительного очага в легком.
Причинами, приводящими к затяжному течению пневмонии, служат:
Классификация
Затяжные пневмонии могут развиваться как при очаговом, так и при сегментарном остром воспалении легких. Воспалительный очаг при затяжной пневмонии может локализоваться в одном сегменте (сегментарная пневмония), захватывать несколько сегментов одной доли легкого (полисегментарная пневмония) или всю долю (долевая пневмония).
Полисегментарная пневмония может быть односторонней и поражать отдельные сегменты в разных долях одного легкого, либо двусторонней и поражать сегменты в разных долях сразу обоих легких. Чаще всего затяжная пневмония локализуется в сегментах нижней и средней доли правого легкого, нижней доле левого легкого, а также язычковых сегментах верхних долей легких.
Симптомы затяжной пневмонии
Моносегментарная затяжная пневмония имеет относительно гладкое течение в сравнении с полисегментарной, для которой характерны рецидивы, тяжелые проявления, длительная регрессия очага воспаления. При слиянии воспалительных очагов состояние пациента усугубляется спустя 2-3 недели после начальных проявлений заболевания. Вновь нарастают субфебрильная температура, потливость, утомляемость, общая слабость, вялость, кашель. Отличительной особенностью затяжной пневмонии является скудость проявлений при ярко выраженных рентгенологических изменениях в легких. В зоне пораженного сегмента выслушиваются влажные мелкопузырчатые хрипы, определяется укорочение перкуторного звука.
Осложнения
Диагностика
Основанием для диагностики затяжной пневмонии служат лабораторные и клинико-рентгенологические данные. В программу обследования пациентов при подозрении на затяжную пневмонию входят: общие анализы крови и мочи, биохимический анализ крови (общий белок, белковые фракции, сиаловые кислоты, фибрин, серомукоиды, С-реактивный белок), иммунограмма крови (иммуноглобулины М и А, В- и Т –лимфоциты), рентгенограмма легких (в 2-х проекциях), бронхография, исследование мокроты (баканализ и чувствительность к антибиотикам, цитология, атипичные клетки), бронхоскопия – для исключения инородного тела бронхов.
Диагностическими критериями затяжной пневмонии служат:
Лечение затяжной пневмонии
Принципы лечения затяжной пневмонии имеют свои особенности. Вопрос о целесообразности продолжения антибактериальной терапии при затяжной пневмонии решается после анализа методики и результатов предыдущей. Необходимость продолжения антибактериальной терапии возникает в случае сохранения выраженных инфильтративных изменений в легочной ткани, изменений в периферической крови и признаков интоксикации. Антибиотики подбираются с учетом данных бактериологического анализа мокроты. Чаще назначаются антибиотики широкого спектра действия (аминогликозиды, цефалоспорины и др.).
Особое внимание при затяжной пневмонии обращается на восстановление дренажа и проходимости бронхов. С этой целью назначаются отхаркивающие средства, позиционный дренаж, бронхолитики, массаж грудной клетки. В ряде случаев (при стойких явлениях гнойного эндобронхита) для санации бронхиального дерева возникает необходимость проведения бронхоальвеолярного лаважа. В лечении затяжной пневмонии широко применяется дыхательная гимнастика, ЛФК, физиотерапевтическое лечение, рефлексотерапия.
При затяжной пневмонии особое внимание уделяется исследованию системы иммунитета и оценке факторов неспецифической защиты. При необходимости проводится лекарственная иммунокоррекция. Частые рецидивы затяжной пневмонии с четкой локализацией являются показанием к консультации торакального хирурга для решения вопроса о хирургическом лечении (сегментарной резекции легкого или лобэктомии).
Прогноз и профилактика
Неблагоприятным исходом затяжной пневмонии считается развитие легочных и внелегочных форм осложнений. Чаще всего при затяжной пневмонии полное клиническое выздоровление наступает через 2-6 месяцев и характеризуется рассасыванием пневмонического очага и восстановлением вентиляционной функции легких. Профилактика затяжных пневмоний сводится к проведению полного и адекватного курса лечения острой пневмонии, тщательной санации носоглотки и полости рта, мероприятий по укреплению иммунитета, отказу от курения и приема алкоголя.
Восстановление легких после пневмонии
Воспаление легких относится к заболеваниям, которые опасны не только своими проявлениями, но и последствиями. В результате пневмонии могут происходить необратимые изменения в тканях легких, что становится причиной нарушения их основной функции — газообмена. Чтобы избежать серьезных осложнений, важно вовремя установить диагноз, полностью вылечить воспаление и обеспечить правильное восстановление функции дыхания.
Что происходит с организмом после излечения от пневмонии?
Пневмонии — группа заболеваний, которые проявляются воспалительными процессами в легочной ткани. Воспаление приводит к накоплению патологической жидкости в альвеолах — мешочках, которые обеспечивают нормальный процесс обмена газов (рис. 1). Это становится причиной существенного нарушения основных функций легких: орган не может обеспечить нормальное дыхание.
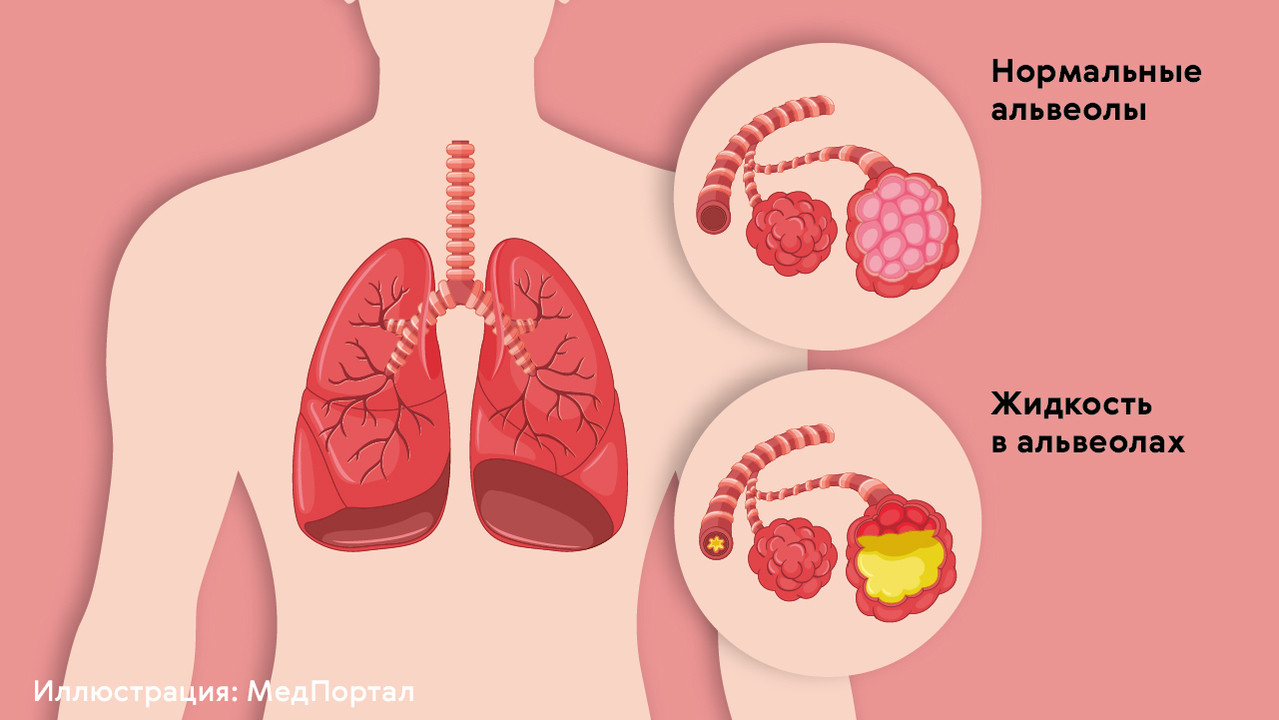
В зависимости от причины, объема поражения легких, возраста пациента и других обстоятельств течение болезни существенно отличается. Пневмония может протекать в скрытой или облегченной форме, а может приводить к тяжелому состоянию с развитием острой дыхательной недостаточности.
Воспаление легких иногда представляет опасность даже после устранения острых проявлений заболевания.
Важно! От последствий пневмонии не может быть застрахован ни один пациент, даже если заболевание было практически бессимптомным.
Среди возможных осложнений у людей с перенесенной пневмонией чаще всего встречается фиброз легких (рис. 2) — замещение нормальной легочной ткани на соединительную (фиброзную).
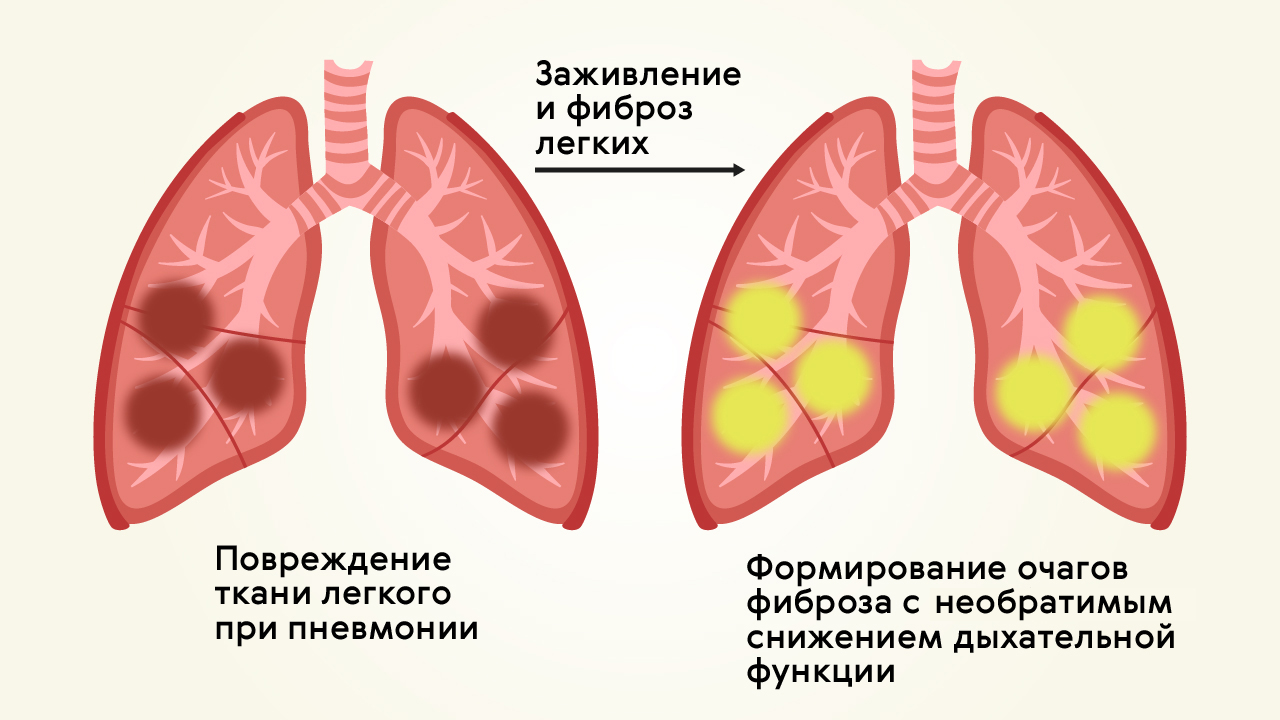
Соединительнотканные структуры не могут обеспечить функции дыхания, поэтому фиброз «выключает» часть легких из работы. Соответственно, даже после излечения от воспаления легкие не смогут выполнять свои функции — именно этим и опасна пневмония.
Фиброзированные участки легкого похожи на рубцы. Они не способны растягиваться во время дыхания, не участвуют в газообмене и не могут снова стать нормальной легочной тканью (рис. 3).
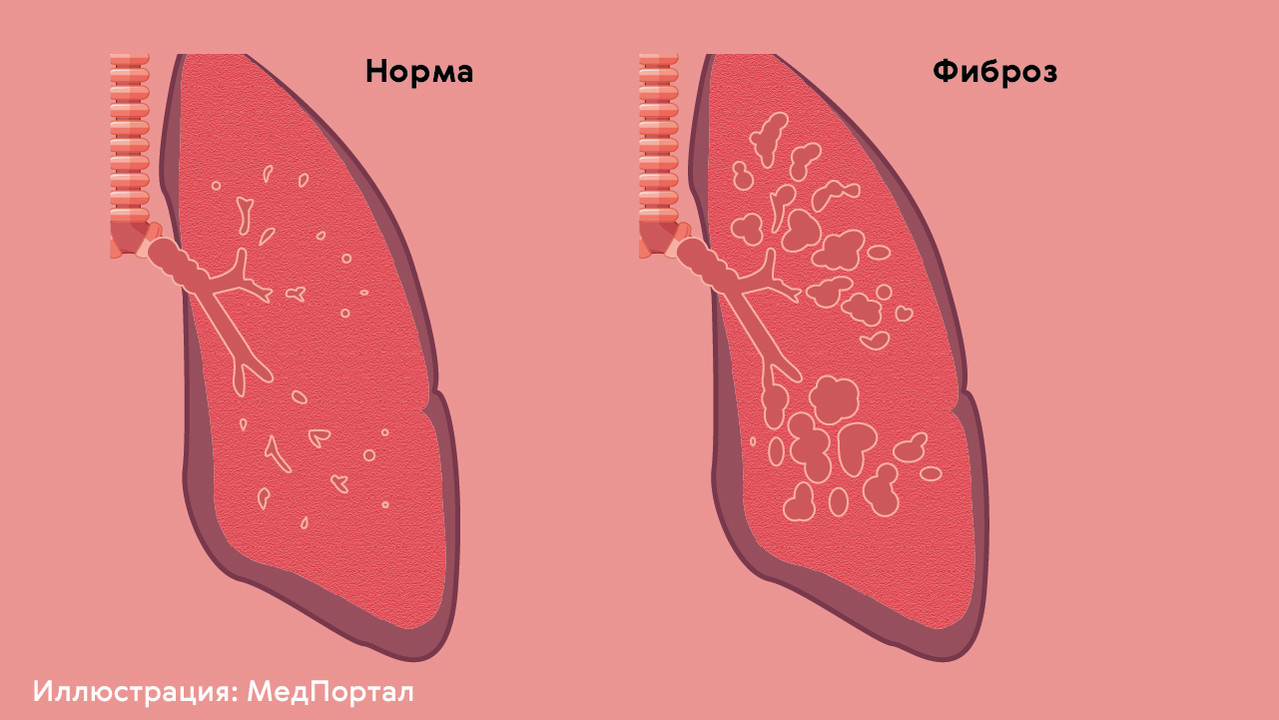
Симптомы фиброза легких зависят от объема повреждений. Обычно у таких пациентов появляется одышка, затруднения при дыхании, хроническое кислородное «голодание» клеток и тканей организма.
Несколько незначительных участков фиброза могут быть абсолютно незаметными для пациента, но более серьезные поражения приводят к постоянной одышке, нарушению функций легких и формированию хронической дыхательной недостаточности.
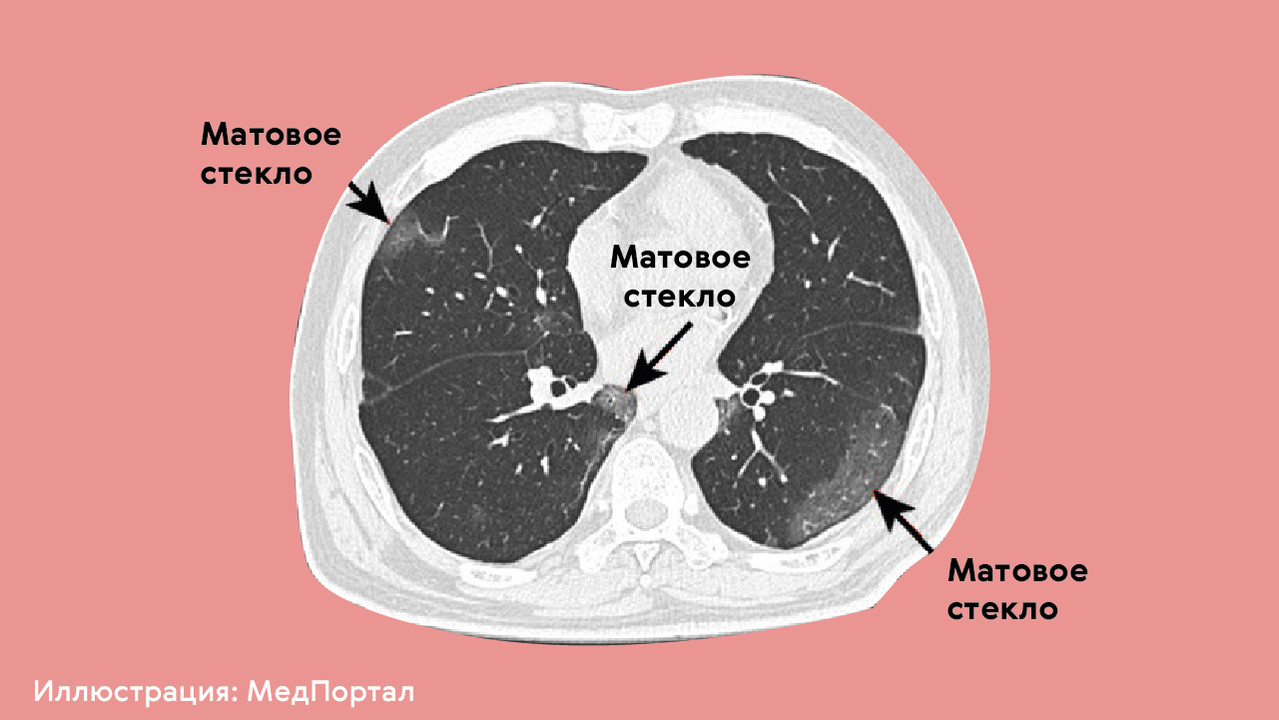
Вирусные пневмонии приводят к повреждению легких чаще, чем бактериальные, поскольку именно вирусы, как правило, становятся причиной масштабного повреждения легочной ткани. При вирусном воспалении после анализа результатов компьютерной томографии (КТ) врачи часто говорят о симптоме «матового стекла» (рис. 4), когда в легких образуются участки с характерными структурными изменениями, в которых может начать разрастаться фиброзная ткань.
Кроме фиброза в качестве негативных последствий пневмонии у пациентов могут возникать:
Остановить формирование соединительной ткани на месте здоровых участков легких, а также не допустить других осложнений поможет реабилитация.
Реабилитационный комплекс нужен, чтобы защитить организм от возможных последствий заболевания и как можно скорее восстановить его функции.
Цели реабилитации
Реабилитация — это не просто период после активной терапии, а обязательный этап лечения воспаления легких любого характера. Только грамотное восстановление функции легких под контролем терапевта, пульмонолога, физиотерапевта и врачей смежных специальностей поможет справиться с последствиями пневмонии.
Специальный комплекс реабилитационных мероприятий нужен для каждого пациента с воспалением легких. Особенно важно позаботиться о грамотном восстановлении в случае, если заболевание протекало в среднетяжелой или тяжелой форме.
Реабилитационный период начинается сразу после устранения возбудителей пневмонии и симптомов активного воспаления.
Основные цели реабилитации:
Правильная реабилитация после пневмонии также обеспечивает коррекцию послевирусной астении — общего ослабления организма, утомляемости и сильной усталости, которая сопровождает пациентов даже после устранения воспалительного процесса.
Программу реабилитации разрабатывают для каждого пациента индивидуально. Все зависит от особенностей его физического и психического состояния, симптомов, сопутствующих явлений. Также специалисты следят, чтобы процедуры из курса реабилитации были совместимы между собой.
Важно! Доказано, что раннее начало реабилитационной программы существенно повышает эффективность лечебных мероприятий и закрепляет их терапевтическое действие. Чем раньше после устранения воспалительного очага в легких пациент начнет процедуры по восстановлению, тем меньше у него рисков получить осложнения болезни.
Реабилитация после пневмонии:
В комплексной программе реабилитации после пневмонии могут принимать участие также психотерапевты, врачи ЛФК, диетологи. Подбор участников мультидисциплинарной команды происходит индивидуально.
Реабилитация может происходить в условиях отделения физиотерапии, реабилитационного центра или санатория.
Стадии восстановления легочной ткани
Точные механизмы восстановления легочной ткани до сих пор остаются неизвестными. Также открытым остается вопрос, сколько длится реабилитация после воспаления легких.
Выделяют три основные стадии нормализации работы легких после пневмонии:
При этом у некоторых пациентов может не быть четкой стадийности восстановления легких после воспаления.
В процессах выздоровления важную роль играют специфические клетки иммунной системы, ферменты и другие биологически активные вещества. Они способны не только активировать развитие новых клеток легочной ткани, но также устранить фиброзную ткань, которая образовалась на месте очагов пневмонии.
Клинически стадии восстановления после пневмонии у большинства пациентов выглядят таким образом:
Важно! Согласно данным многочисленных исследований, курение крайне негативно влияет на процессы восстановления легочной ткани. В большинстве случаев фиброз у курильщиков остается даже спустя длительное время после заболевания.
Как восстановиться после воспаления легких?
У пациентов часто возникает ошибочное мнение о том, что легкие после болезни в любом случае восстановятся самостоятельно, а реабилитация — это только вопрос времени.
Важно понять, что для правильного и быстрого восстановления функции дыхания организму нужна дополнительная помощь. Поэтому каждому пациенту после устранения острых признаков воспаления необходимо обратиться к врачу для разработки индивидуального комплекса реабилитационных мероприятий.
Они должны быть направлены на восстановление основных функций дыхательной системы и на устранение возможных нарушений других структур организма.
Реабилитация должна восстановить:
В курсе реабилитации применяют медикаментозные, народные средства, методы физиотерапии и санаторно-курортное лечение.
Восстановительная терапия
Лечение самой пневмонии зависит от вида заболевания и симптомов, которые проявляются у пациента. По такому же принципу назначают препараты и в восстановительном периоде. Перед врачами стоит задача поддержать дыхательную систему, улучшить работу легких и помочь организму справиться с последствиями воспаления.
В реабилитационном периоде врач может назначить:
При необходимости врач может назначить дополнительные препараты. Например, рассасывающие ферменты будут воздействовать на очаги фиброза, «растворяя» патологические рубцы.
Каждая из сопутствующих болезней может затруднять реабилитацию после пневмонии с одной стороны и обостряться после воспаления легких — с другой. Поэтому следует обеспечить терапию всех сопутствующих заболеваний — аллергии, патологий сердечно-сосудистой системы, свертывающей системы крови, почек, печени.
Физиотерапия
Применение физиотерапии — это хорошее дополнение к другим методам реабилитации после пневмонии. Чаще всего в реабилитационном комплексе назначают:
Физические методы реабилитации оказывают комплексное действие на организм:
Комплекс физиотерапии врачи подбирают индивидуально, и пациенту важно соблюдать схему лечения. Комбинацию методов следует составлять осторожно: одновременное воздействие нескольких способов физиолечения на одну зону может быть опасным.
Ингаляции
Аэрозольтерапия предполагает введение препаратов при активном вдыхании воздуха с высокой концентрацией лекарственного вещества. После пневмонии врачи могут назначить ингаляции с минеральной водой, физраствором, отхаркивающими, противомикробными и антисептическими средствами, а также ферментами, которые способствуют рассасыванию фиброза.
Если у пациента есть риск развития бронхоспазма, ему могут рекомендовать ингаляционный прием специфических препаратов — бронходилататоров.
Для аэрозольтерапии есть специальные устройства, которые применяют в отделениях физиотерапии. Также разработаны компактные аналоги — небулайзеры, которые можно приобрести для личного пользования дома.
Кислородотерапия
В некоторых случаях в качестве дополнения к лечению врачи могут назначить введение концентрированного кислорода с помощью специальной маски или трубки через нос. Главное показание для кислородотерапии — это резкое снижение уровня насыщения крови кислородом. Для этого вида лечения применяют стационарные или портативные кислородные концентраторы.
Восстановление с помощью диеты
После перенесенного воспаления легких организм значительно ослаблен: отсутствие аппетита, ускоренный метаболизм на фоне повышения температуры и нарушение усвоения питательных веществ приводят к энергетическому голоданию. Исправить эту ситуацию можно с помощью специальной лечебной диеты.
Питание должно быть высококалорийным, но при этом легким, чтобы полезные элементы легко усваивались организмом.
Необходимо исключить острые, соленые, жирные и жареные блюда. Они способствуют развитию воспаления, которое после пневмонии важно полностью устранить. Следует избегать продуктов, которые вызывают повышенное газообразование — бобовых, свежего хлеба, капусты. Избыточное употребление сладостей также может приводить к развитию хронических воспалительных процессов. Прием алкогольных напитков категорически запрещен.
Рацион питания должен состоять из белковых блюд, приготовленных на пару, в духовке или в вареном виде, цельнозерновых гарниров, свежих и печеных овощей, нежирных молочных продуктов (рис. 5).

Рекомендуемая калорийность рациона разрабатывается индивидуально и может достигать 3500 ккал/сутки в случае выраженной потери веса во время болезни. Такая диета способствует быстрой адаптации организма и компенсации состояния после воспаления легких, а также усиливает действие других процедур из курса реабилитации.
Дыхательная гимнастика для легких после пневмонии
После пневмонии важно обеспечить регулярную физическую нагрузку. Лечебная физкультура (ЛФК) в виде дыхательной гимнастики — это правильный путь восстановления режима активности, возможность постепенно и бережно восстановить тонус и силу мышц.
Врачи подбирают тренировки индивидуально: в зависимости от состояния здоровья, физических способностей пациента и реакции его организма на нагрузки (рис. 6).
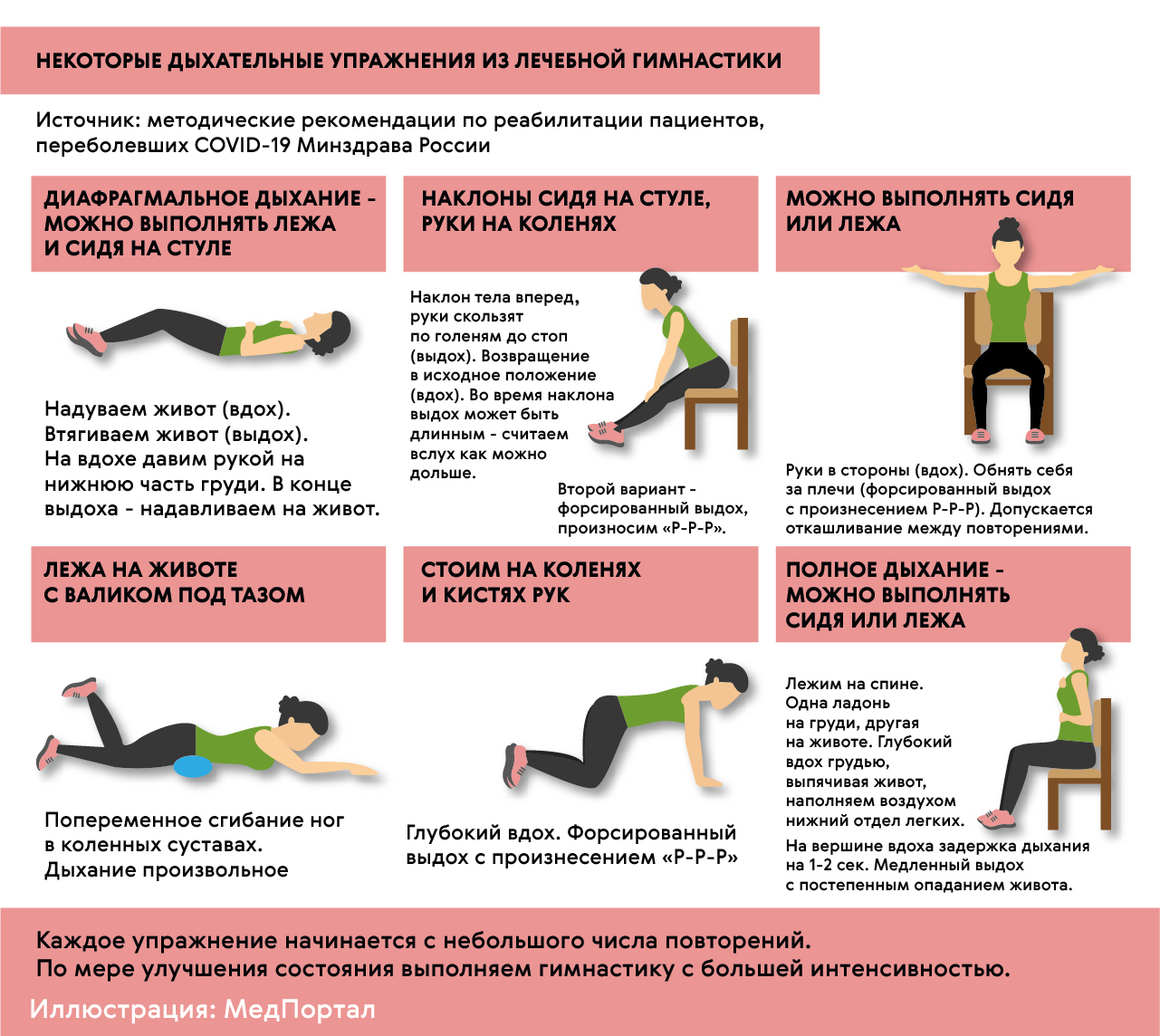
Во время тренировок не должно быть выраженной одышки, резкого ухудшения самочувствия, а частота сердечных сокращений не должна увеличиваться более, чем на 10 ударов в минуту.
Основные задачи дыхательной гимнастики:
Важно! Часто пациенты после выздоровления возвращаются домой и практикуют самостоятельную реабилитацию — надувание шариков или другие варианты активных дыхательных движений. Однако интенсивная нагрузка может только усугубить состояние легких. Все упражнения после пневмонии основаны на медленном и спокойном увеличении нагрузки.
Лечение пневмонии народными средствами
В реабилитации после воспаления легких часто применяют рецепты народной медицины. Однако важно с осторожностью применять методики альтернативной терапии: они могут навредить точно так же, как и традиционное лечение.
Большинство народных средств основано на применении лекарственных трав. Способы применения травяных сборов могут включать в себя питье отваров и настоев, ингаляции, компрессы и даже добавление экстрактов растений в лечебные ванны.
Травяные лекарства обладают отхаркивающим действием (солодка, алтей, чабрец, плющ), и они входят в состав таблеток и сиропов от кашля. Необходимо предупредить врача о приеме других средств, иначе может произойти передозировка препаратов.
Широко применяются ингаляции с луком и чесноком, поскольку эти растения богаты фитонцидами — природными антимикробными веществами. Часто в реабилитации после воспаления легких применяют мед — его состав богат витаминами разных групп, что важно при восстановлении (рис. 7).
Важно! Любое воздействие на организм после пневмонии должно быть продуманным, даже если речь идет о рецептах народной медицины.
Психологическая помощь
Еще один важный этап реабилитации — это психологическая поддержка. Страх перед заболеванием, изоляция от близких, нарушения дыхания, слабость, неспособность быстро вернуться к привычному темпу жизни — все это в комплексе может приводить к тяжелым психологическим нарушениям после пневмонии.
Профилактика заражения пневмонией
После перенесенной пневмонии особенно важно предупредить развитие повторного эпизода заболевания. Для этого необходимо устранить все возможные факторы риска воспаления легких:
Особый контроль необходим людям с хроническими болезнями дыхательной системы — бронхиальной астмой, хронической обструктивной болезнью легких (ХОБЛ).
Врач может рекомендовать сезонную вакцинацию от гриппа, непривитым следует пройти вакцинацию против пневмококка.
Также необходимо соблюдать все меры профилактики простудных заболеваний, чтобы предупредить инфицирование органов дыхательной системы (рис. 8).
Заключение
Пневмония вызывает не просто временное нарушение дыхательной функции, а стойкое изменение структуры легких. Это требует дополнительной помощи в периоде реабилитации, иначе самостоятельное восстановление легочной ткани может не произойти.
Любое воспаление легких, независимо от области повреждения, влияет на работу иммунной системы, обмен веществ, нервную регуляцию — это тоже требует проведения соответствующих лечебных мероприятий.
Поэтому каждому пациенту, который перенес воспаление легких, нужна индивидуальная программа реабилитации. Это поможет сохранить эффект от лечения и предотвратить опасные последствия болезни.