Острый риносинусит
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Острый риносинусит (ОРС, или гайморит) — одно из самых распространенных воспалительных заболеваний полости носа и околоносовых пазух у взрослых и детей.
Предпочтительнее употреблять термин «риносинусит», а не «синусит», поскольку воспаление, изолированное в пазухах, встречается крайне редко.
В зависимости от длительности риносинусит разделяют на типы:
Рецидивирующий ОРС — это четыре и более повторяющихся эпизодов воспалительного процесса в течение года, с полным выздоровлением между ними.
По этиологии различают острый вирусный риносинусит (ОВРС) — наиболее распространенную форму заболевания, неосложненный острый бактериальный риносинусит (ОБРС) и осложненный ОБРС (воспалительный процесс распространяется на окружающие структуры).
Подавляющее большинство случаев ОРС вирусного происхождения — чаще это риновирус, вирус гриппа и парагриппа. Острая бактериальная инфекция встречается только в 0,5-2,0% случаев. ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
Диагностика острого риносинусита
Симптомы ОРС включают затруднение носового дыхания, заложенность носа, гнойные выделения из носа, дискомфорт или боль в области верхнечелюстных пазух (щек) и зубов, которые в ряде случаев усиливаются при наклоне вперед. Общая симптоматика: лихорадка, усталость, кашель, гипосмия или аносмия (нарушение обоняния), заложенность ушей, головная боль.
Симптомы ОВРС и ОБРС очень схожи, что порой затрудняет диагностику и приводит к неправильному лечению.
Основные симптомы ОВРС проходят в течение 7-10 дней. В большинстве случаев пик тяжести заболевания приходится на 3-6 день, после чего самочувствие улучшается. Лихорадка может присутствовать на ранних стадиях заболевания и исчезает в течение первых 24-48 часов, причем респираторные симптомы после этого становятся более выраженными. При ОБРС у пациентов наблюдаются те же симптомы, но их длительность составляет более 10 дней. Болезнь протекает по сценарию «двойного ухудшения» — нарастание симптомов происходит после начального периода улучшения.
При осмотре (передней риноскопии) в полости носа визуализируется диффузный отек слизистой оболочки, сужение средних носовых ходов, гипертрофия и отечность нижних носовых раковин, слизистое или слизисто-гнойное отделяемое в полости носа.
Осложнения ОБРС, когда инфекция распространяется за пределы околоносовых пазух и полости носа в центральную нервную систему, орбиту или окружающие ткани, возникают крайне редко.
На рентгенографии или компьютерной томографии носа и околоносовых пазух могут быть выявлены такие изменения, как уровни жидкости, отек слизистой оболочки, пузырьки воздуха в пазухах. Все эти признаки являются неспецифичными и нередко наблюдаются при банальной ОРВИ. Именно поэтому при неосложненном ОРС рентгенологическое исследование не показано.
Микробиологические исследования (мазки из полости носа) также не показаны в стандартной ситуации. Необходимость в них возникает либо в случаях неэффективности эмпирической терапии, либо у пациентов с подозрением на осложненное течение болезни.
Дифференциальная диагностика
ОРС следует дифференцировать со следующими процессами:
Лечение острого риносинусита
Пациентам с ОВРС показана симптоматическая терапия.
В случаях легкого неосложненного ОБРС показаний к назначению системных антибиотиков нет, лечение проводится симптоматически, как и в случаях вирусной инфекции.
При ОБРС рекомендована выжидательная тактика в течение 7 дней. Систематические обзоры и метаанализ показали, что около 80% пациентов с клинически диагностированным ОБРС выздоравливают без антибиотикотерапии в течение двух недель.
Если самочувствие в течение 7 дней не улучшается или ухудшается к симптоматическому лечению, следует добавить системную антибактериальную терапию.
Препаратами выбора при ОБРС являются амоксициллин или амоксициллин-клавуланат. Применение антибиотика с клавулановой кислотой в составе расширяет спектр действия препарата в том числе на устойчивые бактерии к ампициллину Haemophilus influenzae или Moraxella catarrhalis. Это необходимо не в каждом случае. Есть доказательства, что использование амоксициллин-клавуланата более предпочтительно у детей, чем у взрослых. Следует также понимать, что показатели резистентности варьируются в зависимости от региона, что тоже необходимо учитывать при подборе терапии.
Предпочтение амоксициллину-клавуланату следует отдавать в следующих случаях.
При аллергии на антибиотики пенициллинового ряда рассматриваются варианты назначения доксициклина, антибиотиков цефалоспоринового ряда, клиндамицина. Еще одной альтернативой для пациентов с аллергией на пенициллины являются респираторные фторхинолоны. Однако данные препараты должны использоваться только в тех случаях, когда нет альтернативы — из-за серьезных побочных эффектов.
Продолжительность курса антибактериальной терапии у взрослых обычно составляет 5-7 дней, у детей — 10-14 дней. Есть исследования, свидетельствующие о том, что короткие курсы антибактериальной терапии не уступают по эффективности длительным.
При отсутствии эффекта от первого курса антибиотиков следующий назначаемый препарат должен иметь более широкий спектр активности и/или относиться к другому классу лекарств.
Как происходит лечение острого риносинусита в клинике Рассвет?
Факторы риска острого риносинусита и профилактика
Своевременная, правильная диагностика заболеваний и адекватное лечение помогают снизить риск неоправданного применения антибиотиков и возможных проявлений антибиотикорезистентности.
Факторы риска ОРС включают в себя пожилой возраст (старше 65 лет), курение, частые перелеты, глубоководные погружения, плавание, бронхиальную астму, аллергические заболевания, включая аллергический ринит, заболевания зубов и иммунодефицитные состояния.
Риносинусит
Описание
Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.
Синусит представляет собой воспалительную патологию слизистой оболочки придаточных пазух носа. Этиология заболевания: вирусная, бактериальная, грибковая, вызываемая аллергенами, ирритантами (веществами, раздражающими слизистую) окружающей среды.
Как возникает риносинусит
В здоровом состоянии околоносовые пазухи представляют собой заполненные воздухом полости в черепе. Они расположены за лбом, носовыми костями, щеками и глазами. Здоровые пазухи не содержат бактерий или микробов. В большинстве случаев слизь из них способна вытекать, а воздух — оставаться.
Когда пазухи закрываются или образуется слишком много слизи, бактерии и другие микробы растут легче, что приводит к воспалению и, как следствие, развитию риносинусита.
Формы заболевания
В зависимости от характера течения риносинусит бывает острым и хроническим. Как правило, второй является следствием первого (недуг прогрессирует), если пациент не соблюдает лечения.
По степени тяжести острый риносинусит бывает легким, среднетяжелым, тяжелым.
При легкой форме отсутствуют лихорадка, осложнения, головная боль, симптомы риносинусита не сильно выражены (легкий кашель, заложенность носа, выделения). Симптомы не влияют на качество жизни, сон также не нарушается.
Среднетяжелая форма характеризуется гипертермией (до 38 °С), ощущением тяжести в проекции околоносовых пазух при повороте головы и наклоне, наличием острого среднего отита (как одного из осложнений), более тяжелыми общими симптомами (кашель, выделения, заложенность носа), влияющими на ежедневную деятельность. Внутричерепные или орбитальные осложнения при этом отсутствуют.
Тяжелая форма проявляется повышением температуры (выше 38 °С), интоксикацией, выраженными симптомам синуита, болезненными ощущениями в околоносовых пазухах, наличием внутричерепных, орбитальных осложнений.
По форме риносинусит бывает экссудативным и продуктивным.
По этиологическому фактору синуит делится на травматический, вирусный, бактериальный, грибковый, аллергический, медикаментозный, смешанный, септический и асептический.
По локализации риносинусит делится на:
Если недуг протекает в пазухах на одной половине полости носа, то она называется геисинусит, а если воспалены все пазухи носа, то это пансинусит.
Синусит может также развиться в качестве осложнения на аллергический ринит.
У детей симптомы риносинусита схожи со взрослыми, однако, проявления болезни все равно различаются: у детей формирование лобных и клиновидных пазух заканчивается только к 4 годам, а гайморовых — к 7 годам (полное развитие синусов заканчивается только в подростковом возрасте). Из-за постепенного развития у детей диагностировать синусит сложнее, чем у взрослых. Болезнь у детей развивается обычно после кариеса, гриппа или ангины, сопровождается отитом. Симптомы проявляются слабее (к примеру, головная боль отсутствует, а воспаляется обычно одна сторона лица).
Симптоматика

Виды боли при риносинусите:
Лечение
Диагностика заболевания включает:
При лечении синусита нужно придерживаться определенных принципов:
Цель терапии состоит в том, чтобы добиться:
При лечении риносинусита используется широкий арсенал лекарственных препаратов. Это антибиотики, сосудосуживающие капли, антисептики, противогрибковые медикаменты, глюкокортикостероиды, муколитики, противоаллергические препараты
Кроме лекарственных препаратов проводят местное лечение: промывание специальными растворами, применение капель и спреев.
Лечение антибиотиками
Важно: пациент обязательно должен сдать бактериологический посев и анализ на чувствительность к разным видам антибиотиков:
Для легкой и хронической форм болезни достаточно применения антибиотиков в спрее (например, «Изофра», «Полидекс»).
Сосудосуживающие. Необходимы при заложенности носа. Обычно капли или спрей («Сиалор Рино», «Виброцил», «Назо-спрей», «Галазолин») применяются перед промыванием носа, чтобы получить доступ к околоносовым пазухам и улучшить отток секрета из синусов.
Муколитики. Применяются для разжижения слизи, снижения вязкости секрета, стимуляции оттока секрета наружу, очищения синусов.
Таблетки и сироп — АЦЦ, «Флюдитек», «Мукодин», «Ацетилцистеин», «Ринофлуимуцил».
Антигистаминные препараты. Снижают зуд в носу и отечность, сокращают выработку слизи, не дают задерживаться секрету в тканях носа. К ним относятся «Супрастин», «Тавегил», «Лоратек». Применять такой препарат нужно аккуратно, чтобы не иссушить слизистую (и не допустить развития патогенных организмов).
Противогрибковые средства: «Нистатин», «Флуконазол», «Ламикон», «Тербинафин».
Гормональный препарат «Назонекс». Снимает отек, убирает воспаление, восстанавливает обоняние.
Антисептики нужны для промывания и обеззараживания полости носа. Наиболее известные из них — «Мирамистин», «Фурацилин», а также препарат на основе протеината серебра (протаргол) – «Сиалор», который воздействует на причину воспаления.
Фитопрепараты. «Синупрет» (драже или капли), обладает комплексным действием, «Синуфорте» (убирает отек и выводит слизь).
Гомеопатия. «Циннабсин», «Эуфорбиум композитум». Оказывают противоотечное действие, убирают слизь, смягчают проявление симптомов.
Иммуностимуляторы. «Иммунал», «Рибомунил». Нужны для поддержания способности организма сопротивляться болезням.
Лечение риносинусита в домашних условиях

Профилактика
Профилактика риносинусита основана на своевременном лечении насморка, обеспечении нужного микроклимата дома, лечении кариеса, своевременного устранения физических дефектов носоглотки (носовой перегородки и пр.).
Меры предосторожности
Заключение
Риносинусит — один из самых распространенных недугов. Однако, это не значит, что его можно лечить самостоятельно, особенно у детей. Всегда необходимо обращаться к специалисту. Важно никогда не переносить ОРВИ, грипп, простуду на ногах, так как в качестве побочного эффекта могут развиться риносинусит и другие заболевания.
Необходимо поддерживать здоровье, уделять внимание профилактике, укреплять иммунитет, чтобы защититься от возникновения различных заболеваний и, в том числе, риносинусита.
Что такое острый риносинусит у ребенка
Риносинуситы у детей отличаются по своим анатомическим, иммунологическим и клиническим особенностям от риносинусита у взрослых.
а) Патогены, вызывающие острую инфекцию. Риновирусы, коронавирусы, аденовирусы, миксовирусы и респираторно-синцитиальный вирус. Наиболее важными патогенами острого бактериального ринита у детей являются Pneumococcus, Haemophilus influenzae, Moraxella catarrhalis и Staphylococcus aureus.
Анатомия. Череп ребенка во многих отношениях отличается от черепа взрослого человека. У детей до 2 лет дно верхнечелюстной пазухи расположено выше, чем у взрослых, и никогда не опускается ниже уровня дна полости носа; альвеолярный отросток еще не развит.
Поэтому решетчатая кость длиннее, чем верхнечелюстная пазуха. Воронка короткая и узкая. Расстояние между медиальной стенкой воронки и глазничной пластинкой составляет лишь несколько миллиметров. Глазничная пластинка особенно тонкая, поэтому риногенная инфекция легче распространяется на глазницу.
Заболевания верхнечелюстной пазухи наблюдаются в любом возрасте. Пневматизация лобной пазухи происходит лишь после 4-го года жизни, а фронтит до 6-лет него возраста наблюдается редко. Примерно те же возрастные особенности характерны для клиновидной пазухи.
Иммунология. У грудных детей иммунная защита против респираторной инфекции обеспечивается за счет IgG, проникающих в кровь плода через плацентарный барьер. Эти антитела постепенно замещаются IgG, вырабатывающимися в организме ребенка. Образование IgA обеспечивает дополнительную защиту против инфекции. Лимфоидная ткань носоглотки, способная быстро продуцировать IgM, еще больше укрепляет иммунную защиту против респираторной инфекции.
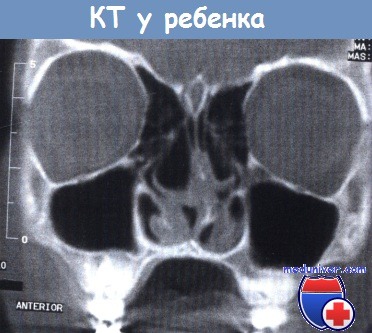
отсутствуют альвеолярные карманы верхнечелюстных пазух, сужена решетчатая воронка.
б) Клиника риносинусита у детей. У детей в возрасте до 2 лет в клинической картине превалируют общие симптомы, такие как лихорадка, лимфаденит. У детей более старшего возраста отмечается склонность к вовлечению в воспалительный процесс всей слизистой оболочки дыхательных путей, и лишь по мере роста ребенка появляется тенденция к ограничению симптомов тем или иным отделом дыхательных путей.
Основными симптомами синусита у детей являются сухой кашель, заложенность носа и выделения из него. Признаком синусита может быть ночной кашель. Хронический синусит имеет смазанную клиническую картину и может маскироваться такими симптомами, как потеря аппетита, недомогание, субфебрильная температура, периодический кашель, фарингит.
Симптомы острого и хронического риносинусита у детей:
1. Острый риносинусит. Острый ринит, гнойная ринорея, обструкция носовых ходов, лихорадка, лимфаденит.
2. Хронический риносинусит. Кашель, дыхание ртом, фарингит, серозный средний отит.
в) Диагностика. Сбор анамнеза зависит от информации, получаемой от родителей, которые часто уже имеют свою интерпретацию симптомов.
Диагноз основывается на данных анамнеза, результатах осмотра и назальной эндоскопии. Выполняют также аллергологические пробы, цитологическое исследование соскоба со слизистой оболочки носа, иммунологическое исследование (IgG, IgA, IgM), УЗИ в A-режиме, микробиологическое (бактериологическое, микологическое) и цитологическое исследование выделений из носа. При подозрении на хронический риносинусит необходима КТ.
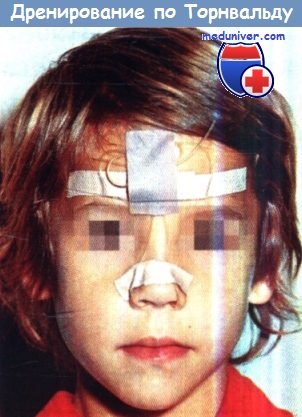
Этот метод лечения в настоящее время, в эру селективной антибиотикотерапии и эндоскопической микрохирургии, применяется реже.
г) Лечение риносинуста у детей:
— Острый риносинусит. Поддерживающая терапия включает закапывание в нос противоотечных средств, прогревание, аспирацию секрета резиновым баллоном, закапывание в нос или ингаляцию физиологического раствора, секретолитические средства.
Антибиотики. Препаратом выбора является амоксициллин, назначаемый в дозе 50 мг/кг/сут., разделенной на 3 приема. Детям, которых лечили амоксициллином (например, при инфекции, вызванной Moraxella catarrhalis или Haemophilus influenzae), следует назначить амоксициллин в сочетании с клавулановой кислотой в дозе 50/12,5 мг/кг/сут., разделенной на 2 приема; альтернативным препаратом является кларитромицин в дозе 15 мг/кг/сут. в два приема. Антибиотикотерапию продолжают в течение 10-14 дней.
— Хронический риносинусит. Поддерживающая терапия включает закапывание в нос противоотечных средств (не следует применять длительно), секретолитические средства, удаление аденоидов с промыванием верхнечелюстной пазухи или без него. При необходимости также выполняют функциональное эндоскопическое хирургическое вмешательство.
Антибиотики. Амоксициллин в сочетании с клавулановой кислотой в дозе 50 мг/кг/сут. в 3 приема или клиндамицин в дозе 40 мг/кг/сут. в 3 приема. Детям старше 14 лет можно назначить доксициклин в дозе 5 мг/кг 1 раз в сутки.
Грибковая инфекция. Амфотерицин В, кетоконазол или 5-фторцитозин.
д) Осложнения. Распространение воспалительного процесса на глазницу у детей наблюдается чаще, чем у взрослых, что связано с более тонкой глазничной пластинкой. Интракраниальные осложнения встречаются реже и включают субдуральный или эпидуральный абсцесс, менингит, абсцесс головного мозга, тромбоз пещеристого синуса, остеомиелит.
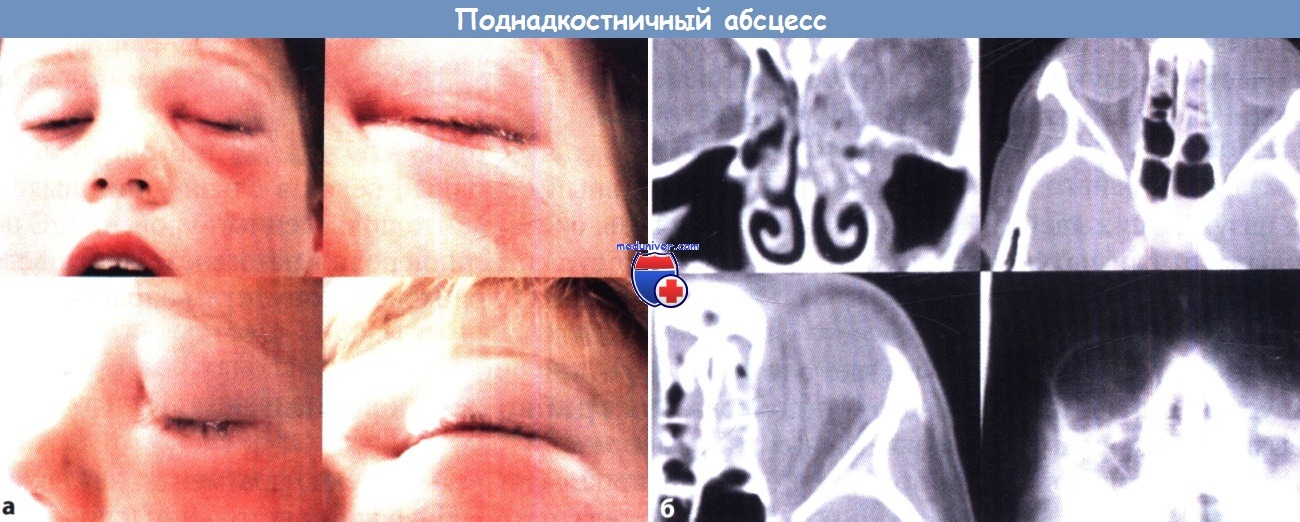
б Диагноз (поднадкостничный абсцесс) подтвержден КТ в корональной и аксиальной проекциях.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

 Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.
Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.


