Вертеброгенная торакалгия
Автор статьи: Варыгин Вячеслав Игоревич
Невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Новосибирский государственный медицинский университет
Специализация: диагностика и лечение неврологических больных с заболеваниями опорно-двигательного аппарата. Свободно владеет мягкотканными техниками мануальной терапии и различными техниками массажа.
Оглавление
Что такое вертеброгенная торакалгия?
Причины торакалгии можно разделить на вертеброгенные (связанные с патологией позвоночника) и невертеброгенные (связанные с патологией прилежащих структур и органов).
Проявления торакалгии нельзя оставлять без внимания, ввиду того что боль в грудном отделе может быть проявлением жизнеугрожающих состояний со стороны органов грудной клетки: аневризма грудной части аорты, тромбоэмболии лёгочных артерий. Так, например, инфаркта миокарда может ложно трактоваться как вертеброгенная торакалгия слева.
В большинстве случаев болевые ощущения в грудном отделе позвоночника связаны с перенапряжением паравертебральных мышц, т. е. мышц, лежащих вдоль позвоночника, после чего следуют дегенеративно-дистрофические изменения позвоночника (спондилоартроз, спондилёз и остеохондроз), к которым можно отнести патологию рёберно-позвоночных и реберно-поперечных суставов. Ввиду того что грудной отдел позвоночника менее подвижен и имеет прочный реберный каркас, здесь редко встречаются грыжи межпозвонковых дисков.
Причины торакалгии
Перенапряжение паравертебральных мышц
Другой причиной боли в грудном отделе позвоночника является длительное перенапряжение паравертебральных мышц, что распространено среди офисных работников, длительное время сидящих в одной позе перед компьютером. Длительное перенапряжение мышц способствует развитию миофасциального болевого синдрома, для которого характерно наличие триггерных точек. Триггерная точка — это болезненное уплотнение мышечных волокон.
В большинстве случаев триггерные точки можно обнаружить в мышце, поднимающей лопатку, ромбовидной, передней зубчатой мышце. При наличии триггерных точек в этих мышцах пальпация будет вызывать усиление боли, иногда простреливающую боль. Помимо боли, пациент может ощущать чувство жжения, онемения или покалывания в этой области. Боль может пройти самостоятельно после разминочных движений, например, совершать круговые движения плечами, потянуть мышцы спины, максимально разогнуться назад и др., но может сохраняться в течение длительного времени и носить хронический характер.
Дегенеративно-дистрофические изменения
Дегенеративно-дистрофические изменения позвоночника на шейном уровне довольно часто может сопровождаться как односторонней, так и двухсторонней болью в межлопаточной области. С чем это связано? При развитии артроза фасеточных суставов на шейном уровне происходит рефлекторный спазм мышц, которые берут своё начало от шейных позвонков, а другим своим концом крепятся как к лопаткам, так и к самим грудным позвонкам. К ним относятся мышцы поверхностного и глубокого слоёв: трапециевидная мышца, мышца, поднимающая лопатку, длиннейшая мышца головы и шеи, полуостистая мышца головы, ременная мышца головы и шеи. Обычно боль имеет хронический характер с эпизодами обострений и локализуется на уровне верхне- и среднегрудного отдела.
Причиной хронической вертеброгенной торакалгии также является артроз дугоотростчатых (фасеточных) суставов и патология рёберно-поперечных суставов. Как уже было сказано выше, в связи с особенностью строения грудного отдела дегенеративные изменения в этой области встречаются значительно реже, чем в других отделах позвоночника. К развитию артроза фасеточных суставов приводит повышенная нагрузка на суставные поверхности, по всей вероятности свою роль может играть мышечный компонент- повышение тонуса в сегментарных мышцах. Ответом на повышенную механическую нагрузку становится краевое костное разрастание фасеточных суставов для увеличения площади опоры. Боль, испытываемая пациентом, описывается как тупая ноющая, не имеющая четкой локализации. Иногда, при воздействии на корешки нервов, может распространяться по ходу ребра как с одной стороны, так и носить опоясывающий характер. Как показывает практика, снятие с помощью мягких мануальных техник повышенного мышечного тонуса в поверхностных и глубоких сегментарных мышцах приводит к значительному уменьшению болевого синдрома и увеличивает интервал между обострениями.
Следует упомянуть о такой патологии как задний реберный синдром, при котором интенсивная острая боль локализуется в нижнегрудном отделе и усиливается при вращении туловища. Часто такую боль путают с почечной коликой. Любое воздействие на эту область вызывает болезненность. Нередко боль может проявляться на высоте вдоха, поэтому пациент старается дышать поверхностно. Связано это с тем, что XI-XII рёбра являются свободными, т.е. не имеют хрящевого соединения ни с грудиной, ни с соседними рёбрами, что приводит к возможности смещения суставной головки этих рёбер в рёберно-позвоночном суставе, также может сочетаться с локальным спазмом в квадратной мышце поясницы.
Остеопороз
Вертеброгенная торакалгия может являться следствием течения остеопороза. Данная причина более характерна для пациентов старше 50-55 лет. Остеопороз представляет собой прогрессирующее снижение костной массы и изменение внутреннего строения кости, что приводит к повышенной хрупкости кости.
Грудной отдел позвоночника является одной из трёх точек (лучевая кость, шейка бедренной кости), по которой с помощью денситометрии можно выявить остеопороз на ранних его стадиях.
В процессе уменьшения костной массы происходит изменение формы позвонков. За счет воздействия внутреннего давления межпозвонкового диска тело позвонка принимает форму двояковогнутой линзы, а под действием силы тяжести происходит его клиновидная деформация и уменьшение высоты тела позвонка на фоне компрессионного перелома. Компрессионный перелом при остеопорозе характерен для средне- и нижнегрудных позвонков, при локализации его на верхнегрудном уровне требуется онкологическая настороженность.
Клиновидная деформация позвонков приводит к усилению грудного кифоза, а в совокупности с уменьшением высоты тела позвонка становится заметным уменьшение роста человека.
Острая боль в спине, отдающая в область живота, часто спровоцирована компрессионным переломом позвонка, который может быть вызван даже незначительным, на первый взгляд, движением. Такая боль обычно проходит в течение нескольких дней- недель, и пациент возвращается к привычной жизни.
Еще одной причиной боли при остеопорозе является ущемление корешка нерва в межпозвонковом отверстии при уменьшении высоты тела позвонка и его клиновидной деформации. Боль распространяется по ходу межрёберных промежутков и может быть одно- и двухсторонней.
Болезнь Шейермана- Мау (юношеский кифоз)
Первые признаки заболевания начинают проявляться до 10-15 лет, но существует и более позднее начало, после 20 лет. В основе заболевания лежит клиновидная деформация позвонков грудного отдела с множественными грыжами Шморля. Грыжа Шморля — это вдавление участка межпозвонкового диска в тело позвонка. С течением времени появляются тупые ноющие боли в межлопаточной области, усиливающиеся в покое. Движения в грудном отделе приносят облегчение. Заболевание, неуклонно прогрессирующее, приводит к развитию гиперкифоза.
Диагноз ставится по характерной рентгенологической картине. Обнаружение только единичных грыж Шморля не говорит о наличии данного заболевания. В популяции грыжи Шморля выявляются достаточно часто и, как правило, являются случайной находкой, в абсолютном большинстве случаев протекают без болевого синдрома и не требуют никакого лечения.
Основное лечение болезни Шейермана- Мау: мягкие техники мануальной терапии, лечебная физкультура, направленная на укрепление мышц спины, ношение ортопедических корсетов. Хирургическое лечение требуется только в крайних случаях.
Диагностика
Не занимайтесь самодиагностикой! Это может нанести вред вашему здоровью и отнять драгоценное время на лечение!
Для того чтобы диагностировать заболевание и выяснить, чем болен пациент, необходимо правильно дифференцировать симптомы, так как они не отличаются специфичностью и могут свидетельствовать о различных патологиях. Поэтому в диагностике необходим последовательный комплексный подход.
На первичном приёме врач должен тщательно изучить анамнез заболевания. В медицинских выписках пациента могут быть указаны заболевания, которые стали причиной вертеброгенной торакалгии, либо пациент сам должен рассказать об имеющихся у него заболеваниях. Выявить первопричину, ключевой фактор появления боли, крайне важно, чтобы правильно продолжать лечение.
Обязательно пальпируется грудной отдел позвоночника, в процессе проведения исследования пациент должен точно описать свои ощущения. Это поможет определить локализацию боли и выявить дополнительные симптомы, если пациент забыл о них указать. Это немаловажно для составления полной картины заболевания.
При необходимости пациенту рекомендуются инструментальные методы исследования:
В большинстве случаев не требуется дополнительных методов диагностики!
Лечение
В большинстве случаев вертеброгенная торакалгия требует консервативного лечения. В повседневной жизни пациент может использовать ортопедические корсеты для поддержания и разгрузки позвоночника.
В терапии боли в спине хорошо зарекомендовали себя мягкие техники мануальной терапии, которые помогают пациенту справиться с болевым синдромом в кратчайшие сроки. По результатам внутреннего наблюдения в нашей клинике, уже после первого сеанса пациент чувствует улучшение своего состояния, выражающееся в уменьшении болевого синдрома, даже если боль мучила пациента длительное время. Мы накопили большой опыт по диагностике и лечению боли в спине.
При хронической вертеброгенной торакалгии в ряде случаев может потребоваться совместная работа врача-вертеброневролога, эндокринолога, психотерапевта и других специалистов.
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутств
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По своей распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь «вневертебральное» происхождение — за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника — в частности, его пояснично-крестцового отдела — относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным фактором является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема — факторы и клинические формы первичного и вторичного поражения позвоночника — представлена на рис. 1.
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
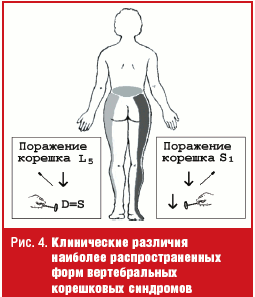
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV–LV, LV –SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое — с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострений заболевания приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым — при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного «затихания» вертебральной боли (обычно на рубеже 5–6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или остеоартрозом тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности — конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать подобно проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Атипичные вертебральные проявления (характерны для вторичного поражения позвоночника):
–чаще возникает у больных старше 40, особенно 50 лет;
–постепенно нарастает;
–усиливается при движениях, сохраняется или усиливается в покое;
–дневная, а также ночная, в том числе «пробуждающая»;
–сопровождается локальной вертебральной болью — «болезненностью» или резкой болью в пределах одного или двух смежных позвонков при надавливании и «поколачивании» остистых отростков;
–повышением температуры тела;
–общей слабостью, снижением аппетита, потерей массы тела;
–изменениями лабораторных показателей— ускорением СОЭ, анемией, лейкоцитозом.
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к «неселективным» противовоспалительным препаратам — блокирующим фермент циклооксигеназу (ЦОГ) и «селективным» — блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно — выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди «неселективных» НПВП — диклофенак, ибупрофен и кетопрофен, а среди «селективных» — мелоксикам.
Способы применения НПВП:
Диклофенак — внутрь 100–150 мг/сут (обычные таблетированные формы 25–50 мг, форма ретард — 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен — внутрь 1200 мг/сут; местно.
Кетопрофен — внутрь 150–300 мг/сут (обычная таблетированная форма 50 мг, форма ретард— 150 мг); внутримышечно; ректально; местно.
Мелоксикам— внутрь 7,5–15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3–4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В — распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) — по 1–2 мл внутримышечно с ежедневным чередованием каждого препарата — в течение 2–4 недель. Недостатки такой схемы уже давно известны — малые дозы и частые инъекции приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат «Мильгамма», каждая ампула которого содержит по 100 мг тиамина и пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум — для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин. Наличие этих двух компонентов обеспечивает эффективность дальнейшей терапии (в течение 6 недель, после курсового применения препарата «Мильгамма».
Мильгамма — внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум — внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом «самопомощи», а вне обострения — методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целью проведения подобных операций (на поясничном уровне) является:
Большинство хирургических операций на позвоночнике проводится по поводу хронической или часто рецидивирующей поясничной боли. Основным аргументом в пользу выбора хирургического лечения обычно является «исчерпанность» всего арсенала доступных для данного случая консервативных методов.
При принятии решения о проведении хирургического лечения — радикального, но значительно более дорогостоящего, — необходимо учитывать:
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, и обеспечить восстановление двигательных, чувствительных и тазовых функций.
Ю. В. Грачев, доктор медицинских наук
В. И. Шмырев, доктор медицинских наук, профессор
НИИ ОПП РАМН, МЦ Управления делами Президента РФ, Москва