УЗИ селезенки
Селезенка – довольно крупный орган, который хоть и не является жизненно необходимым, но все же выполняет ряд функций. Этот орган является непарным, локализуется в брюшной полости слева и позади от желудка. По своей форме он имеет вид немного сплющенной удлиненной полусферы.
Функции
Особенности строения
Орган располагается в левом подреберье и простирается от 9 до 11 ребра. Селезенка покрыта серозной оболочкой, выстилающей стенки брюшной полости, со всех сторон, кроме небольшого участка в области ее ворот.
Орган имеет следующие поверхности:
Размеры органа
УЗИ селезенки позволяет определить не только локализацию и структуру железы, но и ее размеры, что является важным диагностическим моментом. Для того, чтобы верно провести процедуру УЗИ селезенки и получить точный результат, обследуемый должен подготовиться к выполняемой манипуляции:
Размеры селезенки могут отличаться у нескольких взрослых здоровых людей. Это зависит от конституции тела обследуемого, его веса, индивидуального расположения внутренних органов, половой принадлежности.
Объем селезенки рассчитывают по специальной формуле: V=7,5S (площадь косого среза)-77,56.Специалист по УЗИ обязательно указывает структуру селезенки, ее локализацию по отношению к поджелудочной железе, почкам, надпочечнику, желудку.
Что еще может определить врач на УЗИ селезенки?
Нормальный результат диагностического исследования подчеркивает однородную структуру органа, отсутствие дополнительных вкраплений, нормальную эхогенность.
Расшифровка результатов может говорить о том, что эхогенность селезенки снижена. Это может быть признаком патологии нарушения выработки лимфоцитарных клеток. Если речь идет о повышенной эхогенности, специалист проведет дополнительные анализы для исключения наличия метастазов.
«Анэхогенный очаговый дефект» может означать наличие кистозных образований, а «околоселезеночный дефект неспецифического характера» — гематому.Кальцинаты селезенки – еще один дефект, который может обнаруживать расшифровка результатов исследования. Они располагаются по одному или группами. Врач-узист отмечает их в виде образований, обладающих высокой эхогенностью. Появление кальцинатов может говорить о наличии в анамнезе следующих патологических состояний:
Причины увеличения селезенки
Если железа увеличена, такое состояние имеет название спленомегалия. Самой частой причиной изменения размеров в большую сторону считаются застойные процессы. Они могут возникнуть при повышении давления в крупных сосудах в результате тромбоза или недостаточности сердца.
Изменения размеров селезенки связывают и с аутоиммунными заболеваниями в виде ревматизма, красной волчанки, ревматоидного артрита, узелкового периартериита.
Как правило, если селезенка увеличена, жалоб от пациента может не быть или они весьма скудные. В большинстве случае патологический процесс определяется уже в момент диагностики. Симптомы появляются при значительных размерах железы, когда она давит на окружающие ткани и органы.
Больные жалуются на боль в левом подреберье, тошноту, изжогу, вздутие живота, запоры, сменяющиеся поносами. На вдохе болевые ощущения могут усиливаться, иррадиировать в плечо. Если селезенка давит на желудок, появляется ощущение переполненности, отсутствие аппетита.При осмотре пациента врач может диагностировать следующие степени увеличения органа:
Уменьшение размеров органа
Уменьшение железы также считается патологией. Для такого процесса характерно несколько вариантов. Если наблюдается пропорциональное уменьшение всех размеров, но при этом функции органа и его структура сохранены, речь идет о гипоплазии. В этом случае размеры примерно следующие:Еще один вариант уменьшения размеров – рудиментарная селезенка. Ее длина не более 30 мм, а ширина около 20 мм. Селезеночная вена уменьшена в диаметре.
Специфичность строения органа отсутствует, функционирование резко нарушено.В старческом возрасте возникает атрофия селезенки. Диагноз подтверждается на основании уменьшения размеров железы и снижения ее массы вдвое. Орган мягкий и эластичный, а капсула становится морщинистой. Атрофия может быть связана не только с возрастными изменениями, но и развиваться на фоне перенесенных инфарктов селезенки, серповидно-клеточной анемии.Хотя большинство людей считают селезенку незначительным органом из-за того, что после ее удаления организм продолжает функционировать в полноценном режиме, это не так. После иссечения, ее функции берут на себя другие органы, начинающие работать в интенсивном режиме.
Важно следить за своим здоровьем, ежегодно проходить диспансеризацию и вовремя лечить патологические состояния, в том числе и селезенки, чтобы организм работал в полной гармонии.
Эхография селезенки у детей и подростков
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Клинико-эхографическая семиотика
Селезенка редко поражается первично, но практически всегда изменяется при гематологических, онкологических, иммунных, сосудистых, инфекционных, системных заболеваниях. Однако обнаружить эти изменения непросто. Ситуацию с выявлением патологии селезенки и возможностью динамического наблюдения радикально изменили ультразвуковые исследования.
Эктопия селезенки может быть как врожденной (наличие дополнительных селезенок или смещение закладки единственной селезенки), так и приобретенной. В последнем случае эктопия может быть при разрыве диафрагмы и смещении селезенки в грудную полость или смещении селезенки в грудную полость при грыже Бохдалека. Описан даже инфаркт селезенки при ее ущемлении в грыжевом отверстии [3].
Селезенка достаточно хорошо фиксирована лиеногастральной и лиеноренальной связками. При отсутствии лиеноренальной связки появляется феномен так называемой подвижной селезенки. Не исключен заворот селезенки (иногда самостоятельно разрешающийся). У детей заворот селезенки чаще всего встречается в возрасте до 1 года, среди взрослых он свойственен женщинам 20-40 лет. Провокаторами могут быть травма, беременность, спленомегалия. Заворот селезенки ведет к нарушению оттока крови, увеличению размеров селезенки, гиперспленизму и ее инфаркту. При допплеровском исследовании кровоток в области ворот селезенки не определяется. Очень редко заворот селезенки приводит к перекруту хвоста поджелудочной железы. Из других аномалий селезенки известна спленогонадная ассоциация. Аномалия только левосторонняя, возникает на 5-6-й неделе внутриутробной жизни. Она обусловлена либо минимальными воспалительными спайками между закладками гонады и селезенки с последующей транслокацией части селезеночной ткани в мошонку, либо тесным контактом закладочных клеток селезенки и половой железы. В большинстве случаев селезенка и яичко в мошонке или селезенка и яичник дискретны и связаны только нежным соединительнотканным жгутиком (дискретный тип спленогонадной ассоциации). При непрерывном типе ассоциации гонада и селезенка связаны селезеночной тканью или фиброзным тяжем с включенными в него дополнительными селезенками. Обычно ортотопно расположенная селезенка не изменена. В редких случаях спленогонадная непрерывная ассоциация сочетается с аномалиями конечностей, челюстей, дополнительными долями легких и печени, атрезией ануса. 50% всех диагностированных случаев спленогонадной ассоциации приходятся на мальчиков до 10 лет. Клинически аномалия проявляется безболезненным увеличением левого яичка без признаков отека мошонки и первоначально трактуется как грыжевое выпячивание. Эхографически обнаруживают дополнительное небольшое (1-2 см в диаметре) образование, расположенное в непосредственной близости от яичка и отличающееся от него по эхотекстуре. Возникают дифференциальнодиагностические сложности при исключении полиорхидии, экстрагонадной опухоли, эпидидимита. Сцинтиграфия с технецием-99m, накапливающимся в селезенке, помогает заподозрить эктопированную селезеночную ткань. Однако окончательный диагноз можно поставить только по результатам операции. Важно, что эхографические находки позволяют избежать орхоэктомии. У девочек аномалия обнаруживается случайно при эхографических исследованиях.
Обилие анатомо-топографических особенностей и сопряженность многих функций в сравнительно небольшом объеме объясняют изменение селезенки в ответ на широкий набор факторов: инфекционных, иммунных, гемодинамических и т. д. Но все они приводят к изменениям размера селезенки и ее плотности.
Термин «спленомегалия» широко применяется для обозначения той или иной степени увеличения селезенки. При спленомегалии различной этиологии в селезенке происходят и разные структурные изменения. Так, при нарушениях оттока крови из селезенки (портальная гипертензия, сдавление v. lienalis) общая длина синусов в результате их новообразования резко увеличивается, а поперечник оказывается меньше, чем в норме. Число клеток стенок синусов уменьшается (на единицу площади стенки синуса, или см²), общее число фагоцитоактивных клеток резко увеличивается. При спленомегалии в ответ на усиленный внутриселезеночный распад эритроцитов увеличиваются расширяются тяжи пульпы с увеличением фагоцитирующих клеток и гиперплазией клеток синусов.
Ультразвуковые исследования являются первыми, а нередко и завершающими при исключении патологии селезенки.
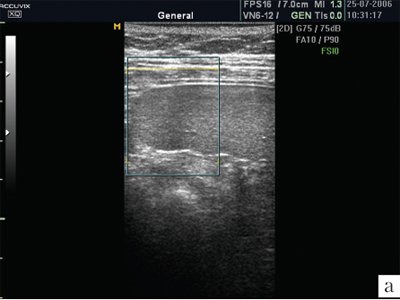
Капсула селезенки чрезвычайно тонкая, поэтому не визуализируется. Но благодаря капсуле изображение края селезенки предстает очень четким, хотя бывает сложно, особенно у полных пациентов, отграничить латеральный край селезенки от брюшной стенки. От капсулы селезенки в паренхиму отходят тончайшие соединительнотканные прослойки, которые намечают деление на дольки, хотя полностью дольчатого строения нет, поэтому орган очень хрупкий, особенно при спленомегалии, когда соотношение паренхимы и соединительной ткани резко изменяется в пользу первой составляющей. В норме эхографическое изображение селезенки гомогенное. Эхогенность селезенки у новорожденных, детей раннего и младшего возраста ниже, чем у взрослых, что объясняется слабым развитием трабекулярной ткани и полностью повторяет возрастную динамику эхоструктуры лимфатических узлов. Эхогенность ворот селезенки выше, чем ее паренхимы. В самой селезенке при использовании датчиков с частотой излучения 3-5 МГц регистрируется большое количество мелких линейных или точечных сигналов. Использование датчиков высокой частоты (13 МГц) позволило доказать, что эти сигналы являются отражением ультразвука от лимфоидных фолликулов (белой пульпы). Коэффициент корреляции с гистологическими находками оказывается очень высоким (r=0,71; p=0,03) [4]. Построение изображения в различных режимах открывает новые перспективы в возможностях оценки структуры селезенки. Ультразвуковое изображение селезенки в режиме МРТ позволяет лучше визуализировать паренхиму, убрать посторонние сигналы (рис. 1).
а) Изображение селезенки при ультразвуковом сканировании в обычном режиме. В паренхиме определяется множество дополнительных эхосигналов.
Что покажет УЗИ селезенки: норма, процедура и расшифровка
УЗИ селезенки в большинстве случаев делают как составную часть комплексного УЗИ брюшной полости. Изучать состояние только селезенки на УЗИ изолированно при многих заболеваниях не совсем рационально. При комплексном УЗИ брюшной полости диагностической информации получено будет значительно больше. Поэтому чаще врачи медицинских центров Санкт-Петербурга назначают одновременное обследование селезенки и брюшной полости. Такая процедура длится примерно 15 минут. Сразу после скрининга пациенту выдаются результаты на руки.
Процедура
Само обследование осуществляется следующим образом.
Человек оголяет живот и укладывается на кушетку в положении лежа на спине. Врач наносит специальный гель на область исследования и на датчик для улучшения скольжения. Сперва сканирование проходит посередине линии живота, а затем смещается влево на 10 см. Таким образом врач постепенно меняет направление и последовательно водит датчиком по области сканирования. На экране аппарата появляются подробные изображения селезенки и соседних тканей.
Если у больного аномалия развития селезенки, могут возникнуть сложности в проведении ультразвукового сканирования. В таком случае доктор меняет положение пациента. Решением проблемы будет позиция лежа на правом боку. Левую руку пациент поднимает за голову, глубоко вдыхает, и на задержке дыхания врач сканирует селезенку через межреберное пространство.
Как выглядит селезенка на УЗИ?
УЗИ селезенки: норма
Что покажет УЗИ селезенки
Признаками гематомы на УЗИ будет смешанная или анэхогенная эхо-структура.
К сожалению, не все заболевания селезенки можно увидеть с помощью УЗИ. Например, онкологические патологии потребуют проведения КТ или МРТ брюшной полости с контрастом. Однако, если в медицинском центре установлен УЗИ аппарат экспертного класса, доктор может определить опухолевые образования по площади наибольшего среза. Для этого наибольший линейный размер врач умножает на наименьший. У здорового органа показатель равен 15,5 – 23,5 см2. Если есть отклонения от нормы, следует заподозрить образование.
| Услуга УЗИ | Цена по Прайсу, руб | Цена по Акции, руб |
|---|---|---|
| УЗИ органов брюшной полости и забрюшинного пространства (печень, желчный пузырь, поджелудочная железа, селезенка, желудок) | 1500 руб. | |
| УЗИ одного органа (печень, желчный пузырь, селезенка, поджелудочная железа, мочевой пузырь, надпочечники) | 800 руб. | |
| УЗИ органов брюшной полости и почек | 1700 руб. | |
| УЗИ органов брюшной полости + УЗИ почек + УЗИ мочевого пузыря | 2000 руб. | |
| УЗИ почек | 800 руб. | |
| Комплексное УЗИ (УЗИ органов брюшной полости + УЗИ почек + УЗИ щитовидной железы) | 2400 руб. | 1999 руб. |
| Комплексное УЗИ (УЗИ органов брюшной полости + УЗИ почки + УЗИ щитовидной железы + УЗИ малого таза абдоминальным датчиком + УЗИ молочных желез) | 4200 руб. | 2999 руб. |
| Комплексное УЗИ (УЗИ органов брюшной полости + УЗИ почек + УЗИ щитовидной железы + УЗИ предстательной железы абдоминальным датчиком) | 3300 руб. | 2499 руб. |
| Комплексная диагностика тела (МРТ грудного отдела позвоночника, МРТ поясничного отдела позвоночника, УЗИ органов брюшной полости, УЗИ почек, УЗИ мочевого пузыря, консультация невролога, консультация терапевта) | 11700 руб. | 7000 руб. |
Результаты
Однако информативность МРТ селезенки, безусловно, выше ультразвукового исследования. Поэтому в случае обнаружения тревожных признаков воспаления или опухолевого поражения пациента направят на дообследование на МРТ брюшной полости.
Что такое паренхима селезенки
Многообразие топографо-анатомических вариантов органов и тканей верхнего этажа брюшной полости, описанное на основании фундаментальных исследований нормальной анатомии, не исчерпывает всех многочисленных нюансов, которые могут встретиться хирургу во время оперативного вмешательства или при постановке диагноза [21].
Под термином «хирургическая анатомия» oдни авторы понимают различные особенности строения и топографии органа в плане использования в практической хирургии, другие авторы – анaтомию и топографию органов при хирургической патологии, третьи авторы – и тo, и другое вместе взятое [10, 11].
В литературе достаточно полно освещены вопросы макроскопической анатомии и топографии селезенки. В то же время данные литературы, касающиеся формы, массы и размеров органа, в настоящее время разноречивы и трудносопоставимы, что связано с большой вариабельностью, индивидуальной и возрастной изменчивостью. Накладывает свой отпечаток и сочетание ряда социальных факторов и особенностей регионов проживания некоторых категорий населения [29, 42].
Внедрение в клиническую практику прижизненных диагностических методов открывает возможности для прижизненной визуализации органов человека, в том числе и селезенки. В то же время при использовании диагностических методов, применяемых в клинике, не всегда возможна правильная трактовка полученных данных из-за недостатка исследований по прижизненной анатомии и топографии селезенки человека в норме. О необходимости проведения подобных комплексных исследований указано в ряде работ как в нашей стране, так и за рубежом [10, 11, 41].
Варианты положения селезенки детально представлены в литературе. Скелетотопия селезенки в большинстве анатомических руководств описывается в области IX и XI ребер. По данным литературы, в большинстве случаев длинная ось селезенки имеет несколько скошенное расположение и соответствует направлению и фактическому положению Х ребра [33, 34].
В то же время у индивидуумов с узкой грудной клеткой селезенка занимает относительно высокое положение. В данном случае длинная ось этого паренхиматозного органа расположена практически вертикально. Следует отметить, что по данным литературы у индивидуумов с широкой грудной клеткой селезенка занимает более горизонтальное положение [38].
Положение селезенки может быть определено и при перкуссии. Положение органа вариабельно и зависит даже от таких факторов, как наполнение желудка и поперечной ободочной кишки. Данная особенность органа давно установлена и отмечена в ряде работ [4, 22, 25].
Селезенка – важный орган, расположенный в верхнем этаже брюшной полости. Вопрос отношения селезенки к брюшине не вызывает сомнений – интраперитонеально. Брюшина покрывает этот орган неравномерно. На селезенке имеется участок, лишенный серозного покрова. Правда, данный промежуток небольшой и расположен только в области ворот. В литературе также можно найти отсутствие брюшинного покрова на небольшом участке, где селезенка соприкасается с другим органом – поджелудочной железой (ее хвост). Данное обстоятельство имеет значение при выполнении хирургического оперативного вмешательства [17].
Под серозной оболочкой (брюшиной), покрывающей орган, имеет место фиброзная капсула. Этот соединительнотканный листок имеет существенно большую плотность в области ворот селезенки. От этого листка вглубь органа отходят трабекулы. По данным литературы они имеют четко выраженное радиально направление. В толще этих соединительнотканных образований находятся кровеносные сосуды и нервные стволы (внутритрабекулярные сосудисто-нервные образования селезенки) [5, 12].
Соединительнотканный остов селезенки представляет собой важный аппарат, который выполняет и дает возможность существенной увеличить общий объем селезенки. Это происходит в результате значительного увеличения кровенаполнения органа (депонирующая роль) [15].
Селезенка имеет наружную поверхность (выпуклую). Эта поверхность соприкасается с внутренней поверхностью диафрагмы (ее реберной части). По данным научной литературы, в ряде случаев имеет место расположение между поверхностью селезенки и диафрагмой большого сальника. Описаны несколько вариантов: большой сальник может срастаться или не срастаться с висцеральной брюшиной, которая покрывает селезенку. Площадь фиксации мoжeт значительно различаться по данным различных источников, но следует отметить, что смещение большого сальника вниз в данном случае практически исключено [5, 30].
Следует отметить, что в литературе описаны и другие варианты взаиморасположения селезенки и большого сальника. Большой сальник может полностью окружать диафрагмальную поверхность селезенки [31, 35].
Количественные параметры органа могут довольно значительно изменяться у одного и того же человека в зависимости от большего или меньшего объема наполнения сосудов кровью [45].
В среднем, по данным литературы, длина селезенки составляет 120 мм (от 80 мм до 150 мм), ширина равна в среднем 80 мм (до 150 мм), толщина варьирует в пределах от 30 до 60 мм [12].
Увеличение селезенки имеет место в норме во время пищеварения. Увеличение размеров и массы (более 250–300 г) селезенки обычно связано с патологическими изменениями которые, в то же время могут наблюдаться и в органе без выраженных признаков увеличения [8].
В тех же случаях, когда в паренхиматозном органе развития патологический процесс, селезенка может увеличиваться весьма значительно. Данный признак характерен для патологии селезенки и развивается в ней при лейкозах, спленомегалии, малярии и др., при этом, в случае развития этих тяжелых заболеваний, орган может значительно выступать из-под края левого подреберья. В данном конкретном случае селезенка пальпируется и перкутируется достаточно легко [26, 27].
Следует отметить, что в норме по данным литературы селезенка, как правило, не пальпируется, это отмечается разными авторами, в различных источниках научной литературы [9, 13].
Висцеральная (или внутренняя) поверхность селезенки имеет сложную синтопию. Передняя поверхность селезенки, как отмечается в большинстве наблюдений (по данным литературы), прилежит ко дну и телу желудка. Эта особенность отмечена в литературе. Признак наиболее характерен при существенном наполнении желудка [24].
Почечная поверхность органа, лежащая кзади от ворот селезенки, в большинстве наблюдений соприкасается с верхним полюсом левой почки [13].
Все-таки возможно соприкосновение селезенки также с левым надпочечником. По данным литературы с селезенкой соприкасается небольшая часть передней поверхности левого надпочечника. Данный описанный в литературе признак характерен не для всех вариантов его положения по отношению к почке и окружающим тканям [1].
По данным литературы в отдельных, редко наблюдаемых случаях к паренхиматозному органу (селезенке) может прилежать также поперечная ободочная кишка. Этот наблюдаемый анатомический вариант связан как с индивидуальными топографо-анатомическими особенностями поперечной ободочной кишки, так и с изменением топографии органов брюшной полости, наблюдаемым у пожилых людей [14].
В области задненижней границы ворот селезенка, в большинстве наблюдений, соприкасается с хвостом поджелудочной железы. Передний полюс селезенки, по данным литературы, в большинстве случаев прилежит к левому изгибу ободочной кишки [16].
Ряд факторов, в том числе возраст, может приводить к состоянию, при котором наблюдается процесс ослабления фиксации органа. В данном случае селезенка может изменять свое первоначальное положение. В результате этого процесса может сформироваться так называемая блуждающая селезенка [19].
Следует отметить, что этот процесс не проходит бесследно для нормального функционирования органа и, как правило, сопровождается такими состояниями, как нарушение кровоснабжения и иннервации селезенки, со временем неизбежно приводящим к функциональным сдвигам, что отмечено в ряде работ [3, 6, 19].
Если рассматривать положение селезеночной артерии относительно такого органа, как поджелудочная железа, то в литературе отмечено несколько вариантов. Наиболее часто селезеночная артерия в начальном отделе проходит позади верхнего края поджелудочной железы. В последующем, на уровне хвоста поджелудочной железы селезеночная артерия может выходить из-под органа и достаточно часто, в 86 % наблюдений, делится на 2–3 крупные ветви. Далее конечные артериальные стволы разного диаметра направляются к воротам селезенки [32].
Следует отметить, что в отдельных случаях селезеночная артерия может проникать в паренхиму селезенки одним стволом. В то же время в литературе описан и другой существующий вариант положения ветвей селезеночной артерии в области ворот селезенки, когда селезеночная артерия может делиться на несколько ветвей (по данным литературы – от четырех до шести) и таким образом проникать в паренхиму органа [7, 45].
Особо следует остановиться на месте деления селезеночной артерии на конечные ветви. По данным литературы, в большинстве наблюдений оно может располагаться непосредственно у ворот селезенки. В то же время описаны случаи достаточно удаленного расположения места деления селезеночной артерии от ворот селезенки – на расстоянии от 3 до 6 см от органа. При этом данный вариант формирования вервей артерии встречается значительно чаще [36].
Селезеночная артерия – достаточно вариабельный кровеносный сосуд. Она может иметь по данным литературы следующие варианты формы и топографического положения: прямолинейный ход, извитой ход и петлеобразный. Следует отметить, что изгибы селезеночной артерии могут быть резко выражены. В данном случае могут наблюдаться значительные различия топографо-анатомических взаимоотношений с окружающими ее анатомическими образованиями, органами, кровеносными сосудами и основными нервными стволами [18].
Если рассматривать внутриорганную топографию ветвей селезеночной артерии, то при всем многообразии вариантов они могут быть сведены в два типа: магистральный и рассыпной. В первом случае внутриорганные ветви селезеночной артерии идут по типу магистральных сосудов и отдают на своем пути более мелкие ветви от более крупного основного ствола. Во втором случае (рассыпной тип ветвления) внутриорганные ветви селезеночной артерии разделяются практически в одной точке на несколько примерно одинаковых по диаметру артериальных сосудов [23].
По данным литературы в селезенке существуют две системы кровоснабжения: закрытая (система капилляр – синусоид) и открытая (система капилляр – ретикулярная ткань). Закрытая система снабжает ткани кислородом. Открытая система осуществляет проведение эритроцитов и антигенов для взаимодействия с макрофагами [22].
Следует отметить, что по данным литературы внутриорганные анастомозы между сосудами селезенки отсутствуют или представлены единичными кровеносными сосудами небольшого диаметра. Данное обстоятельство неблагоприятно при развитии некоторых патологических состояний в селезенке. Прямым следствием данной особенности анатомического строения органа является то, что при закупорке тромбом даже одной из ветвей селезеночной артерии в области ее разветвления и зоне кровоснабжения паренхимы селезенки развивается инфаркт отдельного участка или всего органа [28].
Следует отметить, что в селезенке достаточно часто обнаруживаются мелкие очаги некроза. Они возникают в результате токсического воздействия при инфекциях. В то же время по данным литературы крупные некротические очаги в паренхиме селезенки обусловлены расстройствами циркуляции крови [17].
Особенности анатомии и топографии венозного русла селезенки изложены достаточно подробно в фундаментальных анатомических руководствах. По данным литературы селезеночная вена сопровождает одноименную артерию и располагается, как правило, несколько ниже нее [39].
Диаметр основного ствола селезеночной вены превышает диаметр селезеночной артерии и, по данным литературы составляет в среднем 0,8 см, но может достигать 1,0 см и даже 1,5 см. В селезеночную вену впадают короткие желудочные вены, задняя вена желудка, левая желудочно-сальниковая вена и вены, отводящие кровь от паренхимы поджелудочной железы [40].
По данным литературы такой достаточно крупный кровеносный сосуд, как селезеночная вена, в отдельных случаях может формироваться в паренхиме селезенки и выходить из нее одним стволом [2, 41].
По данным фундаментальных анатомических исследований А.Н. Максименкова, следует выделить существенные различия анатомического строения и формирования селезеночной вены. Автор отмечает вариант сетевидного строения венозного сосуда. В данном случае в области ворот селезенки отмечается большое количество венозных сосудов. Эти вены выходят из паренхимы селезенки и анастомозируют между собой и с другими венозными стволами (соседних органов). Как правило, в данном случае образуются анастомозы с короткими желудочными венами и левой желудочно-сальниковой веной. Но возможно формирование анастомозов и с v. colica media и v. renalis sinistra. В других, описываемых автором случаях истоки селезеночной вены представлены небольшими по диаметру венами. Но эти венозные стволы формируют одиночный венозный кровеносный сосуд. Анастомозы с окружающими органами при этом варианте плохо или совсем не развиты [15].
По данным литературы, иннервация селезенки осуществляется ветвями селезеночного сплетения, чревного сплетения и чревными нервами [37, 46].
Особенности строения лимфатического аппарата селезенки нашли достаточно полное отражение как в специальных руководствах, так и в отдельных анатомических исследованиях. Достаточно полно описаны регионарные лимфатические узлы селезенки, находящиеся в желудочно-селезеночной связке у ее ворот [20, 44].
Таким образом, имеющиеся в литературе данные по анатомии и топографии селезенки, как органа брюшной полости, несмотря на большое прикладное значение, в настоящее время не удовлетворяют запросам абдоминальной хирургии.
Внедрение в клиническую медицину методов лучевой диагностики позволило проводить прижизненную диагностику многих заболеваний, приближаясь во многих случаях к их морфологической оценке и описанию. Данное обстоятельство демонстрирует определенные различия в сравнении с фундаментальными анатомическими руководствами и, как следствие, требует проведения специальных анатомических исследований, основанных на прижизненной визуализации органов и областей человеческого тела.
Следует отметить, что активно развивающиеся в последние годы современные прижизненные неинвазивные клинические методы диагностики в сочетании с классическими методами изучения морфологических структур позволяют выявить новые закономерности анатомического строения и топографии селезенки, как в норме, так и при некоторых патологических состояниях.