Парентеральное питание и гидратация в паллиативной помощи
У большинства паллиативных пациентов возникают проблемы с нутритивным статусом, вследствии чего им требуется парентеральное питание. О том, когда его следует назначать, а когда — нет, можно ли совмещать энтеральное и парентеральное питание и многое другое о нутритивной поддержке рассказала Варвара Брусницына, заведующая отделением длительной респираторной поддержки и отделением паллиативной помощи №3, врач анестезиолог-реаниматолог, врач реабилитолог ГБУЗ «Московский многопрофильный центр паллиативной помощи» ДЗМ.
Статья подготовлена по материалам вебинара из цикла «Врачи врачам»
Как оценить нутритивный статус пациента?
Первое, что необходимо сделать — это оценить тяжесть состояния пациента и его жизненный прогноз. Условно (поскольку четких критериев в паллиативе не существует) всех пациентов можно разделить на две группы:
Обе группы пациентов оцениваются субъективно и объективно.
Субъективная оценка — это мнение врача, которое он составляет о пациенте, просто осматривая его.
Если врач видит снижение или отсутствие подкожно-жировой клетчатки, дряблость кожных покровов, то, скорей всего, сделает вывод, что пациент получает плохое питание или\и его болезнь прогрессирует.
Оценить состояние подкожно-жировой клетчатки довольно просто. Для этого существует специальный прибор, но им вряд ли располагает врач патронажной службы, к тому же без него можно легко обойтись. Для измерения нужно зажать кожную складку под углом лопатки или над трицепсом в средней части плеча и примерно оценить расстояние между пальцами. В норме оно должно быть 1-2 сантиметра. Расстояние меньше одного сантиметра означает, что истощаются запасы жировой клетчатки вследствии их большого расхода, либо пациент недоедает, либо из-за заболевания у него слишком высокий катаболизм.
Всегда проверяйте состояние подкожно-жировой клетчатки, даже если человек выглядит нормально.
Критерии субъективной оценки клинических признаков нутритивной недостаточности:
Объективная оценка — это точные показатели, полученные в результате измерений или обследований.
Шаг 1. Измерение индекса массы тела.
Примеры:
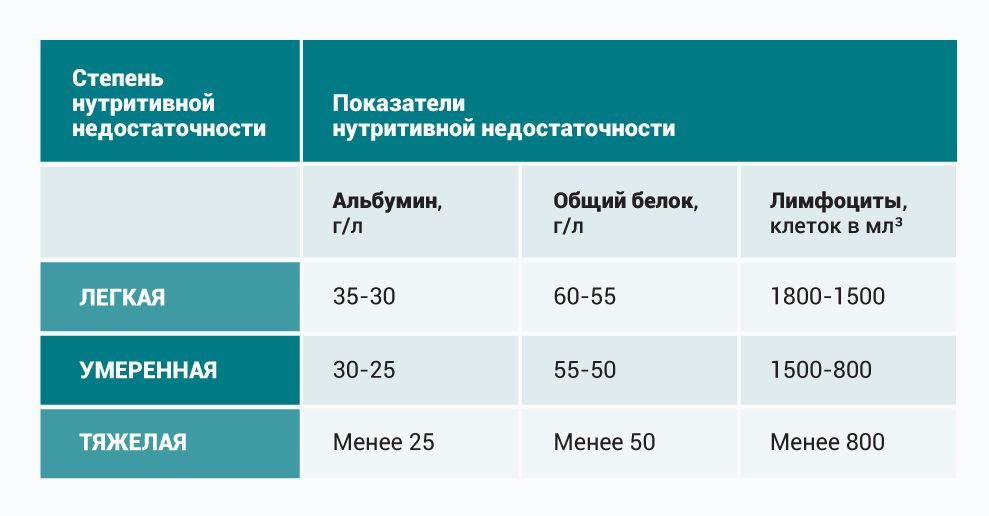
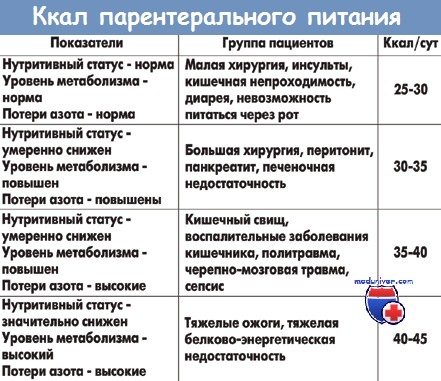
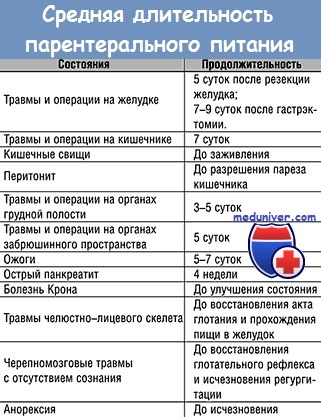
| Вес пациента составляет 72 кг. Его рост 1,75 м. 72 : 1,75² = 72 : 3,0625 = 23,5. 53 : 1,75.² = 53 : 3,0625 = 17,3 Для определения нутритивной недостаточности нельзя ориентироваться только на индекс массы тела, поскольку человек может быть астеником от природы. Это — лишь один из объективных показателей. Европейское общество клинического питания и метаболизма (ESPEN) рекомендует проводить 2-ступенчатый скрининг с использованием ШКАЛЫ NRS-20021. Ступень первая. После определения ИМТ попросите пациента ответить на три вопроса: Ответ «нет» на все вопросы означает, что нутритивная недостаточность отсутствует. Тогда следует провести повторный скрининг через неделю. Поскольку у всех паллиативных пациентов ответ на последний вопрос утвердительный, продолжите скрининг по следующему блоку. Ступень вторая. В диагнозе недостаточно написать только про наличие нутритивной недостаточности. Нужно указать ее степень — легкую, умеренную или тяжелую. Пример: Пациент чувствует себя неплохо, потерял в весе несильно. По этим показателям ему можно присвоить легкую степень нутритивной недостаточности. Но при этом уровень альбумина у него составляет менее 25 г/л, а значит, несмотря на отсутствие других симптомов, следует рассматривать нутритивную недостаточность как тяжелую. По результатам всего комплекса проведенных исследований диетолог может составить необходимое для пациента меню. Что делать, если в штате медицинской организации нет диетолога?Необходимо рассчитать потребность пациента в нутриентах по усредненным значениям. Они прописаны Европейским обществом ESPEN в 2016 году для стационарных (находящихся в стационаре) и лежачих пациентов. Важно! Чтобы точно рассчитать потребность в белке, следует опираться на состояние пациента. Например, для пожилой пациентки с последствиями инсульта, без пролежневого процесса, нужно минимальное количество белка (1,2 г на кг массы тела). Для онкологического пациента с высоким катаболизмом — среднее ( 1,6-1,7 г на кг массы тела). А для пациента с тяжелым хроническим заболеванием и с пролежневым процессом — максимальное (2 г на кг массы тела). Как и чем кормить пациентов?Парентеральное питание, то есть способ введения необходимых организму нутриентов непосредственно в кровь, минуя пищеварительную трубку, бывает полное, неполное и частичное. Показания для парентерального питания Противопоказания для парентерального питания: Кабивен — самый распространенный препарат для парентерального питания. Что важно знать о кабивене? Кабивен бывает двух видов: Центральный кабивен имеет высокую осмолярность (1060 мОсм/л), поэтому при введении в периферические вены может дать осложнения в виде тяжелого тромбофлебита. Варианты парентерального питанияСлучай из практики: Пациентка Н. долгое время провела в реанимации, что очень тяжело в том числе и психологически. К нам в отделение поступила с пролежнями и с тяжелой степенью нутритивной недостаточности, хотя питание вводилось в достаточном количестве. Из-за онкологического процесса у Н. была выведена стома из пищевода на шею. То есть к верхней части, которая идет от глотки, был на шее прикреплен мешочек, а нижняя часть пищевода наглухо ушита и погружена в средостение. Кроме того, на переднюю брюшную стенку была выведена еюностома. Кормить пациентку можно было только через нее. Она долго получала капельно энтеральное питание и кабивен внутривенно. Как-то Н. говорит: «Можно я поем? Так хочется ощутить вкус пищи». Мы, конечно, были в замешательстве — что делать? Но все же решили дать ей мороженое. Оно, конечно, целиком вылилось в пакет на шее, но принесло Н. огромную радость. Причины осложнений парентерального питания:ГиподермоклизЭто методика коррекции дефицита жидкости путем подкожной инфузии. В подкожную клетчатку вводятся: Подкожно можно вводить растворы: Как вводить: со скоростью инфузии 1-3 мл/мин (от 120 до 500 мл/ч) от одного до трех раз в сутки с помощью иглы-бабочки размером 25G-27G. Гиподермоклиз используют в том числе и для восполнения дефицита жидкости у тяжелых пациентов в сопоре или коме. Пациент в тяжелом состоянии без сознания: кормить или нет?Большинство врачей сходятся во мнении, что компенсировать нутритивную недостаточность у такого пациента не нужно. Против выступают обычно родственники — им кажется, что человек умирает именно от голода. Почему не надо кормить принудительно: Обезвоживание — крайне мучительный симптом. Если пациент даже в агональном или предагональном состоянии не получает питания, следите за тем, чтобы у него не было дегидратации. Регидратируйте его подкожным введением жидкости. Страхи и вопросы родственников: как реагировать?Ситуация 1Родственник пациента: У моего близкого человека асцит, и я слышал, что весь белок уходит в жидкость в животе, а значит, ему нужно вводить альбумин. Врач : Альбумин не восполнит дефицит белка при онкологии в терминальной стадии или при декомпенсированном циррозе. Эффект будет временным. Родственник пациента: Но ему в реанимации вводили. Врач: Да, это было правильно для реанимации. Но сейчас ваш близкий в паллиативном отделении. Его состояние ухудшается, и чужеродный раствор вряд ли восполнит дефицит белка. К тому же из-за особенностей заболевания альбумин не в силах предотвратить образование жидкости в брюшной полости. Ситуация 2Родственник пациента: В реанимации моему близкому назначали внутривенное питание из-за невозможности принимать пищу естественным путем. Можно ли это сделать у вас? Ведь он в сознании и очень переживает. Врач: Внутривенное питание – это многокомпонентный препарат, который имеет конкретные показания. Это искусственная смесь. Она не столь безопасна, как кажется, на нее бывают разные реакции. Безусловно, мы рассмотрим ее применение. Тем более, если человек тревожится и мучается от голода. Ситуация 3Родственник пациента: Мой близкий умирает. Он уже меня не слышит, а я переживаю, что он умирает именно от голода, потому что ему не хватает питательных веществ. Я слышал, что есть такое питание, которое вводится в вену. Можно ли его назначить? Врач: На процесс усвоения такого питания тратится очень много энергии, а ваш родной человек в крайне тяжелом состоянии. У него энергии и так совсем мало. Кроме того, сейчас в его организме все процессы замедляются, и ему на их поддержание нужно гораздо меньше ресурса. Проведено много научных исследований, которые доказывают, что в таком тяжелом состоянии отсутствие питания не влияет на продолжительность жизни. Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов. Технология «все в одном» в практике парентерального питанияНовые возможности применения жировых эмульсий в практической хирургии открыло появление концепции парентерального питания «все в одном». Технология «все в одном» была впервые разработана С.Solasson с соавторами еще в 1974 году. Основной идеей создания системы «все в одном» являлось стремление к стандартизации парентерального питания с целью достижения максимального клинического эффекта и минимизации возможных осложнений, особенно у больных в критических состояниях с синдромом гиперметаболизма. Использование двух и трех компонентных мешков для парентерального питания, где уже подобраны необходимые количества и метаболически верные соотношения аминокислот, глюкозы, липидов и электролитов показало целый ряд принципиальных преимуществ перед использованием изолированной инфузии макронутриентов: высокая технологичность, удобство и простота применения, одновременное и безопасное введение всех необходимых нутриентов; оптимально сбалансированный состав макронутриентов; снижение риска инфекционных осложнений; возможность добавлять необходимые микронутриенты (витамины/микроэлементы). При использовании технологии «все в одном» врачу не нужно специально рассчитывать соотношение вводимых аминокислот и энергии и соотношение глюкозы и жиров. Технические преимущества использования систем «все в одном» состоят в том, что для одного пациента используется всего один контейнер, одна инфузионная система и один инфузионный насос. Принципиально важно, что система «все в одном» гарантирует стабильную скорость введения нутриентов, снижает риск ошибок, в том числе связанных с неправильными манипуляциями, препятствует дополнительной микроьной контаминации и значительно снижает нагрузку на медицинский персонал больницы. Мультицентровые исследования, посвященные оценке риска инфицирования и фармакоэкономической эффективности парентерального питания с применением системы «три в одном» по сравнению с традиционной модульной (флаконной) методикой доказали снижение риска контаминации на 50–60% и уменьшение стоимости парентерального питания на 12–23 % (К. Achach et al., 2002). Именно данные обстоятельства сделали парентеральное питание для пациентов хирургических отделений не «теоретически возможным», а практически осуществимым. Следует заметить, что необходимость и потенциальные преимущества совместного и одновременного введения основных нутриетнов стали очевидными для клиницистов достаточно давно. Исторически промышленному производству двух- и трехсекционных мешков системы «все в одном» предшествовал в своем роде кустарный способ комплексного введения препаратов парентерального питания, при котором все необходимые в течение суток питательные вещества смешивали в одном пластиковом мешке в аптеке больницы непосредственно перед началом парентерального питания. Очевидная трудоемкость и ответственность приготовления подобных инфузионных сред определялась необходимостью привлечения опытных и хорошо обученных провизоров, а также выделения специально оборудованных помещений в аптеке для соблюдения строгой асептики, что, естественно, ограничивало применение метода в клинической практике. За последние десятилетия компании-производители препаратов для парентерального питания, используя новейшие биохимические технологии, освоили промышленное производство двух- и трехсекционных пластиковых мешков, содержащих макро- и микронутриенты в различных комбинациях. В настоящее время реализация программы нутритивной поддержки «все в одном» принципиально возможна в двух вариантах: системы «два в одном», содержащие раствор аминокислот с электролитами и раствор глюкозы, и системы «три в одном», содержащие раствор аминокислот с электролитами, раствор глюкозы и жировую эмульсию. Нутрифлекс содержит в своем составе изолейцин, лейцин, лизина гидрохлорид, метионин, фенилаланин, треонин, триптофан, валин, аргинина моноглютамат, гистидина гидрохлорида моногидрат, аланин, аспарагиновая кислота, глютаминовая кислота, глицин, пролин, серин, магния ацетата тетрагидрат, натрия ацетата тригидрат, натрия дигидрофосфата дигидрат, калия дигидрофосфат, калия гидроксид, натрия гидроксид, глюкозы моногидрат, натрия хлорид, кальция хлорида дигидрат, электролиты: натрий, калий, кальций, магний, хлорид, фосфат, ацетат; азот. Нутрифлекс липид 40/80 предназначен для введения в периферические вены. Полноценное содержание белков в стандартном объеме жидкости. Минимальный риск гипергликемии. 1 литр Нутрифлекс липид 40/80 содержит: аминокислоты 40 г, углеводы 80 г, липиды 50 г. Общая калорийность 955 (4000) ккал (кДж); небелковая калорийность 795 (3330) ккал (кДж); калорийность жиров 475 (1990) ккал (кДж); калорийность углеводов 320 (1340) ккал (кДж); осмолярность 840 мОсм/л. Нутрифлекс липид 48/150 предназначен для введеня в центральные вены. Повышенное содержание энергии и белка в стандартном объеме жидкости. 1 литр Нутрифлекс липид 48/150 содержит: аминокислоты 48 г, углеводы 150 г, липиды 50 г. Общая калорийность 1265 (5300) ккал (кДж); небелковая калорийность 1075 (4500) ккал (кДж); калорийность жиров 475 (1990) ккал (кДж); калорийность углеводов 600 (2510) ккал (кДж); осмолярность 1215 мОсм/л. Нутрифлекс липид 70/180 предназначен для введения в центральные вены. Повышенное содержание энергии и белка в ограниченном объеме жидкости. 1 литр Нутрифлекс липид 70/180 содержит: аминокислоты 71,8 г, углеводы 180 г, липиды 50 г. Общая калорийность 1475 (6176) ккал (кДж); небелковая калорийность 1195 (5005) ккал (кДж); калорийность жиров 475 (1990) ккал (кДж); калорийность углеводов 720 (3015) ккал (кДж); осмолярность 1545 мОсм/л. Как нетрудно заметить аминокислотный и электролитный состав Нутрифлекс-липид аналогичен таковому в препарате Нутрифлекс. К очевидным преимуществам проведения парентерального питания препаратом Нутрифлекс-липид следует отнести: — высокую безопасность, надежность и удобство в применении; — возможность индивидуального подхода обеспечивается различными вариантами мешков; — оптимальную концентрацию аминокислот, позволяющую ввести достаточное количество белка без риска перекармливания; — сбалансированное содержание глюкозы, предупреждающее развитие гипергликемии у пациента; — быстрое, безопасное и полное усвоение жиров, благодаря наличию Липофундина МСТ/ЛСТ; — активацию репаративных процессов (в том числе заживления ран), благодаря цинку, который содержится в физиологической концентрации; — удовлетворение основной потребности пациента в электролитах без дополнительных инфузий солевых растворов. Характеристика зарегистрированных в России двух (Нутрифлекс) и трехкамерных (Нутрифлекс Липид) контейнеров для парентерального питания. Что такое парентеральное питание ответСоветы по парентеральному питанию1. Что такое парентеральное питание?Парентеральное питание — это обеспечение организма аминокислотами (4 ккал/г), глюкозой (3,4 ккал/г), жирами (20% жировая эмульсия, содержащая 2 ккал/мл), витаминами, минералами, микроэлементами, жидкостью и иногда инсулином путем внутривенной инфузии. Хлорид и ацетат поступают в организм в виде солей натрия и калия и оказывают влияние на кислотно-щелочное состояние. Во избежание образования нерастворимых фосфатов введение кальция и фосфора ограничено. 2. Каковы показания к полному парентеральному питанию (ППП)?Полное парентеральное питание (ППП) проводится в тех случаях, когда желудочно-кишечный тракт полностью не функционирует. Это бывает при широких резекциях кишечника, синдроме “короткой кишки”, тонкокишечных свищах, непроходимости кишечника и тяжелой упорной диарее. 3. Каковы способы введения парентеральных растворов?Растворы для центрального парентерального питания — высококонцентрированы. Их осмолярность достигает 3000 мосмоль/л, и они должны вводиться в центральную вену (обычно в подключичную и реже в бедренную). При использовании многоканального катетера один из каналов предназначается только для питательных растворов. Если парентеральное питание планируется проводить длительно, то лучше использовать специальные катетеры (например, типа Hickman или Broviac). Однако в них нет необходимости, если центральный венозный катетер ставится в стерильных условиях, а сам больной и члены его семьи детально ознакомлены с правилами ухода за ним. 4. Что такое периферическое парентеральное питание?Периферическое парентеральное питание осуществляется в тех случаях, когда искусственное питание планируется менее чем на 10 дней, а катетеризация центральной вены противопоказана. Растворы должны иметь низкую осмолярность (менее 800 мосмоль/л), чтобы избежать тромбоза в устье катетера. Применение близких к изотоническим растворам жировых эмульсий способствует снижению общей осмолярности растворов наряду с повышением их калорийности. При использовании разбавленных растворов для обеспечения полноценного питания требуется введение большого объема жидкости. Поэтому периферическое парентеральное питание нежелательно проводить больным, которым показано ограничение жидкости (например, больным с сердечной недостаточностью). 5. Что такое диализное парентеральное питание (ДПП)?Иногда ограниченное количество парентеральных растворов переливается больному во время стандартного гемодиализа. Эта методика позволяет обеспечить больному парентеральное питание при одновременном выведении из организма жидкости и мочевины. Метод можно применять у ограниченного числа больных, находящихся па гемодиализе, которые страдают кахексией и не в состоянии получить адекватное количество пищи через рот или энтерально. 6. Когда назначаются концентрированные растворы аминокислот и глюкозы?Концентрация аминокислот в стандартных растворах обычно 8,5% (8,5 г/100мл) или 10%. Концентрированные растворы содержат 15%. Максимальная концентрация глюкозы составляет 70%, хотя в стандартных растворах для ППП чаще используется 50%-глюкоза. Максимально концентрированные растворы ППП показаны больным с сердечной недостаточностью, а также при острой почечной и печеночной недостаточности. 7. Нужно ли добавлять железо к растворам парентерального питания?При интенсивной терапии больных острый дефицит железа возникает редко. С каждой единицей крови при гемотрансфузии больные получают 250 мг молекулярного железа. При длительном ППП может понадобиться назначение препаратов железа. В идеале железо должно поступать в организм энтеральным путем, поскольку существует высокий риск развития анафилактического шока при его внутривенном или внутримышечном введении. 8. Какие осложнения связаны с парентеральным питанием?Это дисбаланс жидкости и электролитов, нарушение метаболизма глюкозы, повышенные значения функциональных тестов печени, жировая дегенерация печени и атрофия кишечника. При катетеризации подключичной вены может развиться гемо- и пневмоторакс. Есть сообщения о редких случаях воздушной эмболии и постановке катетера вне сосуда. 9. Какие факторы влияют на развитие «катетерного» сепсиса?Все профилактические мероприятия можно разделить на 3 категории: мероприятия при: Во время катетеризации центральной вены кожу лучше обрабатывать хлоргекседином, а не спиртом или повидон-йодом, и использовать максимальное количество стерильных салфеток. Принято считать, что многоканальный катетер повышает риск развития сепсиса по сравнению с одноканальным катетером. Однако при рандомизированных исследованиях со строгим соблюдением протокола катетеризации вены были получены сопоставимые результаты. Уход за катетером включает следующие компоненты: Однако польза от удаления катетера должна превышать риск механических осложнений при новой катетеризации вены. Замена катетера по проводнику является эффективным методом ранней диагностики инфицированности катетера или нагноения. 10. Почему на фоне парентерального питания часто развивается гипергликемия?Сильный стресс (выброс катехоламинов), воспалительная реакция, ограниченная подвижность, сопутствующая терапия кортикостероидами и чрезмерная калорийность пищи способствуют развитию гипергликемии. Скорость инфузии глюкозы не должна превышать 5 мг/кг/мин. Для повышения иммунитета, поддержания нормальной гидратации тканей и ускорения заживления ран концентрация глюкозы в крови должна быть менее 7 ммоль/л. 11. Как лечить гипергликемию?При повышении уровня глюкозы по сравнению с исходным, резистентности к инсулину или инсулинопении может потребоваться введение простого инсулина. Дополнительные потребности в инсулине необходимо оценивать ежедневно до начала нового сеанса ППП. Нейтральный протамин-инсулин Хагедорна применяется у больных, которые принимают пищу с равными интервалами, и не подходит для непрерывного внутривенного кормления. 12. Зачем нужны внутривенные жировые эмульсии? В каких случаях они противопоказаны?Теоретически жировые эмульсии предназначены для предотвращения дефицита незаменимых жирных кислот. В действительности дефицит развивается редко и проявляется только спустя несколько недель. Для обеспечения потребностей в незаменимых жирных кислотах необходимо получать в виде липолевой кислоты всего 3-4% калорий (или 10% калорий в виде стандартных жировых эмульсий). Жировые эмульсии также используются в качестве дополнительного источника энергии, когда скорость инфузии глюкозы достигает 5 мг/кг/мипуту. На практике жиры расфасовываются в контейнеры по 100, 250 и 500 мл. Жировые эмульсии противопоказаны больным с панкреатитом, вызванным гипергликемией (редкие случаи панкреатита) и при значительном повышении уровня триглицеридов в сыворотке крови (выше 500 мг/дл). В составе полноценной питательной смеси (растворы “три в одном”) жировые эмульсии остаются стабильными в течение 24 часов. Продолжительность вливания такой смеси не должна превышать 12 часов из-за возможного в ней роста бактерий. 13. Что такое синдром докармливания?Синдром докармливания развивается при умеренных или тяжелых нарушениях питания и ограниченном запасе питательных веществ в организме. Это характерно для хронического алкоголизма, нервной анорексии или хронического голодания. При большой питательной нагрузке у больных быстро происходит клинически существенное снижение концентрации калия, фосфора, кальция и магния в крови. В основе этих изменений лежит распределение электролитов между различными средами организма. Гипергликемия обычно обусловлена угнетением секреции инсулина ниже границы нормы. 14. Как избежать синдрома докармливания?Растворы парентерального питания должны содержать достаточное количество калия, фосфора, кальция и магния. Вначале калорийность растворов должна быть снижена на 25% за счет глюкозы. В течение 5 дней после начала парентерального питания необходимы ежедневные исследования глюкозы (до 3-4 раз в день), калия, фосфора, кальция и магния в крови. 15. Как проводится мониторинг парентерального питания?У тяжелых больных в первые дни парентерального кормления необходимо ежедневно исследовать натрий, калий, хлор, магний, фосфор, кальций и РСО2 крови. Экспресс-анализ глюкозы крови нужно проводить каждые 6 часов. После стабилизации водно-электролитного баланса частота исследований сокращается до 1 раза в педелю. При амбулаторном полном парентеральном питании биохимические исследования крови выполняются 1 раз в месяц. Об адекватности режима питания свидетельствует хорошее заживление ран, стабильный вес тела и своевременное повышение концентрации в крови “строительных” белков (альбумина, трансферрина). На перекармливание указывает развитие резистентности к инсулину, гипертриглицеридемия, повышенные значений функциональных проб печени и гиперкапния. 16. В каком инфузионном режиме осуществляется полное парентеральное питание (ППП)?Полное парентеральное питание чаще всего осуществляется в режиме непрерывной инфузии. В амбулаторных условиях и на дому можно проводить кормление циклами или в ночное время, если удается поддерживать нормальный уровень гидратации. При таком режиме инфузия продолжается в течение 12-18 часов. 17. Как нужно отменять полное парентеральное питание?Если ППП нужно прекратить, скорость инфузии снижают в 2 раза в течение двух часов, затем еще в 2 раза в течение последующих двух часов, и после этого питание можно отменить. Такая “пошаговая отмена” предотвращает реактивную гипогликемию. 18. Какова стоимость парентерального питания?Стоимость растворов парентерального питания широко варьирует в зависимости от составных компонентов. Стоимость компонентов для ППП вместе со стоимостью изготовления рецептуры готовой смеси в 10 раз превышает стоимость стандартных растворов для энтерального питания. Большинство страховых компаний не возмещают больницам разницу в стоимости парентерального и энтерального питания. Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 |