Парентеральный путь введения лекарств
Содержание
Парентеральное введение [ править | править код ]
Парентеральный дословно переводится как «минуя кишечник». Основные способы парентерального пути введения лекарственных средств — внутривенный, подкожный и внутримышечный. При п/к и в/м введении препараты всасываются путем простой диффузии по градиенту концентрации между местом введения и плазмой. Скорость диффузии зависит от площади диффузионной поверхности (эндотелий капилляров) и растворимости препарата в интерстициальной жидкости. Благодаря довольно крупным порам в мембране эндотелиальных клеток скорость диффузии не зависит от растворимости препарата в жирах. Более крупные молекулы (например, белки) поступают в системный кровоток медленнее, по лимфатическим сосудам.
При любом способе парентерального введения (за исключением внутриартериального) лекарственное средство, прежде чем достичь ткани-мишени, может элиминироваться легкими. Некоторые лекарственные средства (особенно слабые основания, которые в крови находятся преимущественно в неионизированной форме) накапливаются в легких благодаря своей высокой жирорастворимости. Кроме того, легкие задерживают введенные в/в твердые частицы и элиминируют летучие вещества.
Пути ведения лекарственных веществ и их распределение в организме
Внутривенное введение [ править | править код ]
При в/в введении препарат сразу и полностью поступает в системный кровоток. Это самый быстрый и точный способ введения лекарственных средств, позволяющий надежно регулировать их концентрацию. В некоторых случаях, например при вводной анестезии, дозу не определяют заранее, а подбирают в зависимости от реакции на препарат. Некоторые лекарственные средства, обладающие раздражающим действием, можно вводить только в/в, так как стенка сосудов менее чувствительна к ним. К тому же при медленном введении препарат успевает разбавиться кровью.
Наряду с достоинствами в/в введение имеет и свои недостатки. Быстрое повышение концентрации лекарственного средства в крови и ткани-мишени увеличивает риск побочных эффектов, поэтому препараты следует вводить медленно, тщательно наблюдая за больным. Если препарат введен по ошибке, исправить ее уже нельзя. Для многократного введения необходимо наладить надежный венозный доступ. В/в нельзя вводить масляные растворы и препараты, вызывающие осаждение растворенных в крови веществ или гемолиз.
Подкожное введение [ править | править код ]
Это распространенный способ введения лекарственных средств. Благодаря медленному, равномерному всасыванию обеспечивается длительный терапевтический эффект. Скорость всасывания можно регулировать, используя разные лекарственные формы (например, суспензия инсулина всасывается медленнее, чем раствор) или добавляя в раствор сосудосуживающие средства, замедляющие всасывание. Для введения некоторых гормональных средств успешно используют подкожные имплантаты, выделяющие препарат очень медленно, в течение нескольких недель или месяцев. П/к введение непригодно для лекарственных средств, которые обладают раздражающим действием и могут вызвать сильную боль и некроз тканей.
Внутримышечное введение [ править | править код ]
Водорастворимые лекарственные средства всасываются при в/м введении достаточно быстро. Скорость всасывания зависит от интенсивности кровотока в месте инъекции. Согревание и массаж в месте инъекции, а также физические упражнения усиливают всасывание. Так, если инсулин вводят в бедро, а не в плечо, бег может вызывать резкое падение уровня глюкозы плазмы за счет значительного увеличения кровотока в ногах. При инъекции в латеральную широкую мышцу бедра и дельтовидную мышцу водорастворимые препараты, как правило, всасываются быстрее, чем при инъекции в большую ягодичную мышцу. У женщин эта разница еще заметнее, так как у них более выражена подкожная клетчатка, которая довольно плохо кровоснабжается. При тяжелом ожирении и истощении скорость всасывания лекарственных средств после в/м и п/к введения меняется. Масляные растворы и другие препараты длительного действия для в/м введения (например, некоторые антибиотики) всасываются очень медленно и равномерно. Лекарственные средства, которые из-за раздражающего действия нельзя вводить п/к, зачастую пригодны для в/м введения.
Внутриартериальное введение [ править | править код ]
Этот способ используют в тех случаях, когда необходимо обеспечить высокую концентрацию лекарственного средства только в определенной ткани или органе (например, при лечении злокачественных новообразовании печени, головы и шеи). Иногда внутриартериально вводят рентгеноконтрастные средства. При внутриартериальном введении нужно соблюдать особую осторожность, а выполнять его должен опытный специалист. При внутриартериальном введении лекарственное средство попадает в системный кровоток, минуя легкие.
Интратекальное введение [ править | править код ]
Многие лекарственные средства медленно проникают через гематоэнцефалический барьер или вовсе не проходят через него. Поэтому в тех случаях, когда необходимо обеспечить быстрое воздействие на ЦНС (например, при спинномозговой анестезии, острых инфекциях ЦНС), препарат вводят непосредственно в субарахноидальное пространство спинного мозга. При опухолях головного мозга лекарственные вещества можно вводить в желудочки мозга.
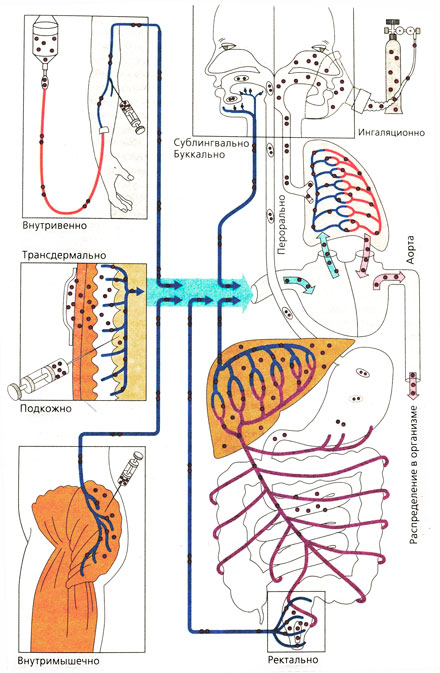
ПУТИ ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ В ОРГАНИЗМ ЧЕЛОВЕКА
Часть 2. Парентеральный путь введения ЛС
К парентеральным путям введения относятся инъекционные пути в сосудистое русло (артерию, вену), под кожу, в мышцу и т.п., а также вводимые в различные полости организма, вдыхаемые ингаляционно или наносимые на кожу.
Преферанская Нина Германовна
Доцент кафедры фармакологии фармфакультета Первого МГМУ им. И.М. Сеченова, к.фарм.н.
Инъекционный способ введения обеспечивает быстроту действия, максимальную биодоступность ЛВ и не зависит от состояния больного. Наиболее часто его используют в стационарных условиях. Лекарства вводят с помощью шприцев, одноразовых систем для инфузий, специализированных шприц-ампул, шприц-тюбиков или с помощью безыгольных инъекторов. Инъекции могут быть: подкожные (п/к), внутримышечные (в/м), внутривенные (в/в), внутриартериальные (в/а), спинномозговые, эндолюмбальные и др. Самым быстрым по скорости наступления эффекта является внутривенный способ введения. Поэтому его часто используют в практике неотложных состояний, в случаях, когда невозможно ввести лекарство другим способом. Внутривенно можно вводить только стерильные, прозрачные растворы. В некоторых случаях допускается небольшое содержание спирта или пропиленгликоля. Недопустимо введение в вену масляных растворов, взвесей и растворов с пузырьками воздуха. Иногда прибегают к длительному внутривенному введению ЛС малыми порциями капельно, инстилляционно (от лат. instillatio – вкапывание), что обеспечивает постоянную его концентрацию в крови. Основным средством доставки ЛВ к органам и тканям, пораженным патологическим процессом, является кровь. Поэтому в последнее время распространение получило внутриартериальное введение ЛС. Таким путем вводят некоторые противомикробные и противоопухолевые средства, т.к. лекарство попадает непосредственно в артерию, кровоснабжающую данный орган.
Значительно чаще применяются подкожный и внутримышечный способы введения ЛС, которые обеспечивают сравнительно точную дозировку и быстрое поступление лекарственного вещества в общий кровоток. В подкожную жировую клетчатку вводят обычно водные или масляные растворы, а внутримышечно можно вводить растворы и взвеси. Подкожно и внутримышечно не рекомендуется вводить лекарство, вызывающее некроз или раздражение тканей. Следует отметить, что мышечная ткань менее чувствительна к раздражающим агентам, чем подкожная клетчатка. Внутримышечно иногда вводят взвеси труднорастворимых и медленно рассасывающихся действующих веществ с целью обеспечения длительного (пролонгированного) действия. Например, Бициллин-3 (комбинированный препарат солей бензилпенициллина) после внутримышечного введения рассасывается в течение 1 или 4 нед.
Больной, как правило, не в состоянии самостоятельно сделать себе инъекцию, и поэтому введение лекарств инъекционным способом требует специально обученного медицинского персонала. При неквалифицированном парентеральном введении могут возникать различные осложнения: тромбоз вен, эмболия, гематомы, некроз тканей, болевой синдром. Возможен перенос инфекции в группах риска (у больных сифилисом, ВИЧ-инфекцией, гепатитом и др.) и при нарушении герметичности упаковки одноразового шприца.
Иногда ЛС вводится непосредственно в определенную полость, где развиваются патологический процесс или патологические очаги в тканях (полости брюшины, плевры, гайморовых полостях, мочевом пузыре, матке, суставе, спинномозговом канале и т.п.). Такой путь введения называется внутриполостной, к нему относятся: конъюнктивальное, интраназальное, внутриплевральное, внутривагинальное, интрастернальное, интратрахеальное, интравентрикулярное, внутриплевральное, интратекальное и др. пути введения. Однако методы введения лекарства здесь могут быть самыми разнообразными (в т.ч. инъекционные), как и применение лекарственных форм от инъекций до введения капель в ухо, нос или глаза, а также мазей для носа, глазных пленок и др. В наружный слуховой проход (в ухо) лекарство могут вводить с помощью турундочек, увлажняя их раствором лекарства, или при нанесении крема, мази, геля. В акушерско-гинекологической практике используют специальные методы введения лекарства, например, внутриматочное введение контрацептива «Мирена», эндоцервикальное введение (введение в цервикальный канал ниже уровня внутреннего зева), интраамниальное введение (в плодный пузырь), интравагинально, например, вводят крем, суппозитории «Овестин». Интравитреальную инъекцию применяют в глазной практике, когда препарат «Луцентис» необходимо ввести в стекловидное тело. К внутриполостным путям введения относят также внутрибрюшинное и внутрикостное введение, эти же пути введения можно отнести к инъекционным, т.к. лекарство вводят с помощью шприца. Инъекционный метод (введение с помощью шприца с иголкой) используют и для введения местных анестетиков. Обильное послойное пропитывание тканей раствором анестетика применяется для инфильтрационной анестезии (инфильтрационное введение). Введение анестетика вокруг нервных стволов вызывает проводниковую (стволовую, регионарную) анестезию. При спинномозговой анестезии раствор анестетика вводят в спинномозговую жидкость в поясничном отделе позвоночника. В зависимости от пространства и локализации действия местного анестетика различают субарахноидальное, эпидуральное, каудальное и паравертебральное введение.
Очень важным является ингаляционный способ введения лекарств (лат. inhalare – вдыхать). Этим путем можно вводить газы, пары летучих веществ, аэрозоли, мелкодисперсные порошки. Стенки легочных альвеол имеют очень густую сеть кровеносных капилляров и в своей совокупности представляют большую поверхность (
90 м2), поэтому всасывание действующих веществ через легкие происходит очень быстро. При ингаляционном введении лекарственных средств нужно помнить, что только газы, пары и аэрозоли с мелкими частицами доходят свободно до альвеол. Крупные частицы аэрозоля оседают в трахее и бронхах на пути к альвеолам. Ингаляционный способ введения позволяет создать высокую концентрацию лекарственного вещества на месте введения, что наиболее удобно для лечения бронхолегочных заболеваний и купирования приступов, например, при бронхиальной астме. Особое значение имеет размер частичек действующего вещества, степень дисперсности (лат. disperses – рассыпанный, степень раздробленности вещества на частицы). Частицы размером 20 мкм проникают в терминальные бронхиолы, размером 6 мкм – в респираторные бронхиолы, 2 мкм – в предальвеолярный жом и менее 1 мкм – в альвеолы. Очень сильно измельченное ЛВ, проникая в альвеолы, может повредить структуру мембраны и нарушить дыхательную функцию. Для ингаляционного введения применяются специальные системы доставки: ингалятор для введения сухого порошкообразного вещества, аэрозольный ингалятор дозированный, турбухалеры, различной конструкции небулайзеры, спейсеры и т.п. Преимуществом ингаляционного способа введения является легкость регулирования поступления определенной концентрации вещества в кровь и управляемость этим процессом. Ингаляционным способом вводят и некоторые общие анестетики (средства ингаляционного наркоза), которые через специальные наркозные аппараты создает и поддерживает во вдыхаемом воздухе необходимую концентрацию наркотического вещества. Современные средства для наркоза (общего обезболивания) вводят вместе с кислородной смесью, наркоз хорошо управляем и препараты обладают высокой скоростью выхода больного из наркоза.
ЛС можно вводить трансдермально (гр. derma – кожа) через кожу. Накожно наносят путем втирания в кожу специальных мазей, линиментов, паст или путем прикрепления пластырей. Иногда ионизированные ЛВ вводят с помощью электрофореза или ионофореза, прохождение которых через кожу происходит под воздействием слабого электрического поля. В некоторых случаях лекарства имплантируют в таблетках под кожу через разрез в ней. Лекарственные препараты в таких случаях рассасываются очень медленно, в течение 3–5 месяцев, а иногда эти сроки увеличиваются на несколько лет. Таким путем вводят, например, гормональные препараты при недостатке в организме гормонов или с целью контрацепции, а также средства для лечения алкоголизма и наркомании. В последнее время широкое распространение получили трансдермальные терапевтические системы (ТТС). С их помощью удается длительно поддерживать постоянную концентрацию действующего вещества в плазме крови. Например, к таким лекарственным средствам относят Депонит, Нитро-дур, Дюрогезик, Никотинелл, Транстек и др.
Все пути введения имеют определенные преимущества и недостатки, знание которых позволяет при различной патологии выбрать правильный путь введения лекарства для достижения необходимого терапевтического эффекта.
Пути введения лекарственных средств в организм человека
От пути введения лекарственного средства (ЛС) во многом зависит скорость наступления, интенсивность и характер фармакологического эффекта, попадание действующего вещества в очаг воспаления, проявление отрицательных побочных эффектов, эффективность и безопасность его применения.
Например, магния сульфат (горькая соль) обладает многогранной фармакологической активностью и используется в медицинской практике по разным показаниям и с разными целями.
Преферанская Нина Германовна
Доцент кафедры фармакологии фармфакультета Первого МГМУ им. И.М. Сеченова, к.ф.н.
Магния сульфат, принятый взрослым внутрь (перорально) в дозе 10–30 г в ½ стакане воды, плохо всасывается (не более 20%), вызывает задержку жидкости, повышает осмотическое давление в ЖКТ, усиливает перистальтику кишечника и оказывает слабительное действие. А принятый внутрь (натощак) 20–25% раствор магния сульфата по 1 ст. ложке 3 раза в день раздражает нервные окончания слизистой оболочки 12-перстной кишки, повышает отделение холецистокинина и дает желчегонный эффект. При парентеральном введении магния сульфат проявляет успокаивающее действие на ЦНС, а в зависимости от вводимой дозы – седативный, снотворный, наркотический эффект. В больших дозах он оказывает угнетающее влияние на нервно-мышечную передачу и может проявлять противосудорожное, курареподобное действие. Магния сульфат понижает возбудимость дыхательного центра и в больших дозах легко может вызвать паралич дыхания. При внутривенном (медленном) или внутримышечном введении 5–20 мл 20 или 25% раствора магния сульфата возникает гипотензивный эффект, что связано с наличием миотропных спазмолитических свойств и успокаивающего действия. Наряду с этим, препарат уменьшает симптомы стенокардии и применяется для купирования аритмий (желудочковой тахикардии и аритмии, связанных с передозировкой сердечных гликозидов). Его используют для обезболивания родов, при коликах, задержке мочеиспускания и др. показаниях.
Путь введения оказывает большое влияние на продолжительность действия лекарства. При энтеральных путях введения начало действия (латентный период) и продолжительность действия лекарственного средства увеличивается по сравнению с парентеральными (ингаляционными и инъекционными) путями. Сила действия лекарственного средства также зависит от пути введения.При введении в организм одной и той же дозы действующего вещества эффективность фармакотерапевтического действия лекарственного средства будет в 5–10 раз больше при внутривенном способе введения, чем при введении внутрь.
Все пути введения лекарственных средств в организм человека делят на две основные группы: энтеральные(через пищеварительный тракт) и парентеральные (минуя желудочно-кишечный тракт).
К энтеральным путям относят введение лекарств:
Парентеральные пути введения подразделяются на:
Существует менее распространенная классификация путей введения:
ЭНТЕРАЛЬНЫЙ ПУТЬ ВВЕДЕНИЯ ЛС
Некоторые ЛС для получения очень быстрого терапевтического эффекта вводят в организм сублингвально ( под язык). Слизистая оболочка ротовой полости имеет обильное кровоснабжение, поэтому лекарство быстро и хорошо всасывается, эффект наступает через 1–2 мин. При этом ЛВ освобождается и всасывается в систему верхней полой вены, попадает в общий кровоток, минуя ЖКТ и печень. Сублингвально можно вводить легкорастворимые таблетки, растворы, капли (на кусочке сахара), держат их во рту до полного рассасывания (около 15 мин.). В настоящее время многие антисептические ЛС выпускаются в виде жевательных таблеток, пастилок, например, Септолете, Лизобакт, Ларипронт и др. Для купирования приступов стенокардии сублингвально вводят Валидол, Нитроглицерин. Болеутоляющее средство Бупренорфин выпускается в таблетках подъязычных под ТН «Эднок». Недостатком этого пути введения считается небольшая всасывающая поверхность слизистой оболочки полости рта, раздражающее действие лекарств или их неприятный вкус.
С появлением новых инновационных лекарственных форм появилась возможность применять ЛС трансбуккально (защечно), что обеспечивает их пролонгированный эффект и постоянную концентрацию в крови. Рассасывающие пленки, защечные пластыри или буккальные таблетки, аппликации содержат липофильные неполярные вещества, хорошо всасываются через щечные мышцы путем пассивной диффузии. При введении Сустабуккала, его действие проявляется через 3–5 мин. и продолжается до 6 час. Другими примерами служат защечный мукоадгезивный пластырь турбуталина сульфата, таблетки защечные Грамицидин С, Лорасепт и др.
В медицинской практике ЛС часто вводят ректально (через прямую кишку). Всасываясь в нижней части прямой кишки, ЛВ попадает в нижние геморроидальные вены и затем в общий кровоток, минуя печень. Это особенно важно при назначении лекарств, разрушающихся в печени. При правильном неглубоком введении, после которого больному удается немного полежать на боку, всасывание происходит равномерно и полно. Ректальный способ введения обеспечивает максимальную биодоступность и быстроту фармакологического эффекта лекарства. Однако необходимо помнить, что глубокое введение сопровождается попаданием ЛВ в верхнюю геморроидальную вену и далее по воротной вене в печень. Это лекарство подвергаться первичному прохождению через печень (пресистемному метаболизму), частично образуются неактивные метаболиты и снижается его биодоступность. Для введения лекарств ректальным путем используют суппозитории и микроклизмы. Этот способ является перспективным и наиболее удобным по сравнению с пероральным при назначении лекарств маленьким детям и пожилым людям. Он нашел наиболее широкое применение в педиатрической, геронтологической и проктологической практике, при различных заболеваниях нижних отделов пищеварительного тракта (геморрой, трещины заднего прохода, спастический колит, хронический запор). Для прямого воздействия на слизистую прямой кишки и параректальную клетчатку препараты вводят в ректальных суппозиториях, что обеспечивает необходимый местный эффект.
К недостаткам ректального способа введения относят неудобство введения, особенно, если лекарство необходимо ввести на работе, в поезде, в самолете или других общественных местах, т.к. он требует специальной индивидуальной обстановки. Для снижения выраженных индивидуальных колебаний скорости и полноты его всасывания лекарства желательно его вводить после очистительной клизмы или самопроизвольного опорожнения кишечника. Необходимо учитывать, что прямая кишка не вырабатывает пищеварительных ферментов, поэтому в ней будут плохо всасываться высокомолекулярные лекарственные вещества белковой, жировой и полисахаридной структуры.
Парентеральное питание в терапевтической практике
Парентеральным питанием (от греч. рara — около + enteron — кишка) называют обеспечение организма питательными ингредиентами (нутриентами) минуя желудочно-кишечный тракт. Парентеральное питание может быть полным, когда все питательные вещества вводят в со
Парентеральным питанием (от греч. рara — около + enteron — кишка) называют обеспечение организма питательными ингредиентами (нутриентами) минуя желудочно-кишечный тракт. Парентеральное питание может быть полным, когда все питательные вещества вводят в сосудистое русло (больной не пьет даже воду), частичным (неполным), когда используют только основные питательные вещества (например, белки и углеводы), и вспомогательным, когда питание через рот недостаточно и требует дополнения.
Патофизиология голодания. В организме взрослого человека главным фактором, определяющим нормальный баланс процессов обмена веществ, является cоотношение между поступлением пищи и расходом энергии.
Если человека лишить пищи, в первую очередь снижается содержание глюкозы в крови и, как следствие, секреция анаболического гормона инсулина. Одновременно повышается секреция катаболического гормона глюкагона, стимулирующего гликогенолиз в печени. Таким образом, запасы гликогена в печени истощаются.
Начиная со вторых суток голодания, глюкагон активирует гормончувствительную липазу, благодаря чему высвобождается большее количество жирных кислот, при окислении которых возрастает уровень кетоновых тел. Если уровень их образования превосходит скорость утилизации, развивается метаболический ацидоз.
При продолжении голодания источниками энергии становятся тканевые белки. Первыми мобилизуются лабильные белки желудочно-кишечного тракта и циркулирующей крови, затем распадаются белки внутренних органов и мышц и последними — белки нервной системы.
Таким образом, голодание в известном смысле можно рассматривать как состояние, при котором организм для удовлетворения своих энергетических потребностей «пожирает сам себя».
Основными целями парентерального питания являются:
Показания к парентеральному питанию. Среди показаний к парентеральному питанию в стационаре выделяют:
а) больной не может питаться через рот (после травм и вмешательств в области лицевого черепа, на пищеварительном тракте);
б) больной не должен питаться через рот.
Случаи целесообразности энтерального питания возникают в послеоперационном периоде у больных с кишечной непроходимостью, панкреонекрозом, после оперативных вмешательств на желудочно-кишечном тракте, а также при воспалительных заболеваниях кишечника (болезнь Крона, неспецифический язвенный колит, илеус);
Такое происходит при травмах черепа и мозга, тяжелых ожогах, состоянии стойкого катаболизма после обширных операций и травм, гнойно-деструктивных процессах с генерализацией высоко инвазивной инфекции. Парентеральное питание рекомендуется при дистрофической форме застойной сердечной недостаточности, реабилитации глубоко астенизированных больных, при тяжелых инфекционных болезнях с предельным катаболизмом, у неврологических больных с распространенными поражениями нервной системы — от инсультов до демиелинизирующих заболеваний;
Достижение описанных целей возможно только при соблюдении следующих условий: адекватная нагрузка жидкостью, достаточная масса быстро усвояемых энергодающих нутриентов, обеспечивающих усвоение достаточного количества ионов калия и условного белка в виде аминокислот в количестве не менее 0,5 г/кг массы тела.
Перед началом парентерального питания необходимо проведение следующих мероприятий:
Расчет потребности в парентеральном питании. Для этого требуется оценка питания больного. Чтобы определить изначальный уровень питания больного, используют показатель массо-ростового индекса (МРИ): МРИ=МТ(кг)/ м 2 (рост).
В норме МРИ равен 21–25 кг/м 2 ; менее 20 кг/м 2 означает отчетливое снижение питания; 17 кг/м2 — значительное снижение питания; менее 16 кг/м 2 — предельное истощение.
Другим ориентировочным показателем питательного статуса является отношение фактической массы тела (ФМТ) к идеальной массе тела (ИМТ), выраженное в %: ИМТ= Рост (см) — 100.
Снижение отношения ФМТ/ИМТ до 80% означает слабую степень белково-энергетической недостаточности; снижение в пределах 70–80% — умеренную недостаточность; снижение до 70% и менее — тяжелую степень белково-энергетической недостаточности.
Одним из наиболее полезных биохимических показателей в оценке питательного статуса, эффективности проводимой нутритивной терапии считается креатинин, 98% которого содержится в скелетных мышцах, преимущественно в виде креатининфосфата. Для расчета мышечной массы используют индекс креатинина (ИК) — отношение суточной экскреции креатинина (г) к росту (см).
В норме ИК = 10,5. При слабой степени белково-энергетической недостаточности ИК = 9,5–8,4.
Определение энергетической потребности. Минимальные энергетические затраты организма в условиях относительно полного физического и эмоционального покоя (в состоянии бодрствования, натощак) определяются как основной обмен (ОО).
ОО (ккал/сут) в покое можно рассчитать по уравнению Харриса–Бенедикта:
ОО = 66,5 + (13,75 х М) + (5 х Р) — (6,7 х В), где М — масса тела (кг), Р — рост (см), В — возраст (годы).
Также возможно использование упрощенной и, соответственно, менее точной формулы ОО = 25 Ё М.
Расчет действительной энергетической потребности больного (ДПЭ) (ккал/сут) производят по формуле
ДПЭ = ОО х ФА х ФУ х ТФ х ДМТ, где ФА — фактор активности: постельный режим — 1,1; полупостельный — 1,2; ходячий — 1,3;
ФУ фактор увечья: после небольших операций — 1,1; большие операции — 1,3; перитонит — 1,4; сепсис — 1,5; множественные травмы — 1,6; черепно-мозговая травма — 1,7 [3];
ТФ — температурный фактор: 38,0°С — 1,1; 39,0°С — 1,2; 40,0°С — 1,3; 41,0°С — 1,4.
Энергию организм получает в основном за счет углеводов и жиров. При окислении 1 г жира выделяется около 9 ккал (38 кДж), в то время как 1 г углеводов обеспечивает около 4 ккал (17 кДж) и 1 г белка или аминокислот — около 5 ккал (23 кДж).
В программе парентерального питания рекомендуемая доля калорийности, получаемая благодаря жировым эмульсиям, составляет 35–40%, глюкозе — 40–45% и аминокислотам — 5–15% [3].
В таблице приведены рекомендованные величины основных компонентов парентерального питания. Рекомендации по дозам аминокислот, глюкозы, липидов и энергетической нагрузке не зависят от типа питания: полное парентеральное питание, энтеральное или смешанное.
Углеводы. В современном парентеральном питании используют главным образом глюкозу, хотя, по мнению некоторых авторов, возможно применение фруктозы, сорбитола и ксилитола. Учитывая ряд нежелательных влияний глюкозы в высоких концентрациях (более 20%) на кислотно-основное состояние (ацидоз), миокард (угнетение его функции), не рекомендуется применение растворов глюкозы в концентрации свыше 20–25%. Максимальная скорость утилизации глюкозы при внутривенном введении составляет 0,75 г/кг в 1 ч. Превышение отмеченной скорости введения препарата приводит к осмотическому диурезу.
Сорбитол фосфорилируется в печени во фруктозо-6-фосфат. Инсулин не действует ни на сорбитол, ни на фруктозу, что делает их инсулиннезависимыми источниками энергии. При их применении не возникает гипергликемический ацидоз, который встречается в случаях, когда для парентерального питания используются препараты, содержащие глюкозу.
Суточная потребность в глюкозе составляет от 2 г/кг (не менее, иначе глюкоза начинает синтезироваться из аминокислот) до 6 г/кг. Инсулин показан из расчета 1 ЕД на 4–6 г глюкозы.
Использование более концентрированных растворов глюкозы (20–40%) возможно для пациентов, требующих ограничения объема инфузии.
Аминокислоты и белки. Определение суточной потребности в белке. Среди лабораторных показателей, отражающих показатели белкового обмена, выделяют содержание сывороточного альбумина, трансферрина, преальбуминов и протеинов, связанных с ретинолом. Снижение концентрации этих протеинов в сыворотке происходит в результате повышенного катаболизма и снижения синтеза белков. Наибольшую информативность содержат лабильные белки с коротким периодом полужизни — преальбумины.
Ориентировочно приводят следующие цифры суточной потребности в белке: минимальное количество — 0,54 г/кг/сут, рекомендованное количество — 0,8 г/кг/сут; при усиленном катаболизме (катаболический статус) — 1,2 —1,6 г/кг/сут.
Об адекватности суточного поступления белка судят по величине азотистого баланса (АБ), определяющего разницу между потреблением и потерями азота и рассчитываемого по следующей формуле:
АБ (г) = (количество потребленного белка/ 6,25) — (АМ + 4), где АМ — содержание азота в моче, собранной за 24 ч.
Коэффициент 6,25 отражает пересчет содержания азота в содержание белка (в 6,25 г белка содержится 1 г азота). Поправка 4 учитывает азот, выделенный не с мочой. При диарее, кровопотере или усиленном отторжении некротизированных тканей внепочечные потери азота принимают равными 6 г/сут.
Зная количество распавшегося белка, также можно оценить суточную потребность в энергии, с учетом того, что на окисление 1 г белка требуется от 150 до 180 ккал.
Современным стандартом является применение в качестве белковой составляющей только растворов кристаллических аминокислот. Гидролизаты белков в настоящее время полностью исключены из клинической практики парентерального питания.
Общая доза вводимых аминокислот составляет до 2 г/кг в сутки, скорость введения — до 0,1 г/кг в час.
Общепринятых требований (в том числе ВОЗ) к растворам аминокислот не существует, однако большинство рекомендаций для растворов аминокислот для парентерального питания включает следующее:
К незаменимым аминокислотам относятся изолейцин, фенилаланин, лейцин, треонин, лизин, триптофан, метионин, валин. Однако перечисленные выше аминокислоты являются незаменимыми лишь для здорового и взрослого организма. Следует учитывать, что 6 аминокислот — аланин, глицин, серин, пролин, глутаминовая и аспарагиновая кислоты — синтезируются в организме из углеводов. Четыре аминокислоты (аргинин, гистидин, тирозин и цистеин) синтезируются в недостаточном количестве.
Аминокислоты, введенные в организм внутривенно, входят в один из двух возможных метаболических путей: анаболический путь, в котором аминокислоты связываются пептидными связями в конечные продукты — специфические белки, и метаболический путь, при котором происходит трансаминация аминокислот.
Аминокислота L-аргинин способствует оптимальному превращению аммиака в мочевину, связывая при этом токсичные ионы аммония, которые образуются при катаболизме белков в печени. L-яблочная кислота необходима для регенерации L-аргинина в этом процессе и как энергетический источник для синтеза мочевины.
Наличие в препаратах заменимых аминокислот L-орнитин-аспартата, L-аланина и L-пролина уменьшает потребность организма в глицине.
Орнитин стимулирует глюкозоиндуцированную выработку инсулина и активность карбамоилфосфатсинтетазы, что способствует увеличению утилизации глюкозы периферическими тканями, синтезу мочевины и, в сочетании с аспарагином, уменьшению содержания аммиака.
Кроме «чистых» растворов аминокислот существуют растворы с энергетическими и электролитными добавками.
Из энергетических компонентов, помимо глюкозы, могут добавляться сорбитол или ксилитол, применение которых рекомендуется не всеми авторами. Сорбитол является лучшим, чем глюкоза, растворителем аминокислот, так как не содержит альдегидных и кетоновых групп и, таким образом, не связывается с аминогруппами в комплексы, снижающие действие аминокислот.
Так, вамин EF содержит глюкозу, аминосол, полиамин и хаймикс — сорбитол, инфезол 40 — ксилитол.
Ион натрия является основным катионом экстрацелюллярной жидкости и вместе с анионом хлорида является важнейшим элементом для поддержания гомеостаза. Ион калия — основной катион интрацеллюлярной жидкости. Было обнаружено, что позитивного баланса азота в организме при общем парентеральном питании можно достичь только при добавлении в инфузионный раствор ионов калия.
Ион магния важен для сохранения целостности митохондрий и для возбуждения импульса в мембранах нервных клеток, миокарде и мышцах скелета, а также для передачи высокоэнергетических фосфатов при синтезе аденозинтрифосфата. У больных на длительном парентеральном питании гипомагнезиемия часто сопровождается гипокалиемией.
Содержащийся в растворах фосфор активизирует глюкозофосфатный цикл.
Электролиты содержат следующие растворы аминокислот: аминосол, инфезол 40 и 100, аминоплазмаль Е.
Дополнение стандартных растворов аминокислот витаминами комплекса В (рибофлавин, никотинамид, пантенол и пиридоксин) обусловлено их ограниченными резервами в организме и необходимостью ежедневного введения, особенно при длительном полном парентеральном питании [1].
Специализированные растворы аминокислот. При различных патологических состояниях имеются особенности в проявлении нарушений обмена. Соответственно меняется количественная и качественная потребность в аминокислотах, вплоть до возникновения избирательной недостаточности отдельных аминокислот. В связи с этим для патогенетически направленного метаболического лечения и парентерального питания были разработаны и широко применяются в клинической практике специальные растворы аминокислот (аминокислотные смеси направленного действия).
Отличительной особенностью растворов аминокислот для больных с печеночной недостаточностью (аминостерил N-гепа, аминоплазмаль гепа (является снижение содержания ароматических (фенилаланин, тирозин) аминокислот и метионина с одновременным увеличением содержания аргинина до 6–10 г/л и разветвленных незаменимых аминокислот (валин, лейцин, изолейцин) — до 43,2 г/л.
Количество аргинина увеличивается для обеспечения функции цикла мочевины и тем самым активации детоксикации аммиака в печени и предупреждения гипераммониемии. Исключение ароматических аминокислот из смесей обусловлено тем, что при печеночной недостаточности в плазме повышается концентрация ароматических аминокислот и метионина. Одновременно концентрация разветвленных аминокислот снижается. Увеличение транспорта ароматических аминокислот в головной мозг усиливает синтез патологических медиаторов, вызывающих симптомы печеночной энцефалопатии. Введение препаратов с повышенным содержанием разветвленных незаменимых аминокислот уменьшает эти проявления. Поскольку эти аминокислотные растворы содержат все незаменимые и широкий спектр заменимых аминокислот, они оказывают корригирующее влияние на метаболические процессы и применяются для парентерального питания.
Для парентерального питания и лечения больных с острой и хронической почечной недостаточностью применяют специальные растворы аминокислот: аминостерил КЕ нефро безуглеводный, нефротект, нефрамин, с определенным соотношением аминокислот. Соотношение незаменимых аминокислот и заменимых в таких растворах составляет 60:40. Кроме того, препараты данной группы содержат восемь незаменимых аминокислот и гистидин (5 г/л), что дает возможность при их введении снизить азотемию. За счет взаимодействия специально подобранного спектра аминокислот с азотистыми остатками происходит выработка новых заменимых аминокислот и синтез белка. В результате уменьшается уремия. Концентрация аминокислот в таких растворах находится в пределах 57%. Отсутствуют углеводы и электролиты или количество электролитов в растворе минимально [1].
Жировые эмульсии. Другим источником энергообеспечения являются жировые эмульсии.
Жировые эмульсии обычно применяют в долговременных программах нутритивной поддержки, особенно в тех случаях, когда парентеральное питание продолжается более 5 дней и возникает необходимость в покрытии дефицита незаменимых жирных кислот.
Незаменимые жирные кислоты являются структурными компонентами всех клеточных мембран и способствуют восстановлению их структур, проницаемости и осмотической резистентности. Кроме того, ненасыщенные жирные кислоты как предшественники простагландинов, тромбоксанов и лейкотриенов играют важную роль в восстановлении метаболических и газообменных функций легких, обеспечивают транспорт жирорастворимых витаминов, являются модуляторами иммунных процессов.
Кроме нутритивного эффекта, жировые эмульсии осуществляют еще следующие функции:
В настоящее время доступны жировые эмульсии нескольких типов.
Клинические эффекты применения физической смеси средне- и длинноцепочечных триглицеридов не отличаются от жировых эмульсий на основе длинноцепочечных триглицеридов. Метаанализ D. Heyland и соавторов (2003) [15] показал отсутствие каких-либо преимуществ физической смеси триглицеридов перед общепринятыми жировыми эмульсиями.
Общепринятые жировые эмульсии, содержащие длинноцепочечные триглицериды с 16–20 атомами углерода, следует рассматривать как наиболее безопасные и отдавать им предпочтение как базовой жировой эмульсии, которая в зависимости от состояния больного может дополняться эмульсией на основе рыбьего жира.
Суточная доза жировых эмульсий составляет до 2 г/кг в сутки, при печеночной недостаточности, энцефалопатии — до 1,5 г/кг в сутки. Скорость введения — до 0,15 г/кг/ч.
Жировые эмульсии противопоказаны при нарушении жирового обмена, расстройствах в системе гемостаза, беременности, остром инфаркте миокарда, различных эмболиях, нестабильном диабетическом обмене веществ, шоке.
Осложнения парентерального питания. Среди осложнений полного парентерального питания выделяют механические, метаболические, гнойно-септические осложнения и аллергические реакции.
Механические осложнения представляют собой технические осложнения катетеризации центральных вен (пневмоторакс, перфорация подключичной вены/артерии, повреждение грудного лимфатического протока, гемоторакс, гидроторакс, паравазальная гематома), различные виды эмболий, тромбоз и тромбофлебит.
Метаболические осложнения включают:
Гнойно-септические осложнения подразумевают инфицирование в месте введения препарата и генерализацию инфекции [4].
Таким образом, парентеральное питание можно рассматривать как фармакотерапию метаболических нарушений и единственный путь обеспечения энергопластических потребностей организма в постагрессивном периоде, требующих наличия специально подобранных композиций питательных веществ.
Литература
В. Г. Москвичев, кандидат медицинских наук
Р. Ю. Волохова
МГМСУ, Москва



