Лечение дистрофии сетчатки
Периферическая дистрофия сетчатки
Периферическая дистрофия сетчатки развивается незаметно – в этом кроется главная опасность заболевания. Причем встречается оно не только при близорукости и дальнозоркости, но и при хорошем зрении. Однако в группу риска, в большинстве своем, попадают Пациенты с близорукостью. Вовремя обнаруженная периферическая дистрофия сетчатки успешно лечится с помощью лазерной коагуляции.
Что такое дистрофия сетчатки?
В основе периферической дистрофии сетчатки глаза (ПХРД) лежит нарушение кровоснабжения, вызванное разными причинами:
Группа риска по периферической дистрофии сетчатки достаточно широка и не имеет возрастных ограничений.
Неведение может продолжаться до того момента, пока не произойдет отслойка сетчатки и резкое снижение остроты зрения, вплоть до полной его потери в запущенных случаях. Дополнительную сложность в обнаружении этого «тихого врага» составляет труднодоступность периферической зоны сетчатки, которая находится в глубине глаза и не видна при стандартном офтальмологическом осмотре.
Диагностика дистрофии сетчатки
При начальных стадиях периферической дистрофии сетчатки глаза требуется наблюдение Пациента врачом-офтальмологом и периодические осмотры состояния сетчатки для контроля над патологическими изменениями: приблизительно 1 раз в полгода.
Виды дистрофии сетчатки
Заболевание может иметь доброкачественный (периферические хориоретинальные дистрофии сетчатки) и недоброкачественный (периферические витреохориоретинальные дистрофии сетчатки) варианты течения.
В случае доброкачественного характера заболевания лазерное лечение не требуется, поскольку риск незначителен. Чтобы не допустить переход заболевания в недоброкачественную форму при периферических хориоретинальных дистрофиях сетчатки Пациентам назначается амбулаторное наблюдение.
Периферическая витреохориоретинальная дистрофия сетчатки опасна разрывами тонких участков и отслойками сетчатки, поэтому в данном случае проводится лазерная коагуляция пораженных участков – быстрая и эффективная лазерная операция для купирования заболевания.
Лечение периферической дистрофии сетчатки
Лазерная коагуляция — это современная высокоточная операция без разрезов и проколов в глазном яблоке. Выполняется в специально оборудованном кабинете для лазерных операций под местной капельной анестезией. Пациент при этом не испытывает дискомфорта или болезненных ощущений. Весь ход операции контролируется лазерным хирургом и компьютерным оборудованием.
Метод лазерной коагуляции для лечения периферической дистрофии сетчатки давно зарекомендовал себя в России и во всем мире. В нашей клинике данные операции проводятся планово лазерными хирургами.
Техника лазерной коагуляции при лечении периферической витреохориоретинальной дистрофии сетчатки в Глазной клинике доктора Беликовой:
В последние годы расширились показания к профилактической лазерной коагуляции в связи с проведением эксимерлазерной коррекции методом LASIK. При данной процедуре внутриглазное давление может кратковременно повышаться до 45 – 60 мм.рт.ст., что требует надежной фиксации сетчатки и отсутствия предрасполагающих к ее отслойке факторов.
При локальных разрывах сетчатки луч лазера воздействует на края разрывов, спаивая их с расположенными под сетчаткой глубинными слоями. При профилактике разрывов лазерное воздействие направлено на края истонченной ткани сетчатки.
Лечение дистрофии сетчатки в Глазной клинике доктора Беликовой
В Глазной клинике доктора Беликовой накоплен большой опыт профилактического наблюдения за доброкачественным течением периферической хориоретинальной дистрофии сетчатки и лазерного лечения недоброкачественной периферической витреохориоретинальной дистрофии сетчатки. Если вы заметили ухудшение зрения, не откладывайте визит к врачу!
Лечение периферических дистрофий сетчатки
Одним из наиболее часто встречающихся офтальмологических заболеваний является периферическая дистрофия сетчатки. Коварство её в том, что больной чаще всего даже не предполагает о наличии состояния, угрожающего возникновением отслойки сетчатки.
Периферические дистрофии встречаются при любых типах рефракции, но наиболее часто у людей с близорукостью средних и высоких степеней.
Возникновение дистрофий возможно в любом возрасте, с равной вероятностью у мужчин и женщин.
Причины возникновения данного состояния до конца не изучены. Ведущая роль в возникновении заболевания отводится нарушению кровоснабжения периферических отделов сетчатки.
Жалобы: периферическая дистрофия сетчатки, как правило, развивается бессимптомно и является случайной находкой при осмотре офтальмологом периферии глазного дна с широким зрачком. Иногда появляются жалобы на появление «вспышек», «молний», «светящихся звёзд», внезапного появления большего или меньшего количества плавающих «мушек».
«Опасные» виды дистрофий:
Патогенез: на фоне возникшей дистрофии и спайки стекловидного тела с сетчаткой возникает натяжение сетчатки стекловидным телом. Сетчатка в месте натяжения разрывается, в разрыв, под сетчатку, попадает жидкость, что приводит к возникновению отслойки сетчатки. Спровоцировать возникновение отслойки сетчатки могут травмы, прыжки, падения, удары, поднятие тяжестей, активная родовая деятельность и т.п.
БЛК также выполняют вокруг уже возникших разрывов и локальных бессимптомных отслоек сетчатки.
Это высокоэффективная, безопасная и практически безболезненная микрохирургическая процедура, которая выполняется в амбулаторных условиях с помощью специального офтальмологического лазера.
Сроки выполнения БЛК:
Схематическое изображение барьерной лазеркоагуляции
клапанного разрыва сетчатки:
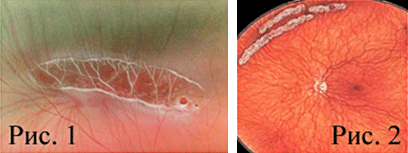
Фотография глазного дна с ПХРД по типу «след улитки»:
а) До процедуры лазеркоагуляции;
б) Сразу после процедуры лазеркоагуляции (свежие коагуляты);
в) Через 2 недели после лазеркоагуляции (окрепшие, пигментированные хориоретинальные рубцы).
После успешной барьерной лазеркоагуляции не реже чем 1 раз в 6 месяцев, а по рекомендации врача и чаще, необходимо производить профилактический осмотр периферии глазного дна обоих глаз с широким зрачком на предмет появления новых зон дистрофий сетчатки или возникновения истончения и разрывов сетчатки в ранее выявленных зонах.
Важно понимать, что основной целью барьерной лазеркоагуляции сетчатки является не улучшение зрения, а укрепление дистрофически измененной сетчатки, что в последующем значительно снижает риск развития отслойки сетчатки.
Автор:
Сходство происхождения образований и гистологические исследования, подтверждают, что речь идет об одном и том же заболевании. На основании данных обследования пациентов с имеющимися друзами и выявленной старческой макулодистрофией, был сделан вывод о существовании достоверной связи между этими двумя патологиями.
Термин «доминантные друзы» принято использован только в случае, когда они выявлены у родственных членов семьи и существует достоверное подтверждение их обнаружения у лиц в достаточно раннем возрасте, что четко указывает на наследственную их природу. Друзы наследуют по аутосомно-доминантному пути и обычно они проявляются к возрасту 20-30 лет, хотя существуют описания возникновения их в 8-12 лет. Правда, вариабельность экспрессии, вкупе с неполной пенетрантностью гена становились основанием для генетических неточностей при постановке диагноза.
Отождествлять друзы мембраны Бруха с друзами ДЗН не стоит. По мнению ряда исследователей, эти сходные офтальмоскопически образования, весьма различны по структуре, что и выявляется в гистологических исследованиях. При этом, между друзами мембраны Бруха (наследственными) и друзами, выявленными офтальмоскопически при обследовании на сенильную макулодистрофию, отличий не найдено, что подтверждается в микроскопических, ультраструктурных и гистологических исследованиях. Поэтому, наследственные друзы в настоящее время принято рассматривать, как начальную стадию дистрофии макулярной области связанной с возрастом, которая ранее называлась сенильной макулодистрофией.
Доказано, что у пациентов, имеющих фамильные друзы отмечается общее наследственно-дегенеративное заболевание органа зрения, которое нередко становится причиной снижения зрения к возрасту шестидесяти, семидесяти лет. В связи с вариациями экспресси гена и неполной его пенетрантностью иногда довольно трудно определить в одной семье число заболевших. На основании результатов проводимых исследований пациентов старше 50 лет, было установлено, что с возрастом частота выявления друз серьезно увеличивается, кроме того, у мужчин они встречаются значительно чаще.
Причины возникновения друз
Согласно проведенным исследованиям, сегодня существуют три теории относительно происхождения друз.
Первая теория трансформационная, рассматривает образование друз, как непосредственную трансформацию клеток пигментного эпителия.
В соответствии со второй, депозитной (секреторной) теорией, друзы образуются при секреции и отложении измененных клеток пигментного эпителия.
Для третьей, хороиваскулярной теории, характерны предположения о происхождении друз, как продукта гиалиновой дегенерации хороикапилляров с организацией хороикапиллярных кровоизлияний. Правда, данная теория гистологических подтверждений не нашла.
Гистологические исследования друз показывают, что образования включают два главных компонента: мукополисахаридный и липидный (сиаломуцин и цереброзид). Считается, что данные субстанции образуются при дегенеративных изменениях пигментного эпителия. Друзы, локализованные во внутренней зоне мембраны Бруха, имеют прилежание к пигментному эпителию, формируясь в результате аутофагальной его деструкции, обусловленной аномальной активностью лизосом. При развитии процесса, большое число лизосом из клеток пигментного эпителия, возможно, трансформируется в аморфноподобный материал, который заполняет внутреннюю коллагеновую область мембраны Бруха. При этом, размеры друз варьируют, возможна их кальцифицирование.
Претерпевает ряд изменений и покрывающий друзы пигментный эпителий сетчатки. Сначала, происходит рассеивание пигмента в его цитоплазме, что сопровождается дегенерацией митохондрий, а также смещением ядра. На конечной стадии подвергшиеся дегенерации клетки пигментного эпителия могут сливаться с друзами, с образованием участков на которых пигментный эпителий отсутствует. Фоторецепторы подвергаются дистрофическим изменениям и смещаются. Образование друз, обусловленное превращением клеток пигментного эпителия стало подтверждением трансформационной теории, в то время, как отложение клеток дегенерированного пигментного эпителия – это подтверждение депозитной теории.
Процесс дальнейшего развития друз, может приводить к возникновению неэкссудативной предисциформной макулярной дегенерации либо экссудативной дисциформной ее формы с хороидальной либо субретинальной неоваскуляризацией. Такие превращения происходят позднее, к пятидесяти-шестидесяти годам жизни человека, причем твердые друзы провоцируют развитие атрофических изменений, а мягкие сливные друзы, которые расположены билатерально, могут вызывать экссудативную отслойку пигментного эпителия, как и иные осложнения, стимулирующие дальнейшее прогрессирование процесса.
Клинические проявления
Некоторые больных не замечают изменений при протекании друз, у других, их течение вызывает развитие макулопатии уже в довольно молодом возрасте. При исследовании глазного дна выявляются вариации друз по количеству, размерам, формам и цвету. Они могут быть, как единичными, так и множественными. Для офтальмоскопической картины друз, характерна высокая вариабельность не только в отношении членов разных семей, но и одной.
Вначале это небольшие круглые пятна, светлее фона глазного дна окружающего их, которые со временем, приобретают ярко-желтый цвет. Первая их диагностика скорее предполагает ангиографию, чем офтальмоскопию. Однако, не все офтальмологи разделяют такую точку зрения. Принято считать, что друзы, образующиеся кнутри от ДЗН, или множественные, которые покрывают почти все пространство глазного дна, являются доминантными друзами. Обычно, их выявляют в центральной зоне либо на средней периферии. Изредка, друзы могут локализоваться на средней периферии, полностью отсутствуя в центре. Нередка и периферическая локализация друз с сетевидным пигментом, когда они могут выглядеть как ретикулярная дистрофия Сьегрена либо «гроздь винограда».
Размер друз и их количество, со временем увеличиваются, они кальцифицируются и сливаясь, приподнимают сенсорную сетчатку. Крайне редки случаи, когда количество друз уменьшается. Заметные изменения могут происходить и в покрывающем друзы пигментном эпителии. Он истончается, теряя пигмент, возникают скопления пигмента вокруг самих друз. Подобные изменения пигментного эпителия нередко наблюдаются между друзами в макуле, что зачастую приводит к атрофии его клеток.
Принято выделять два основных вида друз – твердые и мягкие. Твердые друзы представляют собой маленькие, множественные, гиалинизированные образования, с крошковидной формой, часто кальцифицированные и обычно не сливаются. Для мягких друз характерно разрушение гиалинового материала. Как правило, они более крупного размера и имеют тенденцию сливаться.
Друзы могут локализоваться снизу базальной мембраны пигментного эпителия и над ней, в некоторых случаях их обнаруживают в хороикапиллярном слое. Зачастую, друзы становятся офтальмоскопической находкой из-за их бессимптомного течения, даже при локализации в фовеа, в очень редких случаях пациенты могут жаловаться на метаморфопсию. При этом, острота зрения не снижена, дефектов полей зрения не бывает.
Диагностика друз сетчатки
Для обнаружения данных образований целесообразно назначение таких исследований, как флюоресцентная ангиография и офтальмоскопия.
При проведении флюоресцентной ангиографии, друзы в ранних фазах начинают флюоресцировать с нарастающей интенсивностью, которая снижается в поздней венозной фазе. Обычно при ангиографии может быть выявлено значительно большее количество друз, чем при проведении офтальмоскопии. Твердые друзы, на ФАГ видны даже в зонах их скопления или кажущегося слияния, как отдельные гиперфлюоресцирующие точки. На флюоресцентных ангиограммах в редких случаях может наблюдться гипофлюоресценция друз, что обусловлено их кальцификацией и пигментацией.
Друзы нужно дифференцировать от некоторых заболеваний, сопровождающихся желтоватыми и беловатыми отложениями, локализованными в заднем полюсе глазного яблока, которые, как и наследственные друзы относятся к flecked retina syndrome, включая:
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Ретиношизис сетчатки и его лечение
В дословном переводе с греческого термин «ретиношизис» означает «расщепление сетчатки» (т.е. в расхожем словосочетании «ретиношизис сетчатки» второе слово является, строго говоря, лишним). Так или иначе, речь идет об опасном и не до конца изученном офтальмологическом заболевании, при котором структурно сложная фоточувствительная ткань глазного дна, – сетчатка, – начинает расслаиваться из-за скопления жидкости между различными функциональными слоями. Соответственно, возникает угроза глубокого снижения или необратимой утраты зрительных функций. Симптоматика и закономерности прогрессирования во многом напоминают клиническую картину значительно более распространенной и известной патологии, а именно отслоения сетчатки (имеется в виду нарушение органических связей с питающей ее сосудистой оболочкой), и даже при высокой квалификации офтальмолога обычно нуждаются в тщательной дифференциальной диагностике, поскольку ретиношизис обладает собственной этиопатогенетической (причинной) и динамической спецификой.
Причины заболевания
В офтальмологической практике используются различные классификации ретиношизиса, в т.ч. построенные на причинно-следственных критериях. Так, в одной из них все варианты и разновидности делятся, по сути, на две большие категории: сенильный/дегенеративный ретиношизис (возрастной, дистрофический), и ретиношизис наследственный (врожденный, Х-сцепленный). В других источниках как отдельные формы рассматриваются также тракциональный («вытяжной», «отрывной») и экссудативный (жидкостный, выпотной) ретиношизис.
Возрастной ретиношизис считается наиболее распространенной формой и обнаруживается, в той или иной степени, примерно у 7% лиц старше 40 лет. Этиология и триггерные (пусковые) механизмы на сегодняшний день не вполне ясны, однако установлено, что в их основе лежат дистрофические процессы – нарушения кровообращения и питания сетчатки, которые чаще возникают в периферических ее зонах и затем могут распространиться на центральную макулярную область. Выявлена статистическая связь сенильного ретиношизиса с сосудистой патологией, наличием кистозных опухолей сетчатки, сахарным диабетом (диабетическая ретинопатия).
Частота встречаемости наследственного ретиношизиса значительно ниже: в разных источниках указывается вероятность от 0,004% до 0,02%. Существует несколько вариантов наследования, но чаще всего описывается аберрация Х-хромосомы (отсюда название «Х-сцепленный ретиношизис»): заболевают лица мужского пола, унаследовавшие патологию по женской линии. Как правило, эта форма ретиношизиса проявляется и диагностируется в раннем школьном или даже дошкольном возрасте.
Кроме того, к общим причинам и факторам риска развития ретиношизиса относятся врожденные, идиопатические аномалии зрительной системы (напр., болезнь Коутса или ямка диска зрительного нерва), инфекционно-воспалительные процессы глаза, некоторые онкологические заболевания.
Симптоматика и диагностика
Известно, что сетчатая оболочка покрывает большую часть внутренней стенки глаза, состоит из ряда зон различного функционального предназначения (напр., фовеальная центральная ямка в макулярном «желтом пятне»; диск зрительного нерва; лишенный светочувствительных клеток зубчатый край на периферии) и имеет многослойное строение. Выделяют, в частности, пигментный эпителий, ганглионарный слой, внешний и внутренний ядерные слои, и т.д. Эти слои и зоны различаются количеством и строением фоторецепторов, концентрацией светочувствительных пигментов, толщиной – например, наиболее чувствительная к свету и обеспечивающая центральное зрения фовеальная ямка является самой тонкой зоной и состоит исключительно из клеток-колбочек.
Очевидно, что при столь сложной организации и узкой специализации каждого структурного элемента полноценное зрение возможно лишь при полной согласованности и нормальном функционировании всех элементов, и любые нарушения питания, оксигенации (снабжения кислородом) или, тем более, целостности сетчатки автоматически становятся серьезной офтальмологической проблемой, нуждающейся в незамедлительном интенсивном лечении. Поскольку сетчатка является главным и единственным приемником сфокусированного глазной оптикой изображения (которое должно быть передано зрительному нерву и затем транслировано в зрительные центры мозговой коры), ретиношизис как расщепление приемо-передающей ткани неизбежно сказывается на качестве конечного зрительного образа, построенного мозгом. Соответственно, первой и главной жалобой при ретиношизисе становится значительное ухудшение зрения.
Существенное значение имеет локализация расслоения: дистрофически-дегенеративный ретиношизис, как указано выше, чаще проявляется нарушениями или выпадением периферических полей зрения (с вероятным последующим распространением на центральные области), тогда как наследственный ретиношизис чаще поражает центральное поле зрения уже на ранних стадиях.
С нарастанием деструктивных изменений зачастую снижается не только острота зрения, но и общая светочувствительность: пациенты все хуже ориентируются в сумерках или темноте. Прогрессирование нелеченного ретиношизиса приводит к самым тяжелым для глаза последствиям, вплоть до отслоения сетчатки и необратимой слепоты – риск такого исхода сопутствует практически любой ретинальной патологии. Менее частым, но также вполне вероятным осложнением ретиношизиса является гемофтальм – обширное кровоизлияние в стекловидное тело.
Для диагностики ретиношизиса и дифференциации его с другими ретинопатиями применяется, кроме стандартной офтальмоскопии глазного дна, визометрия (точное измерение остроты зрения), периметрия (исследование полей зрения), биомикроскопия с щелевой лампой, оптическая когерентная томография, электроретинография и др. Необходимо тщательное изучение анамнестических данных – в частности, учитывается наличие фоновой соматической или эндокринной патологии (в первую очередь, сахарного диабета, сердечно-сосудистых заболеваний, атеросклероза), односторонний или симметричный характер поражения, возраст манифестации заболевания, динамика прогрессирования, и т.д. При подозрении на наследственный ретиношизис обязательна медико-генетическая консультация.
Наш офтальмологический центр располагает всеми возможности для качественной и недорогой по стоимости помощи пациентам с диагнозом «ретиношизис». Специалисты по сетчатке (лазерные и витреоретинальные хирурги) проводят диагностику и эффективное лечение на современном оборудовании. К каждому пациенту мы подходим индивидуально, что позволяет достичь максимально возможных результатов лечения.
Лечение ретиношизиса сетчатки
В некоторых случаях процесс ретиношизиса надолго стабилизируется или прогрессирует медленно, не отражаясь существенно на качестве зрения. Таким пациентам показано обязательное регулярное наблюдение у офтальмолога; возможно, будет назначен особый режим, поддерживающая медикаментозная терапия (рассасывающие и/или ангиопротективные препараты, витамины) или профилактические мероприятия.
В других случаях процесс стремительно распространяется на центральные области, создавая реальный риск слепоты. Основным методом лечения таких развитий ретиношизиса является лазерная коагуляция – «сплавление» тканей при помощи лазера (в данном случае процедура призвана восстановить многослойную целостность сетчатки). Такое вмешательство тем более показано в ситуациях, когда ретиношизис развивается на фоне тенденции к отслоению сетчатки (или, наоборот, осложняется отслоением). В наиболее тяжелых случаях, при неэффективности всех прочих принятых мер, прибегают к хирургической операции витрэктомии – удалению какого-либо объема (иногда полного) стекловидного тела с заменой его биосовместимым раствором и механическим закреплением сетчатки.
Как видно из сказанного, ретиношизис является сложным и тяжелым, прогностически неблагоприятным заболеванием глаз, которое может быть вызвано различными факторами, но в любом случае не должно оставаться без контроля специалистов. Своевременное обращение за квалифицированной офтальмологической помощью и следование всем предписаниям врача значительно повышает шансы на сохранение зрения, по крайней мере, на удовлетворительном уровне.
Отслойка пигментного эпителия сетчатки
Пигментный эпителий сетчатки представляет собой слой клеток, локализованных вне нервной ее оболочки. Этот слой образуют специфические светочувствительные элементы ткани, которые обеспечивают важнейшие функции органа зрения.
Отслойка пигментного эпителия возникает из-за нарушения нормального прилегания пигментного эпителия к мембране Бруха. Патология может возникать по причине воспалительных, сосудистых или дистрофические процессов. Существование отслойки может быть длительным, практически без динамики процесса, может исчезать спонтанно, может из-за инвазии сосудов хориоидеи трансформироваться в геморрагическую отслойку. Правда, чаще всего проникновение серозной жидкости из-под отслоенного пигментного эпителия в субретинальное пространство провоцирует возникновение серозной отслойки нейроэпителия сетчатки. Кроме того, не исключается разрыв отслоенного участка пигментного эпителия (спонтанный либо по причине интенсивной лазеркоагуляции). Это приводит к резкому снижению зрительных функций.
Отслойка пигментного эпителия – процесс, как правило, односторонний. Чаще возникает у молодых мужчин.
Признаки заболевания и критерии диагностики
При частичном отслоение макулярной области сенсорной сетчатки от пигментного эпителия прозрачной и чистой серозной жидкостью возникает расплывчатость зрения либо туман перед глазами. Видимые предметы искривлены и уменьшаются в размерах. Колебание остроты зрения по таблицам определяется в границах 1,0 — 0,4. Исследование с решеткой Амслера выявляет искривление прямых линий, нередко обнаруживается присутствие скотомы.
Для диагностики заболевания назначают следующие офтальмологические исследования:
Кроме того, назначают обязательные лабораторные анализы: общий анализ крови
и мочи; кровь на RW и сахар.
Может понадобиться проведение ЭКГ и консультация терапевта.
При отслойке пигментного эпителия, края отслойки видно четче, чем в случае центральной серозной хориоретинопатии. Данный процесс характерен для центральной серозной хориоретинопатии и возрастной макулодистрофии.
Лечение
Для лечения отслойки пигментного эпителия сетчатки, пациента обязательно помещают в офтальмологический стационар, сроком на 14 дней, где к нему могут быть применены консервативные и хирургические методы.
Цель лечения – добиться анатомического прилегания сетчатки, уменьшения размеров центральной скотомы, повышения остроты зрения.
Консервативное лечение заболевания, как правило, включает инъекции (субконъюнктивально) кортикостероидов, применение ангиопротекторов и антиоксидантов, прием неспецифических противовоспалительных средств и диуретиков. Назначается осмотерапия, препараты с сосудорасширяющими и антигистаминными свойствами.
При отсутствии эффекта от применения консервативной терапии в течение 3-х недель либо в случае рецидива заболевания, проводится лазеркоагуляция. Также она может быть проведена спустя 2 месяца при положительной динамике от консервативной терапии либо в случае необходимости очень быстрого восстановления зрения, что связано с профессией пациента.
Общая нетрудоспособность пациента составляет 3-4 недели. После выписки из стационара ему показана диспансеризация.
Противопоказаны физические нагрузки, работа с наклоном туловища, сотрясением или вибрацией, а также с воздействием отравляющих и токсических веществ. Людям, занимающимся умственным трудом, необходимо сокращение объема работы.
Среди возможных осложнений заболевания – его рецидив.