Что такое переливание плазмы новорожденному
Кровопотерю до и во время операции надо стараться определить как можно точнее. При возмещении ее ориентируются на уровень гемоглобина: по окончании операции он должен быть в норме.
Свежезамороженную плазму и тромбоцитарную массу назначают при коагулопатии и тромбоцитопении, подтвержденных лабораторными методами. Обычно эти препараты требуются тяжелобольным новорожденным при больших операциях на органах брюшной полости. Кроме того, тромбоцитопения и коагулопатия у новорожденных часто бывают при сепсисе.
Особенности переливания крови у новорожденных:
• Новорожденные плохо переносят кровопотерю.
• Резервирование крови и проверка ее на индивидуальную совместимость требуются, в отличие от взрослых, даже перед небольшими вмешательствами, например перед наложением колостомы или установкой катетера туннельного типа.
• При подборе крови для переливания новорожденным помимо проведения пробы на индивидуальную совместимость руководствуются следующими требованиями.
— Для массивного переливания целесообразно использовать кровь от наиболее свежей кроводачи. Цельная свежая кровь содержит факторы свертывания и активные тромбоциты, что особенно полезно для тяжелобольных новорожденных.
— Путем специальной фильтрации кровь обязательно очищают от лейкоцитов, так как с ними могут передаваться прионы.
— Если у реципиента подозревают синдром Ди Джорджи, то препараты крови облучают.
— У новорожденных вследствие незрелости иммунной системы возможна угрожающая жизни цитомегаловирусная инфекция, поэтому им переливают кровь только от серонегативных доноров.
— Свежезамороженная плазма показана при дефиците факторов свертывания. Начальная доза составляет 10 мл/кг. Проба на индивидуальную совместимость не нужна, но обязательно должна совпадать группа крови. Свежезамороженную плазму переливают через фильтр с диаметром пор 150 мкм.
— Тромбоцитарную массу назначают при тромбоцитопении. Лучше переливать тромбоциты, заготовленные от одного донора.
Мониторинг новорожденных до операции
• Кормление грудным молоком прекращают за 4 ч до операции.
• Кормление растворами глюкозы прекращают за 2 ч до операции.
• Кормление молочными смесями прекращают за 6 ч до операции, так как они содержат белки коровьего молока и перевариваются гораздо медленнее, чем грудное молоко.
• Зондовое питание через тощую кишку прекращают за 4 ч до операции.
Если операция задерживается на длительное время, проводят инфузионную терапию или, если позволяет время, дают ребенку прозрачные жидкости.
• Регистрируют ЭКГ, АД (определяют неинвазивно), F02, PAC02 (ЕТС02), концентрацию анестетика в дыхательной смеси, температуру тела и нервно-мышечное проведение. У многих новорожденных функционирует артериальный проток, и чтобы примесь венозной крови из легочной артерии не повлияла на Sa02, пульс-оксиметр по возможности надевают на палец правой руки. Для мониторинга необходимо использовать оборудование, специально предназначенное для новорожденных.
• Мониторинг РАС02 очень информативен. Вместе с тем следует помнить, что в некоторых случаях РАС02 и РаС02 могут существенно различаться.
• При больших операциях целесообразна катетеризация артерии — обычно лучевой, бедренной или подмышечной.
• Катетер для измерения ЦВД вводят через бедренную или внутреннюю яремную вену.
По окончании операции, как только ребенок проснулся, его экстубируют и переводят в палату пробуждения. Новорожденных обычно не оперируют в условиях дневного стационара. У недоношенных (в том числе тех, чей возраст от зачатия достиг 40 нед и более) после операции возможны апноэ и брадикардия; необходимо тщательно следить за появлением этих осложнений по крайней мере в первые сутки. Доношенным такое наблюдение, как правило, не требуется. Детей из группы риска, а также после больших операций переводят в отделение реанимации новорожденных; некоторым назначают продленную ИВЛ.
Что такое переливание плазмы новорожденному
Снижение частоты постнатальных обменных переливаний (ОП) в 90-х гг. XX в. привело к значительному уменьшению опытного персонала, выполняющего процедуру. Однако возвращение проблемы ядерной желтухи в медицинскую практику подчеркнуло важность обменного переливания (ОП) — метода лечения, потенциально предотвращающего серьезные осложнения со стороны нервной системы и развития новорожденного.
Обменное переливание — замещение крови новорожденного кровью донора путем повторных заменных инфузий небольшого объема в течение короткого периода времени.
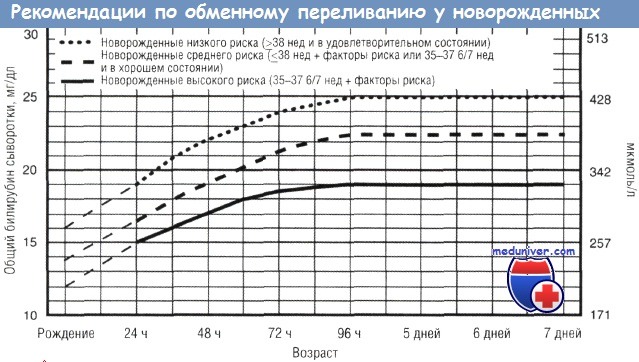
• Немедленное обменное переливание рекомендуется, если у новорожденного имеются признаки острой билирубиновой энцефалопатии (гипертонус, опистотонус, запрокидывание головы, лихорадка, пронзительный плач) или если общий билирубин сыворотки выше 5 мг/дл (85 мкмоль/л).
• Факторы риска: изоиммунная гемолитическая болезнь, недостаточность глюкозо-6-ФДГ, асфиксия, выраженная сонливость, нестабильность температуры, сепсис, ацидоз.
• Измерение билирубина сыворотки и расчет отношения билирубина к возрасту.
• Используют общий билирубин. Не вычитают прямо реагирующий или конъюгированный билирубин.
• Если новорожденный в удовлетворительном состоянии, а возраст 35-37 6/7 нед (средний риск), можно индивидуализировать уровень общего билирубина сыворотки для пересчета на основании текущего гестационного возраста
Показания для обменного переливания крови:
1. Значительное увеличение концентрации неконъюгированного билирубина вне зависимости от причины при неэффективности интенсивной фототерапии или риске ядерной желтухи. Немедленное ОП показано при появлении ранних признаков острой билирубиновой энцефалопатии. Значения концентрации общего билирубина сыворотки для начала ОП, рекомендуемых для детей, рожденных в 35 нед или более, представлены на рисунке.
2. Показания для ОП у более недоношенных новорожденных различны и индивидуальны. Для достижения длительного снижения концентрации общего билирубина у новорожденных с негемолитической желтухой выполнение ОП при низкой концентрации билирубина менее эффективно по сравнению с фототерапией.
3. Аллоиммунная гемолитическая болезнь новорожденных (ГБН):
а. Коррекция тяжелой анемии и гипербилирубинемии.
б. Замена покрытых антителами эритроцитов новорожденного антигеннегативными эритроцитами (должны иметь нормальную выживаемость in vivo), а также удаление свободных материнских антител из плазмы.
4. Тяжелая анемия с застойной сердечной недостаточностью или гиповолемией.
5. Полицитемия. Частичное обменное переливание с кристаллоидными и коллоидными растворами уменьшает объем донорской крови и повышенную вязкость у новорожденных с полицитемией, однако отсроченные преимущества процедуры не доказаны.
6. Диссеминированное внутрисосудистое свертывание.
7. Врожденный лейкоз.
8. Метаболические токсины:
а. Гипераммониемия.
б. Органические кислоты.
в. Отравление свинцом.
9. Передозировка или отравление лекарственными препаратами.
10. Удаление антител и аномальных белков.
11. Сепсис новорожденных или малярия.
Противопоказания для обменного переливания крови:
1. Альтернативные методы лечения, например простое переливание или фототерапия, сопоставимы по эффективности, но сопряжены с меньшим риском.
2. Пациент находится в нестабильном состоянии, а риск процедуры перевешивает возможные преимущества. У новорожденных с тяжелой анемией, сердечной недостаточностью или гиповолемией частичное обменное переливание может быть эффективно для стабилизации состояния пациента перед выполнением процедуры с замещением одного или двух объемов циркулирующей крови.
3. Противопоказания для катетеризации сосудов являются более серьезными, чем показания к обменному переливанию (ОП). Следует найти альтернативный доступ в случае абсолютных показаний к ОП.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое переливание плазмы новорожденному
Показания для переливания свежезамороженной плазмы (СЗП). Клинически значимое кровотечение или для коррекции дефектов гемостаза перед инвазивными процедурами при наличии следующих проявлений.
1. Комплексной недостаточности факторов свертывания, невосприимчивой к витамину К.
2. Изолированной врожденной недостаточности факторов свертывания, для которых нет вирус-инактивированных препаратов плазмы или рекомбинантных концентратов.
3. Врожденной или приобретенной дис- или гипофибриногенемии (криопреципитат предпочтительнее).
Противопоказания для переливания свежезамороженной плазмы (СЗП):
1. Абсолютных противопоказаний нет.
2. С осторожностью при возможности перегрузки объемом.
3. Некротизирующий энтероколит (используют с осторожностью). Может усиливать гемолиз у новорожденных с некротизирующим энтероколитом и Т-активацией.
4. Не показана при гиповолемическом шоке при отсутствии кровотечения, искусственного питания, лечения иммунодефицита или для профилактики внутрижелудочкового кровоизлияния.
Оборудование и методика для переливания свежезамороженной плазмы (СЗП)
См. «Переливание тромбоцитов».
1. Проба на перекрестную совместимость не требуется, поскольку обычно приготавливают типоспецифические или АВ0-отрицательные препараты.
2. Доза свежезамороженной плазмы составляет 10-20 мл/кг; могут потребоваться многократные инфузии, пока не купируется основное заболевание.
3. После оттаивания свежезамороженная плазма должна быть перелита в течение 6 ч для замещения лабильных факторов.
4. В случаях, когда требуются повторные трансфузии свежезамороженной плазмы, оттаявшая порция плазмы от одного донора может быть разделена на несколько частей и использована в течение 24 ч, если хранится при температуре 1-6°С.
Эта система, при условии использования со стерильной методикой соединения, обеспечивает закрытый способ введения, который поддерживает постепенное опорожнение крови.
Шприц, заполненный компонентом крови (ЭМ, плазмой) должен быть введен пациенту в течение 24 ч, а шприц, заполненный разведенными тромбоцитами, — в течение 4 ч.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гемолитическая болезнь новорожденных
Гемолитическая болезнь новорождённого. Звучит страшно, пугающе — особенно в сочетании с трогательным словом «новорожденный». И это действительно тяжелая патология, которая требует срочного медицинского вмешательства. По прогнозам более 90 % детей, получивших своевременное лечение, впоследствии не имеют неврологических нарушений. Поэтому медлить нельзя, нужно вовремя диагностировать и принимать меры.
Поскольку, как правило, ГБН проявляется в первые дни жизни ребёнка, лечение назначают сразу, пожалуйста, доверяйте и не препятствуйте действиям врачей!
Итак, что же это за заболевание — ГБН? Это разрушение эритроцитов новорожденного ребенка антителами его матери. И причина его — несовместимость материнской и детской крови по антигенам красных кровяных клеток (эритроцитов), как правило, по резус-фактору и системе групп крови, и, иногда, по другим факторам крови.
В чем же причина?
Если у матери резус-отрицательная кровь, а у ребёнка резус-положительная, то возникает резус-несовместимость. Из-за этого иммунная система матери эритроциты плода может определить как потенциально опасные, инородные, и начнет вырабатывать антитела против резус-фактора, расположенного на них. Прикрепившись к эритроцитам ребёнка, антитела разрушают их. Причем начинается этот процесс еще в период внутриутробного развития плода и после рождения ребенка продолжается. Если же у плода кровь резус-отрицательная, а у мамы — резус-положительная, то это ситуации не возникает.
Как не пропустить симптомы гемолитической болезни
Пока мама беременна, признаки несовместимости крови никак себя не проявляют ни у матери, ни у плода. А уже после рождения ГБН клинически проявляется по-разному, в зависимости от того, какую форму примет: анемическую, желтушную и отёчную. Бывают также случаи сочетания этих форм. Давайте рассмотрим их отдельно.
1. Анемическая форма. Считается наиболее лёгкой. Ее проявления — бледность кожных покровов, неврологические нарушения, например, слишком продолжительный сон, вялость, апатичность, плохой аппетит, вялый сосательный рефлекс. Кроме того, присутствуют признаки увеличения селезёнки и печени, наблюдающиеся в динамике.
2. Желтушная форма. Наиболее часто встречающаяся форма. Она диагностируется почти в 90 % случаев. При этой форме желтуха самый главный симптом. Желтый оттенок буквально в первые часы жизни приобретает кожа, слизистые оболочки, возможны увеличения печени и селезёнки. От распространенности по телу и интенсивности желтухи определяют степень тяжести желтушной формы. Это определяется визуально по шкале Крамера. Всего степеней пять, при первой поражены лицо и шея, при пятой — уже все тело. Зависит интенсивность желтухи от уровня билирубина, который придает коже жёлтый. Критический уровень этого фермента способен поразить нейроны головного мозга, его структуры, и вызвать серьезного грозного осложнения, биллирубиновой энцефалопатии.
3. Отёчная форма («водянка плода»). Это наиболее тяжёлая форма, чаще всего диагностируемая ещё внутриутробно. Желтушная окраска плодных оболочек, околоплодных вод, пуповины не остался врачами незамеченными. У ребенка с момента рождения отеки по всему телу — подкожные, брюшной полости, грудной клетки. Состояние новорожденного тяжелое. Детям, у которых диагностируется именно эта форма заболевания, требуется интенсивное лечение, в том числе переливание крови.
Сразу после рождения детям, особенно из группы риска, важно определить группу крови. Дети, у которых не совпали группы крови или резус-принадлежности с мамой, первые сутки жизни должны быть осмотрены врачом несколько раз.
Мама может и сама заметить желтушность, также как и чрезмерную бледность слизистых и кожи. В этом случае необходимо незамедлительно сообщить врачу.
ГБН нельзя путать с другими заболеваниями новорождённых:
Точную диагностику может провести только врач, не пытайтесь сами поставить диагноз или преуменьшить его важность.
Как лечат ГБН?
В лечении используются два подхода — консервативный и оперативный. К первому относят фототерапию и инфузионную терапию с внутривенными иммуноглобулинами, ко второму — заменное переливание крови. Формы лечения в зависимости от степени тяжести определяют врачи.
Конечно, фототерапия самый эффективный и безопасный метод лечения. В его основе — лечебное воздействие ультрафиолетовых лучей с определенной длиной волны, проникающих через кожу малыша и помогающих образовываться нетоксичной водорастворимой форме билирубина, которая в последствии легко выводится из организма. Как следствие, уровень билирубина в крови ребёнка падает, и организм не страдает от его токсического воздействия.
После постановки диагноза фототерапия проводится «нон-стоп». При этом ребенок теряет много жидкости, и восполняют ее как раз за счет внутривенного введения, частого прикладывания к груди и восполнения питьем.
В качестве побочных эффектов от лечения могут наблюдаться мелкоточечная сыпь и окрашивание мочи, кала и кожи в бронзовый цвет, все это не требует специального лечения, и проходят через некоторое время.
Операция заменного переливания крови проводится при тяжёлых формах гемолитической болезни новорождённых, и выполняется в условиях реанимационного отделения.
Поскольку средняя форма тяжести ГБН встречается довольно часто, мамам необходимо не только полагаться на врачей, но и самим быть внимательным к малышу, наблюдать за ним, особенно если ребенок относится к группе риска по группе крови и резусу. Нельзя списывать все проблемы на «желтушку новорожденных», как ее называют, и игнорировать эти серьезные симптомы.
Что такое переливание плазмы новорожденному
Меры предосторожности для обменного переливания крови:
1. Необходимо стабилизировать состояние новорожденного перед началом процедуры обменного переливания.
2. Не начинают процедуру обменного переливания (ОП) без персонала, осуществляющего мониторинг жизненно важных функций, а также для других экстренных целей.
3. Используют препарат крови в соответствии с клиническими показаниями. Вводят наиболее свежую кровь из доступной, предпочтительно взятую не позже чем за 5-7 дней.
4. Проверяют концентрацию калия в донорской крови при гиперкалиемии или почечной недостаточности у пациента.
5. Тщательно следят за состоянием новорожденного во время и после процедуры.
6. Не ускоряют проведение процедуры:
а. Может потребоваться повторное ОП в связи со снижением эффективности в результате ускорения процедуры.
б. Останавливают или замедляют проведение процедуры в случае нестабильного состояния пациента.
7. Используют только термостатические управляемые устройства для согревания крови, прошедшие поверку на предмет поддержания температуры и тревоги. Следует проверить работу и безопасность отдельных устройств для согревания крови. Нельзя перегревать кровь (температура не должна быть выше 38 °С).
8. В случае трудностей с забором крови из катетера не применяют чрезмерное разрежение для аспирации. Меняют положение катетера или заменяют шприц, запорный краник и любые другие коннекторы.
9. Оставляют кровь с антикоагулянтом в катетере или промывают катетер гепаринизированным физиологическим раствором при прерывании процедуры.
10. Промывают катетер гепаринизированным физиологическим раствором при введении препарата кальция.
Подготовка к обменному переливанию крови
1. Препарат крови и его объем.
а. Связываются с учреждением, имеющим банк крови, трансфузиологом для определения наиболее подходящего препарата крови для переливания:
(1) В целях коррекции анемии и гипербилирубинемии используют цельную кровь с уменьшенным содержанием плазмы или эритроциты, восстановленные плазмой, с объемным содержанием клеток, доведенным до 0,5-0,6.
(2) В качестве антикоагулянта в кровь могут быть добавлены цитрат или глюко-зофосфат или гепарин. Дополнительных антикоагулянтных растворов следует избегать. Если доступны эритроциты только в дополнительном растворе, то его можно удалить путем отмывания или центрифугирования и удаления надосадочной жидкости до восстановления эритроцитов плазмой.
(3) Препараты крови должны быть приготовлены не позднее чем за 7 дней до введения.
(4) Следует использовать облученную кровь во всех случаях ОП для предотвращения реакции трансплантат против хозяина. Во время хранения облученных единиц крови значительно возрастает концентрация калия, поэтому облучение необходимо проводить непосредственно перед переливанием (не позднее 24 ч).
(5) Стандартный скрининг, проводимый банком крови, должен включать исследования на серповидноклеточную анемию, ВИЧ, гепатит В и цитомегаловирус.
(6) В эндемичных популяциях необходимо проверять донорскую кровь на недостаточность глюкозо-6-ФДГ и HbS.
б. При аллоиммунизации, например, по антигенам резус-фактора, АВО группе, необходимо уделить особое внимание исследованиям на совместимость:
(1) В случаях, когда предполагают рождение ребенка с тяжелой ГБН, до родов заготавливают резус-отрицательную кровь 0 (I) группы и проверяют на совместимость с кровью матери.
(2) Донорская кровь, заготовленная до рождения ребенка, должна быть отрицательна по антигену, вызвавшему гемолитическую болезнь, а также перекрестно проверена на совместимость с кровью новорожденного.
(3) При ГБН по системе АВО кровь должна быть 0 (I) группы и резус-отрицательной либо совместимой по резус-фактору с материнской кровью или кровью новорожденного. Кровь должна быть отмыта от свободной плазмы или иметь низкий титр анти-А- или анти-В-антител. Эффективность процедуры выше при использовании эритроцитов 0 (I) группы с плазмой AB(IV), но в таком случае необходимо применять компоненты крови от двух доноров при проведении одного ОП.
(4) При ГБН по системе резус-фактора кровь должна быть резус-отрицательной и 0 (I) группы или той же группы, что у новорожденного.
в. У новорожденных с полицитемией оптимальной средой для разведения при частичном ОП является изотонический раствор натрия хлорида, а не плазма или альбумин.
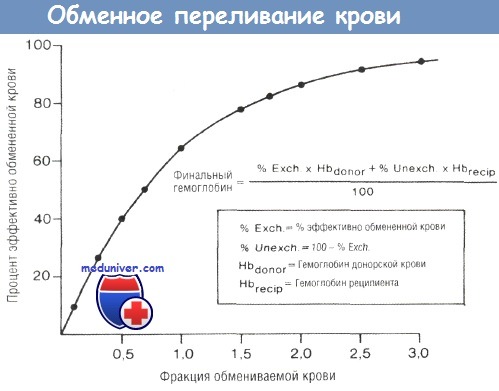
По формуле возможно произвести расчет гемоглобина после окончания операции.
Объем необходимой донорской крови
а. Во всех возможных случаях используют не более одной целой единицы крови на каждую процедуру для уменьшения побочных эффектов введения донорской крови.
б. На всю процедуру обменного переливания (ОП) необходимо обычно 25-30 мл. Расчет проводят по формуле:
Общее количество = объем для текущего ОП + объем мертвого пространства трубок и нагревателя крови.
в. Двухобъемное обменное переливание для удаления билирубина, антител и т.д.:
2 х объем крови новорожденного = 2×80-120 мл/кг.
(1) Объем циркулирующей крови у недоношенных менее 100-120 мл/кг, у доношенных — менее 80-85 мл/кг.
(2) Во время ОП заменяют приблизительно 85% объема крови новорожденного.
г. Однообъемное обменное переливание. Заменяют примерно 60% объема крови новорожденного.
е. Однообъемное или частичное обменное переливание для коррекции полицитемии:
Объем (мл) = [объем крови новорожденного х желаемое изменение Ht]/начальный Ht.
2. Подготовка новорожденного:
а. Укладывают новорожденного в инкубатор с доступами со всех сторон и контролируемой средой. ОП у недоношенных новорожденных с низкой массой тела можно выполнять в согревающем инкубаторе при возможности обеспечения стерильности операционного поля и легкого доступа к катетерам.
б. Фиксируют новорожденного. Введение седативных и обезболивающих препаратов обычно не требуется. Новорожденным в сознании можно дать соску-пустышку на время процедуры.
в. Присоединяют монитор для слежения за жизненно важными функциями и устанавливают значение базального уровня (температура, ЧДД и ЧСС, оксигенация).
г. Опорожняют желудок новорожденного:
(1) Прекращают кормление за 4 ч до процедуры, если это возможно.
(2) Устанавливают орогастральный зонд и удаляют содержимое желудка. Оставляют зонд открытым.
д. Начинают внутривенное введение глюкозы и лекарственных препаратов:
(1) Если операция обменного переливания прервана прежде, чем достигнут необходимый уровень инфузии.
(2) Если появляются симптомы гипогликемии.
(3) Может понадобиться дополнительный внутривенный катетер для введения лекарственных средств по экстренным показаниям.
е. Перед началом процедуры обмена стабилизируют состояние новорожденного. Для этого выполняют, например, переливание препаратов форменных элементов крови при тяжелой гиповолемии и анемии или изменяют параметры вентиляции или концентрацию кислорода в случаях, где имеется декомпенсация функции дыхания.
3. Венозный доступ для обменного переливания:
а. Методика извлечения-вливания. Центральным доступом служит обычно катетер пупочной вены.
б. Изоволюметрический обмен с одновременным введением донорской крови через венозный катетер и удаление крови ребенка через артериальный катетер. При данной методике обменное переливание лучше переносят новорожденные в состоянии средней тяжести и в нестабильном состоянии, потому что в этом случае уменьшается колебание АД и церебрального кровотока. Также отдают ей предпочтение, когда доступен или предпочтителен только периферический венозный доступ:
(1) Инфузию донорской крови можно проводить через катетер пупочной вены или периферический внутривенный катетер.
(2) Забирать кровь новорожденного можно из катетера пупочной артерии, или венозного катетера, или периферического артериального катетера (обычно лучевой артерии).
4. Лабораторные исследования крови новорожденного перед обменным переливанием (проводят в соответствии с клиническими показаниями):
а. Диагностические исследования перед операцией обменного переливания. Перед ОП проводят серологические исследования крови новорожденного (например, исследования для определения причины гемолиза, титра антивирусных антител), метаболический скрининг или генетические исследования.
б. Определение гемоглобина, гематокрита, количества тромбоцитов.
в. Исследование концентрации электролитов, кальция, газов крови.
г. Определение уровня глюкозы.
д. Определение уровня билирубина.
е. Коагулограмма.
5. Подготовка крови.
а. Контролируют исследование препарата крови:
(1) Тип и данные перекрестной пробы.
(2) Срок годности.
(3) Идентификацию донора и реципиента.
б. Присоединяют набор для введения крови к трубке обогревателя и к пакету с донорским препаратом.
в. Дают крови протечь через обогреватель.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021