Что такое пиелонефрит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Закуцкий А. Н., уролога со стажем в 15 лет.
Определение болезни. Причины заболевания
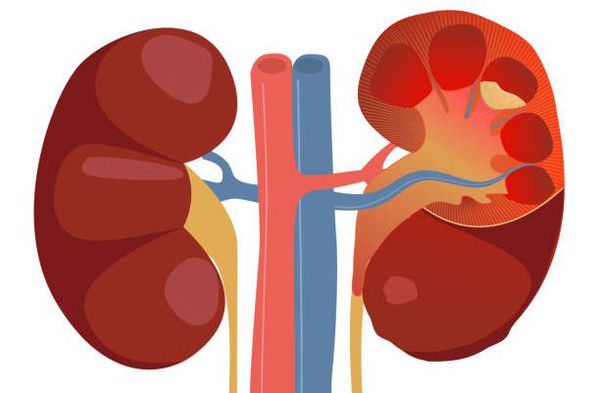
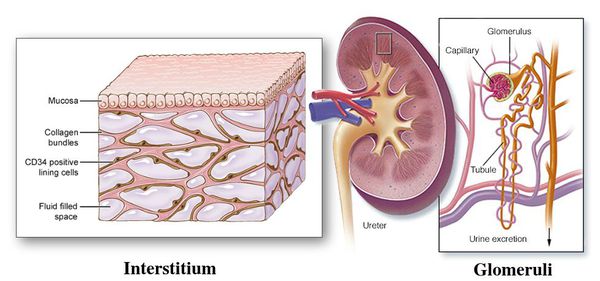
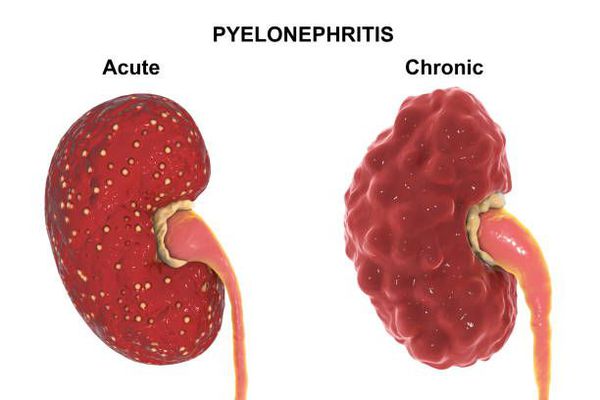
Острый пиелонефрит — это воспалительное заболевание почек бактериальной причины с преимущественным поражением лоханки, чашечек и межуточной ткани паренхимы почек. В Международной классификации болезней отказались от термина «острый пиелонефрит», заменив его на «острый интерстициальный нефрит». [3]
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек. [2]
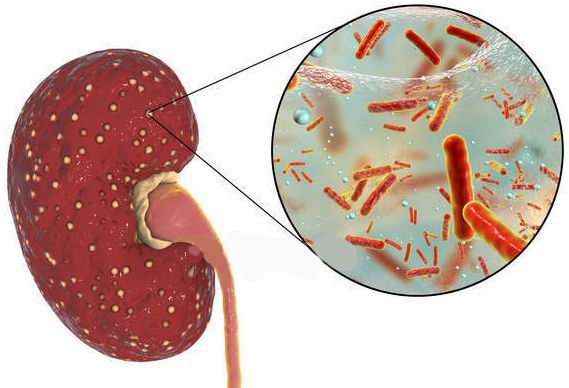
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк. [4]
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение. [8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
Симптомы острого пиелонефрита
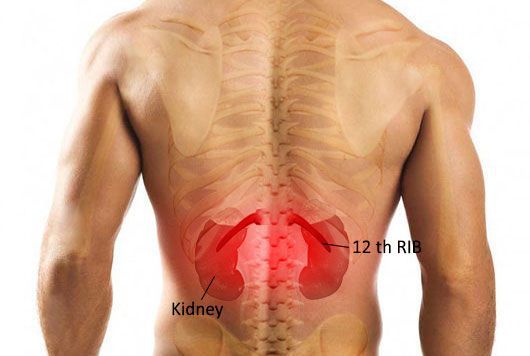
Для острого пиелонефрита типично сочетание высокой температуры с болями в области воспалённой почки. Если почка располагается на своём месте, то боль беспокоит в проекции рёберно-позвоночного угла. При опущении почки боль возникает по фланкам живота. Пиелонефрит может затрагивать как одну почку, так и обе почки, соответственно боль может беспокоить как с одной стороны, так и с обеих сторон одновременно.
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Общая симптоматика при пиелонефрите характеризуется повышение температуры. Как правило, температура достигает 38-40 градусов. Повышение температуры сопровождается ознобом. Также характерно максимальное повышение температуры в вечернее время с резким падением температуры в утренние часы. Кроме повышения температуры могут быть и другие проявления общего отравления организма в виде слабости, вялости, усталости и отсутствия аппетита.
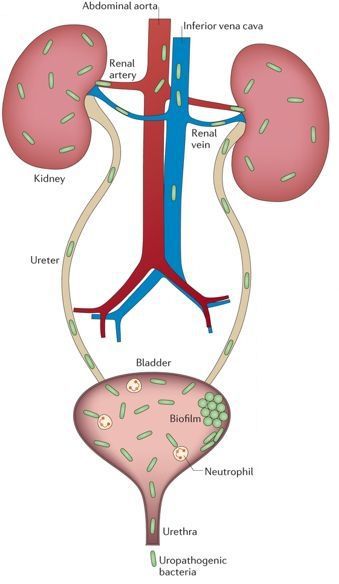
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря. [1] [4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически «карабкается» вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
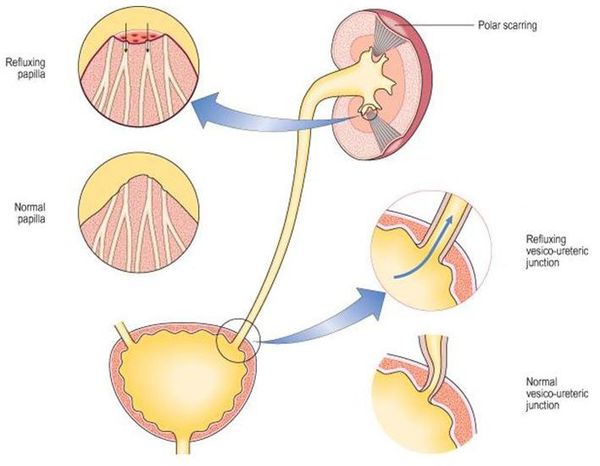
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь. [8]
Классификация и стадии развития острого пиелонефрита
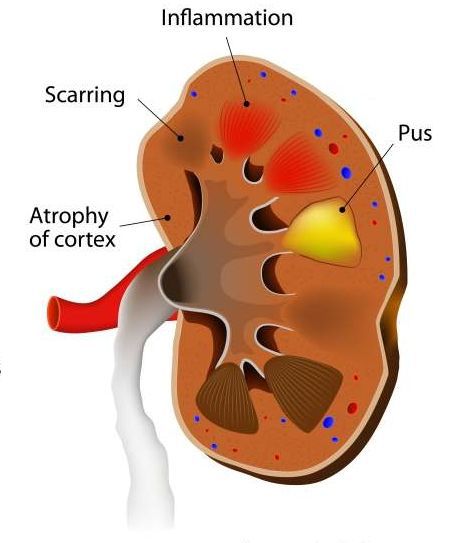
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
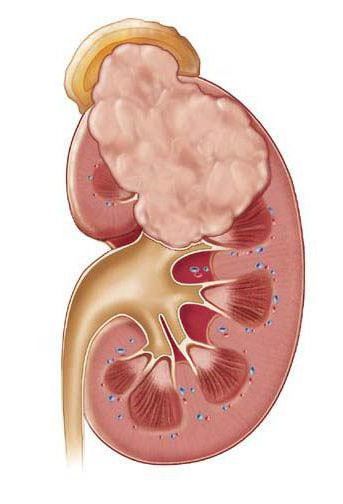
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек. [4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический». [3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита. [10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки. [7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита. [4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
Диагностика острого пиелонефрита
Минимальный объём обследований:
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом. [2] [4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения. [4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов. [6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача. [9]
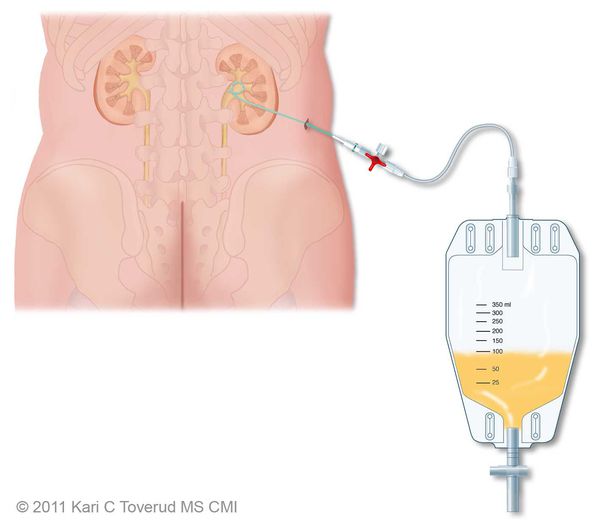
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки. [4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета. [5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения. [4]
Пиелонефрит у детей: классификация, течение, диагностика и лечение
Пиелонефрит — это неспецифическое инфекционно-воспалительное заболевание почек с преимущественным поражением чашечно-лоханочной системы (ЧЛС), канальцев и интерстиция. Согласно классификации Всемирной организации здравоохранения (ВОЗ), пиелонефрит относи
Пиелонефрит — это неспецифическое инфекционно-воспалительное заболевание почек с преимущественным поражением чашечно-лоханочной системы (ЧЛС), канальцев и интерстиция. Согласно классификации Всемирной организации здравоохранения (ВОЗ), пиелонефрит относится к группе тубулоинтерстициальных нефритов и фактически представляет собой тубулоинтерстициальный нефрит инфекционного генеза [1, 2, 6].
На сегодняшний день актуальным остается вопрос о первичности и вторичности пиелонефрита, особенно хронического, а также о роли обструкции мочевых путей при развитии тех или иных его вариантов [3, 7]. Эти признаки положены в основу классификации пиелонефрита.
Общепринятой классификации пиелонефритов на сегодняшний день не существует. Наиболее часто используется классификация, предложенная М. Я. Студеникиным и соавторами в 1980 г. (табл. 1), определяющая форму (первичный, вторичный), характер течения (острый, хронический), активность заболевания и функции почек. В. Г. Майданник и соавторы (2002) предложили указывать также стадию пиелонефритического процесса (инфильтративная, склеротическая) и степень активности заболевания [2, 3, 6, 7, 9].
Первичным называется пиелонефрит, при котором в ходе обследования не удается выявить никаких факторов, способствующих фиксации микроорганизмов в ткани почек, т. е. когда микробно-воспалительный процесс развивается в изначально здоровом органе. Вторичный пиелонефрит обусловлен конкретными факторами.
В свою очередь, вторичный пиелонефрит подразделяется на обструктивный и необструктивный. Вторичный обструктивный развивается на фоне органических (врожденных, наследственных и приобретенных) или функциональных нарушений уродинамики; вторичный необструктивный — на фоне дисметаболических нарушений (вторичный дисметаболический пиелонефрит), расстройств гемодинамики, иммунодефицитных состояний, эндокринных нарушений и др. [2, 3, 6].
Понятие о первичности или вторичности заболевания со временем претерпевает существенные изменения. Клинические и экспериментальные данные убедительно свидетельствуют о том, что без предварительного нарушения уродинамики пиелонефритический процесс практически не развивается. Обструкция мочевых путей подразумевает не только наличие механического препятствия току мочи, но и функциональные нарушения деятельности, такие как гипер- или гипокинезии, дистонии. С этой точки зрения первичный пиелонефрит уже не предполагает любое отсутствие нарушения пассажа мочи, так как при этом не исключаются динамические изменения мочевыделения [1, 2, 6].
Первичный пиелонефрит встречается достаточно редко — не более 10% от всех случаев, и доля его в структуре заболевания снижается по мере совершенствования методов обследования пациента.
Также весьма условным является отнесение вторичного дисметаболического пиелонефрита к группе необструктивных, поскольку при этом варианте всегда наблюдаются явления обструкции почечных канальцев и собирательных трубочек кристаллами солей [2, 6].
Острый и хронический пиелонефрит выделяют в зависимости от давности патологического процесса и особенностей клинических проявлений.
Острое или циклическое течение пиелонефрита характеризуется переходом активной стадии заболевания (лихорадка, лейкоцитурия, бактериурия) в период обратного развития симптомов с развитием полной клинико-лабораторной ремиссии при длительности воспалительного процесса в почках менее 6 мес. Хроническое течение пиелонефрита характеризуется сохранением симптомов заболевания более 6 мес от его начала или наличием в этот период не менее двух рецидивов и, как правило, наблюдается при вторичном пиелонефрите. По характеру течения выделяют латентный или рецидивирующий хронический пиелонефрит. Рецидивирующее течение характеризуется периодами обострения, протекающими с клиникой острого пиелонефрита (мочевой и болевой синдромы, симптомы общей интоксикации), и ремиссиями. Латентное течение хронической формы характеризуется только мочевым синдромом различной степени выраженности [2, 3, 7].
Как показывает опыт, накопленный в отделении нефрологии РДКБ, хронический пиелонефрит всегда вторичен и развивается чаще всего по типу обструктивно-дисметаболического на фоне дисметаболической нефропатии, нейрогенной дисфункции мочевого пузыря, обструктивных уропатий и др. Среди 128 пациентов с хроническим пиелонефритом, наблюдавшихся нами в течение 2004 г., у 60 (46,9%) заболевание сформировалось на фоне дисметаболической нефропатии, у 40 (31,2%) — на фоне нейрогенной дисфункции мочевого пузыря, у 28 (21,9%) — на фоне обструктивных уропатий (пузырно-мочеточниковый рефлюкс, гидронефроз, гипоплазия и аплазия почки, подковообразная почка, поясничная дистопия почки и др.).
В зависимости от выраженности признаков заболевания можно выделить активную стадию хронического пиелонефрита, частичную клинико-лабораторную ремиссию и полную клинико-лабораторную ремиссию.
Активность хронического пиелонефрита определяется по совокупности клинических симптомов и изменениям в анализах мочи и крови.
К клиническим симптомам относятся:
Показатели анализа мочи следующие:
Показатели анализа крови:
Частичная клинико-лабораторная ремиссия характеризуется отсутствием клинических проявлений при сохраняющемся мочевом синдроме. На стадии полной клинико-лабораторной ремиссии не выявляется ни клинических, ни лабораторных признаков заболевания.
При обострении рецидивирующего пиелонефрита наблюдается клиника острой формы, хотя при этом общеклиническая симптоматика, как правило, выражена в меньшей степени. В периоды ремиссии заболевание чаще вообще не проявляется или имеет место только мочевой синдром.
Часто при хронической форме у детей выражена инфекционная астения: раздражительность, быстрая утомляемость, плохая успеваемость в школе и т. д.
Лейкоцитурия при пиелонефрите носит нейтрофильный характер (более 50% нейтрофилов). Протеинурия, если и имеет место, является незначительной, менее 1 г/л, и коррелирует с выраженностью лейкоцитурии. Нередко у детей с пиелонефритом отмечается эритроцитурия, обычно единичные неизмененные эритроциты.
При хроническом дисметаболическом варианте в общем анализе мочи выявляется кристаллурия, в биохимическом анализе мочи — повышенные уровни оксалатов, фосфатов, уратов, цистин и др., в анализе мочи на антикристаллообразующую способность мочи — снижение способности к растворению соответствующих солей, положительные тесты на кальцификацию и наличие перекисей.
Диагностика хронического пиелонефрита основывается на затяжном течении заболевания (более 6 мес), повторных обострениях, выявлении признаков поражения тубулоинтерстиция и ЧЛС вследствие бактериальной инфекции [1, 2, 6, 8].
При любом течении заболевания больному необходимо провести весь комплекс исследований, направленных на установление активности микробно-воспалительного процесса, функционального состояния почек, наличия признаков обструкции и нарушений метаболизма, состояния почечной паренхимы [1, 2, 6]. Мы предлагаем следующий комплекс исследований при хроническом пиелонефрите, позволяющий получить ответы на поставленные вопросы.
1. Исследования для выявления активности микробно-воспалительного процесса.
Обязательные лабораторные исследования:
Дополнительные лабораторные исследования:
2. Исследования для оценки функционального состояния почек и канальцевого аппарата.
Обязательные лабораторные исследования:
Дополнительные лабораторные исследования:
3. Инструментальные исследования.
Таким образом, диагноз пиелонефрита у детей устанавливается на основе сочетания следующих критериев [6].
Дополнительными критериями могут служить:
Осложнения пиелонефрита связаны с развитием гнойных процессов и прогрессирующим нарушением функции канальцев, приводящих к развитию хронической почечной недостаточности при хроническом течении пиелонефрита.
Пиелонефрит необходимо дифференцировать с хроническим циститом, интерстициальным нефритом, острым гломерулонефритом с изолированным мочевым синдромом, хроническим гломерулонефритом, туберкулезом почки и др. Нередко в детской практике пиелонефрит диагностируют как «острый живот», кишечные и респираторные инфекции, пневмонию, сепсис.
Лечение пиелонефрита
Лечение пиелонефрита предусматривает не только проведение антибактериальной, патогенетической и симптоматической терапии, но и организацию правильного режима и питания больного ребенка.
Вопрос о госпитализации решается в зависимости от тяжести состояния ребенка, риска развития осложнений и социальных условий семьи. В активной стадии заболевания при наличии лихорадки и болевого синдрома назначается постельный режим на 5–7 сут.
Диетические ограничения преследуют цель уменьшить нагрузки на транспортные системы канальцев и скорректировать обменные нарушения. В активной стадии используется стол № 5 по Певзнеру без ограничения соли, но с повышенным питьевым режимом, на 50% больше возрастной нормы. Количество соли и жидкости ограничивается только при нарушении функции почек. Рекомендуется чередовать белковую и растительную пищу. Исключаются продукты, содержащие экстрактивные вещества и эфирные масла, жареные, острые, жирные блюда. Выявляемые обменные нарушения требуют специальных корригирующих диет.
Основой медикаментозного лечения пиелонефрита является антибактериальная терапия, проведение которой основывается на следующих принципах [6]:
Терапия пиелонефрита включает несколько этапов: 1) подавления активного микробно-воспалительного процесса с использованием этиологического подхода; 2) патогенетического лечения на фоне стихания процесса с использованием антиоксидантной защиты и иммунокоррекции; 3) противорецидивного лечения. Терапия острого пиелонефрита, как правило, ограничивается первыми двумя этапами, при хроническом необходимы все три этапа лечения [6].
Этап подавления активности микробно-воспалительного процесса. Условно данный этап можно подразделить на два периода.
Первый направлен на элиминацию возбудителя до получения результатов посева мочи и включает в себя назначение стартовой (эмпирической) антибактериальной терапии, диуретической терапии (при необструктивном варианте), инфузионно-коррегирующей терапии при выраженном синдроме эндогенной интоксикации и гемодинамических расстройствах.
Второй (этиотропный) период заключается в коррекции антибактериальной терапии с учетом результатов посева мочи и определения чувствительности микроорганизма к антибиотикам.
При выборе антибактериальных препаратов необходимо учитывать, что:
Длительность антибактериальной терапии должна быть оптимальной, обеспечивающей полное подавление активности возбудителя. Таким образом, ее длительность обычно составляет в стационаре около 4 нед со сменой антибиотика каждые 7–10 дней (или заменой на уросептик).
Стартовая антибактериальная терапия назначается эмпирически, исходя из наиболее вероятных возбудителей инфекции. При отсутствии клинического и лабораторного эффекта через 2–3 дня необходимо сменить антибиотик.
При манифестном тяжелом и среднетяжелом течении пиелонефрита препараты вводят преимущественно парентерально (внутривенно или внутримышечно) в условиях стационара.
Перечислим некоторые антибиотики, применяемые при стартовой терапии пиелонефрита:
В период стихания активности антибактериальные препараты вводят преимущественно перорально, при этом возможна «ступенчатая терапия», когда перорально дается тот же препарат, что и вводился парентерально, или препарат той же группы [5]. Наиболее часто в этот период используются:
При тяжелом септическом течении, микробных ассоциациях, полирезистентности микрофлоры к антибиотикам, при воздействии на внутриклеточные микроорганизмы, а также для расширения спектра антимикробного действия при отсутствии результатов посевов используется комбинированная антибактериальная терапия. При этом комбинируются бактерицидные антибиотики с бактерицидными, бактериостатические с бактериостатическими антибиотиками. Некоторые антибиотики в отношении одних микроорганизмов действуют бактерицидно, в отношении других — бактериостатически.
К бактерицидным относятся: пенициллины, цефалоспорины, аминогликозиды, полимиксины и др.
К бактериостатическим относятся: макролиды, тетрациклины, хлорамфеникол, линкомицин и др.
Потенциируют действие друг друга (синергисты): пенициллины и аминогликозиды; цефалоспорины и пенициллины; цефалоспорины и аминогликозиды.
Антагонистами являются: пенициллины и левомицетин; пенициллины и тетрациклины; макролиды и левомицетин.
С точки зрения нефротоксичности нетоксичными или малотоксичными являются эритромицин, препараты группы пенициллина и цефалоспорины; умеренно токсичными — гентамицин, тетрациклин и др.; выраженной нефротоксичностью обладают канамицин, мономицин, полимиксин и др.
Факторами риска нефротоксичности аминогликозидов являются: продолжительность применения более 11 сут, максимальная концентрация выше 10 мкг/мл, сочетание с цефалоспоринами, заболевания печени, высокие уровни креатинина [6].
После курса антибиотикотерапии лечение следует продолжить уроантисептиками.
Препараты налидиксовой кислоты (невиграмон, неграм) назначают детям старше 2 лет. Эти средства являются бактериостатиками или бактерицидами в зависимости от дозы по отношению к грамотрицательной флоре. Их нельзя назначать одновременно с нитрофуранами, которые оказывают антагонистический эффект. Курс лечения составляет 7–10 дней.
Грамурин, производное оксолиновой кислоты, обладает широким спектром действия на грамотрицательные и грамположительные микроорганизмы. Применяется у детей в возрасте от 2 лет курсом 7–10 дней.
Пипемидовая кислота (палин, пимидель) оказывает влияние на большинство грамотрицательных бактерий и на стафилококки. Назначается коротким курсом (3–7 дней).
Нитроксолин (5-НОК) и нитрофураны — препараты широкого бактерицидного действия.
Препаратом резерва является офлоксацин (таривид, заноцин). Он обладает широким спектром действия, в том числе и на внутриклеточную флору. Детям назначается только в случае неэффективности других уросептиков.
Применение бисептола возможно только в качестве противорецидивного средства при латентном течении пиелонефрита и при отсутствии обструкции в мочевых путях.
В первые дни заболевания на фоне повышенной водной нагрузки применяют быстродействующие диуретики (фуросемид, верошпирон), которые способствуют усилению почечного кровотока, обеспечивают элиминацию микроорганизмов и продуктов воспаления и уменьшают отечность интерстициальной ткани почек. Состав и объем инфузионной терапии зависят от выраженности синдрома интоксикации, состояния больного, показателей гемостаза, диуреза и других функций почек.
Этап патогенетической терапии начинается при стихании микробно-воспалительного процесса на фоне антибактериальных препаратов. В среднем это происходит на 5–7-й день от начала заболевания. Патогенетическая терапия включает противовоспалительную, антиоксидантную, иммунокоррегирующую и антисклеротическую терапию [6].
Комбинация с противовоспалительными препаратами используется для подавления активности воспаления и усиления эффекта антибактериальной терапии. Рекомендуется прием нестероидных противовоспалительных препаратов — ортофена, вольтарена, сургама. Курс лечения составляет 10–14 дней. Применение индометацина в детской практике не рекомендуется вследствие возможного ухудшения кровоснабжения почек, снижения клубочковой фильтрации, задержки воды и электролитов, некроза почечных сосочков.
Десенсибилизирующие средства (тавегил, супрастин, кларитин и др.) назначаются при остром или хроническом пиелонефрите с целью купирования аллергического компонента инфекционного процесса, а также при развитии сенсибилизации больного к бактериальным антигенам.
В комплекс терапии пиелонефрита включают препараты с антиоксидантной и антирадикальной активностью: токоферола ацетат (1–2 мг/кг/сут в течение 4 нед), унитиол (0,1 мг/кг/сут внутримышечно однократно, в течение 7–10 дней), b-каротин (по 1 капле на год жизни 1 раз в день в течение 4 нед) и др. Из препаратов, улучшающих микроциркуляцию почек, назначаются трентал, циннаризин, эуфиллин.
Иммунокоррегирующая терапия при пиелонефрите назначается строго по показаниям [4]:
Назначение иммунокоррегирующей терапии производится только после согласования с врачом-иммунологом и должно предусматривать иммунологический мониторинг, относительную «селективность» назначения, короткий или прерывистый курс и строгое соблюдение дозировок и режима введения препарата.
В качестве иммунотропных средств при пиелонефритах и инфекции мочевой системы у детей используют иммунал, нуклеат натрия, т-активин, левамизола гидрохлорид, ликопид, иммунофан, реаферон, лейкинферон, виферон, циклоферон, миелопид, лизоцим.
При наличии у больных признаков склерозирования паренхимы почек необходимо включать в комплекс лечения препараты, обладающие антисклеротическим действием (делагил) курсом 4–6 нед.
В период ремиссии необходимым продолжением лечения является фитотерапия (сборы зверобоя, листьев брусники, крапивы, кукурузных рылец, толокнянки, шиповника, березовых почек, тысячелистника, шалфея, ромашки в комбинациях).
Противорецидивная терапия пиелонефрита предполагает длительное лечение антибактериальными препаратами в малых дозах и проводится, как правило, в амбулаторно-поликлинических условиях.
С этой целью используют: бисептол из расчета 2 мг/кг по триметоприму и 10 мг/кг по сульфаметоксазолу 1 раз в сутки в течение 4 нед (при обструктивном пиелонефрите применять с осторожностью); фурагин из расчета 6–8 мг/кг в течение 2 нед, далее при нормальных анализах мочи переход на 1/2–1/3 дозы в течение 4–8 нед; назначение одного из препаратов пипемидовой кислоты, налидиксовой кислоты или 8-оксихинолина каждый месяц по 10 дней в обычных дозировках в течение 3–4 мес.
Для лечения часто рецидивирующего пиелонефрита может быть использована «дублирующая» схема: нитроксолин в дозе 2 мг/кг утром и бисептол в дозе 2–10 мг/кг — вечером.
На любом этапе лечения вторичного пиелонефрита необходимо учитывать его характер и функциональное состояние почек. Лечение обструктивного пиелонефрита должно проводиться совместно с урологом и детским хирургом. При этом решение о назначении диуретиков и повышении водной нагрузки следует принимать с учетом характера обструкции. Своевременно должен быть решен вопрос об оперативном лечении, так как при наличии обструкции тока мочи на любом уровне мочевыделительной системы сохраняются предпосылки для развития рецидива заболевания.
В терапию дисметаболического пиелонефрита должны быть включены соответствующий диетический режим и фармакологическое лечение.
При развитии почечной недостаточности необходимо скорригировать дозы лекарственных препаратов в соответствии со степенью снижения клубочковой фильтрации.
Динамическое наблюдение детей, страдающих пиелонефритом, предполагает следующее [6, 9].
Снятие с диспансерного учета ребенка, перенесшего острый пиелонефрит, возможно при сохранении клинико-лабораторной ремиссии без лечебных мероприятий (антибиотиков и уросептиков) в течение более 5 лет после проведения полного клинико-лабораторного обследования. Больные с хроническим пиелонефритом наблюдаются до перевода во взрослую сеть.
Литература
А. В. Малкоч, кандидат медицинских наук
В. А. Гаврилова, доктор медицинских наук
Ю. Б. Юрасова, кандидат медицинских наук
РГМУ, РДКБ, Москва