Какую опасность таит постинфарктный кардиосклероз, особенности терапии заболевания
Как установить диагноз?
Кардиосклероз постинфарктный устанавливается на основании данных анамнеза (перенесенный инфаркт), лабораторно-инструментальных методов диагностики:
Как образуется постинфарктный кардиосклероз?
Чтобы понимать, как возникает постинфарктный кардиосклероз и как образуются рубцовые постинфарктные изменения маиокарда, следует представлять, что происходит при инфаркте. Инфаркт миокарда в своем развитии проходит несколько стадий.
Первая стадия ишемии, когда клетки испытывают кислородный «голод». Это острейшая стадия, как правило, весьма непродолжительная, переходящая во вторую стадию — стадию некроза. Это стадия, на которой происходят необратимые изменения — отмирание мышечной ткани сердца. Затем наступает подострая стадия, а вслед за ней — рубцовая. Именно в рубцовую стадию на месте очага некроза начинает формироваться соединительная ткань.
Природа не терпит пустоты и словно пытается возместить погибшие мышечные волокна сердца соединительнотканными. Но молодая соединительная ткань не обладает функциями сократимости, проводимости, возбудимости, которые были свойственны клеткам сердца. Поэтому такая «замена» вовсе не равноценна. Соединительная ткань, разрастаясь на месте некроза, формирует рубец.
Развивается постинфарктный кардиосклероз в среднем спустя 2 месяца после перенесенного инфаркта. Величина рубца зависит от величины поражения сердечной мышцы, поэтому различают как крупноочаговый кардиосклероз, так и мелкоочаговый кардиосклероз. Мелкоочаговый кардиосклероз чаще представлен отдельными вкраплениями соединительнотканных элементов, вросших в мышечную ткань сердца.
Последствия
Пациент с рассматриваемым диагнозом нуждается в пожизненном врачебном контроле. Зная о том, что такое постинфарктный кардиосклероз, нельзя оставлять ситуацию без внимания, так как это приводит к неизбежным осложнениям в виде следующих последствий:
Эти процессы негативно влияют на качество жизни человека. Пациент утрачивает толерантность к физнагрузке, лишается возможности работать, вести привычную жизнь. Запущенный кардиосклероз провоцирует появление аневризмы, разрыв которой приводит к смерти 90% непроперированных пациентов.
Медикаментозное лечение
При лечении сердечной недостаточности на фоне постинфарктного кардиосклероза, применяют:
Медикаментозное лечение постинфарктного кардиосклероза, а точнее его проявлений: сердечной недостаточности, аритмий — весьма сложный процесс, требующий от лечащего врача глубоких знаний и опыта, поскольку при назначении лечения применяются комбинации трех и более медикаментов разных групп. Врачу необходимо четко знать механизм их действия, показания и противопоказания, индивидуальные особенности переносимости. А уж самолечением при таком серьезном заболевании заниматься просто опасно для жизни!
Клинические рекомендации
Единой методики (или набора средств) для восстановления поврежденного миокарда нет. При постинфарктном кардиосклерозе клинические рекомендации направлены на:
Решить поставленные задачи можно исключительно при комплексном подходе. Больному необходимо:
Большую роль в лечении постинфарктного кардиосклероза играет диетотерапия. Рекомендован шестикратный прием пищи маленькими порциями. Предпочтение стоит отдать «легкой» еде с большим содержанием магния, калия, витаминов и микроэлементов.
Необходимо минимизировать употребление продуктов, провоцирующих возбуждение нервной и сердечно-сосудистой систем, а также усиливающих газообразование. Это:
Суточное потребление поваренной соли не должно превышать 3 г.
Чтобы избежать образования новых холестериновых бляшек, ухудшающих проходимость сосудов, полностью отказаться придется жареных блюд, копченостей, пряностей, сахара. Ограничить – жирные продукты.
Консервативное лечение
Поскольку поврежденные ткани не подлежат восстановлению, лечение постинфарктного кардиосклероза направлено на блокирование симптоматики и профилактику осложнений.
В консервативной терапии применяют препараты следующих фармацевтических групп:
Внимание: названия препаратов приведены в информационных целях. Принимать какие-либо фармацевтические средства без назначения врача недопустимо!
Если медикаментозное лечение не дает результатов, пациенту показано хирургическое вмешательство.
Операции по реваскуляризации (АКШ и др.)
При поражении обширной площади миокарда существенно помочь может только пересадка сердца. К этой кардинальной мере прибегают, когда все остальные методики не принесли положительного результата. В иных ситуациях проводят манипуляции, относящиеся к паллиативной хирургии.
Одно из самых распространенных вмешательств — аортокоронарное шунтирование. Хирург расширяет кровеносные сосуды миокарда, что позволяет улучшить кровоток, приостановить распространение склеротизированных участков.
При необходимости операция АКШ при постинфарктном кардиосклерозе проводится одновременно с резекцией аневризмы и укреплением ослабших участков сердечной стенки.
Когда у пациента в анамнезе присутствуют сложные формы аритмий, показана установка кардиостимулятора. Эти приборы за счет более сильного импульса подавляют разряды синусового узла, чем снижают вероятность остановки сердца.
Оперативное вмешательство не является панацеей, после него требуется дальнейшее соблюдение всех врачебных рекомендаций.
Необходимость и пределы ЛФК
ЛФК при постинфарктном кардиосклерозе назначают с большой осторожностью. В особо тяжелых случаях пациенту показан строгий постельный режим. Если же физические нагрузки допустимы, лечебная физкультура поможет стабилизировать состояние, избегая перегрузки миокарда.
Внимание: занятия спортом при кардиосклерозе запрещены!
Кардиологи склоняются к тому, что постепенно вводить слабую нагрузку необходимо как можно раньше. После инфаркта больной первое время находится на стационарном лечении. В этот период требуется восстановить двигательные функции. Обычно практикуют медленные прогулки. Проходить за раз надо не более километра, поэтапно увеличивая число подходов до трех.
Если организм выдерживает тренировки, добавляют легкие гимнастические упражнения для восстановления привычных навыков, недопущения гипокинетических расстройств, формирования «обходных» путей в миокарде.
После перехода на амбулаторное лечение первое время нужно посещать занятия ЛФК в медицинском учреждении, где они проходят под пристальным контролем специалиста. Позже занятия нужно продолжать самостоятельно. В качестве ежедневной нагрузки подойдут неспешные прогулки. Упражнения на поднятия тяжестей необходимо исключить.
По утрам хорошо выполнять следующий комплекс упражнений:
Все упражнения выполнять 3-5 раз, сохраняя ровное дыхание. Гимнастика не должна занимать больше 20 минут. Следует контролировать пульс — его предельное увеличение после нагрузки не должно превышать 10% в сравнении с исходным значением.
Противопоказания к лечебной физкультуре:
Подбирать комплекс упражнений и оценивать возможность их выполнения должен врач-физиотерапевт.
Постинфарктный кардиосклероз ( Постнекротический кардиосклероз )
Постинфарктный кардиосклероз – форма ишемической болезни сердца, характеризующаяся частичным замещением сердечной мышцы соединительной тканью в исходе инфаркте миокарда. Постинфарктный кардиосклероз клинические выражается признаками сердечной недостаточности (одышкой, акроцианозом, снижением толерантности к физической нагрузке, утомляемостью, отеками) и нарушениями сердечного ритма. Постинфарктный кардиосклероз диагностируется на основании данных анамнеза (инфаркт миокарда); результатов ЭКГ и ЭхоКГ, сцинтиграфии миокарда, коронарографии. Лечение постинфарктного кардиосклероза включает назначение периферических вазодилататоров, мочегонных средств, антиаритмических препаратов; по показаниям – хирургическую реваскуляризацию миокарда и имплантацию ЭКС.
Общие сведения
Постинфарктный (постнекротический) кардиосклероз – поражение миокарда, обусловленное замещением погибших миокардиальных волокон соединительной тканью, что приводит к нарушению функционирования сердечной мышцы. В кардиологии постинфарктный кардиосклероз рассматривается как самостоятельная форма ИБС, наряду с внезапной коронарной смертью, стенокардией, инфарктом миокарда, нарушением сердечного ритма, сердечной недостаточностью. Постинфарктный кардиосклероз диагностируется через 2—4 месяца после перенесенного инфаркта миокарда, т. е. после завершения процессов рубцевания.
Причины постинфарктного кардиосклероза
Вследствие инфаркта миокарда образуется очаговый некроз сердечной мышцы, восстановление которого происходит за счет разрастания рубцово-соединительной ткани (кардиосклероз). Рубцовые участки могут иметь различную величину и локализацию, обуславливая характер и степень нарушения сердечной деятельности. Новообразованная ткань не способна осуществлять сократительную функцию и проводить электрические импульсы, что приводит к снижению фракции выброса, нарушению сердечного ритма и внутрисердечной проводимости.
Постинфарктный кардиосклероз сопровождается дилатацией камер сердца и гипертрофией сердечной мышцы с развитием сердечной недостаточности. При постинфарктном кардиосклерозе рубцовые процессы могут затрагивать и клапаны сердца. Кроме инфаркта миокарда, к постинфарктному кардиосклерозу могут приводить миокардиодистрофия и травмы сердца, однако это случается гораздо реже.
Симптомы постинфарктного кардиосклероза
Клинические проявления постинфарктного кардиосклероза обусловлены его локализацией и распространенностью в сердечной мышце. Чем больше площадь соединительной ткани и меньше функционирующего миокарда, тем вероятнее развитие сердечной недостаточности и аритмий.
В случае правожелудочковой недостаточности возникают отеки на нижних конечностях, гидроторакс, гидроперикард, акроцианоз, набухание шейных вен, гепатомегалия.
Нарушения ритма и внутрисердечной проводимости могут развиться даже при образовании небольших участков постинфарктного кардиосклероза, затрагивающих проводящую систему сердца. Чаще всего у пациентов с постинфарктным кардиосклерозом диагностируются мерцательная аритмия, желудочковые экстрасистолии, различного рода блокады. Опасными проявлениями постинфарктного кардиосклероза служат пароксизмальная желудочковая тахикардия и полная атриовентрикулярная блокада.
Неблагоприятным прогностическим признаком постинфарктного кардиосклероза является формирование хронической аневризмы левого желудочка, увеличивающей риск тромбообразования и тромбоэмболических осложнений, а также разрыва аневризмы и летального исхода.
Диагностика постинфарктного кардиосклероза
Алгоритм диагностики постинфарктного кардиосклероза включает анализ анамнеза, проведение электрокардиографии, УЗИ сердца, ритмокардиографии, ПЭТ сердца, коронарографии и др.
Физикальное обследование при постинфарктном кардиосклерозе выявляет смещение верхушечного толчка влево и вниз, ослабление первого тона на верхушке, иногда – ритм галопа и систолический шум на митральном клапане. При рентгенографии органов грудной клетки определяется умеренное увеличение сердца, преимущественно за счет левых отделов.
Данные ЭКГ характеризуются очаговыми изменениями после перенесенного инфаркта миокарда (при отсутствии повышения активности ферментов), а также диффузными изменениями миокарда, гипертрофией левого желудочка, блокадой ножек пучка Гиса. Для выявления преходящей ишемии используются нагрузочные пробы (велоэргометрия, тредмил-тест) или холтеровское мониторирование.
Информативность эхокардиографии в отношении постинфарктного кардиосклероза чрезвычайно высока. Исследование обнаруживает хроническую аневризму сердца, дилатацию и умеренную гипертрофию левого желудочка, локальные или диффузные нарушения сократимости. При вентрикулографии может определяться нарушение движения створок митрального клапана, свидетельствующее о дисфункции сосочковых мышц.
С помощью позитронно-эмиссионной томографии сердца при постинфарктном кардиосклерозе выявляются стойкие очаги гипоперфузии, нередко множественные. С целью оценки состояния коронарного кровообращения у больных с постинфарктным кардиосклерозом проводится коронарография. При этом рентгенологическая картина может варьировать от неизмененных коронарных артерий до трехсосудистого поражения.
Лечение постинфарктного кардиосклероза
Целями консервативной терапии постинфарктного кардиосклероза служат замедление прогрессирования сердечной недостаточности, нарушений проводимости и ритма сердца, предотвращение разрастания соединительной ткани. Режим и образ жизни больного с постинфарктным кардиосклерозом должен предусматривать ограничение физических и эмоциональных нагрузок, диетотерапию, постоянный прием назначенных кардиологом медикаментозных препаратов.
Для лечения постинфарктного кардиосклероза используются ингибиторы АПФ (эналаприл, каптоприл), нитраты (нитросорбид, изосорбида динитрат, изосорбида мононитрат), b-адреноблокаторы (пропранолол, атенолол, метопролол), дезагреганты (ацетилсалициловая кислота), диуретики, препараты метаболического действия (инозин, препараты калия, АТФ и др.).
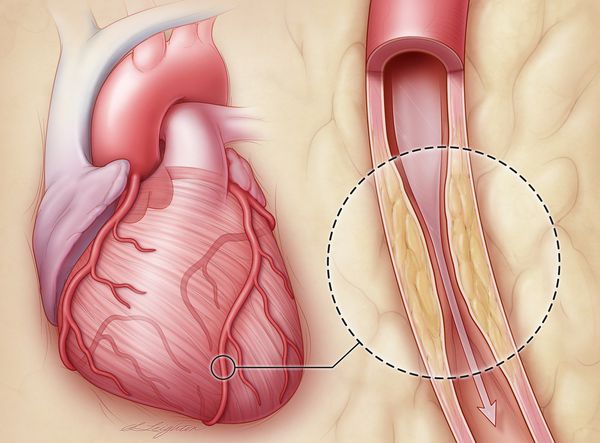
При тяжелых нарушениях ритма и проводимости может потребоваться имплантация кардиовертер-дефибриллятора или электрокардиостимулятора. При сохраняющейся после инфаркта миокарда стенокардии напряжения после выполнения коронарографии (КТ-коронарографии, мультиспиральной КТ-коронарографии) определяются показания для АКШ, ангиопластики или стентирования коронарных артерий. При формировании аневризмы сердца показана ее резекция в сочетании с аортокоронарным шунтированием.
Прогноз и профилактика
Течение постинфарктного кардиосклероза отягощается при повторном инфаркте миокарда, развитии постинфарктной стенокардии, аневризмы желудочка, тотальной сердечной недостаточности, жизнеугрожающих нарушений ритма и проводимости. Аритмии и сердечная недостаточность при постинфарктном кардиосклерозе обычно необратимы, их лечение может привести лишь к временному улучшению.
Для предотвращения формирования постинфарктного кардиосклероза важно своевременное и адекватное лечение инфаркта миокарда. В качестве лечебно-реабилитационных мер при постинфарктном кардиосклерозе рекомендуется ЛФК, бальнеотерапия, санаторное лечение, диспансерное наблюдение.
Что такое ишемическая болезнь сердца (ИБС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
В экономически развитых странах ИБС очень распространена. По данным Всемирной организации здравоохранения, смертность от заболеваний сердца и сосудов составляет 31 % и является самой частой причиной летальных исходов в мире. В Российской Федерации смертность от заболеваний сердца и сосудов составляет 57 %, из которых на долю ИБС выпадает 29 %.
Причиной возникновения и развития ИБС является атеросклероз сердечных (коронарных) артерий, которые снабжают кровью миокард. Различают модифицируемые (изменяемые) и немодифицируемые (неизменяемые) факторы риска развития ИБС.
Изменяемые факторы, устранение или коррекция которых значимо уменьшают риск возникновения и развития ИБС:
1. Курение. Доказано, что курение увеличивает смертность от заболеваний сердца и сосудов (включая ИБС) на 50 %. Нужно отметить, что риск растёт с возрастом и количеством выкуренных сигарет. Бензол, никотин, аммиак, угарный газ, содержащиеся в табачном дыме, вызывают повышение артериального давления и увеличение частоты сердечных сокращений (тахикардию). Курение усиливает свёртывание крови и развитие атеросклероза, способствует развитию спазма сердечных артерий.
2. Высокий уровень холестерина (гиперхолестеринемия). Благодаря многочисленным исследованиям, проведённым в разных странах мира, установлено, что увеличение в крови уровня общего холестерина является независимым фактором риска развития ИБС как у мужчин, так и у женщин. У лиц с умеренным повышением уровня холестерина (5,2-6,7 ммоль/л) ИБС встречается в два раза чаще, чем у людей с нормальным уровнем холестерина крови (меньше 5,2 ммоль/л). При выраженном повышении холестерина (больше 6,7 ммоль/л) заболеваемость ИБС возрастает в 4-5 раз. На риск возникновения и развития ИБС наиболее влияет так называемый «плохой» холестерин липопротеинов низкой плотности (ХСЛПНП).
3. Артериальная гипертония. Риск развития ИБС при стойком увеличении артериального давления повышается в три раза, особенно при наличии патологических изменений в органах-мишенях (например, в сердце и почках).
4. Сахарный диабет. Атеросклероз и ИБС развиваются на 10 лет раньше у больных сахарным диабетом по сравнению с людьми, не имеющими этого заболевания.
5. Снижение уровня «хорошего» холестерина липопротеинов высокой плотности (ХСЛПВП) и повышение содержания триглицеридов (ТГ) в крови.
6. Низкая физическая активность (гиподинамия).
7. Питание с излишней калорийностью и высоким содержанием животных жиров.
8. Стрессовые факторы и тип личности А (стресс-коронарный профиль). Для людей с так называемым стресс-коронарным профилем (тип личности А) характерны следующие черты: гнев, депрессия, ощущение постоянной тревоги, агрессивность. Психоэмоциональный стресс в сочетании с указанными особенностями личности сопровождается высоким выбросом в кровь катехоламинов. Это увеличивает частоту сокращений сердца, вызывает повышение артериального давления и усиливает потребность сердечной мышцы в кислороде.
Факторы, которые не могут быть изменены:
3. Раннее развитие ИБС (в частности инфаркта миокарда) у близких родственников пациента.
4. Менопауза и постменопаузальный период. Гормональная функция яичников защищает женский организм от развития ИБС. Риск развития заболевания у женщин возрастает после наступления менопаузы.
Следует подчеркнуть, что риск ИБС увеличивается при сочетании нескольких факторов.
Симптомы ишемической болезни сердца
Симптомы ИБС зависят от клинической формы заболевания. Основные формы:
Симптомы внезапной сердечной смерти
При внезапной сердечной (коронарной) смерти приблизительно через три минуты после остановки кровообращения в клетках коры головного мозга происходят необратимые изменения, поэтому необходима незамедлительная диагностика и оказание неотложной помощи. Причина этого состояния заключается во внезапной фибрилляции желудочков — сбое сердечного ритма, который характеризуется хаотичным сокращением мышцы сердца с высокой частотой.
Симптомы стенокардии
При стенокардии, которая является одной из наиболее частых клинических форм ИБС, возникают приступообразные боли или ощущение дискомфорта в области сердца. Это происходит из-за недостаточного кровоснабжения сердечной мышцы (ишемии), которая связана с уменьшением притока крови, но без развития некроза (омертвения) сердечной мышцы.
Чаще всего боли носят сжимающий и давящий характер и возникают приступообразно. Наиболее типична локализация боли за грудиной. В большинстве случаев боль появляется внутри грудной клетки, в области верхней части грудины, а затем распространяется на всю область сердца. Реже боль начинается слева, около грудины, возможна её локализация в области эпигастрия. Боли часто сопровождаются тягостными ощущениями, чувством приближающейся смерти, «сердечной тоски», иногда тошнотой и даже рвотой.
Для стенокардии характерна иррадиация (распространение) боли в левое плечо или левую руку (кисть, левый мизинец), левую лопатку, в шейную область, нижнюю челюсть и зубы, редко — в правое плечо, правую лопатку и даже в поясничную область.
Нужно отметить, что в некоторых случаях боль при стенокардии может локализоваться не за грудиной, а в нетипичном месте, например только в местах иррадиации или в правой половине грудной клетки.
Боль при стенокардии достаточно интенсивна, но у каждого пациента её сила различна, что объясняется порогом болевой чувствительности. Существуют также безболевые формы ИБС.
Факторы, вызывающие приступ стенокардии. Основными факторами, вызывающими болевые приступы, являются физическая и эмоциональная нагрузка, повышение артериального давления и тахикардия (независимо от причины её возникновения).
Основным клиническим симптомом спастической стенокрадии является внезапно возникающий в состоянии покоя, вне связи с физической нагрузкой или подъёмом артериального давления, приступ интенсивной боли в области сердца. Эта боль имеет, как правило, типичную загрудинную локализацию и распространение и продолжается 10-20 минут. Характерной особенностью является появление приступов болей в промежутке времени от полуночи до 8 часов утра, нередко в 3-4 часа ночи. Приступы стенокардии иногда становятся цикличными, в виде серий атак из 2-5 приступов, следующих один за другим с интервалами от 2-15 до 30-60 минут. Приступы стенокардии бывают одиночными, но могут возникать регулярно: один раз в сутки, один раз в неделю или месяц.
Симптомы инфаркта миокарда
Патогенез ишемической болезни сердца
В основе развития ИБС лежит сужение или полная закупорка сердечных артерий атеросклеротическими бляшками, а также тромботическими массами (при инфаркте миокарда). При заболевании потребность миокарда в кислороде и обеспечение его кровью не соответствуют друг другу. Сердечной мышце не хватает крови, которая доставляет кислород и питательные вещества к её клеткам.
Одной из наиболее распространённых форм ИБС является стенокардия («грудная жаба»). Различают несколько патогенетических видов стенокардии:
1. Стенокардия, обусловленная увеличением потребности миокарда в кислороде. Повышенную потребность миокарда в кислороде у больных стенокардией могут вызывать:
2. Стенокардия, возникающая в результате временного недостатка обеспечения сердечной мышцы кислородом. В этом случае сужение, вызванное бляшкой в сердечной артерии, усиливается «наслоением» дополнительного спазма и, вследствие этого, динамическим ухудшением коронарного кровотока. Спазм артерий сердца часто провоцируется холодом, психоэмоциональными стрессовыми ситуациями и внезапным повышением артериального давления.
3.Смешанная стенокардия (встречается наиболее часто). В происхождении смешанной стенокардии играют роль как увеличение потребности миокарда в кислороде, так и снижение кровотока по сердечным артериям, в результате чего уменьшается обеспечение миокарда кислородом.
При стенокардии вне зависимости от её патогенетического типа в сердечной мышце происходят однотипные нарушения обменных процессов. Нарушение энергетического метаболизма в миокарде сопровождается снижением его сократительной функции. Сначала страдает расслабление сердца во время диастолы (периода расслабления сердечной мышцы), далее нарушается сокращение сердца во время систолы (периода сокращения сердечной мышцы). Нарушение энергетического метаболизма приводит к изменению течения электрических процессов на мембранах мышечных волокон, что вызывает характерные для ишемии (недостаточного кровоснабжения) миокарда изменения на ЭКГ.
Основной причиной инфаркта (омертвения) миокарда является атеросклероз сердечных артерий (возникновение бляшек в артериальной стенке), разрыв атеросклеротической бляшки и развивающийся тромбоз (закупорка тромбом) артерии, снабжающей кровью миокард. Важное значение также имеет спазм коронарных артерий.
В основе внезапной сердечной смерти лежат следующие патологии:
Классификация и стадии развития ишемической болезни сердца
В Международной классификации болезней (МКБ-10) ишемическая болезнь сердца кодируется как I25.
ИБС включает в себя девять заболеваний:
Но на практике при стабильной (не острой) ишемической болезни сердца врачи чаще пользуются более удобной, клинической классификацией. Она включает в себя четыре формы:
Согласно функциональной классификации стенокардии, разработанной Канадским сердечно-сосудистым обществом, различают следующие классы стенокардии:
Осложнения ишемической болезни сердца
К осложнениям ИБС относятся аритмии сердца и нарушения проводимости. Они связаны с ишемией (недостаточным кровоснабжением) в области синусового узла, атриовентрикулярного соединения и других отделов проводящей системы сердца.
Нарушения ритма и проводимости часто осложняют течение инфаркта (омертвения) сердечной мышцы. Хроническая ишемия (недостаточное кровоснабжение) миокарда при ИБС вызывает:
Сердечная недостаточность может осложнять течение различных форм ИБС, но может быть и её единственным проявлением.
Летальные случаи могут быть как формой ИБС (внезапная сердечная смерть), так и осложнением её течения при нарушениях ритма.
Диагностика ишемической болезни сердца
Ранняя и своевременная диагностика ИБС имеет большое значение. Стенокардию напряжения с чёткой клинической картиной (то есть со всеми классическими типичными характеристиками стенокардитической боли) выявить сравнительно легко. Однако вероятный диагноз стенокардии необходимо подтвердить лабораторными и инструментальными методиками.
Лабораторная диагностика
Основным диагностическим показателем является липидный спектр. Его исследование показано всем пациентам с ИБС. Все остальные лабораторные анализы крови и мочи проводятся, чтобы исключить сопутствующие заболевания, ухудшающие прогноз и течение ИБС: тромбоцитоз, тромбоцитопению, эритремию, анемию, сахарный диабет и дисфункцию щитовидной железы.
В целом при подозрении на ИБС необходимо выполнить:
Инструментальная диагностика
Запись ЭКГ во время приступа боли важна, но не всегда удается зафиксировать её во время болевого приступа, так как он продолжается недолго, пациент прекращает нагрузку, останавливается и принимает нитроглицерин.
Важно отметить, что изменения ЭКГ во время болевого приступа, а также в межприступный период могут отсутствовать.
Очень важно обращать внимание на изменения ЭКГ во время болевого приступа. Если изменений нет, то вероятность нестабильной ИБС меньше, чем при наличии изменений, но полностью исключить ИБС нельзя. В межприступный период изменения ЭКГ чаще всего отсутствуют.
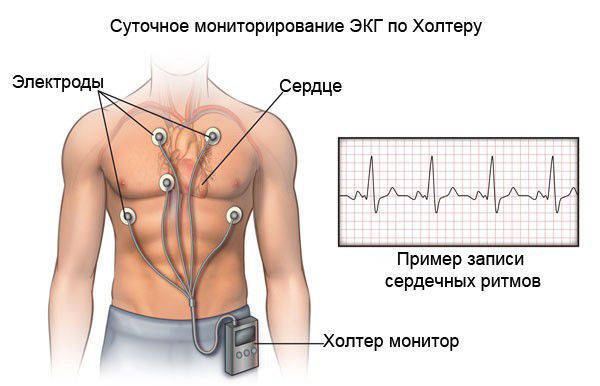
Для постановки диагноза «ИБС» и «стенокардия» применяется холтеровское ЭКГ-мониторирование — регистрация ЭКГ проводится в условиях привычной для пациента активности в течение суток или дольше. Во время суточного мониторирования обследуемый ведёт дневник суточной активности, в котором отмечает время сна, режим питания, вид и время физической активности, возникающие в течение суток симптомы (боли в области сердца, головокружения, обморочные состояния и др.) и время их появления. Суточное холтеровское мониторирование ЭКГ позволяет не только диагностировать ИБС, но и выявить нарушения ритма, а также признаки высокого риска коронарных осложнений.
Для выявления ИБС, скрытой недостаточности кровоснабжения сердца и оценки резервов сердечного кровотока используются нагрузочные ЭКГ-тесты, которые провоцируют ишемию (недостаточное кровоснабжение) миокарда путём повышения потребности сердечной мышцы в кислороде.
Чаще всего применяются ЭКГ-пробы с физическими нагрузками:
Противопоказания для проведения нагрузочных тестов:
Критериями положительной пробы с нагрузкой, свидетельствующими о наличии ИБС являются:
Сцинтиграфия миокарда — радиоизотопное исследование сердца с нагрузкой и в покое. Этот неинвазивный и не опасный для жизни метод исследования помогает диагностировать ИБС за несколько лет до появления первых приступов стенокардии. Благодаря накоплению изотопа в жизнеспособной ткани миокарда можно оценить полноценность кровоснабжения сердца и отличить ИБС от болей в груди.
К первичным неинвазивным методам диагностики также относится МРТ коронарных артерий и мультиспиральная компьютерная томография коронарных артерий (МСКТ), которую можно дополнить контрастированием.
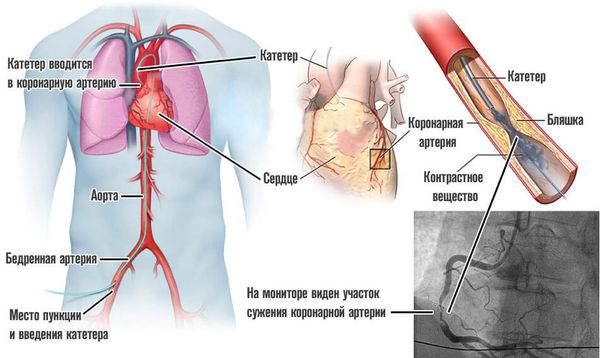
Селективная коронарная ангиография — исследование коронарных артерий с помощью рентгена после введения в них контрастного вещества через специальные катетеры по плечевой или бедренной артерии. В плановом порядке она проводится при очень низкой толерантности к нагрузкам, отсутствии эффекта медикаментозной терапии, потери трудоспособности пациента из-за частых болевых приступов. С помощью ангиографии нельзя поставить диагноз, но она обязательно проводится после постановки диагноза, чтобы подобрать метод оперативного лечения ИБС: аорто-коронарное шунтирование или стентирование артерий сердца.
Стабильную стенокардию нужно отличать от других форм стенокардии и инфаркта миокарда. Инфаркт миокарда отличается от стенокардии значительно большей интенсивностью и продолжительностью болей в области сердца, неэффективностью приёма нитроглицерина, характерными инфарктными признаками на ЭКГ. При инфаркте миокарда наблюдаются увеличение СОЭ (скорости оседания эритроцитов), повышенное содержание в крови кардиоспецифических ферментов: КФК-МВ, ЛДГ-1, тропонина Т и I.
При диагностике вазоспастической стенокардии во время селективной коронарографии не обнаруживается явных признаков атеросклеротического поражения коронарных артерий. Однако коронарный спазм (сужение сердечных артерий) развивается в участках с минимальными атеросклеротическими изменениями, не влияющими на кровоток в артериях сердца ни в покое, ни под влиянием физической нагрузки.
Одним из важных факторов риска развития вазоспастической стенокардии является курение. Предрасполагающим фактором может служить снижение магния в крови (гипомагниемия). Провоцировать приступ боли могут гипервентиляция (учащение дыхания), локальное или общее охлаждение. На ЭКГ во время приступа появляются характерные изменения.
«Немая» (безболевая) форма ИБС может быть выявлена при суточном мониторировании ЭКГ по Холтеру. Безболевая ишемия может быть самостоятельной формой ИБС или сочетаться с другими её формами (аритмиями и стенокардией).
Диагноз инфаркта миокарда основан на типичной клинической картине, данных ЭКГ, определении в крови биомаркеров некроза сердечной мышцы.
Важное значение в диагностике инфаркта миокарда имеют результаты лабораторных исследований:
При УЗИ сердца выявляется важнейший признак инфаркта миокарда — нарушение локальной сократимости миокарда. Эхокардиография позволяет оценить состояние сократительной функции миокарда путём оценки фракции выброса. А также выявить такие осложнения острого инфаркта, как образование пристеночных тромбов (сгустков крови) в полостях сердца, появление аневризмы сердца, разрыва межжелудочковой перегородки или отрыва сосочковых мышц. В стационаре больному проводится экстренная селективная коронарная ангиография. Во время этого исследования можно выявить закупоренную артерию и восстановить её проходимость.
Диагноз внезапной смерти должен быть поставлен незамедлительно в течение 10-15 секунд, при этом нельзя тратить драгоценное время на определение артериального давления, выслушивание тонов сердца, поиски пульса на лучевой артерии и запись ЭКГ. Пульс следует определять только на сонной артерии.
Диагноз клинической смерти ставится на основании следующих основных диагностических критериев:
Лечение ишемической болезни сердца
Лечение ИБС при стабильной стенокардии включает антиангинальные средства, антиагреганты, разжижающие кровь, коррекцию уровня холестерина, психофармакологические воздействия, хирургическое лечение, санаторно-курортное лечение, устранение факторов риска, физические тренировки, изменение образа жизни.
Медикаментозное лечение ИБС
Применение антиангинальных препаратов является основой лечения стабильной стенокардии, так как они уменьшают действие основного механизма ИБС — несоответствие между потребностью сердечной мышцы в кислороде и доставкой его к ней.
Различают следующие группы антиангинальных средств:
Пациента с острым инфарктом миокарда (ИМ) необходимо оперативно доставить в стационар для профилактики осложнений и увеличения шансов на выживание. Лечение определяется стадией инфаркта миокарда:
Для лечения острого ИМ применяют лекарственные препараты из различных фармакологических групп:
Хирургическое лечение ИБС
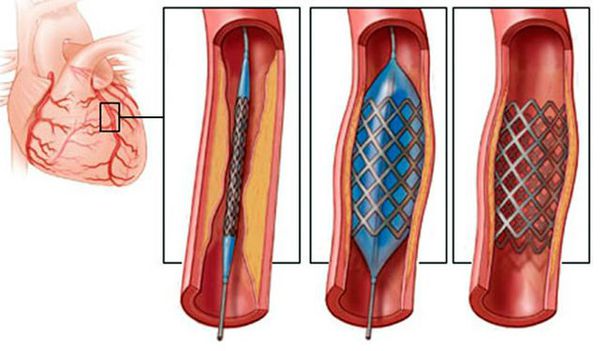
Восстановление кровотока по сердечным артериям возможно также с помощью хирургического лечения (стентирование или аорто-коронарное шунтирование). В основе процедуры коронарного стентирования лежит проведение баллонного катетера в узкий участок коронарной артерии под контролем рентгена. При этом атеросклеротическая бляшка «раздавливается», а просвет артерии сердца расширяется. После этого в сосуд может быть установлен стент — прочная сетчатая трубочка, напоминающая пружинку, которая повторяет рельеф сосуда и поддерживает его каркас.
Прогноз. Профилактика
На прогноз при ишемической болезни влияет:
Неблагоприятно влияют на прогноз следующие факторы:
Профилактика ИБС
Важнейшими мероприятиями в рамках первичной профилактики является нормализация образа жизни, что предполагает:
Меры профилактики прогрессирования ИБС (вторичная профилактика):
1. Контролировать уровень артериального давления. При повышении АД нужно принимать гипотензивные (снижающие артериальное давление) медикаментозные препараты, которые подбирает врач в зависимости от уровня давления и наличия сопутствующих заболеваний. Цель лечения — снизить артериальное давление до 130/80 мм рт. ст. Идти к этому целевому уровню нужно постепенно и только под контролем лечащего врача.
2. Контролировать уровень холестерина. У больных ИБС уровень общего холестерина должен быть ниже 4,5 ммоль/л (желательно менее 4,0 ммоль/л), а уровень холестерина ЛПНП — менее 1,5 ммоль/л. Необходимо придерживаться здорового питания и принимать препараты, снижающие уровень холестерина в крови.
3. Прекратить курить. Курение и здоровье несовместимы! Отказ от этой вредной привычки значительно уменьшает риск инфаркта и инсульта независимо от возраста и стажа курения.
4. Увеличить физическую активность. Рекомендуются ходьба, езда на велосипеде, плавание. Нагрузка должна быть разумной и хорошо переносимой, не вызывать приступы стенокардии или появление одышки. Перед тем, как приступить к физическим упражнениям, необходимо посоветоваться с врачом.
5. Принимать лекарства. Обязательно следует постоянно принимать назначенные лечащим врачом медикаментозные препараты для улучшения самочувствия, повышения переносимости физических нагрузок и улучшения прогноза — увеличения продолжительности жизни.