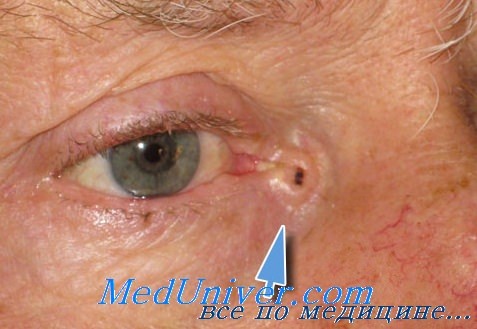
Что такое полный регресс в медицине
Небольшие раковые образования века и их окружения, остающиеся в покое, не только очень медленно растут и развиваются, но могут иногда совершенно самопроизвольно, без какого-либо специального лечения, потерять свою потенциальную склонность К дальнейшему развитию и, напротив, приобрести склонность к регрессии.
В таких случаях опухоль, первоначально остановившись на некоторое время в своем развитии, неожиданно начинает регрессировать и подвергается постепенному и неуклонному обратному развитию, пока полностью не рассасывается также незаметно, как она в свое время возникла и начала расти.
После этого на веке или на коже в его окружении, где локализовалась такая опухоль, не остается никаких следов бывшего здесь небольшого новообразования.
Сказанное подтверждается имеющимися в литературе сведениями о таком самопроизвольном обратном развитии небольших, но несомненно раковых опухолей. Согласно сообщению Лиша (Lisch), Закс (Sachs), и другие авторы сумели убедиться в том, что в здоровом организме возможно обратное развитие возникшей опухоли и притом не только в самых ранних стадиях ее роста.
Лишу удалось наблюдать случаи, когда рецидивы, возникшие было на веках вследствие недостаточной эксцизии опухоли, приостанавливали свой дальнейший рост и подвергались самопроизвольному обратному развитию, при этом погибали раковые клетки в неудаленных частях опухоли или во вновь возникших рецидивах.
Механизм регрессии развившегося уже было комплекса раковых клеток, успевшего даже и внешне проявить себя в виде небольшого новообразования — раковой опухоли, может быть уяснен только с позиции учения И. П. Павлова о роли и значении коры больших полушарий головного мозга в качестве регуляторного центра, обладающего способностью осуществлять посредством нервных механизмов защитные и компенсаторные функции в любом месте организма.
Процесс самоизлечения происходит либо путем некроза, изъязвления и последующего рубцевания развившейся уже опухоли кожи, либо путем инкапсулирования потерявших потенцию к дальнейшему росту раковых клеток опухолевого зачатка и последующей гибели их в таком инкапсулированном состоянии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стадии рака: классификация онкологических заболеваний
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.
Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Что может повлиять на прогноз людей с одинаковой стадией и одним видом рака?
Сергей Югай выделяет три фактора:
Десятилетняя полная регрессия при диссеминированном мелкоклеточном раке легкого с поражением центральной нервной системы после комбинированного лечения
Показана высокая эффективность комбинации иринотекана и цисплатина у пациента с диссеминированным мелкоклеточным раком легкого с поражением центральной нервной системы.
Показана высокая эффективность комбинации иринотекана и цисплатина у пациента с диссеминированным мелкоклеточным раком легкого с поражением центральной нервной системы.
Мелкоклеточный рак легкого (МРЛ) относится к наиболее агрессивным формам рака легкого, в структуре которых на его долю приходится 15–20% [1–4]. Для МРЛ характерны быстрое развитие, раннее и обширное метастазирование. В подавляющем большинстве случаев МРЛ развивается у курящих пациентов, чаще у мужчин. Максимальные показатели заболеваемости отмечаются в возрастной группе 40–60 лет [1–3].
Обычно опухоль начинает развиваться как центральный рак легкого, однако очень скоро метастазирует в бронхопульмональные и медиастинальные лимфоузлы, а также отдаленные органы (кости скелета, печень, головной мозг). Без специального противоопухолевого лечения медиана выживаемости не превышает трех месяцев.
Медиана продолжительности жизни на фоне химиотерапии диссеминированного процесса составляет девять месяцев. Пятилетняя выживаемость достигает 5–10% [1–3, 5].
Химиотерапию используют как в качестве самостоятельного метода, так и в сочетании с лучевой терапией. Цель лечения – добиться полной ремиссии, которая должна быть подтверждена бронхоскопическими методами. Эффективность лечения оценивают через 6–12 недель после его начала. По этим результатам можно прогнозировать вероятность излечения и продолжительность жизни больного. Самый благоприятный прогноз у тех, кому за указанный период времени удалось достичь полной ремиссии. В эту группу входят больные, продолжительность жизни которых превышает три года.
У пациентов с распространенным МРЛ, у которых основным методом лечения является комбинированная химиотерапия, а облучение проводится только по специальным показаниям, общая эффективность химиотерапии составляет 70%, но полная регрессия достигается лишь в 20% случаев [6, 7].
Больной А.Д. Кузмин, 46 лет (ID: 06/10705).
Диагноз. Центральный мелкоклеточный рак правого легкого, метастазы в лимфатические узлы корня, средостения, шейно-надключичные с обеих сторон, головной мозг. Двусторонний плеврит. Ателектаз верхней доли правого легкого. T4N2M1, стадия IV. Состояние после полихимиотерапии (ПХТ), профилактической лучевой терапии. Полная регрессия всех опухолевых проявлений. Ремиссия заболевания в течение десяти лет.
Гистология. 11624 от 12 мая 2006 г.: мелкоклеточный рак.
Сопутствующие заболевания: хронический простатит. Ремиссия.
Анамнез. С февраля 2006 г. увеличение надключичных лимфатических узлов справа. В апреле 2006 г. госпитализирован в ГКБ № 7 по поводу обострения хронического простатита. При обследовании выявлена опухоль правого легкого. Обратился в РОНЦ им. Н.Н. Блохина. Гистология: 11624 от 12 мая 2006 г.: мелкоклеточный рак (бронхоскопия).
Компьютерная томография (КТ) органов грудной клетки, брюшной полости, головного мозга с внутривенным контрастированием от 19 мая 2006 г. В правой плевральной полости значительное количество жидкости. Верхняя доля правого легкого в ателектазе, верхний долевой бронх не дифференцируется. Верхнее средостение и правая корневая зона заняты массивным опухолевым конгломератом 9,5 × 6,0 см, который распространяется паратрахеально справа, сдавливая и оттесняя трахею влево, достигает верхушки правого легкого. Конгломерат распространяется на оба овальных окна. Отдельные узлы определяются по дуге аорты и в области бифуркации, в переднем средостении слева 2,0 × 2,5 × 3,0 см. Просветы главного и среднего долевого бронхов деформированы. Небольшой выпот в левой плевральной полости. Брюшная полость, печень, почки, надпочечники – без особенностей. Забрюшинные лимфоузлы не увеличены.
Головной мозг – в височных областях с обеих сторон очаги 0,5 и 0,6 см, без отека, не исключены более мелкие очаги в теменных областях.
Ультразвуковое исследование (УЗИ) регионарных лимфатических узлов от 31 мая 2006 г. В шейно-надключичной области справа лимфатические узлы от 0,5 до 2,6 см, 3,6 × 3,9 см, в шейно-надключичной слева – от 1,2 до 1,8 см. В других областях – без особенностей. Диагноз: центральный мелкоклеточный рак правого легкого, метастазы в лимфатические узлы корня, средостения, шейно-надключичные с обеих сторон, головной мозг. Двусторонний плеврит. Ателектаз верхней доли правого легкого.
Лечение. С 25 мая по 25 октября 2006 г. проведено шесть курсов химиотерапии по схеме: иринотекан 65 мг/м 2 (120 мг) в первый и восьмой дни + цисплатин 80 мг/м 2 (150 мг) в первый день каждые три недели.
Первый курс осложнился диареей 4-й степени, в связи с чем доза иринотекана была снижена на 30%.
После второго и четвертого курса отмечалась частичная регрессия, после шестого курса – полная регрессия.
При контрольном обследовании через три месяца сохранялась полная регрессия опухолевого процесса.
КТ органов грудной клетки, брюшной полости, головного мозга с внутривенным контрастированием от 29 ноября 2006 г. На месте опухоли справа от трахеи сохранялось уплотнение клетчатки. Признаков наличия увеличенных лимфоузлов не выявлено. В легких – без очаговых и инфильтративных изменений. Проходимость бронхов не нарушена. Структура вещества мозга не изменена. Желудочки обычных размеров и формы. Смещения срединных структур не зафиксировано. Органической патологии в веществе и желудочках мозга не выявлено.
С 26 февраля по 19 марта 2007 г. проведен консолидирующий курс лучевой терапии на шейно-над-подключичную область с двух сторон с разовой очаговой дозой (РОД) 3 Гр, суммарной очаговой дозой (СОД) 30 Гр, на область правого легкого, средостения – РОД 2,5 Гр, СОД 32 Гр, на весь объем головного мозга – РОД 2,5 Гр, СОД 36 Гр.
УЗИ от 29 ноября 2006 г. Брюшная полость, печень, почки, надпочечники, селезенка – без особенностей. Забрюшинные лимфатические узлы не увеличены. В периферических зонах увеличенные лимфатические узлы не визуализировались.
Бронхоскопия от 30 июля 2007 г. Обе половины гортани подвижны, просвет трахеи широкий, кольца хорошо дифференцированы. Карина прямая, ее основание не расширено. При осмотре обеих половин бронхиального дерева опухолевой патологии не выявлено. Просвет доступных осмотру бронхов не изменен. Слизистая оболочка гладкая, блестящая, розового цвета.
УЗИ от 14 апреля 2016 г. Брюшная полость, печень, почки, надпочечники, селезенка – без особенностей. Забрюшинные лимфатические узлы не увеличены. В периферических зонах увеличенные лимфатические узлы не визуализировались.
Результаты КТ и УЗИ до и после лечения представлены на рис. 1–4.
Несмотря на редукцию доз цитостатиков при проведении двух – шести курсов химиотерапии в связи с возникшей диареей 4-й степени после первого курса, комбинация иринотекана и цисплатина показала высокую эффективность при диссеминированном мелкоклеточном раке легкого с поражением центральной нервной системы. Консолидирующая лучевая терапия на первичную опухоль, зоны локального метастазирования, головной мозг позволила длительно закрепить достигнутый эффект от лечения.
«Врачи отметили регресс опухоли. Это означало, что можно обойтись без операции!»
Столкнуться лицом к лицу с диагнозом рак – испытание для любого человека. В этом убедился и Андрей Власов. Два года назад у 53-летнего петербуржца врачи обнаружили новообразование гортани. Сегодня Андрей рассказал, как он смог побороть страшное заболевание.
— Образ жизни у меня нездоровый. Стаж курения около 40 лет – вредная привычка появилась с 15 лет. В среднем выкуривал больше пачки сигарет в день. Да и работа в сфере финансов нервная, много стрессов. Экологическая обстановка в нашем городе тоже не самая благополучная.
Осенью 2017 года у меня начал пропадать голос. Ну пропадает и пропадает, простудился, осень. Обратился к ЛОРу без задней мысли, врач ничего у меня не нашел и назначил какие-то пилюли и таблетки от ангины. Но голос не восстановился. Я пошел в Медсанчасть №157. Отоларинголог Виктор Евгеньевич Иванов заметил у меня в горле новообразование и направил в онкологический диспансер. Оказалось, очень вовремя.
Знакомые посоветовали обратиться в НМИЦ онкологии им. Н. Н. Петрова, что я и сделал. Пришел на прием к Замире Ахмедовне Раджабовой. А она женщина жесткая, сразу сказала: «Либо лечим, либо не лечим». Никаких полумер. Но, мне кажется, с нами так и надо, нельзя позволять человеку, у которого выявляется подобное заболевание, опускать руки, бороться нужно начинать сразу. Описала, что меня ждет, если не лечить. Не то чтобы страшно, но перспектива очень нехорошая. Многие, оказавшись в моей ситуации, раскисают и не знают, что делать, а некоторые и вовсе становятся «потеряшками» — после консультации пропадают из поле зрения врачей. Но лично я все обдумал и решил – если есть факт болезни, нужно действовать.
Конечно, члены моей семьи испугались. Но настрой близких сыграл свою роль в борьбе с болезнью. Я признателен и благодарен своей супруге, она не запаниковала. Знаю случаи, когда в семье говорят «это конец», и человек без поддержки просто не справляется. Для себя я в тот момент решил: не время умирать! У меня маленькая дочка, ей тогда было 14 лет, взрослый сын. Глубоко в душе я скрытый оптимист и на тот момент был твердо убежден – всё будет хорошо. Я настроился на выздоровление.
Я прошел все обследования, подлечил сопутствующее заболевание – язву, передал весь пакет документов в НМИЦ им. Н. Н. Петрова. Там мне поставили точный диагноз – опухоль голосового отдела гортани второй стадии.
Отдельно хочу отметить систему организации приема больных и организацию процесса консультирования в НМИЦ онкологии им. Н. Н. Петрова. Уже через пару недель мне позвонила старшая сестра отделения и сказала прибыть на госпитализацию – с тарелкой, ложкой, в общем, со всем необходимым.
При госпитализации выдают анкету, где есть два вопроса: «Боитесь ли вы лечения?», «Нужна ли Вам психологическая помощь?» Я ответил, что боюсь. А вот психологическая помощь мне была не нужна, потому что я ощущал поддержку со стороны медицинского персонала, и на меня сильное воздействие оказывала уверенность лечащего врача – Максима Андреевича Котова.
После первого курса химиотерапии сдал анализы, прошел контрольные обследования, и врачи отметили регресс опухоли. Это означало, что можно обойтись без операции!
Когда я начал проходить лучевую терапию, доктор Ольга Валерьевна Зотова предупредила о том, что у меня пропадет голос. Но не навсегда, а на время. Так и случилось. А через два месяца я снова смог разговаривать. Конечно, у меня поражена слизистая, я кашляю и есть насморк, но я могу говорить.
Что касается химиотерапии ‒ я плохо ее переносил, но меня активно поддерживали врачи и медсестры. За время лечения я похудел на 20 килограмм, превратился в серенького человека, меня просто сдувало ветром, а последний, пятый курс добил меня полностью – у меня еще и язва обострилась. Но в феврале 2018 года лечение завершилось.
В том же 2018 году, к сожалению, от онкологии погибли несколько моих друзей. Они обнаружили заболевание уже на поздних стадиях. Думаю, ранняя диагностика могла бы их спасти. По моему мнению, люди до последнего не обращаются к врачу, потому что никто не хочет услышать плохих вестей от доктора. Но чем раньше «поймать» болезнь, тем больше вероятность вылечиться и прожить больше. Я всем друзьям и знакомым советую наблюдать за своим здоровьем.
Например, члены моей семьи очень внимательно относятся к здоровью. А дочке мы решили сделать прививку от ВПЧ – это снизит риск возникновения рака половых органов.
Сейчас ко мне обратился знакомый с абсолютно аналогичной ситуацией – у него тоже диагностировали рак гортани. Раз в две недели я его «консультирую» в формате «иди туда, делай то». В данный момент он находится на лечении, в самой активной фазе. И мы с ним периодически созваниваемся, я его морально подготавливаю к побочным эффектам лучевой и химиотерапии. Очень важно в такой ситуации правильно себя настроить. Если человек сдастся, то болезнь быстро распространится по всему организму.
Мы воспитаны в советские времена, когда считалось, что рак – это приговор. Но современная медицина позволяет вылечить эту страшную болезнь. Я очень благодарен всем врачам НМИЦ онкологии им. Н. Н. Петрова. Здесь по полису ОМС я получил очень мощное и эффективное лечение. Главное – вовремя выявить заболевание, вовремя получить лечение и верить в лучшее.
Беседовала
ИОАННА ЧЕРНОВА
специалист по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Санкт-Петербургский государственный университет
Высшая школа журналистики и массовых коммуникаций
Медленно разрешающаяся/неразрешающаяся внебольничная пневмония
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Введение Термин «медленно разрешающаяся/неразрешающаяся»1 внебольничная пневмония (ВП) принят для обозначения тех случаев заболевания, когда рентгенологические изменения сохраняются достаточно длительное время, превосходя ожидаемые сроки обратного развития очагово–инфильтративных изменений в легких [1]. Пожалуй, наиболее точное определение медленно разрешающейся/неразрешающейся ВП было дано S.H. Kirtland и R.H. Winterbauer [2]: «…медленный регресс рентгенологических изменений у иммунокомпетентных больных, характеризующийся уменьшением размеров пневмонической инфильтрации менее чем на 50% к исходу 2–й недели и неполным разрешением к исходу 4–й недели от начала заболевания при улучшении клинической картины (в частности, достижении апирексии и пр.) на фоне проводимой антибактериальной терапии».
20% случаев), приходится прибегать к помощи медиостиноскопии или торакоскопической/открытой биопсии легкого [32].
Оккультная аспирация кусочков пищи или других инородных тел с попаданием их в крупные бронхи – еще одна из причин медленно разрешающейся пневмонии. Чаще подобный механизм следует подозревать у пациентов с нарушенным кашлевым рефлексом или у лиц, подвергшихся интоксикации. Необходимо заметить, что далеко не все инородные тела являются рентгенопозитивными. В этой связи при малейшем подозрении на аспирацию следует незамедлительно выполнить фибробронхоскопию.
В редких случаях среди причин медленно разрешающейся пневмонии могут быть и токсические реакции на прием медикаментов. Лекарственные пневмопатии, связанные с приемом цитостатиков (блеомицин, метотрексат), обычно манифестируют диффузными интерстициальными изменениями и не создают особых проблем в дифференциальной диагностике у больных с синдромом «затяжной пневмонии». Напротив, при приеме амиодарона наряду с интерстициальными (ретикулонодулярными) изменениями могут обнаруживаться и локализованные легочные инфильтраты. Отчетливый регресс инфильтративных изменений в легких на фоне отмены препарата и назначения системных глюкокортикоидов убеждает в правильности высказанного предположения.
Тактика ведения пациентов с синдромом «затяжной пневмонии» в первую очередь предполагает учет возможных факторов риска медленного рентгенологического выздоровления:
• возраст старше 55 лет;
• алкоголизм, курение;
• наличие сопутствующих заболеваний внутренних органов (ХОБЛ, застойная сердечная недостаточность, почечная недостаточность, злокачественные новообразования, сахарный диабет и др.);
• тяжелое течение ВП;
• мультилобарная инфильтрация;
• наличие осложнений ВП (плевральный выпот, эмпиема плевры, абсцесс легкого);
• вторичная бактериемия;
• высоковирулентные возбудители (L. pneumophila, S. aureus, грамотрицательные энтеробактерии);
• лекарственноустойчивые штаммы возбудителей.
В тех случаях, когда у пациента присутствуют факторы риска медленного разрешения пневмонии, но при этом наблюдается отчетливое клиническое улучшение, целесообразна выжидательная тактика с проведением контрольного рентгенологического исследования органов грудной клетки спустя 4 недели.
Напротив, при отсутствии известных факторов затяжного течения заболевания показано дополнительное обследование – в ряду первоочередных диагностических мероприятий следует провести КТ органов грудной клетки и фибробронхоскопию с комплексом бактериологических и цитологических исследований (рис. 4).
1 Для российских врачей более привычным является тер-
мин «затяжная пневмония».
2 Речь идет о ранней терапевтической неэффективности в
ближайшие 48–72 ч с момента начала лечения.
3 Критерии клинической стабильности: температура тела
≤37,8°С; частота сердечных сокращений ≤100 в минуту; часто-
та дыхания ≤24 в минуту; систолическое артериальное давле-
ние ≥90 мм рт.ст.; сатурация артериальной крови ≥90% или pO2
≥60 мм рт.ст.; возможность приема лекарств внутрь; отсут-
ствие нарушений сознания [8,11,12].
4 Возраст 65 лет; применение –лактамов в
течение последних 3 месяцев; повторные курсы терапии –лак-
тамами, макролидами или фторхинолонами; ранее (в преде-
лах года) перенесенная пневмония; тяжелые сопутствующие
заболевания внутренних органов (застойная сердечная недо-
статочность, сахарный диабет, ХОБЛ и др.); хронический алко-
голизм; иммунодефицитные заболевания/со стояния (включая
терапию системными глюкокортикоидами); контакт с детьми,
посещающими детские сады
5 Р. Хэгглин. Дифференциальная диагностика внутренних
болезней. М.: Медицина, 1965