Симптомы, лечение катарального гайморита
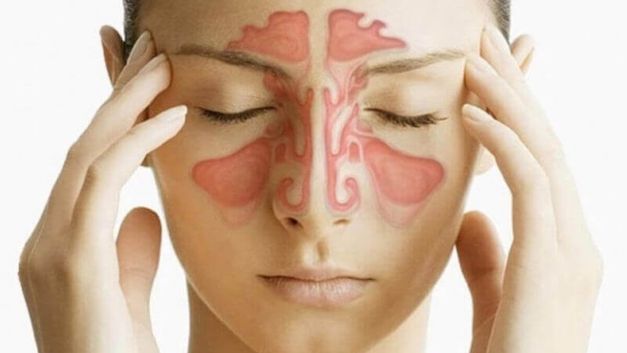
Болезнь характеризуется воспалением гайморовых пазух. Она сопровождается отёком, но без гнойных выделений из носа. Эту форму гайморита также называют отёчной или отёчно-катаральной. Когда воспаляется правая или левая верхнечелюстная пазуха, мы имеем дело с правосторонней или левосторонней формой болезни, если обе (что встречается значительно реже) — двусторонней. Катаральный гайморит может быть острым или хроническим При своевременной диагностике и правильном лечении, гайморит не переходит в хроническую форму, и выздоровление не заставляет себя долго ждать. В этой статье мы познакомим вас с проявлениями, причинами катарального гайморита и расскажем о том, как лечить отечную форму заболевания.
Причины возникновения катарального гайморита
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Чаще болезнь протекает на фоне гриппа, ОРВИ, ОРЗ и других простудных, а также инфекционных заболеваний: кори, скарлатины и др. Но всё же основным провоцирующим фактором по прежнему остаётся острый ринит. Несложно определить сезонность недуга — начало осени-зимы, когда иммунитет, особенно у ребенка, резко ослабевает. Зачастую болезнь имеет аллергическую природу: аллергический насморк приводит к воспалительному процессу в гайморовых пазухах. Гайморит также развивается при травмах носа, аденоидах, искривлении носовой перегородки и новообразованиях в носовой полости (полипы, кисты), которые затрудняют нормальную циркуляцию воздуха. Во всех случаях возникает отек слизистой оболочки пазух. Слизистая утолщается, соответственно, слизистых масс вырабатывается больше. Когда выход этих масс становится затруднённым, происходит обострение заболевания.
Отечный гайморит
Симптомы отечного гайморита, как правило, возникают резко:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
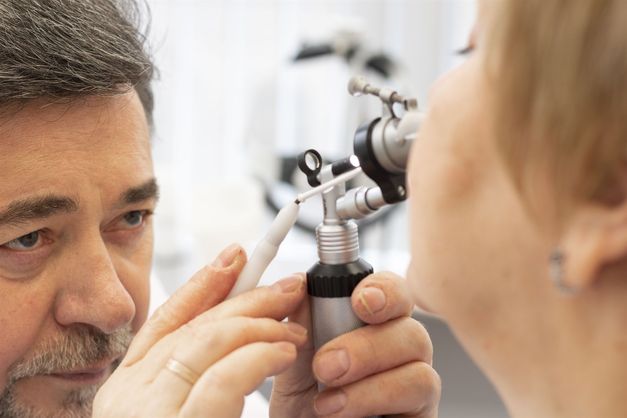
Лечение катарального гайморита должно осуществляться под контролем врача-оториноларинголога, чтобы не допустить перехода острой формы болезни в гнойную или хроническую. Как правило, терапия обходится без применения антибактериальных средств. При ярко выраженных признаках аллергии назначают прием антигистаминных препаратов. Очень эффективны различные виды промываний пазух и физиопроцедуры, которые проводятся в нашей клинике с использованием современного оборудования и медицинских инструментов. Редко, когда консервативный подход к лечению не приносит свои плоды. В самых крайних случаях, только когда катаральная форма гайморита перешла в гнойную, приходится обращаться к пункции (проколу). В ситуациях с выраженным искривлением перегородки носа, когда нос практически не дышит, либо в полости носа разрослись полипы, прокол может быть единственным способом облегчить состояние пациента и вылечить слизистую оболочку пазухи. И тем не менее, прокол будет предложен только в крайнем случае! Все манипуляции в «ЛОР-Клинике Доктора Зайцева» выполняются специалистами с многолетним опытом работы. Приходите на прием, и мы вам поможем!
Острый синусит: симптомы, способы лечения верхнечелюстного синусита
Верхнечелюстной синусит (гайморит) – это воспаление слизистой оболочки гайморовых пазух. В легкой форме воспалительный процесс распространяется только на оболочку околоносовых полостей. А в более тяжелых случаях затрагивает подслизистый слой, переходит на надкостницу и кости черепа. Недостаточное или неправильное лечение синусита приводит к тому, что патология становится хронической. Чтобы избежать развития опасных осложнений, необходимо пройти комплексное лечение у квалифицированного отоларинголога.
Причины развития острого синусита
В большинстве случаев острый синусит становится следствием запущенного ринита. Недолеченный насморк в совокупности с бактериальной инфекцией провоцирует воспаление пазух носа с образованием гноя. В случае с верхнечелюстным синуситом поражаются гайморовы пазухи. Среди факторов риска также выделяют:
Гайморит развивается, как у взрослых, так и у детей. Заболевание протекает в разных формах и чаще всего имеет вирусную или бактериальную природу. Реже возбудителем заболевания выступают различные грибки. Такого рода патологию диагностируют только у людей с очень низким иммунитетом.
Формы острого синусита
Выделяют такие формы патологии:
Симптомы
Характерными признаками гайморита являются:
При появлении первых симптомов необходимо срочно обращаться к отоларингологу. Самолечение только усугубит течение болезни и в будущем осложнит терапию. У взрослых и у детей синусит чреват очень опасными осложнениями. При мощном гнойно-воспалительном процессе развивается менингит, внутричерепной абсцесс, воспаление глазницы с полной слепотой.
Как не спутать верхнечелюстной синусит с другими патологиями?
У детей часто наблюдаются длительные и тяжелые риниты. Они в большей степени характерны для детей с увеличенными аденоидами. Малышей беспокоят заложенность носа, гнусавый голос, головная боль, обильные выделения из носа разных оттенков. Однако при насморке и аденоидите нет дискомфорта в области пазух, который характерен для синусита.
Также родители часто путают синусит с аллергическим ринитом. Во многом симптомы схожи, но для аллергии не характерна высокая температура и наличие гноя в пазухах. Если ребенок или взрослый является аллергиком, то риск развития острого синусита возрастает в разы.
Диагностика
Чтобы поставить точный диагноз, врач использует следующие методы:
Лечение верхнечелюстного синусита
Терапия гайморита у взрослых и детей зависит от формы заболевания и выраженности симптомов. При легком течении синусита назначают сосудосуживающие капли, которые снимают отек, помогают нормализовать дыхание и расширяют проход для оттока слизи. Для устранения воспаления и очистки пазух используют промывание растворами на основе морской соли или трав. Сегодня врачи используют современные приспособления, которые подают лекарственные растворы под давлением, не вызывая у пациентов неприятных ощущений.
Детям часто назначают гомеопатические препараты на основе трав с минимальными побочными эффектами. Если синусит вызван аллергией, назначают антигистаминные препараты. Для общего укрепления организма показаны иммуностимуляторы и витаминные комплексы. Легкий синусит обычно проходит в течение 3–5 дней.
Для лечения бактериального синусита с сильным воспалением и гноем в пазухах обязательно назначают антибиотики. Вначале используют препараты широкого спектра действия, а затем заменяют их теми средствами, к которым наиболее чувствительны конкретные патогенные микроорганизмы. Препараты могут быть в форме таблеток или инъекций. Курс лечения занимает около 10 дней. Дополнительно необходимы обезболивающие и жаропонижающие препараты.
Взрослым и детям полезны физиотерапевтические процедуры. Чаще всего назначают электрофорез с использованием антибактериальных препаратов. Также хороших результатов помогают добиться процедуры с лазером, фонофорез. Они ускоряют процесс выздоровления и благотворно влияют на общее состояние носовых пазух.
При тяжелом течении острого синусита может понадобиться санация пазух посредством прокола и откачивания слизи с гноем. Также полости промывают растворами антисептика.
Острый синусит является довольно частым явлением, особенно в холодное время года. При своевременном обращении к врачу заболевание успешно лечится консервативными методами. Чтобы избежать рецидива, необходимо избегать переохлаждения, укреплять иммунитет, не запускать обычный насморк. Важно помнить, что острый синусит легко может стать хроническим и серьезно осложнить жизнь. Опытный отоларинголог проведет современную диагностику, назначит комплексное лечение. Соблюдение рекомендаций врача позволит избежать осложнений и вернет свободу дышать полной грудью, наслаждаться любимыми ароматами и ощущать вкус еды.
Острый синусит
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Острый синусит
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
ОС, в этиологии которых играют роль только бактерии, встречаются редко (у пациентов с иммунодефицитами, а также в случае физического или химического агрессивного воздействия на слизистую полости носа и ОНП). Обычно процесс протекает по типу вирусно-вирусных и вирусно-бактериальных ассоциаций.
В случае вовлечения в воспалительный процесс всех пазух одной половины полости носа заболевание имеет название гемисинусит, а обеих половин – пансинусит.
Таблица 1. Степени тяжести течения острого синусита
Этиология и патогенез
ОС может иметь инфекционную этиологию: вирусную, бактериальную или грибковую, а также вызываться факторами, такими как: аллергены, ирританты окружающей среды. ОС в 2-10% случаев имеет бактериальную этиологию, а в 90-98% случаев вызывается вирусами. Вторичная бактериальная инфекция околоносовых пазух после перенесенной вирусной инфекции верхних дыхательных путей (ИВДП) развивается у 0,5-2% взрослых и у 5% детей.
Чаще всего, ОС развивается на фоне острой респираторной инфекции (ОРИ). Считается, что практически при любой ОРИ в процесс в той или иной степени вовлекается слизистая оболочка околоносовых пазух. В настоящее время тенденции к уменьшению числа вирусных инфекций не наблюдается во всем мире. Наиболее частыми вирусами, вызывающими острые синуситы у взрослых и детей являются: риновирусы, вирусы гриппа и парагриппа, респираторно-синцитиальные, аденовирусы (чаще вызывают ОС и аденоидит у детей), коронавирусы, бокавирусы, метапневмовирусы и др. Спектр возбудителей бактериального ОС остается относительно постоянным. Наиболее часто при этом заболевании в патологическом материале, полученном при пункции ОНП, идентифицируют Streptococcus pneumoniae и Haemophilus influenzae (они составляют суммарно 70-75%).
Патогенез острого синусита связывают с застоем секрета и нарушением воздухообмена в околоносовых пазухах, в результате чего страдает механизм мукоцилиарного клиренса и происходит колонизация слизистой оболочки патогенными бактериями.
Эпидемиология
Клиническая картина
Cимптомы, течение
Боль локализуется в области переносицы и надбровья, может иррадиировать в верхние зубы. Для сфеноидита характерна боль в центре головы и затылке (каскообразная боль). Головные боли являются одним из ведущих симптомов острых синуситов. Однако иногда головная боль может отсутствовать, если имеется хороший отток экссудата через естественное соустье. Боль при синуситах носит обычно разлитой характер, но может быть локальной в области пораженной пазухи или появляться только при пальпации передней стенки околоносовой пазухи.
Диагностика
Диагноз острого синусита устанавливается на основании анализа данных анамнеза заболевания, характера клинических симптомов и результатов рентгенологического обследования пациента 7.
Заболевание с острым началом, сопровождающееся наличием у пациента 2 и более симптомов, один из которых должен быть заложенность носа и/или выделения из носа (в том числе постназальный синдром) ± боль или давление в проекции околоносовых пазух на лице ± потеря или снижение обоняния, сохраняющиеся не более 12 недель [55].
Комментарии: согласно требованиям, к разработке клинических рекомендаций необходимо указывать силу рекомендаций и доказательную базу в соответствии с шкалами оценки уровня достоверности доказательств (УДД) и уровня убедительности рекомендаций (УУР), что для многих рекомендаций будет иметь низкий уровень по причине отсутствия посвященных им клинических исследований. Невзирая на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения.
Для ОС характерны жалобы на затруднение носового дыхания, наличие отделяемого из носа или носоглотки, лицевую и/или головную боль продолжительностью не более 12 недель.
Однако отсутствие патологического отделяемого в полости носа не исключает острое воспаление околоносовых пазух. Отделяемого в полости носа может и не быть при блокировке естественных соустий околоносовых пазух и большой вязкости транссудата.
Комментарии: Уровень лейкоцитоза позволяет оценить вероятность вовлечения в процесс патогенной бактериальной микрофлоры.
Комментарии: Повышение уровня прокальцитонина, как маркера сильного бактериального воспаления, является показанием для назначения антибактериальной терапии при ОС.
При интерпретации полученных результатов возникает ряд проблем, в первую очередь связанных с тем, что большинство синуситов, особенно в их начальной стадии, вызываются вирусами. В этой связи отсутствие роста патогенной микрофлоры при посеве может объясняться как недочетами в заборе, транспортировке и культивировании материала, так и вирусной (или иной) этиологией заболевания. Бактериологическое исследование пунктата пораженной пазухи иногда дает ложноотрицательный результат, который объясняют феноменом аутостерилизации патологического субстрата в полостях.
КТ не только позволяет установить характер и распространенность патологических изменений, но и выявляет индивидуальные особенности анатомического строения полости носа и ОНП, приводящие к рецидивирующему течению синусита. КТ позволяет визуализировать структуры, которые невозможно дифференцировать при обычной рентгенографии ОНП.
Дифференциальный диагноз
Лечение
С учетом высокой склонности ОС к спонтанному саморазрешению и возможностей современной фармакотерапии большинство случаев ОС возможно эффективно лечить в амбулаторных условиях под контролем врачей общей практики (при лёгком течении заболевания) и/или врача-оториноларинголога. Лечение в условиях оториноларингологического отделения стационара показано всем пациентам с тяжёлым течением ОС (в том числе с признаками орбитальных и внутричерепных осложнений), а также пациентам при отсутствии положительной динамики на фоне системной антибактериальной терапии в течение 3-5 дней или при прогрессивном ухудшении в любые сроки.
Помимо этого, существует возможность использования современных макролидов. Однако макролиды являются только альтернативными препаратами выбора, в случае IgE- опосредованных реакциях непереносимости бета-лактамов, в связи с их низкой микробиологической активностью в отношении ведущих возбудителей: высоким уровнем резистентности S. pneumoniae (свыше 30-40%) и отсутствием выраженной активности в отношении H.influenzae [15,20,30]. При этом в отношении S.pneumoniae 16-членные макролиды демонстрируют более высокий уровень чувствительности (около 85%), в сравнении с 14- и 15-членными препаратами (менее 70%) [20,29,30,31].
Повышать дозировки до 90 мг/кг веса следует у пациентов, которые ранее получали антибактериальные препараты или есть указание на присутствие резистентных форм возбудителя [6].
Деконгестанты должны применяться в лечении пациентов с назальной обструкцией, но строго по назначению и под контролем врача. Использование их необходимо ограничить 5-7 днями в связи с риском развития медикаментозного ринита. Препараты на основе фенилэфрина могут применяться до 10-14 дней.
В настоящее время в России зарегистрированы пять видов оригинальных глюкокортикостероидов для местного применения: беклометазон**(код АТХ: R01AD01), будесонид**(код АТХ: R01AD05), флутиказон (код АТХ: R01AD08), мометазон**(код АТХ: R01AD09) и флутиказона фуроат (код АТХ: R01AD12). Из них только назальный спрей мометазона** зарегистрирован в России как лекарственное средство для использования в монотерапии при ОС, без признаков бактериальной инфекции. Высокий уровень системной безопасности мометазона обусловлен его минимальной биодоступностью при интраназальном введении (менее 1%) и является чрезвычайно важным свойством препарата, особенно при необходимости его длительном назначении детям с ОС и сопутствующим аллергическим ринитом.
Комментарии: эффективными препаратами с выраженным секретолитическим, секретомоторным и противовоспалительным действием для лечения ОС является Синупрет (код АТХ: R07AX), в состав которого входят компоненты нескольких лекарственных растений, миртол (код АТХ: R05C) и Умкалор (дейст. вещ-во экстракт корней пеларгонии сидовидной)[40,41,55,69].
Отношение к методу длительного дренирования ОНП должно быть таким же, как и к пункции: оно не показано при первичных неосложненных формах синусита.
Медицинская реабилитация
На стадии выздоровления всем пациентам рекомендованы прогулки на свежем воздухе, витаминотерапия, дыхательная гимнастика [4].
Гайморит
Гайморит – это воспаление в слизистой оболочке носа, а именно гайморовых пазух. Отсюда и соответствующее название. Заболевание носит инфекционный характер, имеет несколько форм и типов.
Гайморит – это воспаление в слизистой оболочке носа, а именно гайморовых пазух. Отсюда и соответствующее название. Гайморовы пазухи целиком занимают все пространство в верхней челюсти. В крайних формах воспаление переходит в костную ткань. Потому специалисты относят этот недуг к синуситам, то есть к болезням, которые возникают в пустых костных полостях в человеческом черепе.
Заболевание носит инфекционный характер, имеет несколько форм и типов. Гайморит распространен по всему свету. Согласно данным ВОЗ, от недуга страдает около 10% населения земли.
Почему появляется гайморит?
Существует множество причин возникновения воспаления в носу, основные из них:
Все же главной причиной возникновения болезни считается наличие в носоглотке различных инфекций. Они проникают в пазухи через другие источники воспаления. Иногда гайморит возникает из-за воспаления зуба. В медицинской практике такой случай зовется одонтогенным. Корни некоторых зубов (шестерок) верхней челюсти могут входить в гайморову пазуху. Считается, что такое явление – особенность организма, а не патология.
Также воспаление может спровоцировать стрептококки, грибковые инфекции или стафилококки, а также микоплазмы или хламидии.
Виды гайморита: симптомы и специфика течения болезни
Специалисты разделяют заболевание на несколько типов в зависимости от формы ее течения.
Хронический гайморит
Болезнь переходи в такую форму после нескольких попыток лечения острого гайморита. Хроническое воспаление носовых пазух появляется также из-за других заболеваний, которые не связаны никаким образом с ЛОР органами или любыми травмами носа. Такая форма болезни имеет ряд специфических симптомов, которые периодически стихают или обостряются:
Острый гайморит
Самый распространенный тип заболевания. Это быстроразвивающаяся форма, которая возникает из-за различных респираторных болезней, например, ОРВИ, насморка, сезонной простуды, воспаления зубов верхней челюсти (шестерок).
Обычно возбудители попадают в организм через тонкие каналы, которые соединены с носом. После чего в большом объеме начинают вырабатываются лимфоциты. Это микроорганизмы иммунной системы, которые обеззараживают опасные бактерии и инфекции. Из-за этого скапливается слизь. Через каналы она попадает в наш нос и закупоривает их. Она давит на стенки и вызывает сильное воспаление. Эта форма гайморита у взрослых и детей проходит без повышения температуры, однако у нее все же есть другие характерные симптомы.
Лечение такой формы считается эффективным, если слизь начинает покидать каналы. Тогда болезнь проходит без осложнений и перехода в хроническую форму. Для острого гайморита характерны следующие специфические симптомы:
Двухсторонний гайморит
Считается наиболее опасной формой заболевания, которая сложнее подается терапии. Происходит воспаление слизистой оболочки в синусах, которые расположены с двух сторон носа.
Двухсторонний гайморит возникает из-за микроорганизмов, попавших в синусы изо рта или органов дыхания. Чаще двусторонний гайморит проявляется в острой форме, перетекая в хроническую при неэффективном лечении.
Болезнь диагностируется при наличие следующих симптомов:
Гнойный гайморит
Считается, что эта форма вызвана неверной терапией или попыткой самолечения острой формы заболевания. Причина возникновения – вирусы, инфекции или простуды, которые пациент решил перенести без лечения и обращения к специалисту.
Для гнойного гайморита характерно скопление болезнетворных бактерий в пазухах. Воспаление может перенестись на костные ткани лица. Это очень опасно, так как это затруднит процесс лечения и растянет его на неопределенный срок.
Одонтогенный гайморит
Форма болезни, вызванная воспалением зубов или ЛОР органов. Обычно такой тип недуга возникает у людей, которые не следят за здоровьем ротовой полости. Пораженные корни зубов верхней челюсти (обычно это шестерки) заражают слизистую оболочку синусов. Из-за них в слизистую оболочку носа попадает гной. Тогда в пазухах скапливается слизь и закупоривает каналы. Для одонтогенного гайморита характерны следующие специфические симптомы:
Аллергический гайморит
Обычной такой форме заболевания подвержены аллергики, то есть люди восприимчивые к внешним раздражителям, например, к тополиному пуху, цветочной пыльце, пыли и другим.
Аллерген проникает в пазухи и вызывает выработку лейкоцитов. Они начинают скапливаться в синусах и закупоривать каналы, воспаляя слизистую оболочку. Для такой формы гайморита характерны следующие признаки:
Катаральный гайморит
Распространенный тип болезни среди подростков и детей. Его появление провоцируют вредные бактерии, проникшие в гайморовы пазухи. Тогда опухают слизистые оболочки носа, сужая канал попадания слизи.
Катаральный гайморит считается наиболее легкой формой воспаления, которая при своевременном лечении проходит быстро и без последствий. Для него характерны следующие симптомы:
Полипозный гайморит
Такая форма развивается при появлении в носовых пазухах полипов, перекрывающих каналы для удаления слизи из синусов. Что такое полипы? Это нездоровые образования, которые возникают в слизистой оболочке из-за быстрого и чрезмерного деления клеток.
Полипы могут появится по нескольким причинам – наследственные факторы, последствия травм носа, не долеченные вирусные или бактериальные болезни.
Пациенты обычно сообщают о следующих симптомах:
Как проходит лечение гайморита?
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к специалисту. Тогда болезнь может спровоцировать появление серьезных осложнений или перейти в хроническую форму. Также рекомендуется периодически посещать специалиста в качестве меры профилактики.
Как лечится гайморит? После взятия анамнеза специалист назначает стратегию терапии. Лечение может проходить в нескольких формах – обычная терапия, физиотерапия или хирургическое вмешательство. В первом случае пациенту назначается ряд медикаментов, которые должны подавить воспаление и устранить болевые ощущения.
Физиотерапия назначается как сопутствующий способ лечения. Одним из таких методов является прогревание: оно проводится при помощи синей лампы. Хирургическое вмешательство – самый крайний способ, назначающийся в запущенных формах болезни. Пункцию или прокол пазухи делают специальной иглой для диагностики и извлечения гнойных масс.
Возможно ли вылечить гайморит в домашних условиях?
Самолечение считается самым неэффективным методом терапии. Оно может замедлить процесс выздоровление или вызвать ряд осложнений. Можно проводить сопутствующие процедуры дома, например, ингаляцию. Прогревания и ингаляции можно делать самостоятельно дома, подышав над кастрюлей с картошкой, накрывшись одеялом, или приложив к области возле носа горячее вареное яйцо.
Вы можете пробовать разные сопутствующие меры, однако саму стратегию терапии назначает лечащий врач. Это является залогом быстрого выздоровления без последствий.
Можно ли принимать антибиотики при гайморите?
При лечении различных форм гайморита назначаются антибиотики. Наиболее действенными считаются такие группы препаратов, как:
Все медицинские препараты должны назначаться лечащим врачом. Неправильное употребление антибиотиков грозит серьезными нарушениями в работе организма.
Помогают ли капли от гайморита?
Традиционные спреи от насморка имеют большой минус, т.к. при их длительном применении мы получаем обратный эффект – стойкий отек слизистой оболочки. Специалисты рекомендуют применять не боле 2 дней. Существуют специальные капли при гайморите у взрослых, которые можно использовать до 7 дней. Они считаются наиболее эффективными средствами.
Такие медицинские препараты назначает лечащий врач с учетом результата осмотра, опроса и диагностики.