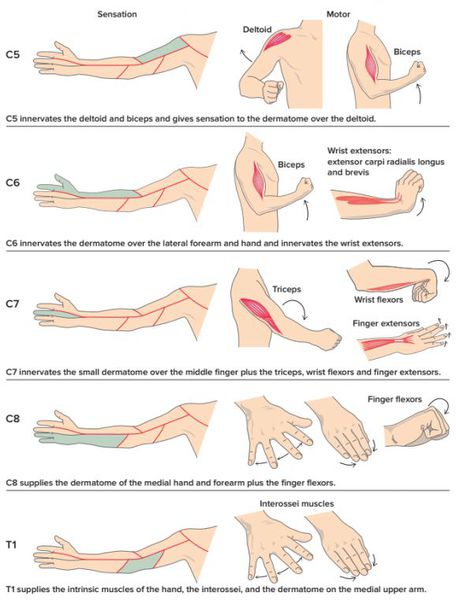
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., мануального терапевта со стажем в 13 лет.
Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
Выражения «радикулит шейный», «радикулит поясничный» и другие широко употребляется среди пациентов, на разных интернет-сайтах, встречаются в профессиональной медицинской литературе и, к сожалению, нередко используются медицинскими работниками для обозначения различных болевых синдромов в верхних, нижних конечностях и области позвоночника.
В случае разнообразных поражений нервного корешка или нервного волокна в любой анатомической области в настоящее время в международных научных медицинских сообществах (EFNS, IASP, ICF, WHO и др.) принято использовать термин «радикулопатия» (radiculopathy; лат. radicula — корешок + греч. рathos — страдание, болезнь). По МКБ-10 радикулит (радикулопатию) кодируют как M54.1.
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
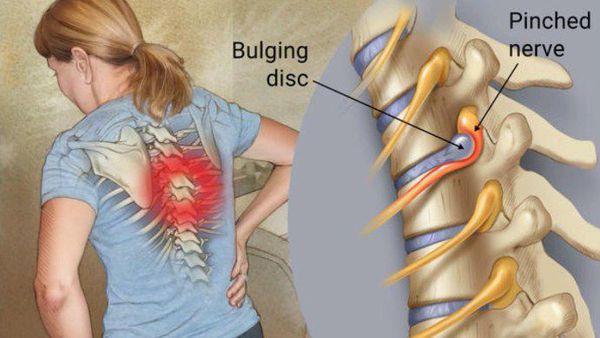
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
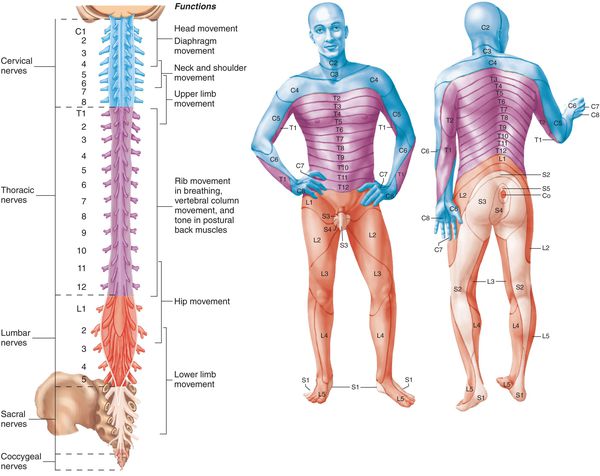
Симптомы корешкового синдрома шейного отдела
Симптомы корешкового синдрома грудного отдела
Симптомы корешкового синдрома поясничного отдела
Патогенез радикулита
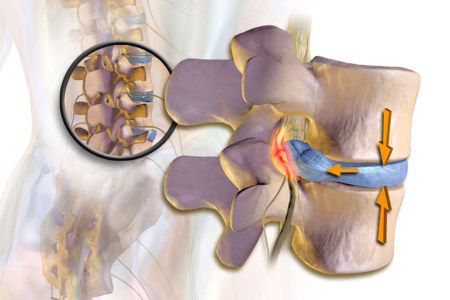
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
Классификация и стадии развития радикулита
По уровню возникновения радикулопатии различают:
По причине возникновения радикулопатии бывают:
По механизму возникновения:
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
Подготовка к посещению врача
При посещении невролога следует:
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
Компьютерная томография
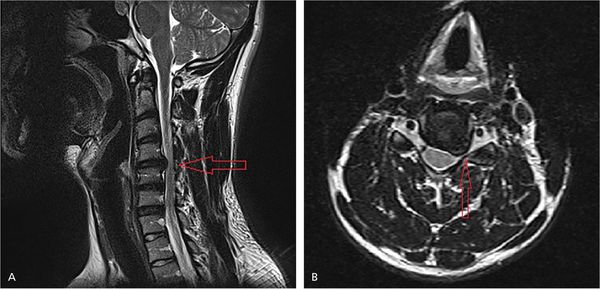
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
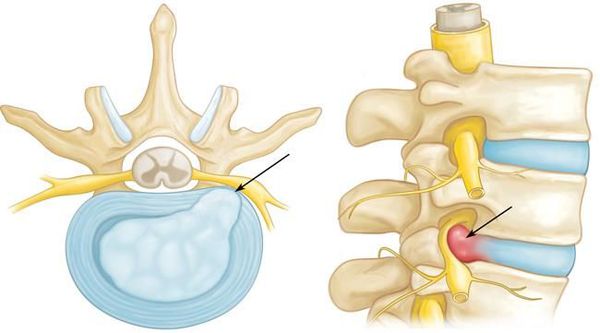
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
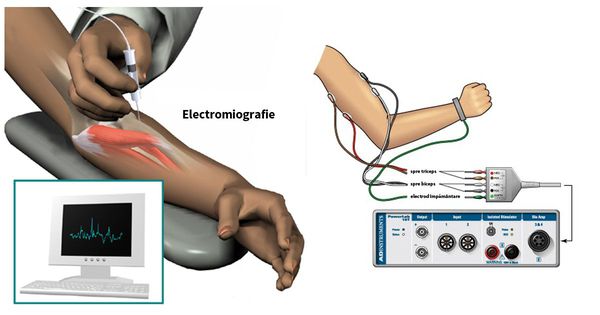
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Профилактика радикулита:
Хроническая радикулопатия: новые возможности терапии
Данилов А.Б., Жаркова Т.Р.
С точки зрения механизмов боли радикулопатию сегодня рассматривают, как смешанный болевой синдром, где присутствуют как ноцицептивный, так и нейропатический компоненты [2,5,8]. Этот подход позволяет проводить дифференцированную фармакотерапию боли в зависимости от выраженности того или иного компонента. Для терапии ноцицептивного компонента рекомендуется использовать простые анальгетики или нестероидные противовоспалительные препараты (НПВП), которые, как известно, хорошо купируют ноцицептивную боль. В фармакотерапии нейропатической боли наиболее часто используют антиконвульсанты, антидепрессанты и опиоидные анальгетики [2]. Антиконвульсанты чаще применяются для купирования нейропатической боли жгучего и «стреляющего» характера. Одним из таких антиконвульсантов, наиболее признанных и апробированных в мире, является габапентин [6,12,13,16]. Механизм его действия связан с влиянием на центральные механизмы боли на уровне заднего рога. Действуя на специальную альфа-2-субъединицу кальциевых каналов на пресинпатической мембране в терминали сенсорного нейрона, габапентин блокирует поступление кальция в клетку и тем самым затрудняет выброс болевых медиаторов (глутамата, субстанции Р) в синаптическую щель. Это нарушает передачу болевых сигналов с периферического нейрона на центральный. В результате происходит уменьшение центральной сенситизации, улучшение нейромедиаторного баланса в сторону усиления противоболевых ГАМК-эргических влияний и редукции эффектов глутамата, главного нейротрансмиттера боли [16].
Целью настоящего исследования была оценка болевого синдрома при хронической радикулопатии с точки зрения выраженности нейропатического компонента боли и оценка клинической эффективности препарата Тебантин (габапентин) для целенаправленной терапии этого компонента.
Материал исследования
Методы исследования
Клинико-неврологическое обследование включало в себя сбор анамнеза заболевания, общесоматический и неврологический осмотр. Для подтверждения наличия грыжи межпозвонкового диска на уровне L4-L5 и/или L5-S1 всем пациентам проводилась магнитно-резонансная томография.
На каждого больного оформлялась клиническая анкета, включающая паспортную часть, описание субъе-ктивных характеристик (дескрипторов) болевого синдрома, оценивалась интенсивность каждого дескриптора по визуальной аналоговой шкале, локализация боли, длительность болевого синдрома, количество обострений в анамнезе, течение заболевания, провоцирующие факторы и связь с физической нагрузкой, сопровождающие симптомы, меры купирования боли, а также жалобы в межприступный период и сопутствующие заболевания. В неврологическом статусе оценивались локализация и характер чувствительных нарушений. Учитывалось также наличие или отсутствие феноменов стимулзависимой болевых симптомов: аллодинии, гипералгезии, парестезий и дизестезии. Чувствительные нарушения фиксировались на картинке в анкете пациента. Оценивались сухожильные рефлексы, сила в конечностях. Согласно опроснику Хабирова вычислялся индекс мышечно-тонического синдрома [4].
Психометрическое тестирование включало в себя оценку выраженности депрессии по опроснику Бека, оценку уровня реактивной и личностной тревожности по Спилбергеру и оценку качества жизни по опроснику SF36.
Результаты
Все обследованные пациенты отмечали возникновение приступов боли в разное время суток. 7 пациентов (19%) указывали на то, что приступы боли возникают исключительно в ночное время, 18 пациентов (49%) предъявляли жалобы на боли, возникающее только днем, и 12 пациентов (32%) отмечали возникновение боли как в дневные, так и в ночные часы.
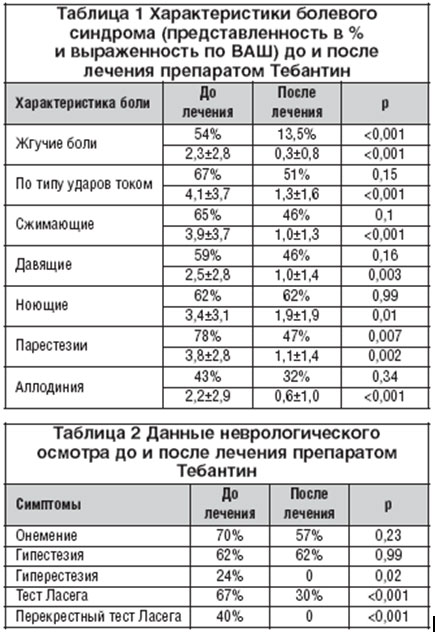
В таблице 1 указаны характеристики болевого синдрома до и после лечения препаратом Тебантин. Отмечалось достоверное снижение интенсивности жгучей, сжимающей, давящей, ноющей боли, боли по типу ударов током, достоверное снижение частоты жгучей боли на фоне лечения. Отмечено уменьшение интенсивности аллодинии, частоты и интенсивности парестезии.
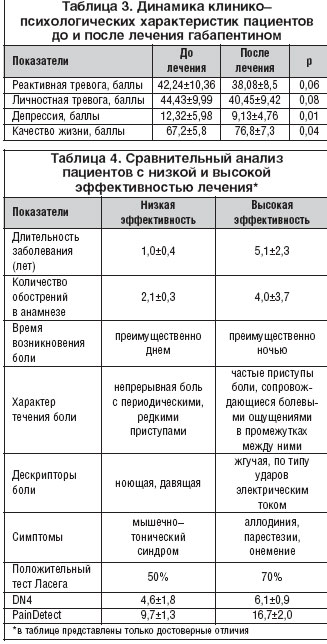
Динамика клинико-психологических характеристик пациентов до и после лечения Тебантином представлена в таблице 3.
Отмечалось достоверное уменьшение выраженности депрессии и достоверное улучшение качества жизни пациентов на фоне лечения.
Переносимость препарата у большинства пациентов была удовлетворительной, 5 пациентов в течение первых 4-5 дней приема испытывали легкую сонливость и небольшое головокружение.
Для анализа предикторов эффективности лечения оценивались две полярные группы пациентов: с низкой эффективностью лечения и высокой эффективностью лечения относительно данных ВАШ (табл. 4).
Лечение Тебантином было наиболее эффективно у пациентов, имеющих большую длительность заболевания и большее количество обострений в анамнезе. У пациентов этой группы боль чаще возникала в ночное время, по течению это были частые приступы боли, сопровождающиеся болевыми промежутками между ними. Пациенты с более высокой эффективностью лечения изначально достоверно чаще предъявляли жалобы на стреляющую, жгучую боль, у них чаще встречались такие симптомы, как аллодиния, парестезии, онемение, положительный симптом Ласега. Наблюдалось более эффективное лечение у пациентов с изначально более высокими баллами по данным опросников DN4 и PainDETECT.
Обсуждение
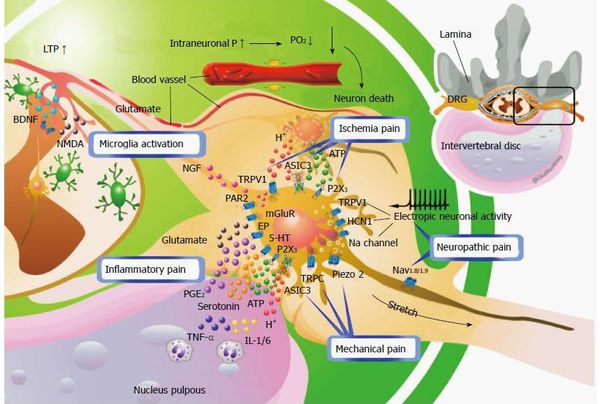
В настоящее время рассматриваются несколько механизмов формирования боли при компрессионной радикулопатии [10]. Помимо непосредственной механической компрессии корешка, источником боли могут быть повреждения ноцицепторов самого межпозвонкового диска. Кроме того, определенную роль играет воспалительный процесс, когда медиаторы воспаления, локально воздействуя на нервные окончания в тканях, также участвуют в генерации болевых ощущений. Таким образом, боль при радикулопатии принято считать смешанной, где присутствуют ноцицептивный и нейропатический компоненты [8,10]. Крупные эпидемиологические исследования свидетельствуют о том, что у 20-35% пациентов с дискогенной радикулопатией преобладает нейропатический компонент [10]. Причиной формирования нейропатического компонента может быть механическая компрессия нервного корешка (механическая нейропатия) и/или раздражение его под влиянием медиаторов воспаления (воспалительная нейропатия) [10]. Специфическими характеристиками нейропатического компонента при болях в спине являются жалобы на стреляющую, глубокую мучительную, тянущую, ноющую, сверлящую боль, жжение, аллодиния, симптом Ласега, болезненное онемение [15].
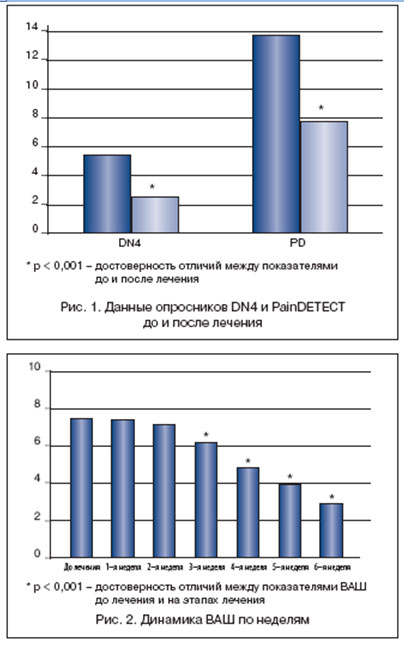
По данным нашего исследования, нейропатический компонент выявлен у 90% пациентов по данным опросника DN4 и у 65% пациентов по данным опросника PainDETECT, что подтверждает данные о том, что болевой синдром при радикулопатии является смешанным, при ведущей роли нейропатического компонента. Следует отметить, что в нашем исследовании опросник DN4 оказался более информативным и чувствительным в диагностике нейропатического компонента боли, чем опросник PainDETECT.
Использование препарата Тебантин в нашем исследовании преследовало цель уточнения механизмов боли при радикулопатии и возможности целенаправленного терапевтического воздействия на него.
Таким образом, диагностика нейропатического компонента при болях в спине имеет важное значение с точки зрения дифференцированной фармакотерапии. Препарат Тебантин оказывает отчетливое положительное действие преимущественно на нейропатический компонент в структуре смешанного болевого синдрома при хронической радикулопатии и в меньшей степени влияет на характеристики ноцицептивного компонента.
Результаты проведенного исследования позволяют сделать вывод о целесообразности уточнения выраженности ноцицептивного и нейропатического компонентов при болях в спине для выбора адекватного препарата из группы НПВП для воздействия на ноцицептивный компонент и габапентина для лечения нейропатического компонента. Вполне вероятно, что в большинстве случаев хронической радикулопатии необходимо одновременное назначение НПВП и габапентина в адекватном соотношении для воздействия на оба компонента болевого синдрома, что может положительно повлиять на эффективность и сроки проведения фармакотерапии и реабилитации.
Литература
Источник РМЖ 26 января 2010 г, том 18, № спец
Радикулопатия L5-S1 причины, симптомы, методы лечения и профилактики
Радикулопатия L5-S1 — наиболее тяжёлая патология среди вертеброгенных болевых синдромов. Проявляется стойкой резкой болью и ограничением подвижности в области пояснице. Развивается на фоне грыж межпозвонковых дисков, спондилеза, спондилоартроза и других заболеваний. Лечением проблемы занимается невролог совместно с ортопедом, а в тяжёлых случаях — хирургом.
Причины радикулопатии L5-S1
Самая распространенная причина радикулопатии — грыжа межпозвоночного диска в поясничном отделе, которая сдавливает корешок нерва. Также к сдавлению могут привести:
Реже сильная боль связана не с защемлением самого корешка нерва, а с перемещением межпозвоночного диска в эпидуральное пространство, воспалительным процессом в корешке или спинномозговой ганглии.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 08 Декабря 2021 года
Содержание статьи
Симптомы радикулопатии L5-S1
Радикулопатия проявляется приступом сильнейшей резкой боли в пояснице, который не проходит в течение суток и дольше. Боль сопровождается выраженным мышечно-тоническим синдромом и временной деформацией позвоночника по типу сколиоза.
Из-за сильнейшей боли пациент не может разогнуться и остается в том положении, в котором его настиг приступ.
Как диагностировать
Чтобы подтвердить радикулопатию L5-S1, в медицинском центре ЦМРТ проводят осмотр пациента, записывают жалобы, рекомендуют пройти аппаратную диагностику — рентгенографию, компьютерную или магнитно-резонансную томографию:
Корешковый синдром поясничного отдела
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
Паттерны боли
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.