Рождение жизни… взгляд шамана… осознанное родительство… тайна зачатия
В далёкие времена ни одно зачатие не случалось просто так, шаманы делали специальные обряды на зачатие, чтобы, почистив родовые и кармические каналы, мамы и папы позвать чистую Душу, чтобы родился здоровый ребёнок.
Даже в современном мире уже знают о том, что душа приходит со своей кармой, а, проходя по родовым путям, приобретает и карму рода. Да и в религиях есть периоды воздержаний.
Последние несколько десятилетий количество детей с рождённых с различными патологиями увеличилось в десятки раз, и цифра эта продолжает расти. Конечно, приверженцы медицины скажут: экология, плохое питание, наследственные болезни.
Мой 10-летний стаж в исследованиях бесплодия, зачатия, беременности и послеродового периода имеет интересные данные, которыми я хочу поделиться с вами. Я предлагаю посмотреть на этот процесс с другой стороны.
…Дети, такие милые, красивые, обаятельные, любимые. Почти любой ребёнок может сотворить чудо, растопить лёд, наполнить любовью опустошённое сердце. Лучики от их сердец действительно обладают целительским волшебством.
Да и само зарождение жизни является невероятным процессом. С биологической точки, это выглядит, как взаимодействие мужского и женского тел, результатом которого является оплодотворение клетки. Мамина клеточка — хранилище всей информации рода, информации о том, как сделать лучше. Папина клеточка — самая мощная программа выживания вида.
Как только произошло зачатие, наступает следующая фаза — два рода начинают борьбу за обладание этой душой, за главенствующее положение в мире, в будущем этого ребёнка.
И вот ещё один важный момент, если Душа чистая, мудрая, она сама выбирает, какие программы, какие гены, какие клеточки ей необходимы, какие инстинкты, ресурс активизировать для своего развития. В результате тело формируется сильное и здоровое.
Очень важно и то, в какой среде находится беременная женщина, какую информацию о мире она подаёт через себя. Слабая душа с этим напором информации и Родов может не справиться, здесь и появляется генетический сбой. Во все времена беременную женщину охраняли от «дурного глаза», некрасивых людей, трудных ситуаций, от огня и жара — существовала целая система знаний о правильном зачатии, вынашивании и родах… народная мудрость тысячелетиями собирала эти знания. Много ли современных женщин опираются на эту систему?
Считалось, что если недоношенный ребёнок умирает, то откупает род, это считалось нормой. А сейчас сделают операцию, выхаживают по полгода. Я уже не говорю о проекте искусственного оплодотворения. Представьте, что совершается насильный акт оплодотворения, а чтобы спёрматозоид «не выскочил» из яйцеклетки, ему убирают «хвостик», в котором записана вся программа жизни.
В результате — нет программы здорового выживания, нет сильных чистых Душ, способных спасти и продолжить Род и себя.
…Семейная пара в течение 10 лет не может зачать ребёнка. Физиологически явных отклонений нет. В результате работы с парой обнаруживается физическая несовместимость. Вместе они не способны создать даже малую воронку, в результате которой притянулась бы душа. С точки зрения психологии, отсутствие чувств друг к другу, есть некая привычка, но нет любви.
…Семейная пара пришла на консультацию с проблемой невынашивания, наступает зачатие, но на первом месяце происходит выкидыш. В результате работы выясняется, что идёт постоянная борьба двух родов (кармическая ситуация), которая не даёт осуществить вынашивание. Говоря другим языком, разные энергии. В результате работы, через полгода — наступает полноценная беременность, а ещё через 9 месяцев рождается здоровый малыш.
…На приёме женщина, родившая второго ребёнка с диагнозом аутизм, у первого такой же диагноз. Хочет узнать причину. В результате консультации выясняется, что работает в доме престарелых, с больными людьми. Работать начала до наступления беременности. Ей очень жаль стариков, больно смотреть. Женщина записывает программы болезней, уходя мысленно от них. Нахождение в соответствующем энергоинформационном поле создаёт условия для рождения патологий детей, у них в принципе нет вариантов.
Поэтому беременных женщин всегда оберегали от разного рода деятельности и негатива.
Методов исцеления причин нарушений родовой деятельности существует множество — от сакральных до современных.
Повивальное дело — самое древнее знание. В нём заложена жизнь всего человечества. У каждого есть право верить этой информации или нет, но часто неверие связано со страхом увидеть правду.
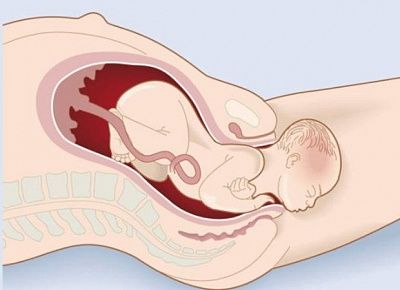
Шейка матки во время беременности: какие могут быть изменения?
После зачатия ребенка в организме женщины начинают происходить множественные изменения, цель которых – сделать его вынашивание и рождение наиболее вероятными. Они проявляются на всех уровнях, начиная от анатомии половых органов и заканчивая обменом веществ и гормональным фоном. Одним из важных аспектов являются изменения шейки матки во время беременности. Не знающая о них женщина часто может принять происходящие с ней нормальные процессы за патологические и наоборот.
Шейка матки: строение и функции
Этот орган представляет собой нижний сегмент матки, через который проходит узкий цервикальный канал, соединяющий маточную полость и влагалище. Длина шейки в норме составляет 3-4 см, ее внешняя часть вдается в вагину и в местах соединения с ее стенками образует вагинальные своды, служащие своеобразным резервуаром для спермы. Влагалищный сегмент имеет куполообразную форму и покрыт многослойным плоским эпителием розового цвета. Цервикальный канал, напротив, выстлан цилиндрическим эпителием, имеющим более яркий оттенок. Окраска влагалищного сегмента шейки матки является одним из критериев ее здоровья.
В репродуктивной системе женщины этот орган выполняет сразу несколько важных функций:
Состояние шейки матки – важный диагностический показатель, позволяющий определить наличие беременности или различных патологий женской репродуктивной системы. Для этого гинеколог оценивает такие ее характеристики, как цвет, размер и консистенция влагалищной части, диаметр цервикального канала, положение относительно других половых органов (самой матки, влагалища и т. д.).
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.
Блокада позвоночника при грыже
Блокада мезпозвоночной грыжи – это инъекция обезболивающего препарата в район нервного корешка, давление на который спровоцировало боль в спине. Манипуляция позволяет купировать болевой синдром, снизить отек, снять спазмы, вернуть подвижность.
Почему при грыже позвоночника возникает сильная боль
Причина межпозвоночной грыжи – разрушение диска, который сочленяет позвонки, смягчает толчки и сотрясения. Он состоит из мягкого ядра, расположенного внутри прочной оболочки – фиброзного кольца. А его целостность нарушается при грыже, ядро выпячивается наружу и сдавливает нервные окончания, спинной мозг, сосуды. Это вызывает боль, которая и является основным симптомом грыжи.
Боль при межпозвоночной грыже редко длится 1-2 дня. Человек ощущает дискомфорт не менее 2-3 недель и даже несколько месяцев. Боль может быть настолько сильна, что трудно разогнуть спину, повернуть туловище или шею, наклониться, поднять руку. Это негативно влияет на качество жизни, вызывает много неудобств. Избавить от такого состояния помогает блокада.
Что такое блокада позвоночника
Блокады при грыже – это манипуляция, при которой врач вводит обезболивающий препарат в точку боли. Укол позволяет блокировать передачу нервного импульса, вернуть телу подвижность, убрать опухоль, воспаление.Поскольку боль – симптом, а не болезнь, укол редко используют как самостоятельный вид лечения. Пока действует блокада межпозвоночной грыжи, врач назначает специальную терапию. Лечение предусматривает массаж, коррекцию позвоночника, физиотерапию, прием лекарственных средств, другие методы.
Когда назначают блокаду
К блокаде позвоночника при грыже прибегают, когда появилась острая резкая боль, при которой человек не может сидеть, лежать, стоять. Пока анестезия действует, врач может определить причину, назначить лечение, физиопроцедуры. Больной сможет спокойно работать, сдавать проекты.
Анестезия помогает провести точную диагностику, поскольку острый болевой синдром мешает человеку занять нужное положение. В результате снимки получаются смазанными, непонятными. Блокада помогает врачу провести манипуляции на позвонке в районе больного сегмента – снять боль, взять пункцию, ввести антибиотики или химиотерапевтические лекарства.
Преимущества метода
Кто и как проводит процедуру
Блокаду позвоночника при грыже нужно делать только в медицинском учреждении. Процедуру можно доверить только высококвалифицированному неврологу. Любая ошибка способна обездвижить пациента, повредить нервы, вызывать тремор, ишемию спинного мозга, другие проблемы.
Перед процедурой необходимо пройти полное медицинское обследование или как минимум убедиться в отсутствии противопоказаний. Обязательно сообщите врачу о наличии любой болезни. Готовиться к блокаде межпозвоночной грыжи не надо. Главное условие – не есть за 3 часа до укола.
Процедура проходит так:
Процедура проходит быстро, болевое ощущение исчезает в течение 5 минут. Эффект длится от нескольких часов до пары суток, в зависимости от вида лекарства.
Куда делают укол
Врач выбирает место инъекции, учитывая расположение межпозвонковой грыжи:
Сложным уколом является ввод лекарства в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и надкостницей позвонков. К эпидуральной блокаде межпозвононковой грыжи относятся:
Какие препараты используются для блокады
Блокаду при грыже проводят многокомпонентными составами, основной которой выступает обезболивающий препарат – Новокаин, Лидокаин, Бупивакаин. К ним обычно добавляют вещества, продлевающие действие анестезии, улучшающие характеристики раствора:
Какие типы межпозвоночных грыж сложнее всего лечатся
4 этапа лечения межпозвоночной грыжи
Препараты для многокомпонентных составов
Новокаин в качестве основы используется чаще всего. Действующее вещество – прокаин, один из самых старых в мире анестетиков. Он купирует передачу импульсов по нервным волокнам, снимает спазм. Лекарство:
Новокаин считается одним из самых безопасных анестетиков, дает мало побочек. Время действия – 30-50 минут.
Для многокомпонентных составов часто применяются и:
Поликомпонентные препараты
Для блокады при грыже можно использовать готовые многокомпонентные лекарства:
Длительность эффекта
Пациент перестает чувствовать боль через несколько минут после укола. Длительность анестезии зависит от лекарства. Например, тогда как действие Лидокаина длится час, сочетание с гормональными препаратами продлевает эффект на сутки.
Если делать укол регулярно, согласно назначению врача, и выполнять все его указания, эффект будет присутствовать несколько дней. За это время начнут действовать другие методы терапии, и боль отступит надолго. При необходимости блокаду можно повторить через 1-2 недели.
Виды блокад позвоночника при грыже по локализации
Позвоночный столб состоит из шейного, грудного, пояснично-крестцового отделов. В зависимости от места появления боли, техника выполнения блокады позвоночника при грыже в каждом случае имеет свои особенности.
Блокада при грыже поясничного отдела позвоночника (пояснично-крестцового)
Нижняя часть позвоночного столба состоит из 3 частей:
Для блокады межпозвоночной грыжи поясничного и крестцового отделов обычно применяют паравертебральную блокаду. Если нужна операция, делают эпидуральную анестезию.
Блокада при грыже поясничного отдела позвоночника выполняется так:
Для обезболивания крестцового отдела пациент ложится набок и подтягивает ноги к груди. Это увеличит расстояние между отростками позвонков, облегчит процедуру.
Блокада при грыже шейного отдела позвоночника
Верхний отдел – это 7 небольших позвонков, которые отвечают за работу шеи, плеч, рук, мышц туловища. Это самая подвижная часть позвоночного столба, поэтому грыжи – не редкость. Они обездвиживают человека, не дает нормально поднять руку, повернуть голову.
Блокада при грыже шейного отдела возвращает верхней части тела подвижность. Чтобы врач ввел иглу, пациент должен сесть, наклонив голову вперед. Медик нащупывает больной участок, делает укол в 2-3 см от него.
Блокада при грыже грудного отдела
Средний отдел – самая неподвижная часть позвоночного столба, поэтому грыжа бывает редко. Она не менее болезненна, а ее симптомы напоминают патологии сердца – «сжатие», прострелы в груди, покалывание, онемение конечностей, проблемы с ходьбой.
Чтобы блокировать боль при мезпозвоночной грыже грудного отдела, врач использует паравертебральную, интраламинарную или трансфораминальную инъекцию. Пациент должен лечь на живот. Дальше врач нащупывает нужный участок и делает укол в 2 см от центральной линии позвоночного канала.
Насколько это безопасно
Большинство побочных эффектов незначительны и быстро проходят после адекватного лечения:
Если возникла аллергическая реакция, последствия могут быть разными – от небольшого зуда до отека Квинке. Поэтому важно не спешить с инъекцией, и, если препарат незнаком, сделать пробу на аллерген.
Серьезные нарушения бывают редко, обычно связаны с воздействием на сердечно-сосудистую, нервную систему или уколом в неправильном месте. Последний появляется из-за нетипичного анатомического строения больного.
Возможны серьезные последствия:
При повреждении нервных волокон возможен синдром конского хвоста. Его симптомы – потеря чувствительности или паралич ног, проблемы с мочеиспусканием, отсутствие коленного рефлекса, импотенция у мужчин.
Как избежать осложнений
Когда блокаду нельзя делать
Лекарства, которое будет использовано для укола, всегда имеет противопоказания, среди которых может быть и случай пациента. Тогда блокаду не делают или заменяют препарат. Под запретом и медикаменты, на которые у пациента аллергия. Если реакция на лекарство неизвестна, перед процедурой лучше сделать тест на чувствительность к средству.
Другими противопоказаниями являются:
Стоимость блокады позвоночника при грыже
Стоимость блокады зависит от:
За годы работы клиника Парамита в Москве собрала немало хороших отзывов, поскольку предлагает качественные услуги за оптимальную цену. У нас работают специалисты высшей категории, которые используют в работе лучшие препараты, оказывают своевременную и качественную помощь, имеют опыт проведения процедуры. Схема проведения блокад в каждом случае составляется индивидуально, с учетом истории болезни пациента.
Постоянная сакральная нейромодуляция в лечении нейрогенной дисфункции мочеиспускания
Лечение нейрогенной дисфункции мочевого пузыря по-прежнему представляет собой сложную и во многом еще не решенную задачу. Сложности лечения нейрогенного мочевого пузыря обусловлены часто многофакторным, смешанным и разноуровневым характером нарушений ин
Лечение нейрогенной дисфункции мочевого пузыря по-прежнему представляет собой сложную и во многом еще не решенную задачу. Сложности лечения нейрогенного мочевого пузыря обусловлены часто многофакторным, смешанным и разноуровневым характером нарушений иннервации, приводящим к расстройству произвольного мочеиспускания. Существующие методы консервативной и оперативной коррекции нейрогенных нарушений мочеиспускания носят выраженную симптоматическую направленность и не всегда позволяют адекватно решить одну из главных задач современной медицины — улучшить качество жизни больного (Н. А. Лопаткин, 1998).
Одним из наиболее перспективных направлений в лечении нейрогенных нарушений мочеиспускания является моделирование утраченного механизма мочеиспускания при помощи прямой или опосредованной электростимуляции нервных волокон — нейромодуляция (Е. Б. Мазо, Г. Г. Кривобородов, 2003). В настоящее время наибольший интерес урологов во всем мире вызывает метод постоянной сакральной нейромодуляции. Он заключается в прямой стимуляции третьего сакрального сегмента через электрод, вживленный в область третьего крестцового сегмента спинного мозга (S3) и соединенный с имплантируемым под кожу генератором слабых электрических импульсов. Электростимуляция проводится монофазными электрическими импульсами, прямоугольной формы, продолжительностью 210 мс, с частотой от 5–25 Гц и амплитудой электрического тока до 5,0 Вт.
Основой для развития метода постоянной сакральной нейромодуляции послужили исследования, проведенные E. Tonagho и R. Schmidt в 1970–80-х гг. На основании большого экспериментального и клинического материала они доказали эффективность сакральной нейромодуляции в коррекции нейрогенной дисфункции мочевого пузыря, изучили оптимальные параметры электростимуляции сакральных сегментов для восстановления координированного акта мочеиспускания. Кроме этого, при морфологическом исследовании ими было доказано отсутствие повреждения сакральных сегментов после проведения электростимуляции.
В клинической практике метод постоянной сакральной нейромодуляции для лечения нейрогенных нарушений мочеиспускания применяется в течение последних 15 лет, при этом он с успехом используется в корреции нарушений как эвакуаторной, так и резервуарной функции мочевого пузыря. Хотя первоначально сакральная нейромодуляция была внедрена для лечения гиперактивности детрузора у больных с неэффективной консервативной терапией (R. Bosch и соавт., 1995; H. Shaker, M. Hassouna, 1998; R. Schmidt, 1999), со временем показания к методу были расширены, и он с успехом применялся в лечении гипоконтрактильности детрузора (H. Shaker и соавт., 1998; M. Swinn и соавт., 1999; U. Jonas. и соавт., 2001). По данным компании Медтроник (США) за 2005 г., эффективность применения этой высокотехнологичной методики была доказана на примере более чем 25 тыс. исследований.
Механизм воздействия электростимуляции на сакральные сегменты изучен пока недостаточно. Возможность применения сакральной нейромодуляции при противоположных друг другу проявлениях болезни (гипотонии и гиперрефлексии мочевого пузыря) объясняется разным рефлекторным ответом на различные по частоте электрические импульсы. Так, высокочастотная стимуляция обладает блокирующим эффектом, а токи низкой частоты, наоборот, возбуждают и усиливают рефлекторный ответ.
При нейрогенной дисфункции мочевого пузыря, проявляющейся императивным мочеиспусканием и ургентным недержанием мочи, стимуляция сакрального сегмента слабым электрическим током высокой частоты вызывает сокращение наружного сфинктера уретры, обладает ингибирующим действием на выделение медиаторов в преганглионарных нейронах, подавляет афферентную импульсацию в понтиальный центр мочеиспускания. В случае гипотонии мочевого пузыря производится низкочастотная стимуляция сакрального сегмента, приводящая к уменьшению тонуса наружного сфинктера уретры и мышц промежности, усилению рефлекторного сокращения детрузора, активации афферентных импульсов, идущих в центр мочеиспускания в коре головного мозга (W. Thon и соавт., 1991; W. de Groat и соавт., 1997; М. Chancellor, W. Leng, 2002).
Показанием к сакральной нейромодуляции являются ряд нейрогенных нарушений функции тазовых органов. В урологии она применяется при нейрогенной дисфункции мочевого пузыря, проявляющейся как нарушением его эвакуаторной, так и резервуарной функции. Кроме этого, сакральная нейромодуляция показана у пациентов с идиопатической гиперактивностью детрузора, интерстициальным циститом и синдромом хронической тазовой боли (E. Wein и соавт., 2000; T. Chai, 2002; K. Everaer, F. Peeren, 2002). Важным моментом в определении места постоянной сакральной нейромодуляции в лечении перечисленных заболеваний является то, что она применяется при неэффективности консервативной терапии до проведения более сложных инвазивных методов лечения.
Постоянная сакральная нейромодуляция противопоказана при следующих состояниях:
Перед выполнением сакральной нейромодуляции всех пациентов следует подвергнуть тщательному урологическому и неврологическому обследованию, женщины должны быть осмотрены гинекологом. Урологическое обследование включает в себя тщательный сбор анамнеза и анализ симптомов заболевания с изучением дневников мочеиспускания и специальных опросников. Обследование больных с нейрогенным мочевым пузырем должно быть комплексным и осуществляться с применением ультразвукового сканирования, рентгеноконтрастных исследований и цистоскопии для изучения функционально-анатомического состояния мочевыводящих путей. Ведущим методом функциональной диагностики является комбинированное уродинамическое исследование, включающее урофлоуметрию, цистоманометрию, профилометрию, исследование отношения давление/поток, электромиографию. Целью обследования является не только установление формы и стадии нейрогенных расстройств, но и определение степени дезадаптации детрузора, что необходимо для оценки прогноза развития заболевания и перспектив лечения.
Во всех случаях выявления нейрогенного мочевого пузыря необходима консультация невролога для определения неврологического статуса. При необходимости обследование дополняется энцефалографией, рентгенографией костей черепа и позвоночника, компьютерной томографией, магнитно-ядерным резонансом и т. д.
Постоянная сакральная нейромодуляция предполагает выполнение двух последовательных этапов лечения. На первом этапе проводится тестовая электростимуляция, включающая установку временного сакрального электрода, соединяемого с наружным генератором электрических импульсов, и проведение временной электростимуляции. На втором выполняется имплантация системы для осуществления постоянной сакральной нейромодуляции. Система для постоянной сакральной электростимуляции состоит из оригинального четырехконтактного электрода, который посредством кабеля-удлинителя соединяется с программируемым генератором слабых электрических импульсов, с автономным источником питания, рассчитанным в среднем на 7 лет эксплуатации. Параметры электрического тока для нейростимулятора задаются программатором врача. Это компьютер со считывающей головкой, которая помещается над имплантированным генератором и позволяет на расстоянии изменять параметры электростимуляции с помощью радиоволн. Кроме этого, пациент может самостоятельно включать или выключать нейростимулятор и менять режимы электростимуляции (в пределах заданных врачом параметров) с помощью пульта пациента. В настоящее время наиболее широко во всем мире распространена сакральная нейромодуляция с применением генератора InterStim и оригинальных электродов фирмы Медтроник (США).
Тестовая электростимуляция. Тестовая электростимуляция позволяет выявить степень функциональной целостности сакральных нервов и оценить эффективность электровоздействия для восстановления координированного акта мочеиспускания. Она заключается в установке временного электрода к третьему сакральному сегменту спинного мозга и проведении тестового периода сакральной нейромодуляции.
Пациент укладывается в положение на живот, с подложенными под тазовые кости и голеностопный сустав валиками. Отграничение операционного поля осуществляется таким образом, чтобы была возможность визуального контроля за сокращениями анального сфинктера и подошвенным сгибанием стопы.
Операция начинается с определения на коже крестца проекции foramen (отверстие) S3, на основании пальпируемых костных ориентиров и при рентгеноскопии таза. Вмешательство проводится под местной анестезией. Сакральное отверстие пунктируется специальной иглой с частичным изоляционным покрытием. Игла вкалывается строго под углом 60° к предполагаемой вертикальной оси намеченной точки проекции S3. Продвижение иглы в тканях осуществляется под рентгеноскопическим контролем в боковой проекции. Окончательное положение иглы относительно корешков сакрального сегмента определяется при пробной электростимуляции. При правильном расположении иглы регистрируются сокращения анального сфинктера и подошвенное сгибание больших пальцев стопы на стороне электровоздействия. Наиболее эффективна двусторонняя пункция сакральных отверстий. Она позволяет выбрать наиболее оптимальную сторону для установки сакрального электрода. При этом руководствуются более сильным рефлекторным ответом в ответ на меньшую по силе и частоте электростимуляцию (R. Jаnknegt и соавт., 1997). Кроме этого, иногда выполняется установка сразу двух электродов, попеременное электровоздействие через которые помогает выбрать наиболее эффективный электрод для последующей имплантации постоянной системы нейромодуляции. Существует мнение, что это позволяет уменьшить число отрицательных результатов от тестовой стимуляции до 10% (G. Kiss и соавт., 2002). Затем по просвету иглы проводится временный струнный электрод, правильное расположение которого относительно третьего сакрального сегмента определяется на основании пробной электростимуляции. Электрод фиксируется к коже шелковой лигатурой и укладывается под стерильную повязку. Как видно, эта методика малоинвазивна и вполне может выполняться в амбулаторных условиях.
При проведении тестовой стимуляции может быть использован электрод для постоянной сакральной нейромодуляции. Эта методика позволяет применять один электрод для тестовой и постоянной сакральной нейромодуляции и избежать риска его дислокации, ошибок при повторной установке, кроме того, отпадает необходимость в дополнительной манипуляции в области сакрального сегмента (M. Spinelli и соавт., 2003).
Непосредственно тестовую стимуляцию следует начинать через сутки после операции. Для этого наружный конец электрода посредством кабеля-удлинителя соединяется с внешним генератором электрических импульсов.
Выбор режимов для тестовой стимуляции — это кропотливая работа, требующая терпения от врача и пациента. Параметры стимуляции индивидуальны в каждом конкретном случае. Подбор режимов электростимуляции начинается с увеличения амплитуды электрического тока с 0,1 Вт, с частотой 10–14 Гц и продолжительностью импульса 210 мс. Врач программирует внешний генератор через кнопки управления, скрытые за лицевой панелью прибора, задавая режимы максимально возможного электровоздействия.
Тестовая стимуляция проводится в течение 3–7 дней, иногда эти сроки могут быть увеличены до 14 дней (Е. Б. Мазо, Г. Г. Кривобородов, 2003). Однако более длительные сроки тестовой стимуляции не оправданы из-за риска развития воспаления в месте имплантации.
Пациенту предоставляется возможность самому регулировать силу и амплитуду электровоздействия (подбирать оптимальные для нивелирования симптоматики заболевания режимы), но в рамках максимальных режимов электрических импульсов, которые запрограммированы врачом. Идеальным считается проведение элетростимуляции в привычных для пациента домашних условиях. В течение всего периода тестовой стимуляции рекомендуется вести дневники мочеиспускания для оценки проводимой терапии и выяснения наиболее эффективных режимов стимуляции.
Считается, что положительный эффект от тестовой стимуляции достигнут, если удается добиться исчезновения симптомов нейрогенной дисфункции мочевого пузыря или их уменьшение на 50% и более. Как правило, тестовая стимуляция оказывается эффективной (при правильно установленных показаниях) в 76–80% случаев (M. Hohenfellner и соавт., 2000; P. Braun и соавт., 2004). При достижении положительного эффекта от тестовой стимуляции пациенту может быть рекомендована имплантация системы для проведения постоянной сакральной нейромодуляции.
Имплантация системы для проведения постоянной сакральной нейромодуляции. Операция выполняется в условиях операционной, оснащенной рентгеноскопической аппаратурой, под местной или внутривенной анестезией. Преимуществом использования местной анестезии является возможность постоянного контакта с больным в ходе операции. В случае применения внутривенной анестезии контроль правильности установки электрода осуществляется только на основании регистрации сокращений анального сфинктера и тыльного сгибания большого пальца стопы на стороне электровоздействия на сакральный сегмент, а также при рентгеноскопии.
Положение пациента на операционном столе такое же, как и при проведении тестовой стимуляции. Вмешательство состоит из следующих этапов: удаление временного сакрального электрода и установка постоянного электрода в область третьего сакрального сегмента спинного мозга, формирование внутритканевого «кармана» для нейростимулятора, подкожное проведение кабеля-удлинителя и его соединение с модулями системы, имплантация нейростимулятора.
Оперативное вмешательство начинают с удаления временного электрода. Естественно, удаление струнного электрода не представляет никакой сложности. Техника пункции третьего сакрального отверстия аналогична описанной выше установке тестового электрода. По просвету иглы проводится мягкая металлическая струна, возле которой после удаления иглы кожа продольно разрезается на протяжении 0,5 см. Затем по струне осуществляется расширение пункционного канала специальным бужом, служащим проводником для постановки электрода. На конце бужа-проводника имеется рентгенографическая метка, которая позволяет провести его строго до дистальной части (foramen) S3 и избежать излишней травмы тканей в области сакрального сегмента. По просвету бужа к сакральным корешкам подводится четырехконтактный электрод. На его наружной части расположены четыре металлических контакта, которые пронумерованы от 0 до 3, они полностью соответствуют контактам на дистальном конце электрода. Каждый из четырех контактов последовательно проверяется присоединением к внешнему генератору. При правильном размещении электрода относительно сакральных сегментов моторный ответ на электровоздействие должен быть получен от трех-четырех контактов электрода при амплитуде электрического тока не менее 2 Вт. Также правильность размещения электрода в foramen S3 контролируется рентгеноскопически. После установки электрод фиксируют лигатурами через специальные удерживающие муфты, препятствующие его смещению. Для уменьшения опасности дислокации электрода в настоящее время рекомендуется применение якорных электродов. Они оснащены зубчатыми силиконовыми приспособлениями, которые расправляются и надежно фиксируются в тканях при снятии с электрода специального кожуха.
Подкожный «карман» для размещения нейромодулятора формируется в ягодичной или подвздошной области. Выбор области имплантации подкожного «кармана» определяется пациентом и врачом. Чаще используется верхняя часть ягодичной области. Это связано не только с удобством во время операции, но и элементарным законом физики: чем длиннее кабель-удлинитель, тем больше сопротивление, а соответственно, и выше расход электроэнергии батареи генератора.
Техника выполнения подкожного «кармана» состоит в создании тупым путем свободного пространства в подкожной клетчатке, соответствующего размеру нейромодулятора, на глубину, не превышающую 1,5 см. При этом очень важно, чтобы он не был чрезмерно глубоким и большим по размеру, так как чрезмерно глубокое расположение нейромодулятора создаст трудности его программирования, а свободное перемещение может вызвать травматизацию тканей и болевые ощущения. Также при формировании подкожного «кармана» необходим тщательный гемостаз во избежание образования серомы и гематомы в месте имплантации.
Подкожный канал для проведения кабеля-удлинителя создается специальным разборным стилетом с силиконовым кожухом. Вначале формируется подкожный канал от места имплантации электрода к верхнему наружному квадранту ягодичной области на стороне имплантации. После удаления металлической части стилета под кожей остается силиконовый кожух и по его просвету проводится наружный конец электрода. Здесь электрод соединяется с кабелем-удлинителем. Место соединения изолируется силиконовой муфтой и погружается в ткани.
Затем аналогично формируется второй подкожный канал от места соединения электрода с кабелем-удлинителем к подготовленному «карману» для нейростимулятора. Разъем кабеля-удлинителя прочно соединяется с нейростимулятором специальными винтами и погружается в подкожный «карман». Сам генератор имеет фиксирующие приспособления, через которые он подшивается к окружающим тканям. Важным условием работы всей системы для нейромодуляции является то, чтобы все контакты при их соединении оставались сухими и чистыми от крови.
Операция завершается сшиванием кожных разрезов. Внешне место имплантации генератора выглядит как небольшое выпячивание на коже, соответствующее контуру устройства, и небольшой рубец линейной формы.
В послеоперационном периоде в течение 7 дней проводится антибактериальная терапия, пациенту рекомендуется ограничение физической нагрузки на протяжении 3–6 нед. После выписки из стационара первое время пациент должен находиться под постоянным медицинским наблюдением специалистов по нейростимуляции и проходить периодическое урологическое обследование (ультрасонография, уродинамические исследования) не реже одного раза в 3 мес. Особенно важна возможность постоянного контакта пациента с врачом для коррекции режимов электростимуляции. Коррекция параметров электростимуляции, как правило, требуется в течение первых 2-3 мес, что связывают с местной реакцией тканей и формированием фиброза вокруг электрода (E. Koldewijn и соавт., 1994). После 6 мес изменения параметров стимуляции обычно незначительны.
Эффективность применения постоянной сакральной электростимуляции для лечения нейрогенных расстройств мочеиспускания была доказана при проведении многоцентрового рандомизированного проспективного исследования в медицинских центрах Европы и Северной Америки. Положительный результат лечения нейрогенной дисфункции мочевого пузыря, проявляющейся гипотонией детрузора, составляет 77%. При этом 61% пациентов в результате лечения не требуется катетеризации для эвакуации остаточной мочи. В группе пациентов с императивными позывами к мочеиспусканию в 82% случаев было отмечено увеличение емкости мочевого пузыря. У 31% пациентов удалось восстановить нормальный ритм мочеиспускания (менее 7 раз в день), а у 33% отмечалось уменьшение частоты мочеиспускания на 50% и более. У пациентов с ургентным недержанием мочи через 12 мес лечения улучшение, в виде снижения эпизодов императивного недержания мочи или полного его исчезновения, было отмечено у 80% пациентов.
Осложнения постоянной сакральной нейромодуляции встречаются в 22–43% случаев. Их можно разделить на медицинские и связанные с техническими проблемами. Среди медицинских осложнений встречаются: боль в месте имплантации и области иннервации сакральных нервов, периодические парестезии; инфицирование, образование серомы и гематомы, раздражения кожи в месте имплантации; изменение менструального цикла и расстройства кишечника. Технические проблемы связаны с переломом и смещением электрода, дефектами изоляции, поломками нейростимулятора и истощением батареи. По данным различных авторов, повторные имплантации системы для постоянной сакральной нейростимуляции или ее модулей требуются в 6–50% случаев, и они чаще возникают в первые 12 мес наблюдения (A. Elabbady и соавт., 1994; R. Bosch и соавт., 1995; U. Jonas, U. van den Hombergh, 2002).
На адекватное функционирование системы постоянной сакральной нейромодуляции могут влиять: водитель сердечного ритма, дефибриллятор, электрокоагуляция, лучевая терапия, ядерно-магнитный резонанс, металлоискатели, просвечивающие приборы досмотра (например, в аэропортах), радиочастотные приборы.
Постоянная сакральная нейромодуляция — это достаточно эффективный метод симптоматического лечения нейрогенной дисфункции мочеиспускания, проявляющейся как нарушением эвакуаторной, так и резервуарной функции мочевого пузыря. Успехи, достигнутые при применении постоянной сакральной нейромодуляции в коррекции нейрогенной дисфункции мочевого пузыря, позволяют надеяться на ее более широкое внедрение в клиническую практику и проведение дальнейших, безусловно, перспективных исследований, направленных на улучшение лечения одной из наиболее сложных категорий урологических пациентов.
Н. А. Лопаткин, доктор медицинских наук, профессор, академик РАМН
Р. В. Салюков, кандидат медицинских наук
НИИ урологии, Москва