секционный материал
Смотреть что такое «секционный материал» в других словарях:
ТУБЕРКУЛЕЗ — ТУБЕРКУЛЕЗ. Содержание: I. Исторический очерк. 9 II. Возбудитель туберкулеза. 18 III. Патологическая анатомия. 34 IV. Статистика. 55 V. Социальное значение туберкулеза. 63 VІ.… … Большая медицинская энциклопедия
ГОЛОД — ГОЛОД, термин, употребляющийся как для обозначения ощущения, сопровождающего определенное физиологическое состояние организма (см. Голодание), так и в разрезе социальном для обозначения массового явления, выражающегося в длительной… … Большая медицинская энциклопедия
холера — острое инфекционное заболевание человека, вызываемое холерным вибрионом (Vibrio cholerae). Как и все вибрионы, он имеет форму слегка изогнутой палочки, грамотрицателен, обладает активной подвижностью за счет единственного жгутика, хемоорганотроф … Словарь микробиологии
Микроскопи́ческие ме́тоды иссле́дования — способы изучения различных объектов с помощью микроскопа. В биологии и медицине эти методы позволяют изучать строение микроскопических объектов, размеры которых лежат за пределами разрешающей способности глаза человека. Основу М.м.и. составляет… … Медицинская энциклопедия
БОТУЛИЗМ — мед. Ботулизм острая бактериальная зоонозная инфекция. Клинически манифестные формы обусловлены воздействием экзотоксинов возбудителя на клетки нервной системы. Характеризуются парезами и параличами поперечно полосатой и гладкой мускулатуры,… … Справочник по болезням
ЛИСТЕРИОЗ — мед. Листериоз полиморфное инфекционное заболевание, протекающее с поражением нервных тканей или в виде ангинозно септической формы. Наиболее часто встречается во внутриутробном периоде (диссеминированный инфантильный листериоз), у новорождённых… … Справочник по болезням
ГРАФОЛОГИЯ — (от греч. grapho пишу и logos учение), научное изучение почерка у здоровых и б ных. Г., или «хирограммато мантия» (что в переводе с греч. означает «предсказание по рукописи») возникла как искусство определять характер и… … Большая медицинская энциклопедия
ЭХИНОКОНН — ЭХИНОКОНН, личиночный стадий ленточного червя Echinococcus granulosus (Batsch, 1786) (рис. 1). Глистное заболевание человека и ряда домашних и диких млекопитающих, зависящее от поселения Э. в разных органах и тканях (особенно часто в печени и… … Большая медицинская энциклопедия
БЦЖ — Бацилла Кальметта Герена при микроскопическом увеличении (БЦЖ, Японский субштамм). Окрашивание по методу Циля Нельсена. Маштаб увеличения: 1,000 (фото 23 … Википедия
МЕЛИОИАОЗ — мед. Мелиоидоз инфекционное заболевание из группы зооно зов, протекающее по типу септицемии с образованием абсце дирующих казеозных гранулём в различных органах. Заболевание относят к оппортунистическим инфекциям при СПИДе. Этиология Возбудитель… … Справочник по болезням
ХОЛЕРА — мед. Холера острое карантинное инфекционное заболевание, протекающее с тяжёлой диареей, рвотой, приводящими к обезвоживанию организма. Этиология Возбудитель подвижная грамотрицательная бактерия Vibrio cholerae (холерный вибрион, или запятая Коха) … Справочник по болезням
Как проводится гистологическое исследование: виды, методы, особенности
Злокачественные новообразования — это группа заболеваний, насчитывающая несколько тысяч видов опухолей разных типов и разной степени злокачественности. Они подразделяются на большие группы в зависимости от того из каких тканей они развиваются: если из эпителиальных (барьерных) — то это раки, если из соединительных тканей (мягких тканей и костей) – саркомы, если из лимфоидных (иммунных) – лимфомы/лейкозы. От того насколько правильно верифицирована опухоль (определен ее тип, степень злокачественности и другие характеристики) зависит правильность и эффективность лечения. Важную роль в этом играют гистологические исследования.
О том, как проходят гистологические исследования, какие задачи кроме диагностических они позволяют решать, что влияет на сроки их выполнения рассказывает заведующая патологоанатомическим отделением с прозектурой НМИЦ онкологии им. Н.Н. Петрова, к.м.н. Анна Сергеевна Артемьева.
Что служит материалом для патоморфологических (гистологических) исследований?
Процесс получения фрагмента ткани (биоптата) — биопсия – это несколько разных способов забора материала для гистологического исследования.
Биопсию внутренних органов делают под УЗИ-навигацией, либо с помощью хирургического вмешательства.
Как обрабатывают эти материалы для проведения гистологического исследования?
1 Этап. Фиксация — «консервирование» биоптата в формалине — специальном химическом растворе, который предотвращает гниение, позволяет сохранить структуры ткани.
Фиксация биоптата может занимать от 6 до 24 часов – в зависимости от его вида и размера.
Операционный материал фиксируется дольше, в несколько этапов. Сначала предварительная фиксация, которая занимает примерно 12 часов. Затем вырезка нужных фрагментов и повторная фиксация еще 24 часа.
Соотношение объема материала к объему формалина должно быть 1:20.
2 Этап. Процессинг — процесс обезвоживания, обезжиривания и пропитки материала парафином. Автомат перемещает кусочек материала из раствора в раствор.
В качестве растворов применяются: абсолютированный изопропиловый спирт (6-8 смен), ксилол (2 смены), расплавленный парафин (2 смены).
Программа разнится для «жирного» материала (к которым относятся, например, ткани молочной железы) и «нежирного» – 36 и 24 часа соответственно.
Процесс получения парафиновых блоков.
3 Этап. Изготовление парафинового блока. Кусок материала помещается в форму с расплавленным парафином (уже другим нежели во время процессинга – с более высокой температурой плавления) и охлаждается. Выполняется вручную, сложно ускорить.
4 Этап. Изготовление срезов. Толщина образца — кусочка ткани, залитого в парафин – 1-3 мм. Толщина каждого среза 4-5 мкм (0,004-0,005 мм). Выполняет лаборант с использованием специального инструмента – микротома.
Срезы монтируются на стекла и должны высохнуть.
Несмотря на то, что часть материала теряется при выравнивании в микротоме, при должном профессионализме, из одного образца — материала от одной биопсии, операционного материала от одной опухоли, возможно изготовить около 100 стекол (микропрепаратов).
Для чего делаются срезы?
Срезы делаются для рутинной окраски гематоксилинном и эозином, иммуногистохимического исследования и других видов исследований.
Срезы для всех исследований используются одинаковые, различается окраска, могут отличаться стекла, на которые они монтируются, так для ИГХ и FISH нужны специальные адгезивные стекла или заряженные стекла.
Блоки и стекла способны храниться долгие годы и использоваться для проведения дополнительных гистологических исследований, пересмотров, а также в научных целях.
Архив гистологических материалов собирается в НМИЦ онкологии им. Н.Н. Петрова с 1927 года и содержит более 10 млн единиц хранения (микропрепараты — стекла, парафиновые блоки, архивные карточки, влажный архив).
Какие виды гистологических исследований наиболее информативны?
Что позволяют определить разные виды гистологических исследований
Гистологическое исследование – что это такое?
Позволяет верифицировать опухоль – то есть определить из каких клеток она состоит (из какой ткани она развивается), степень ее дифференцировки (зрелости).
Рутинная окраска, выполняющаяся при гистологическом исследовании, позволяет выявить патологический процесс в анализируемом материале (биоптате, операционном материале):
Также, в большинстве случаев, благодаря рутинной окраске, можно определить степень злокачественности опухоли и, если она достаточно зрелая, то какова ее природа.
Окрашенные срезы под микроскопом
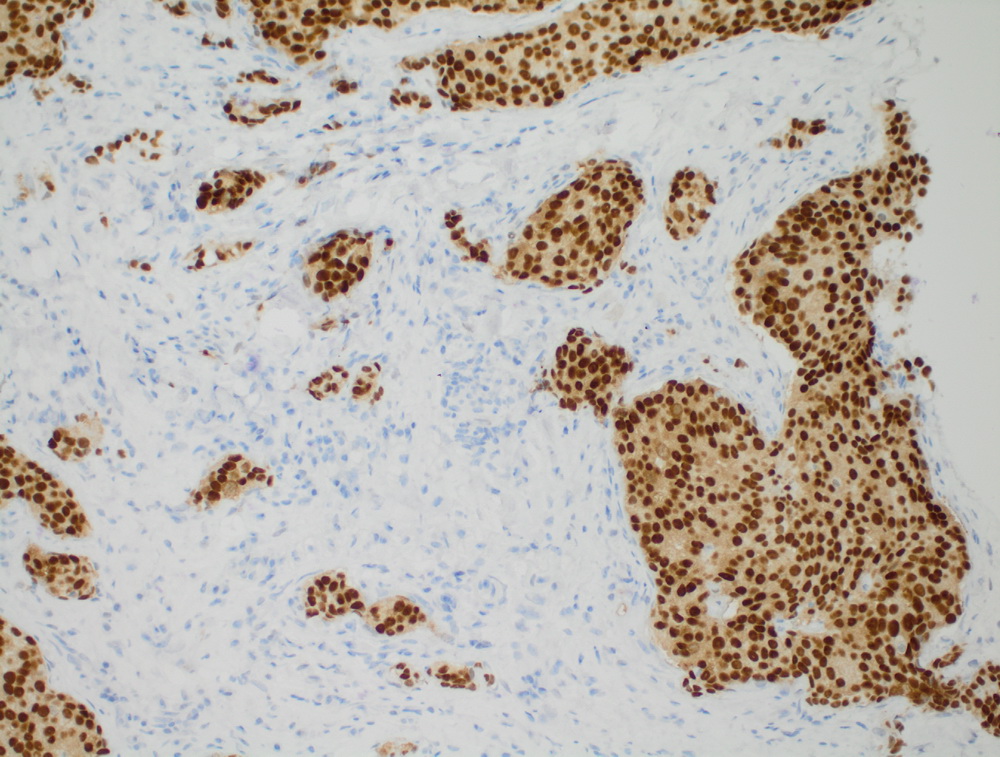 |
Инвазивный протоковый рак er 100%.
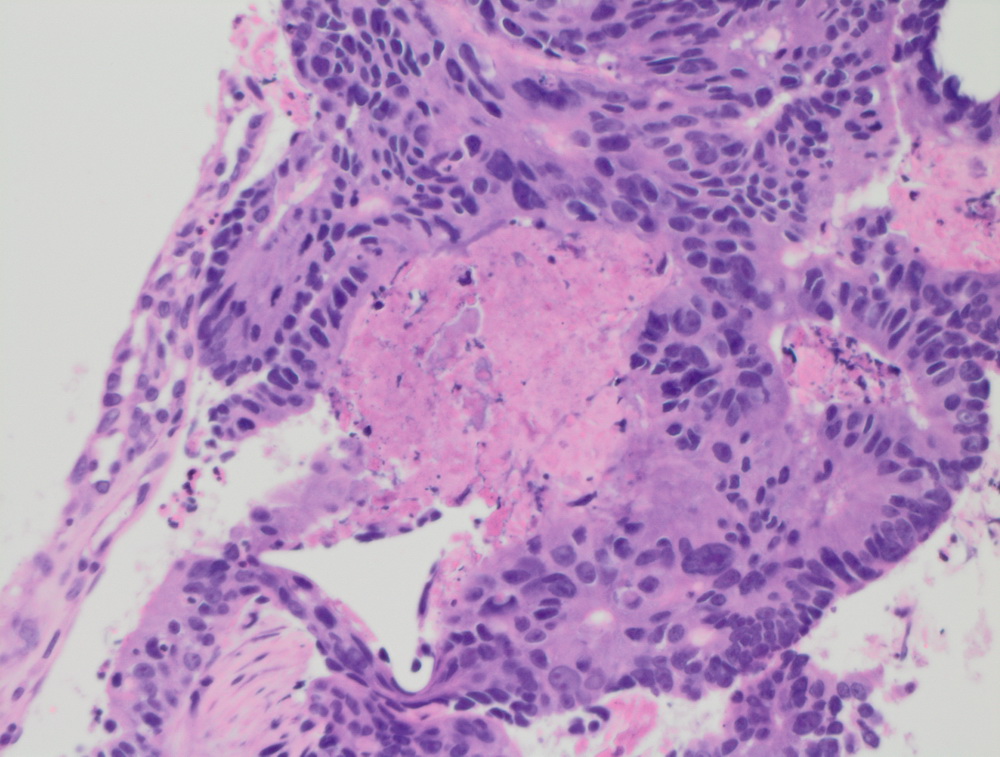
Карцинома сигмовидной кишки.
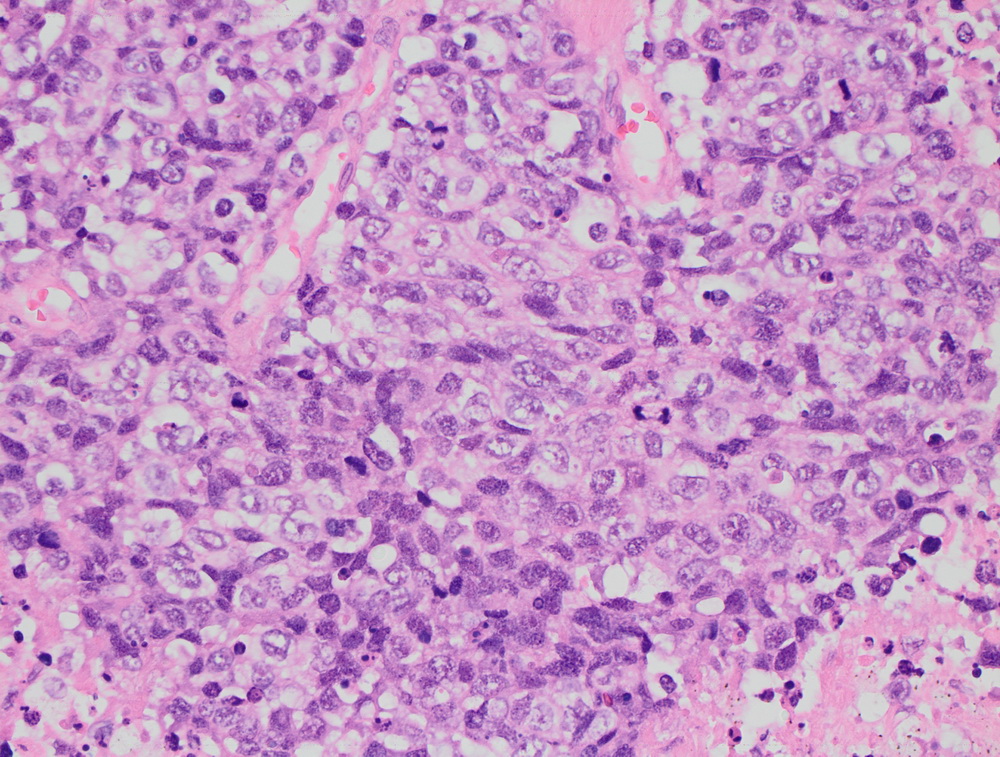
Крупноклеточная нейроэндокринная опухоль.
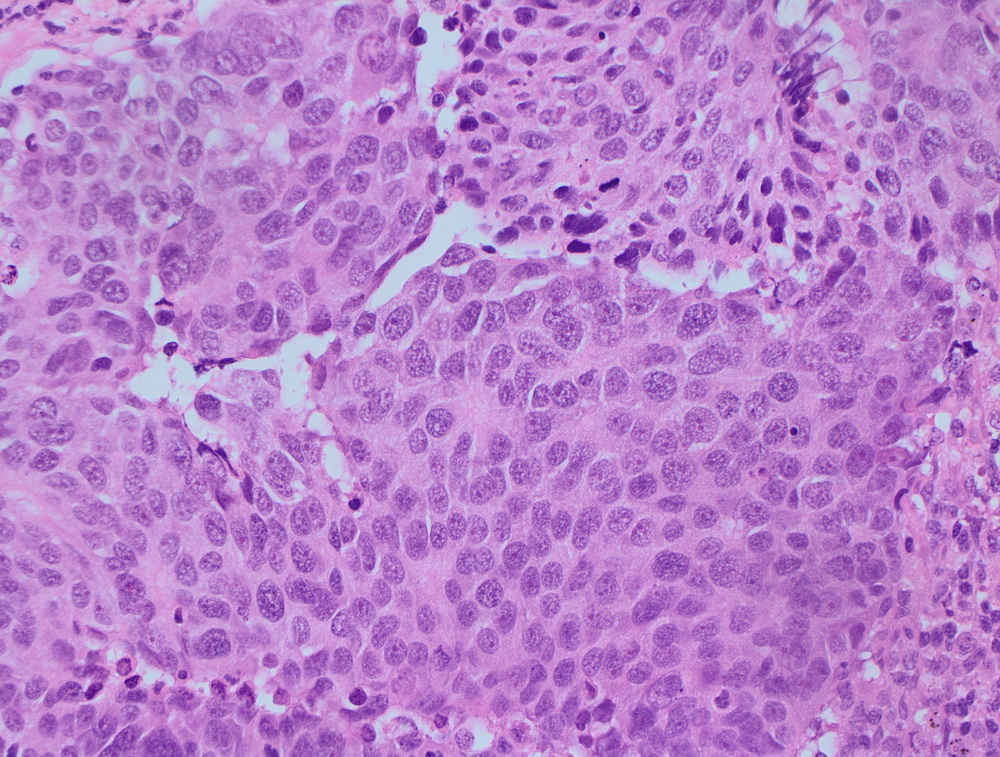
МТС крупноклеточной нейроэндокринной опухоли.
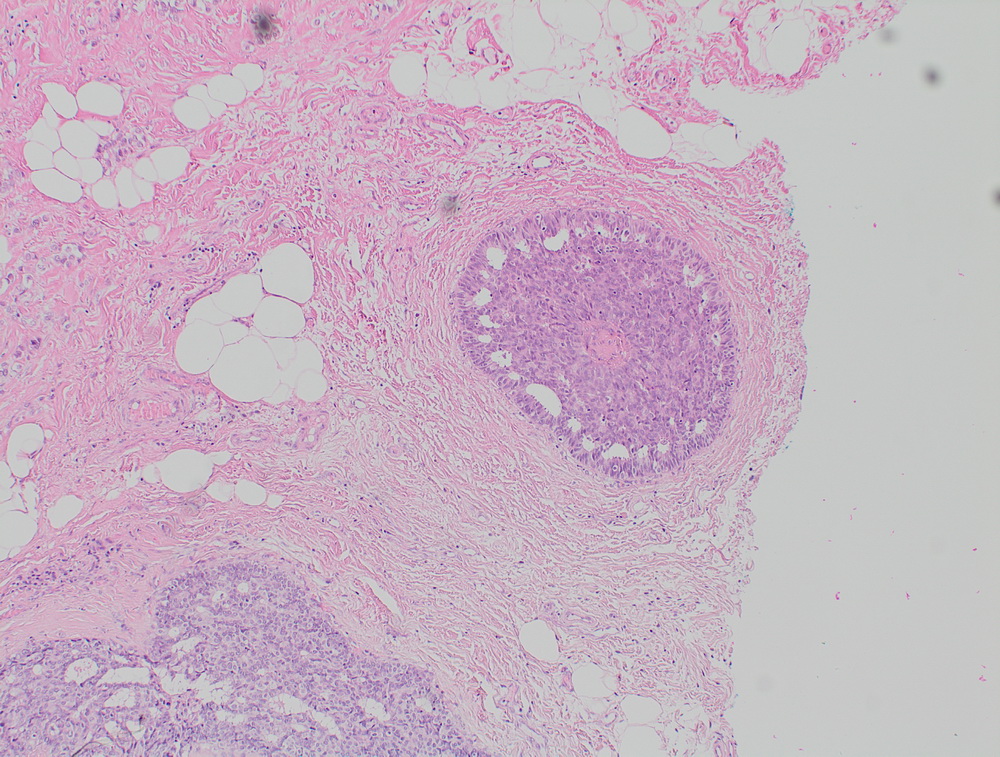
Неспецифический рак молочной железы. Участок in situ карциномы внутри протока, криброзного типа.
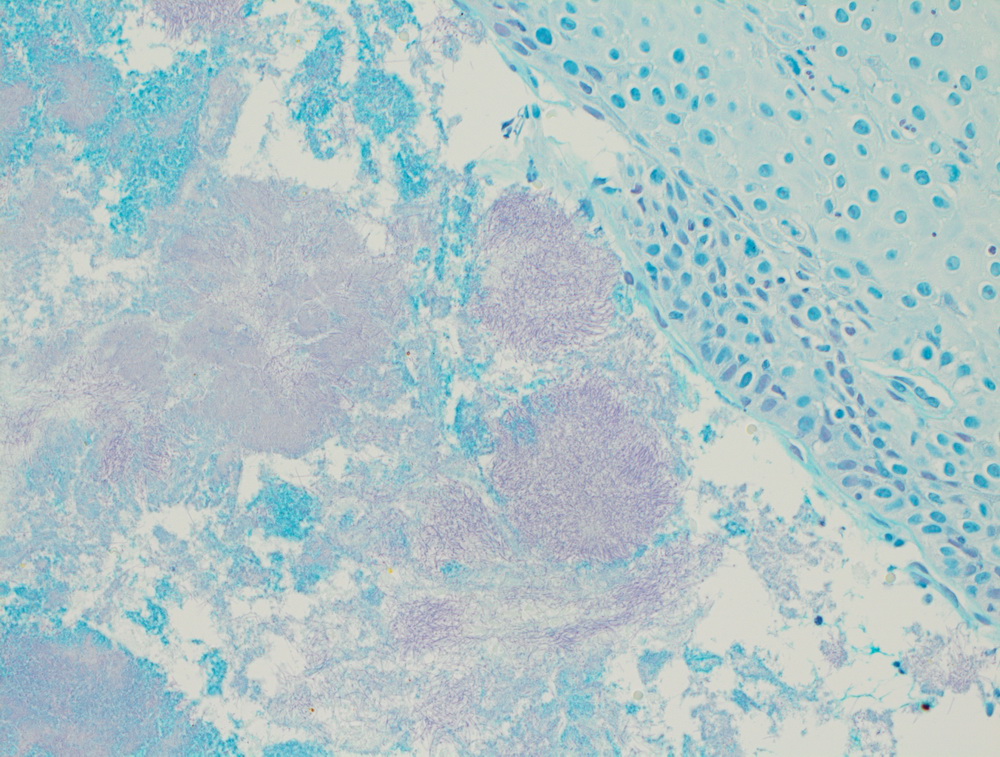
Низкодифферинцированный рак пищевода.
При гистологическом исследовании биоптата и операционного материала можно оценить распространенность: размер опухоли и прорастание в окружающие ткани, насколько затронуты лимфоузлы и есть ли метастазы в отдаленные органы (если эти все структуры присланы для гистологического исследования). При консультации готовых микропрепаратов – стекол, это, как правило, невозможно, если опухоль больше размеров гистологической кассеты или рассечена предыдущим исследователем и не предоставлены данные макроскопического исследования.
Во время гистологического исследования изучаются все стекла от одного образца – материала, полученного от одного вмешательства — одной операции или одной биопсии, вне зависимости от их количества, это считается одной консультацией.
Сроки выполнения гистологического исследования зависят от количества микропрепаратов и от категории сложности того процесса, который в них обнаруживается, сроки могут удлиняться, особенно при необходимости использования дополнительных методов исследования и анализа дополнительных сведений. На сроки выполнения гистологического исследования влияет полнота предоставленной пациентом клинической информации, в том числе данных уже проведенных исследований.
Иммуногистохимия (ИГХ)
Сложное многоэтапное исследование, выполняется после гистологического исследования на том же материале. Опухолевые срезы окрашиваются антителами, которые способны связываться антигенами (белками), которые несут опухолевые клетки. Разные опухолевые клетки несут разные антигены, к каждому из которых подобно ключа к замку подходит антитело.
Один из этапов ИГХ
ИГХ исследование — это комбинаторика. 100% специфичных и чувствительных к какой-то опухоли маркеров не существует, но есть набор антигенов, которые в определенном типе опухоль должны быть и набор тех, которых там быть не должно, таким образом ИГХ-панель строится так чтобы включать несколько антител, которые должны быть позитивны и несколько, которые должны быть негативны. Для разных опухолей различаются эти наборы позитивных/негативных маркеров.
При проведении прогностической ИГХ – выявлении маркеров чувствительности к терапии определяется набор таких маркеров для конкретных опухолей, например, рака молочной железы: рецепторы стероидных гормонов (эстроген, прогестерон), рецептор эпидермального фактора роста (HER2) и индекс пролиферативной активности Ki67 (скорости деления клеток).
Стекла окрашиваются последовательно — различными антителами красятся наборы маркеров в несколько этапов, процесс окраски стекол одним антителом занимает 48 часов.
Таким образом, каждое антитело наносится на отдельный срез ткани, монтированный на отдельное стекло, как правило с соответствующим внешним контролем, количество реакций (используемых антител) и этапов окраски может существенно варьировать в зависимости от конкретной диагностической ситуации, все зависит от индивидуальных особенностей опухоли. Проводится такое количество окрасок, которое необходимо для того, чтобы выявить наиболее характерный для определенной опухоли набор позитивных и негативных маркеров.
Кому-то для этого будет достаточно 5 антител, а кому-то необходимо сделать 20 окрасок и более. Максимальное количество окрасок, которое нам приходилось делать – 212.
Поэтому точные сроки и стоимость этого исследования невозможно определить заранее. Разные по течению и прогнозу опухоли могут быть очень похожи друг на друга, только минимальные различия в окрашивании, с учетом клинических данных и данных других методов обследования, могут позволить установить верный диагноз.
Есть целый ряд доброкачественных опухолей, симулирующих злокачественные, в том числе высокоагрессивные, а некоторые злокачественные высоко дифференцированные опухоли трудно отличить от воспалительных и реактивных процессов. В таких ситуациях только опыт и квалификация патоморфолога, анализ всего комплекса доступной информации (снимки КТ, МРТ, рентген, протокол операции, и др.) позволяют поставить диагноз.
В грамотной интерпретации результатов ИГХ очень важна роль эксперта, ведь те случаи, с которыми приходится работать, в большинстве своем, сложные. Практически не существует антител, которые могут выступать в качестве 100%-х маркеров той или иной опухоли, врачу всегда приходится взвешивать различные вероятности.
Что определяется с помощью ИГХ?
Иммуногистохимия позволяет оценить потенциальный темп роста опухоли, ответ на химио-, таргетную, гормональную терапию.
Флуоресцентная гибридизация in situ (FISH-тест)
Это метод молекулярно-генетической диагностики в ткани.
FISH проводится в срезе ткани и позволяет привязать генетическую перестройку к конкретной опухолевой клетке.
В этом тесте также используются специальные красители, которые связываются только с определенными участками хромосом. Их называют зондами, которые могут быть помечены флуоресцентным или хромогенным красителем, визуализирующимися при помощи флуоресцентного или светового микроскопа.
Технические операции по подготовке гистологических стекол к этому исследованию занимает 2 рабочих дня.
Анализ препарата с помощью многоголового микроскопа.
Полученные микропрепараты очень чувствительны к внешней среде – они могут выцвести со временем, чтобы избежать потерь информации все FISH-препараты сканируются, создается их цифровая копия, которая доступна для внешнего пересмотра. Специалисты просматривают флуоресцирующий материал в темном поле, в анализе препарата принимают участие как минимум 2 специалиста. При необходимости используется и цифровой анализ.
Что определяется с помощью FISH-теста?
FISH-тест позволят диагностировать некоторые виды опухолей, определяет целесообразность использования некоторых химиотерапевтических препаратов.
Проведение гистологического исследования, и в первую очередь FISH-теста — это экспертная работа, которая зависит от квалификации специалиста. Очень многие мутации, которые выявляются в опухолях, не всегда являются метками опухолей, они могут находиться и в доброкачественных образованиях или нормальных тканях.
За год патологоанатомическое отделение НМИЦ онкологии имени Н.Н. Петрова выполняет около 20000 гистологических исследований (пациентов), из них около 5000 консультативных случаев (пересмотров), более 30000 ИГХ исследований, а также участвует в программе внешнего контроля качества ИГХ исследований NordIQ.
Специалисты отделения обладают огромным опытом проведения гистологических исследований и экспертными компетенциями.
Скорость выполнения гистологических исследований и адекватность гистологического заключения зависят от ряда факторов:
После выполнения гистологического исследования пациент получает гистологическое заключение/протокол исследования гистологического материала.
Расшифровка гистологического исследования: на что обратить внимание?
Гистологическое заключение включает в себя несколько рубрик (полей):
Макроскопическое описание
Заполняется как для биоптатов — не обязательно, так и для операционного материала, для которого имеет крайне важное значение в ряде случаев.
Микроскопическое описание
Описание изменений на микроскопическом уровне, не обязательно к заполнению, так как вся необходимая информация может быть отражена в поле «заключение».
Результаты иммуногистохимического исследования
В этом поле описано какие антитела использовались в данном случае и каков результат окрашивания: наличие окрашивание или его отсутствие, локализация в клетке при необходимости, а также процент позитивных клеток и интенсивность реакции, когда это имеет значение.
Патологоанатомическое заключение
Содержит нозологическую/классификационную единицу, если ее возможно установить по исследованному материалу, то есть дает ответы на вопросы:
Также приводятся все необходимые прогностические данные: степень дифференцировки, параметры, влияющие на стадию, состояние краев резекции, если возможно их оценить и т.п.
Дополнительные замечания и рекомендации
Поле может содержать комментарии, относительно возможного направления дальнейшего обследования, вероятности того или иного диагноза, необходимости ознакомиться с теми или иными клиническими данными и др.
Мы не рекомендуем пациентам самостоятельно заниматься расшифровкой показателей гистологического исследования, используя информацию, полученную на различных Интернет-сайтах и форумах пациентов, так как на интерпретацию данных влияет большое количество факторов, в том числе, возраст пациента, данные других исследований и др.
Расшифровкой исследования может заниматься только специалист – врач онколог по профилю заболевания!
Авторская публикация:
АРТЕМЬЕВА АННА СЕРГЕЕВНА
заведующий патологоанатомического отделения с прозектурой ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, кандидат медицинских наук
ГЛАВА 2. Материал и методики исследования
ДИССЕРТАЦИЯ на тему «Диагностическое и прогностическое значение морфометрических признаков при параназальных синуитах».
– Самара, 2004.
Введение
Глава 1. Обзор литературы
Глава 2. Материал и методики исследования
Глава 3. Разработка математической модели определения склонности к параназальным синуитам на основе статистических методов
Глава 4. Применение метода определения предрасположенности к параназальному синуиту по антропометрическим признакам
Глава 5. Патоморфологическое обоснование метода определения склонности к параназальным синуитам по антропометрическим данным
Заключение
Выводы
Практические рекомендации
Список литературы
Глава посвящена описанию качественных и количественных характеристик обследованных групп больных и здоровых. Представлена методика антропометрических измерений и использовавшийся инструментарий. В помощь текстовому материалу приведены необходимые табличные данные и иллюстрации. Перечислены методы клинического обследования больных. Описаны методики забора и приготовления гистологических препаратов послеоперационного и трупного материалов. Приведены методы статистического исследования, использованные в работе.
2.1. Материал исследования.
В период с 1999 по 2002 гг. нами было обследовано 148 человек. У 24 женщин и 50 мужчин диагностирован параназальный синуит. Столько же женщин и мужчин, не имеющих этого заболевания, были включены для исследования в качестве групп контроля. Обследование больных и здоровых проводилось на кафедре оториноларингологии имени академика И.Б. Солдатова Самарского государственного медицинского университета.
Лица, поступившие на лечение в клинику болезней уха, носа и горла СамГМУ в плановом порядке, для оказания экстренной помощи, а также, обследованные амбулаторно, у которых был диагностирован параназальный синуит, включались в женские и мужские группы больных. Пациенты, имеющие выраженную аллергическую предрасположенность, сахарный диабет, грубые посттравматические и послеоперационные деформации, врожденные аномалии лицевой области, а также больные, у которых диагностирован одонтогенный гайморит, в исследование не вошли в связи с тем, что перечисленные патологические состояния являются фактором, значительно влияющим на исход исследования.
Распределение больных параназальным синуитом по формам в группах женщин и мужчин, представлено в таблицах 1.1 и 1.2.
Распределение женщин, страдающих синуитом, по форме воспаления, локализации и варианту клинического течения.
Клинический вариант процесса
Двуст. хронический катаральный
Двуст. острый гнойный
Двуст. хронический гнойный
Двуст. хронический полипозно-гнойный
Верхнечелюстные и решетчатые
Верхнечелюстные,решетчатые и лобные
Решетчатые и лобные
Все околоносовые пазухи
Распределение мужчин, страдающих синуитом, по форме воспаления, локализации и варианту клинического течения
Клинический вариант процесса
Двуст. хронический катаральный
Двуст. острый гнойный
Двуст. хронический гнойный
Двуст. хронический полипозно-гнойный
Верхнечелюстные и решетчатые
Верхнечелюстные,решетчатые и лобные
Решетчатые и лобные
Все околоносовые пазухи
Для определения патоморфологических отличий в слизистой оболочке околоносовых пазух у антропометрически различных типов лиц обследовано 10 трупов мужчин, в возрасте от 42 до 45 лет, скоропостижно скончавшихся. У каждого из них взяты участки слизистой оболочки околоносовых пазух не позднее 24 часов после смерти для исключения в ней посмертных изменений, которые наступают через 24-48 часов.
Антропометрическое исследование секционного материала с последующим забором слизистой оболочки производилось в отделе экспертизы трупов Бюро судебно-медицинской экспертизы департамента здравоохранения администрации Самарской области (начальник Ардашкин А.П.).
Гистологическое исследование участков слизистой оболочки полости носа и околоносовых пазух, удаленных при хирургических вмешательствах у обследованных нами больных, а также участки слизистой оболочки околоносовых пазух, взятые во время вскрытия трупов, проведено в отделении морфологии Научно – исследовательского центра СамГМУ(директор Волова Л.Т.).
2.2. Методика антропометрического исследования.
Для нахождения факторных размеров и разработки математической модели исследованию антропометрических характеристик было подвергнуты 148 человек и 10 человеческих трупов мужчин европеоидной расы в возрасте от 18 до 50 лет. Для апробации методики было обследовано еще 42 человека. По данным литературы (Герасимов М.М. 1955), в этом возрастном промежутке, костные ориентиры лица и головы, а также толщина мягких тканей над ними неизменны.
Для выявления антропометрических признаков, связанных с параназальным синуитом, нами была разработана программа морфометрических исследований, которая включала в себя измерения лицевого и мозгового отделов головы, длины и веса тела. Измерения проводились с помощью циркулей и линеек с ценой деления 1 мм, мягкой миллиметровой ленты с точностью измерения до 1 мм, станкового ростомера, рычаговых десятичных (медицинских) весов.
Строение носа и околоносовых пазух в значительной степени характеризует ансамбль лица, поэтому антропометрическое исследование было акцентировано на изучении лицевых размеров. Отправные точки измерения фиксировались в соответствии с нашей программой по легко различимым элементам внешнего строения. Выступы костей, границы участков кожи, покрытых волосами, слизистых оболочек, максимально выступающие и наиболее глубокие элементы областей лица, углы глаз, рта, максимальные и минимальные сечения ноздрей, точки, находимые по пересечению основных плоскостей и линий с анатомическими образованиями головы, — это те ориентиры, по которым была разработана программа наших измерений.
В отечественной и зарубежной литературе встречаются различные названия одних и тех же антропометрических точек и некоторые разногласия в их нахождении. Местоположение точки, определяемое на мацерированном черепе, не всегда возможно найти на голове живого человека. Поэтому мы решили более подробно остановиться на антропометрических точках головы, расстояния между которыми представляли изучаемые нами размеры (таб. 1.3).
Размеры, определяемые антропометрическими точками головы, вошедшие в программу кефалометрического исследования
Результаты измерений фиксировались в специально разработанном нами бланке. На каждого обследованного кроме антропометрических характеристик в бланке отмечалась следующая информация: порядковый номер, фамилия, имя, отчество, пол, возраст, национальность, рост, вес, цвет глаз и волос, вредные привычки.
Проводя лечение больных, мы вносили в бланк исследования такие параметры, как частота обращаемости по поводу параназального синуита, форма наружного носа, клиническая оценка состояния полости носа, диагноз, результаты рентгенологического исследования и дополнительные сведения.
Рисунок 1.1 Определяемые точки на голове (фас)
Рисунок 1.2 Определяемые точки на голове (профиль)
2.3 Методы клинического исследования.
В оценке диагностико-прогностического значения морфометрических признаков при параназальных синуитах особое внимание уделялось методам клинического исследования, так как именно они определяют значимость антропометрических характеристик в диагностике и прогнозе данной патологии. Поэтому в программу клинического обследования включены методы, позволяющие диагностировать синуит, его форму, вариант клинического течения. Методы, являющиеся малоинформативными или дублирующими, излишне расширяющие программу обследования больного в исследовании не использовались. Эти методы и будут определяющими значимость антропометрических данных при параназальных синуитах.
Клиническое обследование больных состояло из выяснения жалоб и анамнеза заболевания, наружного и эндоскопического исследования ЛОР-органов, особое внимание уделялось пальпации, риноскопии (передней и задней), исследованию дыхательной функции носа, рентгенологическому исследованию носа и околоносовых пазух, выявлению сопутствующей патологии. При необходимости больным выполнялась компьютерная томография носа и околоносовых пазух, пункционный метод исследования околоносовых пазух. При подозрении на одонтогенную природу синуита больные направлялись на консультацию к стоматологу.
Наиболее частыми жалобами были: головная или лицевая боль (боль в проекции околоносовых пазух), гнойные выделения из полости носа и носоглотки, нарушение дыхания через нос, снижение обоняния, повышение температуры тела, общая слабость. Реже больные жаловались на неприятный запах из полости носа, нарушение вкуса, болезненность в области регионарных лимфатических узлов.
При изучении анамнеза заболевания выясняли частоту обращаемости по поводу данного заболевания, наличие травм лица, использованные ранее методы диагностики и лечения; уточняли аллергологический статус, сопутствующую патологию. Особое внимание обращали на наследственную предрасположенность к параназальному синуиту. Часто мы сталкивались с ситуацией, когда при внешней схожести родителя и ребенка у обоих диагностировались хронические формы синуита. При наружном осмотре носа нас интересовали отклонения от обычной формы, профиль. Передняя риноскопия проводилась традиционно с помощью носового зеркала. Обращалось внимание на цвет и блеск слизистой оболочки, величину носовых раковин, положение и форму перегородки носа, наличие патологического содержимого в носовых ходах. Проводилась анемизация слизистой оболочки полости носа с использованием 0,1% раствора нафтизина для дифференциальной диагностики хронического гипертрофического ринита от других его форм. При задней риноскопии оценивали состояние свода носоглотки; глоточных отверстий слуховых труб, хоан, задних отделов носовых раковин и перегородки носа. Исследование дыхательной функции проводили по В.И. Воячеку.
Всем 74 больным проведено рентгенологическое исследование носа и околоносовых пазух. Снимки выполнялись в задне-передней проекции при носоподбородочном положении головы больного. На таких рентгенограммах хорошо определяются края грушевидного синуса, перегородка носа, лобные и верхнечелюстные пазухи, клетки решетчатого лабиринта. При патологии можно видеть горизонтальный уровень жидкости, патогномоничный для острого и хронического синуита (Шеврыгин Б.В., 1998). Клиновидные пазухи при таком положении головы почти неразличимы. При подозрении на сфеноидит выполнялся прицельный боковой снимок области турецкого седла.
При необходимости детального исследования верхнечелюстных пазух, выполнялась контрастная рентгенография (гайморограмма). В полость верхнечелюстной в зависимости от вместитнимка пазухи через пункционную иглу вводили урографин от 15 до 30 мл до ее заполнения, вытеснения воздуха и эксудата. Контуры затемнения позволяли судить о состоянии внутренней поверхности полости пазухи.
При подозрении на опухолевый процесс, внутриглазничные и внутричерепные осложнения проводилась компьютерная томография околоносовых пазух. В некоторых случаях применялся магнитнорезонансный метод исследования.
Проведено видеоэндоскопическое исследование полости носа у 10-ти больных с помощью жесткого эндоскопа (фирма производитель Карл Шторц) диаметром 4 мм, оснащенного цифровой видеокамерой, изображение с которой поступало на монитор. Осмотр проводился в положении больного лежа на спине. Анестезия достигалась аппликацией 10% раствором лидокаина. Поочередно осматривались передние, средние и задние отделы полости носа. Особое внимание обращалось на состояние средней носовой раковины, определялся вариант ее строения (содержит ли она ячейки решетчатого лабиринта или нет), на взаиморасположение средней носовой раковины, перегородки носа и латеральной стенки полости носа. Отдельно описывались структуры среднего носового хода – крючковидный отросток, выраженность bulla ethmoidalis, доступность осмотру выводных отверстий передних и средних ячеек лабиринта, сравнивалась ширина среднего носового хода на уровне его начала, середины и конца. Оценивались также верхние отделы полости носа, доступность осмотру верхней носовой раковины и области верхнего носового хода. Описанию подвергались слизистая оболочка полости носа, наличие в ней и в носовых ходах патологических образований и отделяемого.
Все отклонения от нормы, найденные при выполнении видеоэндоскопии, фиксировались на магнитную ленту и, впоследствии, переводились в компьютерный формат.
Во всех случаях использовался пункционный метод исследования верхнечелюстных пазух и в некоторых случаях — передних клеток решетчатого лабиринта, лобных пазух.
Перед пункцией околоносовых пазух проводилась анемизация слизистой оболочки полости носа 0,1% раствором нафтизина (особенно тщательно область выводных отверстий), анестезия места предполагаемого прокола (аппликационная при пункциях верхнечелюстных пазух, решетчатого лабиринта и инфильтрационная в случаях трепанопункций).
Пункции верхнечелюстных пазух выполнялись иглой Куликовского интраназальным подходом через нижний носовой ход, передних решетчатого лабиринта — через средний носовой ход.
Трепанопункция лобной пазухи осуществлялась экстраназальным подходом через переднюю стенку прибором отечественного производства. Выбор оптимального места для пункции проводился после рентгенотопографической разметки лобной области с помощью кусочка свинца в месте предполагаемой трепанации (Шнейдер Б.М., 1969). Показаниями для пункции лобной пазухи являлись – наличие в ней горизонтального уровня жидкости в лобной пазухе, отсутствие оттока даже после анемизации устья носо-лобного канала, боль в проекции лобных пазух.
Диагностическая пункция выполняла функцию и лечебную, так как после эвакуации содержимого, пазуха промывалась раствором антисептика, при необходимости через пункционную иглу вводился антибиотик.
Бактериологическое исследование полученного пунктата показало, что в наших случаях исследования специфичности возбудителя нет. Поэтому антибактериальная терапия проводилась антибиотиками широкого спектра действия.
После проведенного курса лечения выполнялась контрольная рентгенография носа и околоносовых пазух. Результаты клинического обследования вносились в бланки вместе с результатами антропометрического исследования.
2.4. Методы морфологических исследований.
Для апробации предлагаемой методики определения склонности к параназальным синуитам по антропометрическим данным нами проведено патоморфологическое исследование участков слизистой оболочки околоносовых пазух, взятых у 2-х антропометрически разных групп трупов мужчин, время с момента смерти которых не превышало 24–х часов. Средний возраст исследуемых 42 года. Причиной смерти, по предварительной оценке суд. мед экспертов Самарского областного Бюро СМЭ, явилась острая сердечно — сосудистая недостаточность.
Первая группа исследуемых состояла из 10 трупов, не имеющих антропометрических признаков предрасположенности к воспалительным заболеваниям околоносовых пазух, т. е. размеры лица, соответствовали таковым у здоровых людей. Вторая группа включала в себя 10 типов лиц антропометрически склонных к параназальным синуитам.
После предварительного наружного и эндоскопического осмотра носа и носоглотки в обе группы были включены трупы, не имеющие признаков, влияющих на исход исследования (кроме антропометрических), так называемых вмешивающихся факторов: значительные деформации перегородки носа, кисты околоносовых пазух, гипертрофия носовых раковин, полипы носа, грубая патология зубочелюстного аппарата.
Забор слизистой оболочки параназальных синусов осуществлялся с помощью долот, костных щипцов и хирургического пинцета:
Препарированные участки слизистой оболочки тщательно расправлялись на парафине в чашках Петри и закреплялись с помощью игл на свою естественную площадь для предотвращения сморщивания их во время фиксации в 10% растворе формалина.
После фиксации и стандартной проводки по спиртам возрастающей концентрации срезы окрашивали гематоксилином, эозином и пикрофуксином по ван — Гизон. Полученные препараты регистрировались по номеру забора и пазухи, из которой был взят материал.
В гистологическом исследовании основное внимание уделялось обнаружению признаков изменений слизистой оболочки вследствие прижизненно перенесенных длительно текущих параназальных синуитов. Микроскопическая картина фиксировалась с помощью микроскопа Nikon Alphaphot-2 YS2-H и видеокамеры KCC-31 OPD в цифровом формате. На фотографии представлена аппаратура.
Рисунок 4. 1. Микроскоп. 2. Цифровая камера. 3. Монитор
После ручной фокусировки на микроскопе и автоматической настройки изображения на мониторе, участков препарата, полученные снимки сохранялись в памяти персонального компьютера. Для количественной оценки морфологических структур слизистой оболочки околоносовых пазух использовалась программа «Видео Тест – морфо» (ВТ-М). На рисунке 1.5 представлена экранная форма полученного изображения препарата.
Рис.1.5 Вид препарата на мониторе персонального компьютера
Учитывали следующие морфологические характеристики препарата: относительную площадь склероза, толщину сосудистой стенки, относительное количество склерозированных артериол, соотношение просвета артерий и вен, толщину эпителиального слоя и относительную площадь участков атрофии эпителия, а также толщину слизистой оболочки.
Достоверность оценки изменений слизистой оболочки достигалась 16 – кратным выбором случайных полей зрения по каждому препарату и усреднением полученных результатов.
Результаты антропометрического и гистологического исследований фиксировались по каждому случаю вскрытия трупа и вносились в общую базу данных ПК в системе XL.
2.5. Статистический метод исследования.
Математический анализ результатов исследования проводился на персональном компьютере с использованием программы STATISTIKA (фирма производитель StatSoft Inc, USA). Для получения научных и практических выводов использованы методы медико-биологической статистики, позволяющие математически описать данные исследования, определить зависимости и связи (их силу и направление); создать на основании надежных прогностических критериев математическую модель, описывающую наблюдаемые закономерности и позволяющую прогнозировать и диагностировать воспалительную патологию околоносовых пазух. Для количественного анализа деструктивных процессов в слизистой оболочке околоносовых пазух впервые применен информационно-термодинамический метод, позволяющий определить критическую поверхность пораженной ткани.
Для определения силы и направления связей между антропометрическими характеристиками и результатами клинического исследования у живых людей, а также между антропометрическими характеристиками и результатами патоморфологических исследований на операционном и трупном материале использован корреляционный анализ.
Значимость статистических межгрупповых различий (α) определяли сравнением критерия Стьюдента (t), определенного по каждому исследуемому признаку, с критическими значениями t
Применен регрессионный анализ для создания математической модели, позволяющей прогнозировать появление патологического процесса, а также определить уровень риска.
Использован информационно-термодинамический метод, позволяющий применять универсальный аппарат термодинамических методов с использованием условной энтропии (квазиэнтропии), для определения критической площади пораженной поверхности.
Более подробно мы остановимся на статистических методах, использованных в работе для анализа результатов антропометрического, морфологического и клинического исследования, в главе 3.







.jpg)
.jpg)





