Острый аппендицит
Острый аппендицит
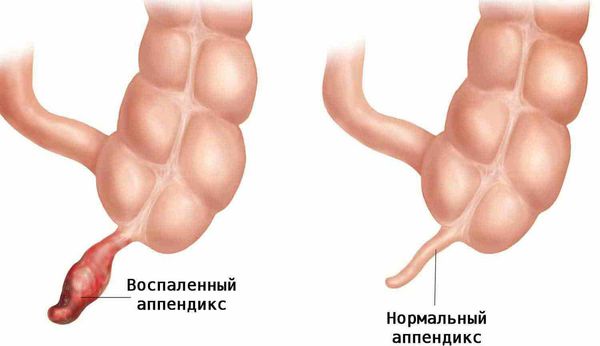
– воспаление червеобразного отростка слепой кишки.
Причины острого аппендицита
Воспаление в стенке аппендикса может быть вызвано разными причинами – закупорка просвета отростка каловыми массами (каловым камнем), острый тромбоз артерии червеобразного отростка (чаще встречается у пожилых пациентов), переход воспаления на червеобразный отросток от других гнойных процессов брюшной полости (вторичное воспаление).
Симптомы, диагностика острого аппендицита
Клиническая картина острого аппендицита разнообразна, по классическому варианту протекает не всегда. Заболевание обычно начинается с болей в правой подвздошной области (справа внизу живота). Довольно часто боли появляются сначала вверху живота или по всему животу, а позднее, через несколько часов локализуются в правой подвздошной области. Боль носит постоянный характер. Может усиливаться при ходьбе, кашле. Пациентов может беспокоить слабость, иногда бывает однократный жидкий стул. При тазовом расположении червеобразного отростка могут быть жалобы на учащенное мочеиспускание. Характерно повышение температуры тела – обычно до 37,5 – 38,5. В течение первых 1-2 суток общее состояние может особо не страдать, некоторые пациенты жалуются на умеренную слабость, сухость во рту.
При пальпации имеется болезненность в правой подвздошной области, положительные симптомы Щеткина, Ровзинга, Ситковского, Воскресенского. При забрюшинном (глубоком) расположении воспаленного аппендикса может быть положительным симптом Образцова.
В анализе крови обычно повышается число лейкоцитов.
Диагноз острого аппендицита
ставится на основании кинической картины. Дополнительные методы (УЗИ, рентген и др.) малоинформативны. В сомнительных случаях делают лапароскопию.
В своем развитии острый аппендицит претерпевает несколько стадий:
При отсутствии лечения исходов острого аппендицита может быть три:
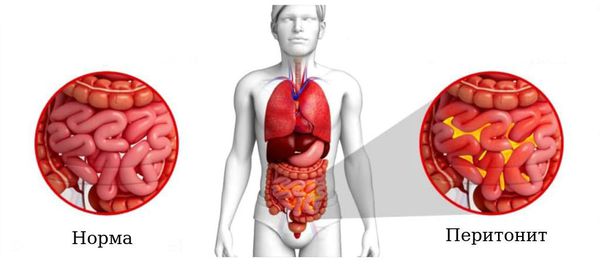
В некоторых случаях воспаление отграничивается и уходит в аппендикулярный инфильтрат – вокруг отростка спаиваются такни – петли кишок, большой сальник. В течение нескольких дней происходит абсцедирование инфильтрата, и он вскрывается в полость кишки (благоприятный исход) либо в брюшную полость – тогда развивается перитонит.
Лечение острого аппендицита
– только хирургическое. Операцию делают немедленно после установления диагноза острого аппендицита. Операцию делают под наркозом. Выполнение аппендэктомии под местной анестезией хотя и технически возможно, но довольно болезненно. Вмешательство проводят из небольшого разреза в правой подвздошной области либо видеолапароскопически. Сейчас хирурги в Москве все чаще выполняют лапароскопические операции. При аппендиците, осложненном диффузным перитонитом, операцию делают из большого срединного разреза.
После операции, при обычном течении послеоперационного периода, пациентов обычно выписывают на 7 – 10 сутки (после снятия швов). После выписки нахождение на листке нетрудоспособности 10 – 15 дней, ограничение подъема тяжестей до 5 кг – 1-4 месяца (в зависимости от способа вмешательства).
Хронический аппендицит
– состояние, при котором пациентов беспокоят периодические боли в животе, характерные для острого аппендицита, однако начавшееся в червеобразном отростке воспаление не переходит в стадию гнойного и купируется без хирургического вмешательства (это не исключает того, что при очередном обострении разовьется гнойный аппендицит). Диагноз хронического аппендицита ставят только после исключения всех заболеваний, которые могут дать похожую картину – синдром раздраженной кишки, колит, болезнь Крона и др. Лечение – хирургическое – отросток удаляют в плановом порядке.
Что такое аппендицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Свечкарь И. Ю., хирурга со стажем в 14 лет.
Определение болезни. Причины заболевания
Острый аппендицит (Appendicitis) — это быстро развивающееся воспаление червеобразного отростка слепой кишки (аппендикса).
В хирургии нет более известного заболевания, чем острый аппендицит, но эта «известность» не делает его простым в выявлении и лечении. Любой хирург, часто сталкивающийся в своей профессиональной деятельности с этим заболеванием, скажет, что установка диагноза острого аппендицита в каждом конкретном случае — задача нелёгкая, вариативная и основана прежде всего на опыте и интуиции врача.
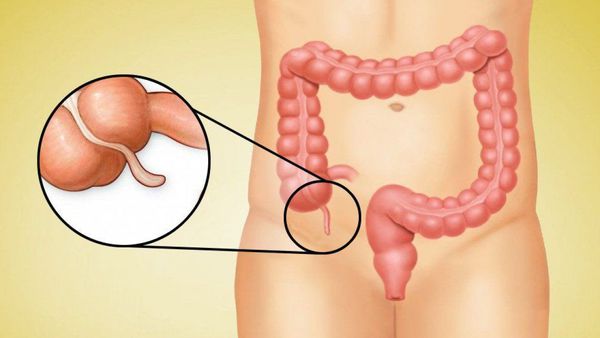
С какой стороны находится аппендикс
Червеобразный отросток, или аппендикс (лат. appendix), представляет собой трубчатую структуру длиной 4-10 см, диаметром 0,5-0,7 см, которая отходит от стенки слепой кишки и слепо заканчивается. Аппендикс расположен внизу живота, в правой части.
Роль аппендикса в организме
Менее столетия назад в научных кругах аппендикс считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой, так как воспаление аппендикса может произойти с любым человеком в любой момент. Развитие болезни возможно даже на фоне полного здоровья, что может разрушить все планы человека.
Возникает логичный и оправданный вопрос: если этот отросток не нужен, не лучше ли его удалять всем заранее в определённом возрасте, например в детстве. Нет, не лучше. Опыт профилактической плановой аппендэктомии (удаления аппендикса) военнослужащим нацистской Германии в 30-х годах XX века показал, что после этой операции люди чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом.
Эпидемиология
Причины аппендицита
Существует мнение, что частое употребление жареных подсолнечных семечек может вызвать аппендицит, однако нет данных, которые могут это подтвердить.
В детском возрасте причиной заболевания может стать наличие гельминтов в толстой кишке с проникновением их в аппендикс и нарушением эвакуации из последнего. [2]
Симптомы аппендицита
Характерные признаки аппендицита:
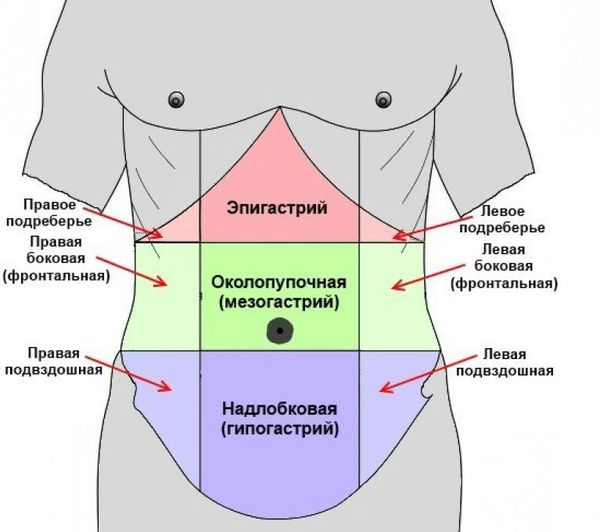
1. Боль. Самый главный, частый и важный симптом острого аппендицита. Чаще всего возникает в ночное время или ранним утром. В первые часы заболевания локализуется в эпигастральной области, то есть в верхней центральной части живота, под грудиной. Также могут быть нечётко выраженные боли по всему животу.
Сначала болезненные ощущения редко бывают интенсивными, могут носить спастический характер, на некоторое время стихать. Через 2-3 часа развивается так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области (правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком).
Вышеописанный характер боли возникает при типичном анатомическом расположении аппендикса.
Атипичные формы и симптомы
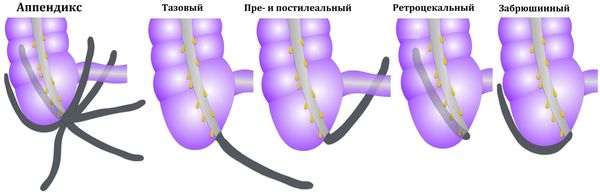
Возможны и другие варианты расположения аппендикса: под печенью, в малом тазу, позади слепой кишки, забрюшинно, а также в редких случаях — в левой нижней части брюшной полости при situs viscerum inversus (зеркальном расположении внутренних органов). В этих случаях боль может отмечаться соответственно в правом подреберье, правой поясничной области, над лобком, в правом бедре, в области заднего прохода или в левой половине живота. Атипичные формы составляют 5-8 % от всех случаев острого аппендицита.
Существует ряд симптомов, которые связаны с болью при аппендиците и названы в честь открывших их врачей:
Когда пациент попадает в больницу, дежурный хирург приёмного покоя обязательно выполняет некоторые из этих манипуляций, чтобы проверить наличие характерных для аппендицита болевых симптомов.
2.Тошнота и рвота. Возникают не всегда, примерно в 2/3 случаев. Обычно вскоре после появления первоначальных болей появляется тошнота, а затем и однократная или двухкратная рвота, которая редко бывает обильной. Рвота носит рефлекторный характер, она является результатом раздражения нервных окончаний брюшины в области развивающегося воспаления. Если не обратиться за помощью, через двое суток от момента начала заболевания рвота может возобновиться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
4. Нарушение стула. Нечасто, но может наблюдаться жидкий стул, 1-3 раза. Происходит при тазовом расположении аппендикса и прилежании его к прямой кишке или раздражении нервных окончаний тазовой брюшины.
5. Частое мочеиспускание. Этот симптом аппендицита чаще наблюдается у женщин, что связано или с вышеописанным раздражением тазовой брюшины, или с воздействием воспалённого аппендикса на мочевой пузырь или правый мочеточник при их близком расположении.
Почему может болеть с другой стороны
При остром аппендиците боль часто возникает и в других частях живота, что связано с распространением воспаления по брюшине. В начальных фазах развития острого аппендицита боль может «отдавать» в область над лобком и в промежность, иногда — в правое бедро. При атипичном забрюшинном расположении аппендикса боль может локализоваться в правой поясничной области. При развитии острого воспалительного процесса боль будет распространяться по всё большему числу областей.
Признаки аппендицита у женщин
Аппендицит у мужчин и женщин протекает практически одинаково.
Острый аппендицит у беременных
При беременности изменяется расположение органов брюшной полости — они оттесняются увеличивающейся маткой в стороны и кверху. Слепая кишка с аппендиксом также оттесняются кверху. Частота острого аппендицита у беременных и небеременных женщин одного возраста одинакова.
Но в случае возникновения острого аппендицита при беременности клиническая картина может быть нехарактерной — боль локализуется тем выше, чем больше срок беременности. Кроме того, многие беременные часто сталкиваются с тянущими неприятными ощущениями внизу живота, в поясничной области, с тошнотой и рвотой. Всё это может привести к тому, что острый аппендицит у них будет выявлен в более поздней фазе заболевания.
Оперативное лечение в первом и втором триместрах при неосложнённых формах — лапароскопическое. В третьем триместре чаще применяются открытые вмешательства, так как большая матка препятствует безопасному проведению лапароскопии. Очень важно не допустить развития перитонита, так как в этом случае повышается вероятность неблагоприятных последствий для матери и плода.
Острый аппендицит у ребёнка
Острый аппендицит чаще встречается у детей в возрасте 6-12 лет. Возможно, это связано с особенностями быстрого роста и физиологической перестройкой детского организма в данный период. Анатомической особенностью детей является то, что большой сальник у них менее развит и выполняет свою защитную функцию хуже, чем у взрослых. Поэтому распространение воспалительного процесса по брюшной полости происходит быстрее.
У детей симптомы острого аппендицита, как правило, ярко выражены и диагноз устанавливается при первом обращении к специалисту.
Патогенез аппендицита
Как развивается аппендицит
Воспаление в аппендиксе почти всегда начинается изнутри — со слизистой. В последующем оно распространяется на наружные слои. Порядок может быть нарушен в случае закупорки (тромбоза) аппендикулярного питающего кровеносного сосуда, в этом случае наступает гангрена (омертвление) всех слоёв органа.
Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определёнными видами бактерий со стороны просвета слепой кишки. В 90 % случаев источником острого воспаления служит анаэробная флора, для развития которой не требуется кислород, в остальных — аэробные микроорганизмы, которые нуждаются в кислороде, в том числе широко известная всем кишечная палочка.
Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) путей инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий низкая, такое возможно только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отёчных явлениях при воспалительных заболеваниях кишечника.
Классификация и стадии развития аппендицита
Формы острого типичного аппендицита:
К атипичным формам острого аппендицита относят варианты его расположения:
Осложнения аппендицита
При несвоевременном обращении за медицинской помощью или неправильном её оказании через 2-3 суток после начала заболевания могут развиваться жизнеугрожающие осложнения [2] [4] :
Диагностика аппендицита
Попытка самодиагностики и дальнейшего самолечения при остром аппендиците может быть опасной. При сохраняющихся более 1,5-2 часов болях в животе и наличии прочих перечисленных симптомов аппендицита лучшим решением будет обращение в приёмный покой клиники, имеющей лицензию на оказание соответствующей помощи. Как правило, это крупные государственные муниципальные клиники, в составе которых есть хирургические отделения (центральные районные, городские и краевые больницы). Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Диагностика при остром аппендиците основана на результатах проведения осмотра, общего анализа крови, УЗИ органов брюшной полости и КТ брюшной полости.
Осмотр и сбор анамнеза
Осмотр дежурного врача, сбор анамнеза у пациента подразумевают выяснение характерных особенностей и симптомов аппендицита, проведение термометрии, пальпации живота с выявлением зоны болезненности, выявление симптомов раздражения брюшины, проверку так называемых «аппендикулярных симптомов». Имеются клинические шкалы, которые по совокупности симптомов показывают вероятность наличия острого аппендицита. Например, в западных странах распространена шкала Alvarado.
Что может спросить врач:
Лабораторные анализы при апендиците
Общий анализ крови может выявить: повышение уровня лейкоцитов (в первые сутки до 11-15 тыс\мкл, в дальнейшем уровень может быть ещё выше); сдвиг лейкоцитарной формулы влево — феномен появления незрелых форм лейкоцитов; также может наблюдаться эозинофилия ( повышение числа эозинофилов ).
Инструментальная диагностика
УЗИ органов брюшной полости. Не обладает 100 % чувствительностью и специфичностью в диагностике острого аппендицита, но должно выполняться всегда при абдоминальном болевом синдроме неясного происхождения, чтобы отличить аппендицит от других заболеваний. Если УЗИ выполняет опытный специалист на аппаратуре высокого разрешения, информативность ультразвуковой диагностики острого аппендицита может достигать 90 %.
КТ брюшной полости. Применяется в сложных для диагностики случаях, в том числе при атипичных формах заболевания. Информативность достигает 95 %.
Можно ли сразу точно поставить диагноз
Даже при проведении всех обследований сомнения в правильном диагнозе могут остаться и у опытного врача. В таком случае показана госпитализация в хирургический стационар и выполнение диагностической лапароскопии под общим наркозом.
Как отличить аппендицит от других заболеваний
Ряд заболеваний имеет сходную с острым аппендицитом картину, например почечная колика, острый пиелонефрит, острый холецистит, острый панкреатит, язвенная болезнь, болезнь Крона, острый гастроэнтерит, апоплексия яичника, сальпингит и прочие. Чтобы отличить аппендицит от других заболеваний, проводят дифференциальную диагностику, в ходе которой сопоставляют характерные признаки. Для этого могут потребоваться дополнительные обследования: биохимический анализ крови, ЭГДС, УЗИ органов малого таза и почек, обзорная и экскреторная урография, осмотр гинеколога и уролога и др. [4] [5]
Лечение аппендицита
Первая помощь при развитии аппендицита
Специфическая первая помощь при аппендиците не требуется. При подозрении на аппендицит следует обратиться к врачу.
К какому врачу обращаться
Лечением аппендицита занимается хирург.
Показания для операции
Острый аппендицит без лечения чреват тяжелейшими последствиями, поэтому диагностированное воспаление аппендикса — достаточное показание для операции.
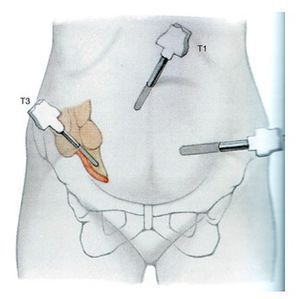
При установке диагноза «острый аппендицит» показано экстренное хирургическое вмешательство: удаление аппендикса, или аппендэктомия. Первые 24-48 часов от начала заболевания протекают, как правило, без развития осложнений, поэтому операция ограничивается только объёмом удаления аппендикса. Операция может быть выполнена путём разреза брюшной стенки в правой подвздошной области длиной 5-7 см (доступ по МакБурнею — Волковичу — Дьяконову).
Лапароскопия при аппендиците
В случае выявления распространённого гнойного перитонита, который развивается с 3-4 суток заболевания, операция производится уже в объёме большого разреза брюшной стенки — срединной лапаротомии. Это необходимо не только для удаления аппендикса, но и для полноценной санации брюшной полости.
При катаральной форме аппендицита назначение антибиотиков не обязательно. При флегмонозной и гангренозной форме и перитоните — обязательно назначение антибактериальных препаратов, начиная с момента проведения операции. Также из зоны вмешательства производится бактериологический посев для возможной дальнейшей коррекции терапии.
При выявлении аппендикулярного инфильтрата немедленная аппендэктомия не показана, так как она связана с повышенной травматичностью из-за риска повреждения вовлечённых в инфильтрат органов. Как правило, назначается антибактериальная терапия до уменьшения воспалительных явлений.
При выявлении аппендикулярного абсцесса производится малоинвазивное дренирование гнойника — установка трубки в просвет гнойника с целью его опорожнения и устранения очага воспаления. Дренаж может быть оставлен в полости абсцесса на срок до 2-3 месяцев.
При аппендикулярном абсцессе, как и при аппендикулярном инфильтрате, показана отсроченная операция (через 1-3 месяца после первичного лечения) в объёме аппендэктомии. Это время требуется для уменьшения воспалительных явлений и выполнения вмешательства в относительно благоприятном «холодном» периоде.
Диагноз «хронический аппендицит» вызывает сомнения своей правомочностью у многих исследователей. Обычно это состояние после ранее перенесённого острого аппендицита, пролеченного не оперативным путём, а посредством антибактериальной терапии. Хронический аппендицит требует оперативного лечения в плановом порядке.
Противопоказания к операции при остром аппендиците
Восстановление после удаления аппендицита
Первые 5-7 дней после операции следует придерживаться щадящей диеты. Физическую активность как после лапароскопии, так и после «разреза» рекомендуется ограничить на один месяц. Тяжёлые физические нагрузки и спортивные тренировки следует отменить на 2-3 месяца.
Никаких особенных пунктов реабилитации (к примеру, лечения минеральными водами Кисловодска или грязевыми ваннами) не требуется. При восстановлении после обширной полостной операции при перитоните необходим строго индивидуальный подход.
Можно ли вылечить аппендицит народными средствами
При аппендиците показана экстренная операция, лечение народными средствами может привести к смерти пациента.
Прогноз. Профилактика
При неосложнённом течении острого аппендицита и выполнении операции в течение первых суток прогноз благоприятный, пациент обычно проводит в клинике 2-3 суток. При проведении операции в течение двух суток заболевания прогноз в целом также благоприятный, однако вероятность осложнений чуть выше и длительность пребывания в стационаре увеличивается за счёт проведения курса антибактериальной терапии — до 5-7 дней. При перитоните и других осложнённых формах острого аппендицита успех и продолжительность лечения будут зависеть от многих факторов: объёма операции, наличия и степени распространённости перитонита, возраста пациента и наличия сопутствующих заболеваний. Поэтому при появлении симптомов необходимо сразу обратиться к врачу.
Проверенного способа предотвратить аппендицит не существует. В качестве первичной профилактики можно рекомендовать питание с высоким содержанием клетчатки: фрукты, овощи, бобовые, овсянка, коричневый рис, цельная пшеница и другие цельнозерновые продукты. О днако нет достоверных данных, что такое питание предупреждает развитие воспаления аппендикса.
Острый аппендицит
Исторические вехи
Наиболее часто аппендицитом болеют лица в возрасте от 20 до 40 лет, причем женщины почти в 2 раза чаще мужчин. У детей и лиц пожилого и старческого возраста заболевание встречается значительно реже. В СССР ежегодно выполнялось более 1 млн аппендэктомий (М.Кузин, 1967; А.Поляков, 1973). В России количество операций стало значительно меньше вследствие повсеместного снижения заболеваемости острым аппендицитом на 30-50% (А.Борисов, 1998; М.Кузин, 2002; С.Совцов, 2002; А.Basoli, 1993), а также более строгого обоснования показаний к операции.
За более чем вековую историю изучения острого аппендицита предложено множество теорий его происхождения, но до настоящего времени нет общепринятой. В прошлом веке были теории застоя, инфекционная, аллергическая, кортико-висцеральная, алиментарная. В странах, население которых питается в основном вегетарианской пищей, заболеваемость аппендицитом значительно меньше, чем там, где население предпочитает мясную пищу. По последним данным, следует считать обоснованной и генетическую предрасположенность к аппендициту, как и ко многим другим болезням.
Сторонники инфекционной теории основную роль в патогенезе аппендицита отводят активации эндогенной (кишечной) инфекции, находящейся или проникающей в просвет червеобразного отростка лимфо- или гематогенным путем и вызывающей первичный аффект (L.Aschoff, 1908). При этом первоначально поражается только эпителий, затем слизистая оболочка и вся стенка отростка. Снижение резистентности слизистой при наличии в отростке каловых камней, гельминтов, инородных тел, обусловливающих нарушение функции собственно отростка, слепой кишки и илеоцекального угла, предрасполагает к развитию воспаления (В.Виноградов, 1973; В.Колесов, 1973; Jones et al., 1985).
Классификация и морфологические особенности
В зависимости от характера воспалительного процесса различают следующие формы острого аппендицита: катаральный, флегмонозный, гангренозный и перфоративный; отдельно выделяют эмпиему червеобразного отростка. Каждая из перечисленных форм заболевания имеет свои морфологические и клинические отличия. К осложнениям острого аппендицита относят аппендикулярный инфильтрат, периаппендикулярный абсцесс, перитонит (местный, распространенный), пилефлебит.
При эмпиеме червеобразного отростка воспаление, как правило, не переходит на его серозу, собственно отросток колбовидно утолщен, содержит жидкий гной. Микроскопически лейкоцитарная инфильтрация отмечается только в слизистой оболочке и подслизистом слое.
Ценная информация может быть получена при вагинальном и ректальном исследованиях, поэтому их считают обязательными у большинства больных. При пальцевом исследовании прямой кишки можно выявить справа выбухание передней стенки или болезненность её при тазовом расположении отростка. При заболеваниях гениталий боль усиливается при вагинальном исследовании и особенно при тракциях шейки матки.
Общее состояние больных, хотя и удовлетворительное, но выраженность болевого синдрома, наличие диспептических явлений, повышение температуры тела до 38оС и выше обусловливают нетрудоспособность пациента. Гипертермия более характерна для детей. Как правило, наблюдается тахикардия до 90 ударов в минуту. В отличие от катарального аппендицита почти всегда в крови определяется лейкоцитоз до 12 х 10-15 х 10 9/л.
Гангренозный аппендицит. При гангрене отростка в связи с некрозом тканей гибнут и нервные окончания, что сопровождается уменьшением болей в животе. Больные в таких случаях сами отмечают, что первоначально имевшиеся сильные боли в правой подвздошной области почти полностью прошли. Тем не менее при пальпации чаще умеренно вздутого живота сохраняются практически все симптомы раздражения брюшины, начиная с ригидности мышц передней брюшной стенки. Общее состояние больного начинает страдать из-за появляющейся и нарастающей интоксикации вследствие прогрессирующего распространения воспаления в правой подвздошной области и развития гнойного перитонита. В клинической картине это проявляется эйфорией больного, бледностью кожи и слизистых оболочек, адинамией, тахикардией свыше 100 ударов в минуту и одновременно с этим снижением температуры тела до субнормальных цифр. В крови отмечается уменьшение лейкоцитоза (по сравнению с флегмонозным аппендицитом) обычно на фоне сдвига формулы белой крови влево и появления юных форм нейтрофилов.
Следует учитывать возможность развития первично-гангренозного аппендицита у лиц пожилого и старческого возраста (по аналогии с первично-гангренозным холециститом) вследствие нарушения кровообращения в отростке (тромбоз аппендикулярной артерии с развитием инфаркта и гангрены). Отличительной особенностью клиники заболевания в подобных случаях является исходно сильнейшая (ишемическая) боль в правой подвздошной области, в остальном же специфики первично-гангренозного аппендицита нет.
Перфоративный аппендицит является дальнейшим развитием некроза стенки червеобразного отростка и обязательно наступает при отсутствии оперативного вмешательства. Собственно перфорация стенки отростка сопровождается очень сильной болью в правой подвздошной области, которая не утихает, вскоре появляются неоднократная рвота, признаки прогрессирования перитонита, эндотоксикоза. Живот при пальпации остается болезненным и напряженным вначале, но по мере распространения и нарастания перитонита появляются его вздутие и ослабление перистальтики. Симптомы раздражения брюшины резко выражены. В анализе крови нарастает лейкоцитоз с палочкоядерным сдвигом и увеличением юных форм нейтрофилов.
При атипичном расположении червеобразного отростка клиника острого аппендицита принципиально не отличается от изложенной, хотя может симулировать заболевания смежных органов в зависимости от положения слепой кишки. Наиболее изменена клиника острого аппендицита при ретроцекальном расположении отростка, который может достаточно тесно прилежать к печени, правой почке и мочеточнику. Боли при этом локализуются преимущественно в правом боковом канале или чаще в правой поясничной области. Симптомы раздражения брюшины обычно не выражены; возможны расстройства мочеиспускания и даже изменения в анализах мочи. Поколачивание по правой поясничной области вызывает резкую боль. Пальпация этой области и правого бокового канала живота также болезненна и может выявить ригидность соответствующих групп мышц. Боль при напряжении правой подвздошно-поясничной мышцы, возникающая при опускании поднятой выпрямленной правой ноги (симптом Образцова) типична именно для «ретроцекального» аппендицита.
Клинические проявления при тазовом аппендиците менее выражены, чем при обычном расположении отростка: самостоятельные боли в животе и пальпаторная болезненность определяются почти в паховой области, над пупартовой связкой; напряжение мышц передней брюшной стенки выражено слабо. Чаще, чем при других локализациях воспаленного червеобразного отростка, отмечаются позывы на низ, жидкий стул, дизурические изменения. При ректальном и вагинальном исследовании помимо болезненности можно определить воспалительный болезненный инфильтрат или часть его обычно справа от прямой кишки или матки.
Специальные методы диагностики
Сложность диагностики острого аппендицита обусловлена в сущности тем, что базируется исключительно на клинической симптоматике, без использования методов инструментального исследования. Последние, если и рекомендуются, то преимущественно для целей дифференциальной диагностики. Между тем теперь все чаще стали прибегать к специальным методам исследования и для распознавания острого аппендицита (УЗИ, КТ и лапароскопия).
Неизмененный червеобразный отросток в норме при УЗИ и КТ практически не визуализируется. Воспаленный отросток при УЗИ представляется неперистальтирующей трубчатой структурой диаметром до 7 мм и более, имеющей на поперечном срезе вид мишени, отраженной гипоэхогенным просветом, гиперэхогенной отечной слизистой и серозной оболочками и гипоэхогенной мышечной оболочкой между ними. Вокруг отростка может наблюдаться скопление жидкости.
Наиболее доступным инструментальным методом исследования при подозрении на острый аппендицит стала лапароскопия, позволяющая осмотреть отросток в 80-95% случаев. Однако существуют и объективные трудности эндоскопической диагностики острого аппендицита: анатомические варианты расположения червеобразного отростка, инфильтрат или спаечный процесс вокруг него. Если при этом полностью отросток не удается осмотреть, отвергать диагноз острого аппендицита нельзя.
Прямые признаки воспаления червеобразного отростка при деструктивной форме, наблюдаемые при лапароскопии, соответствуют таковым при традиционной операции и обычно дискуссий не вызывают. Аналогично оценивают и косвенные признаки аппендицита (наличие выпота, его количество и характер, отечность и гиперемия париетальной и висцеральной брюшины, наложение фибрина в области илеоцекального угла). Наибольшие трудности и разночтения возникают в оценке отростка при катаральном его воспалении или при отсутствии такового. Преимущество лапароскопии при этом заключается в эффекте увеличения поля зрения, что позволяет увидеть мельчайшие детали, признаки нормы или патологии, быстро осмотреть не только соседние с отростком органы, но при необходимости и всю брюшную полость, то есть фактически осуществить дифференциальную диагностику с другими заболеваниями.
Неизмененный червеобразный отросток не напряжен, извитой, свободно смещается при инструментальной пальпации и висит «как тряпка» при его приподнимании щипцами, серозная оболочка его серо-голубого цвета без налета, кровоизлияний, инъецирования сосудов серозной оболочки или брыжеечки.
Сегодня проводить дифференциальную диагностику острого аппендицита с другими острыми заболеваниями органов брюшной полости на основании лишь клинической симптоматики было бы недостаточным и даже ошибочным. При сомнениях в диагнозе золотым правилом при абдоминальном синдроме является лапароскопия. Практически все острые хирургические болезни органов брюшной полости, кроме желудочно-кишечных язвенных кровотечений, могут быть подтверждены либо отвергнуты при лапароскопии в максимально короткие сроки, причем в ранние сроки от начала заболевания. Не являются исключением и острые гинекологические процессы (аднексит, трубная беременность), с которыми тоже приходится дифференцировать острый аппендицит.
Пожалуй только при мочекаменной болезни с почечной коликой и пиелонефрите необходимо дополнительно обязательное УЗИ почек и мочевыводящих путей. Самое ценное в диагностической лапароскопии заключается в том, что оперативно решается кардинальный вопрос, надо ли экстренно оперировать больного. И при положительном ответе сегодняшнее поколение хирургов имеет возможность незамедлительно перевести диагностическую лапароскопию в лечебную.
Дифференциальная диагностика
В одной из серий наших наблюдений из 7297 больных, оперированных в течение 10 лет с диагнозом «острый аппендицит», у 358 (4,9%) выявлены другие заболевания. Среди них у 290 (81%) обнаружены болезни, требовавшие преимущественно хирургического лечения. Хотя у них и были допущены диагностические ошибки, лапаротомия позволила выявить истинную причину заболевания и выполнить соответствующую операцию.
У остальных 68 больных (19%) во время или после операции установлены заболевания, подлежащие консервативному лечению, особенно часто гинекологические нозологические формы и почечная колика.
Гораздо опаснее, когда вследствие атипичного течения острого аппендицита ошибочно диагностируют заболевания, не подлежащие оперативному лечению (пищевая токсикоинфекция, почечная колика, пиелонефрит), что приводит к запоздалой операции, тяжелым осложнениям и нередко летальному исходу. Эти ошибки обычно обусловлены четырьмя основными причинами: недостаточной квалификацией врача, возрастными особенностями больных, физиологическим состоянием организма и необычным положением червеобразного отростка.
Особенности течения
Острый аппендицит у детей наблюдается в любом возрасте, но особенно часто в возрасте 10-13 лет. Заболеваемость им составляет 0,5-0,8 на 1000 детей (Ю.Исаков и соавт., 1993). Летальность при этом варьирует от 0,08% в старшей возрастной группе до 3-4% у детей первых 3 лет жизни.
Основоположники отечественной детской хирургии Т.Краснобаев и С.Терновский рекомендовали начинать пальпацию живота с левой его половины, кладя на него всю ладонь и нежно производя кончиками пальцев поглаживание и очень легкое давление, стараясь уловить при этом разницу напряженности лишь с левой и правой стороны. Они же советовали осуществлять пальпацию живота одновременно двумя ладонями, при этом различие в напряжении мышц брюшной стенки определяется более легко. При вдохе, когда брюшная стенка расслабляется, различие в напряжении оказывается более ощутимым.
Локальная болезненность при пальпации живота проявляется криком, «подтягиванием ножки» и «отталкиванием руки врача». Напряжение брюшной стенки лучше определяется на вдохе сравнительной пальпацией левой и правой половины живота. Беспокойных детей лучше осматривать на руках у матери или во время сна. При отсутствии острого аппендицита ребенок не будет реагировать на пальпацию и не проснется. В противном случае ригидность брюшной стенки сохраняется, а ребенок просыпается от усиления болей в животе, начинает «сучить» ножками.
Ведущими в диагностике острого аппендицита у детей, как впрочем и у взрослых, остаются симптомы перитонеальной триады: болезненность, напряжение брюшной стенки и симптом Блюмберга.
У детей первых 3 лет жизни наблюдаются две важные особенности течения острого аппендицита: преобладание общих симптомов над местными и быстрый переход воспаления с собственно червеобразного отростка на окружающую брюшину. У маленьких детей многие заболевания начинаются общей симптоматикой: вялость или беспокойство, рвота, жидкий стул, высокая до 40оС температура и боли в животе. Обычно они отказываются от еды и лежат на правом боку с подтянутыми к животу ногами. Интоксикация проявляется бледностью и цианозом кожных покровов и слизистых оболочек, тахикардией, значительным расхождением пульса и температуры.
При болях в животе и метеоризме часто применяют очистительную клизму из 1-проц. раствора поваренной соли комнатной температуры. При дискинезии кишечника, копростазе и экстраабдоминальных заболеваниях после опорожнения кишечника состояние ребенка улучшается, размеры живота уменьшаются, что позволяет убедиться в отсутствии напряжения брюшной стенки и болезненности. При острой хирургической патологии после клизмы клиническая картина не меняется или ухудшается. Таким образом, очистительная клизма играет не только диагностическую, но и лечебную роль. Поэтому назначать клизму рекомендуется лишь после исключения перфорации полого органа (иногда применяют рентгенологическое исследование).
Для выявления истинного напряжения брюшной стенки, вызванного острыми хирургическими заболеваниями, исследование детей нередко производят во время естественного или медикаментозного сна. Обследование детей с помощью клизм и в состоянии наркотического сна допустимо только в условиях стационара (!).
В связи с диагностическими трудностями каждый ребенок до 3 лет с болями в животе подлежит обязательной госпитализации в хирургическое отделение для активного динамического наблюдения и исключения острой хирургической патологии. Госпитализации и всестороннему обследованию подлежат также все дети независимо от возраста при повторном обращении с жалобами на боли в животе.
Острый аппендицит у лиц пожилого и старческого возраста (около 8-10% всех больных) заканчивается летальным исходом в 3-4 раза чаще, чем в других возрастных группах. Это связано с поздней обращаемостью за медицинской помощью, снижением местного и гуморального иммунитета, проявлениями склероза сосудов, питающих червеобразный отросток, что определяет стертость клинической симптоматики и вместе с тем быстрое развитие деструктивного аппендицита.
Боли в животе остаются ведущей жалобой больных. При обследовании обращают на себя внимание общее недомогание, сухость слизистых ротовой полости, отсутствие выраженной ригидности мышц передней брюшной стенки и вместе с тем наличие локальной болезненности в правой подвздошной области. Известные симптомы раздражения брюшины обычно выражены нечетко. Наряду с этим у пожилых отмечается значительное расхождение кривых пульса и температуры. В связи с нередким самолечением и поздним обращением за медпомощью у лиц пожилого и старческого возраста не является редкостью аппендикулярный инфильтрат.
Острый аппендицит у беременных. Среди женщин, лечившихся по поводу острого аппендицита, беременные составляют около 2%. Диагностика острого аппендицита у них трудна вследствие стертости клинической картины из-за имеющихся гормональных, физиологических, анатомических и метаболических изменений в организме беременной женщины. Видимо, прогрессирующая с увеличением срока беременности релаксация мышц передней брюшной стенки и смещение аппендикса и слепой кишки вверх и увеличение расстояния между ними и брюшной стенкой играют основную роль в изменении классической картины заболевания. В первой половине беременности симптомы острого аппендицита (тошнота, рвота, боли в животе) могут быть приняты за токсикоз. И наоборот, симптомы токсикоза могут симулировать острый аппендицит. Особенно опасен аппендицит в конце беременности, когда боли в животе могут симулировать родовые схватки. Более того, переход воспаления на тазовую брюшину может вызвать сокращения матки и преждевременные роды. Наибольшие диагностические трудности возникают именно во второй половине беременности.
Диагноз острого аппендицита или даже подозрение на него у беременной является показанием к срочной госпитализации в хирургическое отделение. Независимо от срока беременности диагноз острого аппендицита является показанием к экстренной операции. Как известно, своевременная аппендэктомия у беременной не создает большой опасности для жизни как матери, так и плода. Опасность операционной травмы во второй половине беременности оказалась преувеличенной. В то же время задержка с операцией чревата тяжелыми последствиями.
Осложнения острого аппендицита
Если своевременно не оперировать больного острым деструктивным аппендицитом, то вокруг очага гнойного воспаления возникает местный перитонит с формированием аппендикулярного инфильтрата (2-3%), состоящего из конгломерата петель кишечника и большого сальника, окутывающих отросток. В худшем случае развивается общий перитонит с летальным исходом.
Клинически инфильтрат можно определить на 3-5-е сутки заболевания в виде болезненной припухлости тестоватой консистенции без четких границ в правой подвздошной области. Интенсивность выраженных до того болей в животе снижается, они приобретают тупой характер, усиливаются лишь при движении. Со временем (через 2-4 дня) инфильтрат становится плотным с четкими границами, при пальпации почти безболезненным, неподвижным. Симптомов раздражения брюшины нет. Отсутствует и общая реакция организма (температура, тахикардия, лейкоцитоз). Аппендикулярный инфильтрат обычно через 2-3 недели рассасывается полностью.
Если же до этого срока снова появляются боли в области инфильтрата, повышается температура (гектического характера), появляются стойкая тахикардия, ознобы, то это свидетельствует об абсцедировании инфильтрата. При этом он становится болезненным, размеры его увеличиваются, четкость границ его теряется. У нетучных пациентов возможно выявить локальное размягчение инфильтрата и даже флюктуацию.
Распространенный перитонит как осложнение острого аппендицита встречается у 1% больных, но при перфоративном аппендиците наблюдается в 10 раз чаще. Перитонит является основной причиной смерти больных острым аппендицитом.
Лечение
Говоря о лечении острого аппендицита, предполагают безоговорочную аппендэктомию. Однако следует признать, что удаление в 30-50% микроскопически неизмененных отростков, отмечаемое многими авторами (Ю.Нестеренко и соавт., 1994; И.Григорович, В.Дербенев, 2000; В.Желобов и соавт., 2002; P.Primatesta, 1994), свидетельствуют о недостаточной диагностике. В то же время предпосылки для полного исключения необоснованных аппендэктомий в настоящее время есть. Необходимо организационное решение тактики лечения острого аппендицита и, в частности, его недеструктивной формы.
Лапароскопическая аппендэктомия, впервые выполненная K.Semm в 1982 г., еще только внедряется в клиническую практику. По сведениям А.Ермолова и соавт. (2002), в Москве доля таких операций не превышает 0,1-0,7% от традиционных операций. Тем не менее, по данным VII Московского международного конгресса по эндоскопической хирургии, прошедшего в 2003 г., коллективный опыт лапароскопической аппендэктомии составил 1689 операций.
Традиционную (открытую) либо лапароскопическую аппендэктомию производят экстренно, как только поставлен диагноз острого аппендицита. Чем длительнее период от начала заболевания до операции, тем выше процент послеоперационных осложнений и летальности. Последние зависят в большей степени от антибактериальной профилактики и терапии. У больных с деструктивным аппендицитом частота послеоперационных гнойных осложнений составляет 20-50%, при проведении антибиотикопрофилактики она менее 5% (М.Зубков, 2003).
В настоящее время аппендэктомию чаще выполняют под внутривенным или эндотрахеальным обезболиванием, полностью не исключается и местная анестезия. Разумеется оперативный доступ при традиционной и лапароскопической операциях различен, методика же собственно аппендэктомии однотипна.
При имеющемся местном перитоните санируют участок брюшной полости, а операцию заканчивают подведением дренажа к ложу червеобразного отростка через контрапертуру. Показаниями к тампонированию брюшной полости являются: а) неуверенность в качественном гемостазе; б) неудаленный полностью или частично червеобразный отросток; в) наличие периаппендикулярного абсцесса или забрюшинной флегмоны.
Результаты лечения больных острым аппендицитом у подавляющего большинства больных вполне удовлетворительны. Вместе с тем у пациентов с поздними сроками госпитализации и операции, особенно отягощенных сопутствующими заболеваниями (сахарный диабет, ожирение, гипертоническая болезнь, бронхиальная астма и т.п.) нередко после операции возникают различные осложнения. При наличии сопутствующих заболеваний в ведении больных обязательно участие совместно с хирургом других специалистов.
Инфильтрат, нагноение раны, расхождение ее краев встречаются наиболее часто и напрямую связаны с глубиной деструктивных изменений в червеобразном отростке и способом зашивания кожи и подкожной клетчатки (глухой шов). Поэтому М.Кузин (1986) и И.Ротков (1988) в связи с частым нагноением рекомендовали не зашивать рану наглухо, а накладывать первично отсроченные швы и затягивать их через 48-72 ч.
Несмотря на несомненный прогресс в диагностике и лечении острого аппендицита на протяжении последних 50 лет средняя послеоперационная летальность остается стабильной в пределах 0,2-0,3%. Чаще всего после аппендэктомии умирают старики и дети, основной причиной смерти был и остается перитонит. Улучшение результатов лечения больных острым аппендицитом складывается из нескольких компонентов: повышение медицинского образовательного уровня населения, совершенствование квалификации врачей общей практики, внедрение современных методов диагностики и лечения в экстренной хирургии.