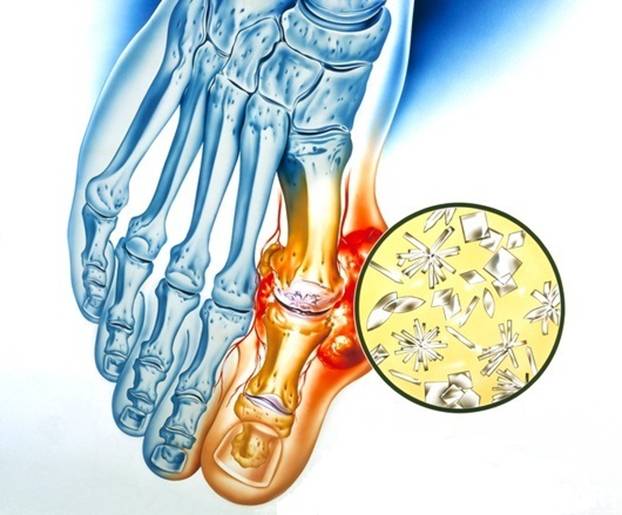
Подагра
Причины подагры
Подагра вызвана избыточным количеством мочевой кислоты в крови (гиперурикемия). Гиперурикемия обычно не причиняет особого вреда, и достаточно много людей с высокими уровнями мочевой кислоты в крови никогда не заболевают подагрой. Точную причину гиперурикемии иногда не удается обнаружить (не исключается определенная генетическая предрасположенность). Когда уровень мочевой кислоты в крови становится слишком высоким, увеличивается вероятность кристаллизации мочевой кислоты в суставах. И хотя подагра, может проявиться без явных причин, тем не менее, существуют факторы риска, способствующие ее развитию:
Симптомы
Подагра обычно развивается после многих лет накопления кристаллов мочевой кислоты в суставах и окружающих тканях. Симптомы включают:
Три стадии подагры
Первая стадия: Высокий уровень мочевой кислоты в крови
Вторая стадия: Эпизоды острого подагрического артрита чередуются с периодами без симптомов.
Третья стадия: Хроническая тофусная подагра
Диагностика
Наиболее достоверным подтверждением подагры является анализ синовиальной жидкости полученной путем артроцентеза. Но при наличии воспалительного в области сустава (покраснение, болезненность) делать пункцию не желательно. В таких случаях диагноз выставляется на основании анализа крови на мочевую кислоту
Диагноз подагры ставится на основании истории заболевания, анализа крови и мочи на мочевую кислоту.
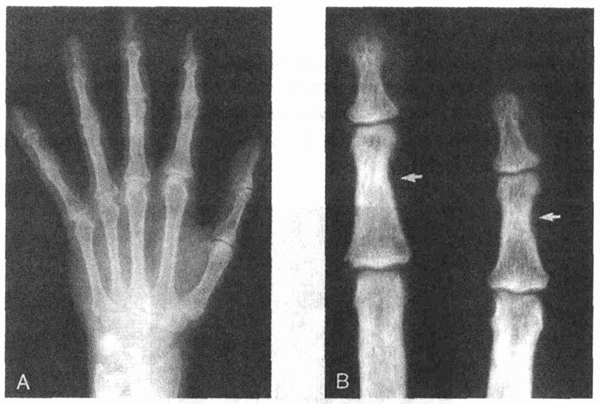
Рентгенография информативна только в поздних стадиях подагры и необходима для дифференциальной диагностики с другими видами артрита.
Лечение подагры
Диета. При наличии лишнего веса необходимо снизить калорийность питания. Кроме того, значительно сократить наличие в рационе мясных продуктов и морепродуктов. Сократить употребление алкоголя и особенно пива.
Медикаментозное лечение. Существуют препараты увеличивающие выделение мочевой кислоты( урикозурические средства – например бенемид), снижающие выработку мочевой кислоты (урикодепрессивные средства – например аллопуринол), препараты снимающие острый приступ – колхицин, НПВС, кортикостероиды.
Физиотерапия
Физиопроцедуры применяются и в остром периоде (УФО, импульсные токи) и в межприступный период (ультразвук, фонофорез с гидрокортизоном, грязелечение).
Хирургическое лечение
Применяется в тех случаях, когда тофусы больших размеров, есть инфильтрации подлежащих тканей и удаление кристаллов мочевой кислоты с помощью медикаментов не представляется возможным.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Мочевая кислота повышена: причины гиперурикемии
Вместе с пищей, в организм человека попадает множество различных веществ. Среди них присутствуют и пуриновые молекулы. Оказавшись внутри, они распадаются под воздействием фермента ксантиноксидаза.
В результате появляется мочевая кислота, правильная концентрация которой очень важна для нормального функционирования организма. Отклонения от нормы могут быть спровоцированы как безобидными факторами, так и серьезными патологиями.
Гиперурикемия – это патология, развивающаяся на фоне излишнего наличия мочевой кислоты в организме человека. Она может быть врожденной или сопутствующей. Разделяют ее на два вида:
Симптоматика
Регулярные боли в животе — симптом повышенного уровня мочевой кислоты.
Незначительное повышение показателей не влияет на самочувствие человека. Опасным становится регулярное наличие высокого уровня мочевой кислоты.
Проявления заболевания у людей различны: у малышей, гиперурикемия сопровождает различные пеленочные дерматиты и высыпания.
Такие патологии характеризуются устойчивостью к выработанным способам лечения. Бывали случаи, когда борьба с заболеваниями шла годами, а о причине никто и не догадывался; у детей чуть постарше возможны такие симптомы:
у взрослого человека (наиболее распространено среди мужского пола) – появляются такие признаки:
Стабилизировать показатели мочевой кислоты получится только после избавления от болезни, которая привела к сбою в метаболизме пуриновых молекул.
Заболевания, влияющие на изменение мочевой кислоты
Артериальная гипертензия может вызвать появление гиперурикемии.
Среди патологий, которые могут сопутствовать гиперурикемии, выделяют следующие:
Как лечить подагру, смотрите в тематическом видеоролике:
Патологии крови
Повышение показателей мочевой кислоты сопутствует таким состояниям:
На фоне перечисленных болезней происходит сбой в обмене веществ пурина. Следствием подобного нарушения является развитие гиперурикемии.
Болезни паращитовидных желез
Повышенный уровень сахара в крови способствует вторичному развитию гиперурикемии.
Генетические предрасположенности
Частыми спутниками гиперурикемии являются синдромы:
Все они сопровождаются нарушениями в пуриновом обмене, из-за которого и возникает повышение конечного продукта.
Другие влияющие факторы
Неправильное питание ведет к развитию данного заболевания.
Помимо возникающих заболеваний, причинам гиперурикемии могут быть и такие действия:
Как справиться с гиперурикемией
Соблюдение диеты поможет вернуть в норму уровень мочевой кислоты.
В случае, если заболевания отсутствуют, а повышение вызвано неправильным образом жизни, для избавления от этой проблемы рекомендуется следующее:
Все перечисленные рекомендации следует выполнять только после консультации с врачом. Получив его одобрение, можно без опаски вступить на путь избавления от излишков мочевой кислоты.
Если не обращать внимания на симптомы и вовремя не обратиться за помощью, гиперурикемия может привести к очень серьезным осложнениям, вплоть до летального исхода. Не нужно шутить со своим здоровьем, оно одно на всю жизнь и заслуживает того, чтобы люди о нем заботились.
Что такое синдром келли сигмиллера
По: Moskowitz R. W. Deposition of calcium pyrophosphate or hydroxyapatite. In: Kelley W. N. et at. (eds). Textbook of Rheumatology, 4th ed. Philadelphia, W. B. Saunders, 1993.
15. Можно ли больному, страдающему болезнью отложения кристаллов ДПФК, ошибочно поставить диагноз ревматоидного артрита?
Дифференциальная диагностика между болезнью отложения кристаллов ДПФК и ревматоидным артритом иногда довольно сложна. Более чем у 5 % больных, страдающих артритом вследствие отложения ДПФК, развивается множественное поражение суставов, особенно коленных, лучезапястных и локтевых, сопровождающееся хроническим вялотекущим воспалительным процессом (длится недели и месяцы). Такая форма течения болезни отложения кристаллов ДПФК называется псевдоревматоидным артритом. Поражение суставов может быть симметричным и сопровождаться появлением общих симптомов, таких как слабость и утренняя скованность. При осмотре обнаруживают утолщение синовиальной оболочки, ограничение подвижности сустава и сгибательные контрактуры. СОЭ иногда повышена.
У 10 % больных, страдающих отложением кристаллов ДПФК, определяется рев-матоидный фактор (РФ), но с той же частотой, что и у здоровых людей пожилого возраста. Как правило, титр РФ у таких пациентов небольшой. Высокий титр РФ, более распространенный синовит, поражение кистей и стоп, а также характерные эрозивные изменения в суставах позволяют отличить истинный РА от псевдоревма-тоидного артрита
Перед тем как поставить больному диагноз серонегативного РА или РА с низким титром РФ, следует рассмотреть возможность наличия болезни отложения кристаллов ДПФК — еще раз проанализировать рентгенограммы, сопоставить все клинические проявления заболевания и сделать пункцию сустава для исследования синовиальной жидкости на содержание в ней кристаллов (если это необходимо) Такой врачебный подход особенно важен в отношении людей среднего возраста, потому что примерно Уз больных гемохроматозом испытывают боли в суставах, возможно, связанные с отложением кристаллов ДПФК Важно помнить, что у больного может быть сочетание истинного серопозитивного РА и болезни отложения кристаллов ДПФК, подобные случаи описаны в литературе
16. Как отличить псевдоневропатическую артропатию (или псевдо-Шарко артро-патию) от истинной невропатической артропатии?
Характерным признаком истинной невропатической артропатии является болевой синдром, который гораздо менее выражен и не соответствует тяжести изменений в суставах, обнаруживаемых при врачебном осмотре или на рентгенограммах У больных, страдающих истинной невропатической артропатией, при неврологическом обследовании выявляется нарушение чувствительности, включая вибрационную и проприоцептивную При псевдо-Шарко артропатии болевая чувствительность не изменена Эти два состояния важно отличать друг от друга, потому что пациентам с истинной невропатической артропатией полное эндопротезирование суставов, как правило, не проводится, в отличие от псевдоневропатической артропатии Интересно, что у больных, страдающих tabes dorsalis (спинная сухотка), при наличии сопутствующей болезни отложения кристаллов ДПФК вероятность развития истинной невропатической артропатии увеличивается
17. Существуют ли признаки, по которым можно отличить псевдоостеоартрит, развившийся в результате отложения кристаллов ДПФК, от классического ос-теоартрита?
Псевдоостеоартрит возникает у 50 % больных, страдающих отложением кристаллов ДПФК При этом выявляются особенности поражения суставов, отличающие их от других типов остеоартрита При псевдоостеоартрите, обусловленном отложением ДПФК, развиваются выраженные дегенеративные изменения в пястно-фаланго-вых, лучезапястных, локтевых и плечевых суставах, а также в коленных суставах Для первичного остеоартрита типично поражение только коленных суставов, причем, как правило, затронута медиальная часть коленного сустава, что приводит к развитию варусной деформации нижних конечностей, или «дугообразных» ног При псевдоостеоартрите чаще возникает поражение латеральной части коленного сустава, с развитием двусторонней или односторонней вальгусной деформации, или «стучащих коленей» Нередко наблюдается также изолированный пателлофемо ральный остеоартрит Характерный признак псевдоостеоартрита, обусловленного отложением ДПФК,— сгибательная контрактура в пораженных суставах Псевдоостеоартрит по сравнению с первичным остеоартритом обычно симметричен Более чем у 50 % больных с псевдоостеоартритом наблюдаются периодические приступы псевдоподагры Типичными рентгенологическими признаками являются хокдро-кальциноз и обильное разрастание остеофитов
Alloway J А, Mormrty М J, Hoogland Y Т, Nashel D J Comparison of tnamcmolone acetomde with mdomethacm in the treatment of acute gouty arthritis J Rheumatol, 20 111-113,1993
Fam A G Calcium pyrophosphate crystal deposition disease and other crystal deposition diseases Curr Opm Rheumatol,4 574-582,1992
Meed S D, Spillberg I Successful use of colchicme in acute polyarticular pseudogout J Rheumatol,8 689-691,1981
Pntzker К P H Calcium pyrophosphate dihydrate crystal deposition and other crystal deposition diseases Curr Opm Rheumatol, 6 442-447, 1994
Regmato A J Calcium pyrophosphate dihydrate gout and other crystal deposition disease Curr Opm Rheumatol,3 676-683, 1991
Ryan L M Calcium pyrophosphate dihydrate crystal deposition and other crystal deposition diseases Curr Opm Rheumatol, 5 517-521,1993
ГЛАВА 51. ГИДРОКСИАПАТИТНАЯ И ДРУГИЕ МИКРОКРИСТАЛЛИЧЕСКИЕ АРТРОПАТИИ
Matthew Т Carpenter, M D
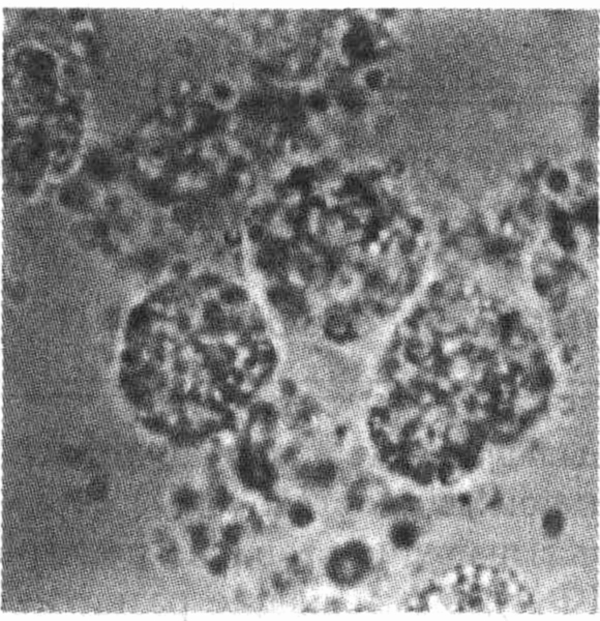
1. Только ли кристаллы, вызывающие развитие подагры и псевдоподагры, обнаруживаются в синовиальной жидкости?
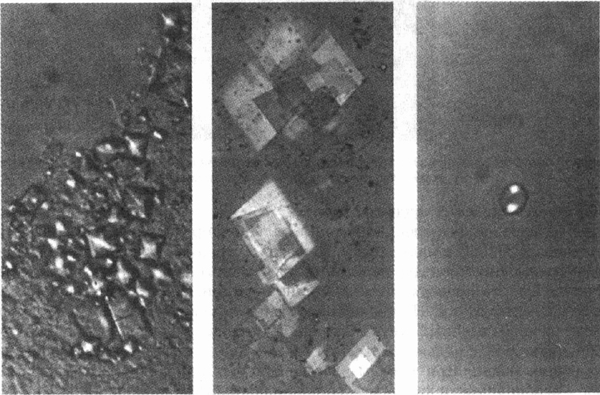
Кристаллы урата натрия, вызывающие развитие подагры, и кристаллы дигидрата пирофосфата кальция (ДПФК), вызывающие развитие псевдоподагры, наиболее часто обнаруживаются в синовиальной жидкости Но с помощью поляризационного светового микроскопа в ней можно найти множество других кристаллов и частиц. Некоторые из этих кристаллов вызывают заболевание суставов, а другие являются лишь случайными любопытными находками.
Кристаллы и частицы, обнаруживаемые в синовиальной жидкости
Кристаллы урата натрия
Кристаллы дигидрата пирофосфата кальция (ДПФК)
Кристаллы гидроксиапатита кальция (и другие кристаллы основных фосфорных солей кальция) Кристаллы оксалата кальция
2. Что такое гидроксиапатит кальция?
Гидроксиапатит кальция (Са5(РО4)з- 2Н2О) — это минеральное соединение, содержащее кальций, которое входит в состав костной ткани. Гидроксиапатиты и некоторые другие соли кальция способны откладываться в мягких тканях и сухожилиях или обнаруживаются при некоторых формах артрита в синовиальной жидкости. Все минеральные соли кальция называются основными фосфатами кальция (ОФК).
3. Вызывают ли ОФК артриты?
ОФК могут играть роль в развитии заболеваний трех групп:
• острый кальцифицирующий периартрит;
• ОФК-артропатия (например, плечевой синдром Милуоки). При остром кальцифицирующем периартрите кристаллы ОФК вызывают боль и отечность сустава, подобно кристаллам урата натрия при подагре. При кальцифицирующем тендините не ясно, являются ли кристаллы ОФК непосредственной причиной возникновения тендинита или же отложение кристаллов ОФК происходит как ответная реакция на постоянное перенапряжение тканей в плохо кровоснабжае-мых зонах. Отложение ОФК в мягких тканях также наблюдается при кальцинозе, развивающемся при системной склеродермии и дерматомиозите.
нейтрофилах при исследовании с помвщы икроскопа
4. Как обнаружить кристаллы ОФК при подозрении, что именно они являются причиной заболевания?
Кристаллы ОФК идентифицировать трудно. Если на рентгенограмме выявляются характерные кальцификаты, то чаще думают о кристаллах ОФК как о причине заболевания. При пункции очага отложения кальция получают содержимое, похожее на зубную пасту. Отдельные кристаллы ОФК настолько малы, что их невозможно увидеть. При обычной световой микроскопии обнаруживаются скопления кристаллов ОФК, похожие на блестящие монеты.
Кристаллы ОФК не обладают двойным лучепреломлением, поэтому их не видно при исследовании в поляризованном свете. Для подтверждения наличия кальция в аспирированном материале используют специальное окрашивание (ализариновым красным), однако этот метод не столь широко распространен в клинической практике и не является специфичным для ОФК. Точная идентификация кристаллов возможна только при использовании электронной трансмиссионной микроскопии, доступной в крупных специализированных клиниках, но не практикующим врачам.
5. Где наиболее часто возникает кальцифицирующий тендинит?
Отложение ОФК чаще наблюдается в области плечевого сустава. Более чем на 5 % рентгенограмм плечевого сустава взрослых пациентов выявляются периартикуляр-ные отложения солей кальция; при этом, как правило, поражается сухожилие надост-ной мышцы (т. supraspinatus). He исключено повреждение сухожилий вокруг других суставов.
6. Сопровождается ли подобное отложение солей кальция клинической симптоматикой?
Нередко отложения ОФК являются случайной находкой. При поражении сухожилия надостной мышцы, входящего в «манжету поворота плеча», кальцификаты обнаруживаются при рентгенологическом исследовании по поводу бурсита или болезненности при пальпации в области сустава К тому же, отложение солей кальция в данном случае является следствием течения хронического тендинита, а не причиной его развития.
7. Как лечить кальцифицирующий тендинит?
Если отложения ОФК не сопровождаются клиническими проявлениями, то лечения не требуется. Больных с симптомами бурсита или тендинита следует вести консервативно, применяя физиотерапевтические методы лечения и НПВС. Эффективно местное введение кортикостероидов короткого действия, например бетаметазона, однако эти препараты нельзя использовать часто, потому что стероиды при длительном использовании усиливают процессы кальцификации. Иногда рассасывание кальци-фикатов ускоряет разрушение их иглой за счет стимуляции фагоцитоза кристаллов ОФК. Очень большие кальцификаты или наличие выраженных клинических признаков являются показаниями к их хирургическому или артроскопическому удалению.
8. Что такое острый кальцифицирующий периартрит?
В ответ на выход кристаллов ОФК из кальцификата развивается бурная местная воспалительная реакция, такая же как и при других микрокристаллических артритах. Если это произошло вблизи сустава, появляются симптомы острого артрита — боль, отечность, местное повышение температуры и ограничение подвижности. На рентгенограммах обнаруживается очаг отложения ОФК, что и позволяет установить причину заболевания.
У молодых женщин острый кальцифицирующий периартрит часто возникает в области первого плюснефалангового сустава, вызывая клинические проявления, не отличающиеся от классического приступа подагры. Однако детородный возраст пациентки, отсутствие кристаллов урата натрия в синовиальной жидкости и наличие характерных кальцификатов вокруг сустава на рентгенограммах позволяют исключить диагноз подагры. Данная форма острого периартрита называется гидроксиапа-титной псевдоподагрой. Приступы кальцифицирующего периартрита могут развиваться на фоне кальцифицирующего тендинита плеча или других суставов как спонтанно, так и после травмы. Приступ продолжается несколько недель, купируется самостоятельно или после лечения. Интересно, что в период атаки отложения кальция могут полностью рассасываться, при этом на рентгенограммах очаги каль-циноза исчезают.
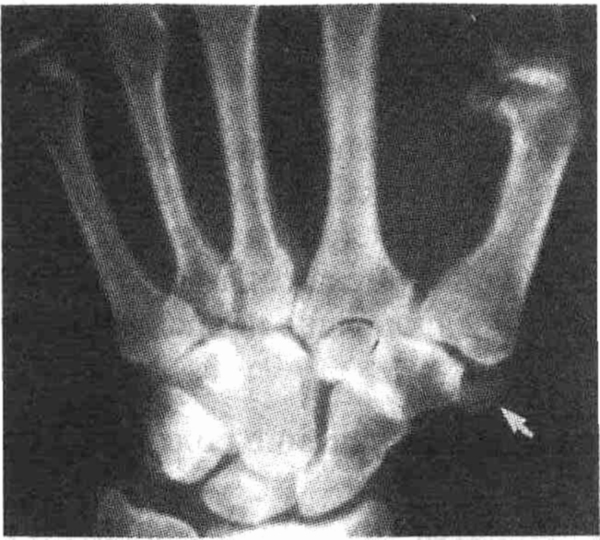
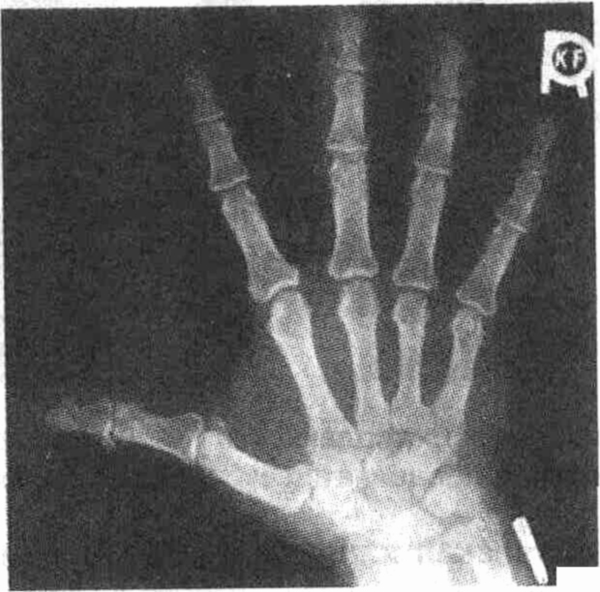
На рентгенограмме определяется аморфный гомогенный очаг отложений ОФК
в области первого запястно-пястного сустава
9. Существуют ли какие-либо эффективные методы лечения острого кальцифицирующего периартрита?
При атаках кальцифицирующего периартрита лечение такое же, как и при других микрокристаллических артритах. Препаратами выбора являются НПВС в полных дозах. Для терапии острых микрокристаллических артритов применяется индомета-цин по 50 мг внутрь 4 раза в день в течение 1-2 дней, далее дозу постепенно снижают по классической схеме. Другие НПВС, возможно, столь же эффективны. Однако возраст больного, сопутствующие заболевания почек (которые у пациентов в пожилом возрасте могут протекать бессимптомно), язвенная болезнь в анамнезе — все это ставит под сомнение возможность использования НПВС. Есть сообщения об эффективности колхицина, как при пероральном, так и при внутривенном введении. Нередко купирование приступа происходит только после удаления синовиальной жидкости с последующим введением кортикостероидов. Препаратами выбора, по моему мнению, являются триамцинолона гексацетонид для внутрисуставного введения и бета-метазон для инъекций в мягкие ткани.
10. Перечислите клинические проявления плечевого синдрома Милуоки (артропа-тии, обусловленной отложением ОФК).
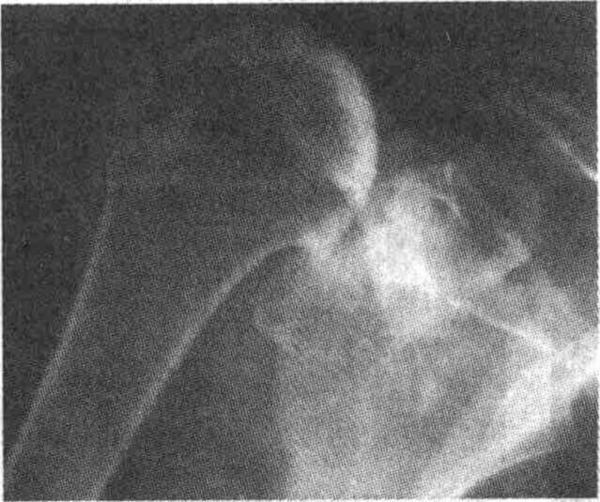
Плечевой синдром Милуоки характеризуется развитием тяжелого дегенеративного артрита плечевого сустава с потерей функции «манжеты поворота плеча», обусловленного отложением кристаллов ОФК. Часто выявляется большой внутрисуставной выпот. Данный синдром развивается, как правило, у женщин старше 70 лет. Нередко наблюдается двустороннее поражение плечевых суставов, при этом сильнее страдает сустав доминирующей руки.
Выраженность клинических проявлений может быть разной — от минимального дискомфорта при движениях в плечевом суставе до резчайших болей в покое. При осмотре выявляется уменьшение активных и пассивных движений в поврежденном суставе, выслушивается крепитация. В синовиальной жидкости часто обнаруживаются прожилки крови, небольшой лейкоцитоз без признаков воспалительной реакции. На рентгенограммах определяется тяжелый остеоартрит плечевого сустава со смещением головки плечевой кости кверху вследствие нарушения целостности «манжеты поворота плеча». Также выявляются кальцификаты в мягких тканях.
Артропатия, обусловленная отложением ОФК, присуща и другим суставам, особенно коленным и тазобедренным. Уменьшение суставной полости в латеральной зоне коленного сустава, как и при артропатии, обусловленной отложением ДПФК, позволяет провести дифференциальную диагностику с первичным остеоартритом.
Плечевой синдром Милуоки. Обратите внимание на смещение головки плечевой кости кверху, что свидетельствует о разрыве «манжеты поворота плеча»
11. Как лечить плечевой синдром Милуоки?
Лечение не всегда эффективно. Некоторые больные хорошо себя чувствуют, принимая ежедневно НПВС в малых дозах. Нередко состояние улучшается после применения согревающих процедур на область пораженного сустава. При значительном количестве выпота проводят периодические пункции, также уменьшающие выраженность симптоматики. На период обострения проявлений необходимо снизить нагрузку на поврежденный сустав. В то же самое время очень важны занятия лечебной физкультурой с целью сохранения объема движений в суставе и укрепления окружающих мышц. При тяжелых дегенеративных изменениях рассматривается вопрос о необходимости хирургического вмешательства.
12. Какие еще кристаллы можно обнаружить в синовиальной жидкости? Какие
клинические проявления с ними связаны?
• Кристаллы кальция оксалата имеют характерную бипирамидальную форму. Они обнаруживаются во внутрисуставном выпоте у больных, страдающих первичным оксалозом или находящихся в терминальной стадии почечной недостаточности. Аскорбиновая кислота в организме превращается в оксалаты, поэтому больные, находящиеся на гемодиализе и принимающие пищевые добавки, содержащие аскорбаты, предрасположены к образованию оксалатов.
• Кристаллы холестерина присутствуют в синовиальной жидкости при хронически существующем выпоте в сустав; это типичная находка у больных ревма-тоидным артритом. Кристаллы квадратной формы, плоские, с одним ребром (изогнуты подобно полураскрытой книге). Они характеризуются хорошим двойным лучепреломлением, как положительным, так и отрицательным. Эти кристаллы сами не вызывают воспалительной реакции, но являются признаком хронического воспалительного процесса в суставе и образуются из холестерина, входящего в состав мембран разрушенных нейтрофилов.
• Кристаллы стероидов в синовиальной жидкости можно принять за кристаллы ДПФК, так как они часто малых размеров, неправильной или прямоугольной формы, обладают слабым двойным лучепреломлением. Нередко они располагаются внутриклеточно. Необходимо тщательно исследовать синовиальную жидкость в поляризованном свете, поскольку стероидные кристаллы могут быть как положительно, так и отрицательно двоякопреломляющими (часто оба эффекта наблюдаются в одном поле зрения), а кристаллы ДПФК всегда характеризуются слабоположительным двойным лучепреломлением. Наличие кристаллов стероидов в синовиальной жидкости свидетельствует о ранее выполненных инъекциях стероидов в полость сустава, возможно несколько
Кристаллы в синовиальной жидкости Слева. Кристаллы оксалата кальция имеют характерную бипирамидальную форму при исследовании с помощью светового микроскопа (Любезно предоставлен Upjohn Company.) S центре. Плоские кристаллы холестерола обладают хорошим двойным лучепреломлением при исследовании в поляризованном свете. Эти кристаллы были выделены из синовиальной жидкости коленного сустава больного, страдающего ревматоидным артритом (Любезно предоставлен Linda Sakai, M D ) Справа. Частица талька с перчаток является частым артефактом, попадающим в синовиальную жидкость при подготовке материала к исследованию. (Любезно предоставлен Upjohn Company.)
недель назад. Поэтому перед исследованием необходимо выяснить у пациента, делались ли ему внутрисуставные инъекции, поскольку сами больные иногда забывают об этом сообщить.
• Частицы талька с перчаток врача, попадающие в синовиальную жидкость при подготовке материала к исследованию — часто обнаруживаемый артефакт. В поляризованном свете они похожи на маленькие резиновые шарики.
• Капельки липидов в поляризованном свете образуют «Мальтийский крест». ‘*» Липиды в синовиальную жидкость попадают при переломе кости в субхонд-ральной зоне, а также являются случайной находкой при различных заболеваниях, например панкреатите. Капельки липидов похожи на частицы талька, только последние больше различаются в размерах.
В пробе синовиальной жидкости иногда обнаруживаются и другие типы частиц или посторонние примеси, например кусочки стекла, отколовшиеся от покровных стекол, или частички хряща. Поэтому все образцы синовиальной жидкости нужно исследовать внимательно.
Dieppe P. Apatites and miscellaneous crystals. In: Schumacher H. R. (ed.). Primer on the Rheumatic Diseases, 10th ed. Atlanta, The Arthritis Foundation, 1993.
Fam A. G., Stem J Hydroxyapatite pseudopodagra in young women. J. Rheumatol., 19:662-664, 1992
Fam A. G. Calcium pyrophosphate crystal deposition and other crystal deposition disease. Curr. Opm Rheumatol., 4(4): 574-582,1992
Halverson P. В., Carrera G. F., McCarty D. J. Milwaukee shoulder syndrome: Fifteen additional cases and a description of contributing factors. Arch. Intern. Med., 150: 677-682,1990.
Halverson P. В., McCarty D. J. Basic calcium phosphate (apatite, octacalcium phosphate, tncalcium phosphate) crystal deposition diseases. In: McCarty D. J., Koopman W. J. (eds) Arthritis and Allied Conditions, 12th ed. Philadelphia, Lea & Febiger, 1993
Moskowitz R. W Diseases associated with deposition of calcium pyrophosphate or hydroxyapatite In: Kelley W. N.. Harris E. D., Ruddy S., Sledge С. В. (eds). Textbook of Rheumatology, 4th ed Philadelphia, W В Saunders, 1993
Pntzker К Р. Н. Calcium pyrophosphate dihydrate crystal deposition and other crystal deposition diseases. Curr Opm. Rheumatol., 6:442-447,1994.
Regmato A. J. Calcium pyrophosphate dihydrate gout and other crystal deposition diseases. Curr Opm Rheumatol., 3.676-683,1991
Ryan L. M Calcium pyrophosphate dihydrate crystal deposition and other crystal deposition diseases Curr. Opm Rheumatol., 5(4)-517-521,1993.
Schumacher H. R, Reginato A. J. Atlas of Synovial Fluid Analysis and Crystal Identification. Philadelphia, Lea & Febiger, 1991.
ГЛАВА 52. АРТРОПАТИИ, ОБУСЛОВЛЕННЫЕ ЭНДОКРИННЫМИ ЗАБОЛЕВАНИЯМИ
EdmundH. Hornstein, D.O.
1. Какие клинические проявления позволяют предположить наличие у больного скрытой патологии эндокринной системы?
• Компрессионная нейропатия, особенно запястный туннельный синдром.
• Артропатия, обусловленная отложением кристаллов ДПФК. 1
• Диффузная миалгия, с мышечной слабостью или без нее.
2. При каких эндокринных заболеваниях наблюдается развитие ревматичесвдис симптомов?
3. Какие ревматические синдромы наиболее частиабете?
• Осложнения, присущие сахарному диабету:
— синдром диабетической кисти с ограничением подвижности суставов (диабетическая артропатия кисти);
— невропатическая артропатия (сустав Шарко) и диабетический остеолиз;
Заболевания, риск развития которых на фоне течения сахарного диабета возрастает:
— периартрит плеча («замороженное плечо»);
— рефлекторная симпатическая дистрофия (синдром «плечо-кисть»); ‘»— тендосиновит сгибателей; «‘
—- запястный туннельный синдром;
— диффузный идиопатический гиперостоз скелета (ДИГС);
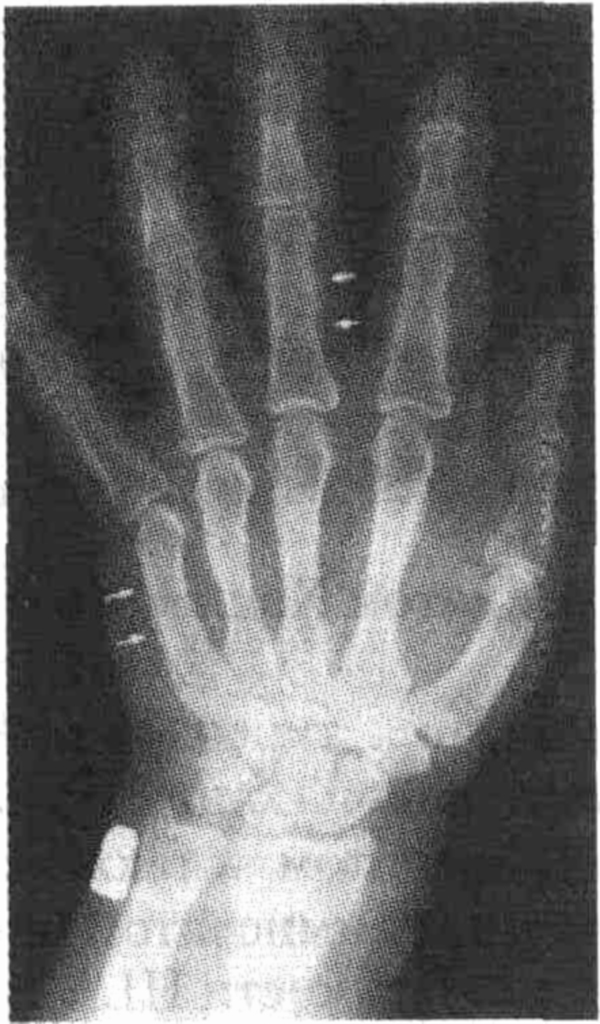
4. Опишите клинические проявления синдрома диабетической кисти с ограничением подвижности суставов (ОПС).
Этот синдром, также известный как диабетическая хейрартропатия, характеризуется постепенным развитием сгибательных контрактур с поражением мелких суставов
кистей рук. Патологический процесс начинается с дистальных и проксимальных межфаланговых суставов, постепенно распространяясь в проксимальном направлении. Данное состояние наблюдается как при инсулинзависимом, так и при инсулин-независимом диабете; риск его развития зависит от длительности заболевания, концентрации глюкозы в сыворотке крови и степени поражения мелких сосудов почек и сетчатки. Диабетическая хейрартропатия возникает у 30-50 % больных с длительно текущим диабетом.
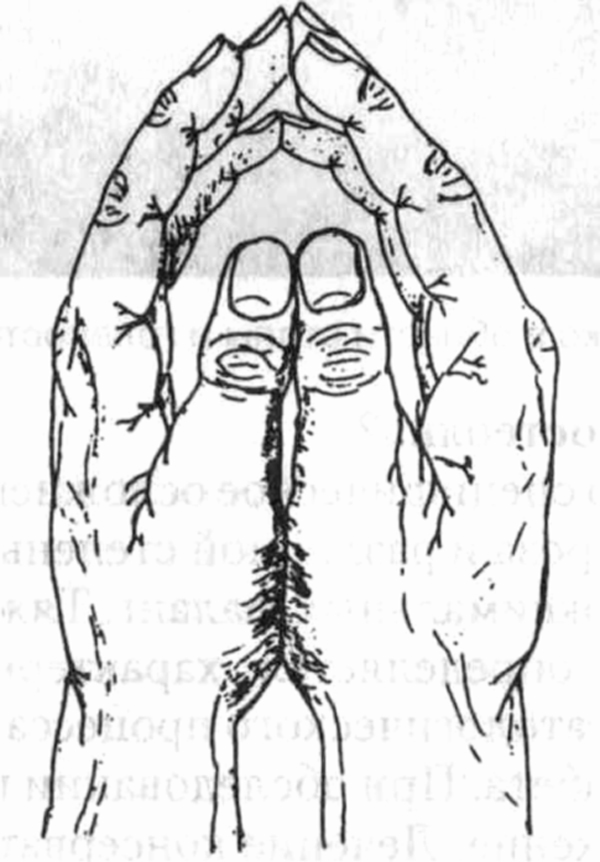
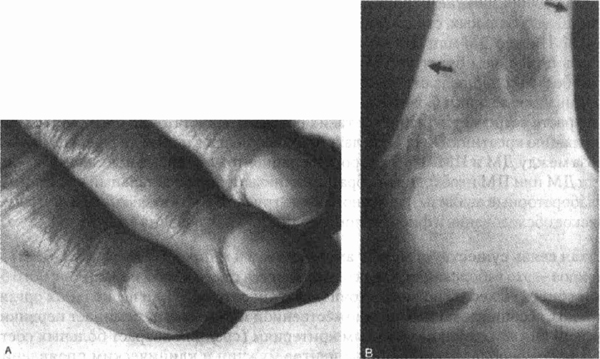
При осмотре врач выявляет симптом «молящегося», показывающий невозможность для пациента полностью выпрямить пальцы рук (см. рисунок). Контрактуры пальцев обусловлены избыточным образованием молекул коллагена и связей между ними, а также повышенной гидратацией дермы, что, в свою очередь, приводит к ин-дурации и утолщению кожи вокруг суставов. Данные нарушения можно принять за проявления склеродермии. Результаты серологических исследований и рентгенографии кистей без особенностей. Проводится физиотерапевтическое лечение и коррекция диабета. Как правило, процесс медленно прогрессирует, однако выраженное ограничение подвижности суставов наблюдается редко.
1 Симптом «молящегося», обусловленный ограничением подвижности суставов у больного
страдающего сахарным диабетом
5. Какая существует связь между артропатией Шарко и сахарным диабетом? г
Артропатия Шарко наблюдается менее чем у 1 % больных диабетом. Данный синдром развивается с одинаковой частотой у мужчин и женщин. Большинство больных (> 66 %) старше 40 лет, с длительным течением (> 10 лет) декомпенсированного диабета, осложненного диабетической периферической нейропатией. Появляется безболезненная отечность и деформация, как правило, суставов стопы (чаще всего предплюс-не-плюсневых суставов) и голеностопного сустава, в процесс также могут вовлекаться коленный, тазобедренный суставы и суставы позвоночника. С прогрессированием поражения у больного деформируется стопа по типу «кресла-качалки» вследствие деструкции средней части предплюсны. Обнаруживается изъязвление кожи над костными выступами с присоединением инфекции, причем это происходит незаметно для больного, поскольку из-за имеющейся нейропатии чувствительность нарушается.
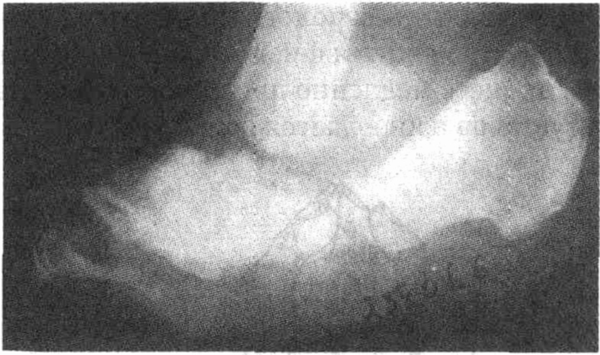
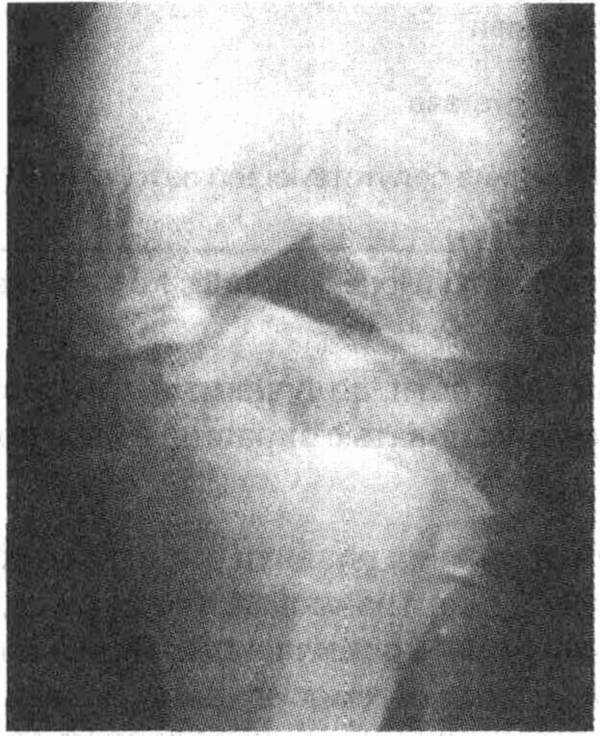
На рентгенограммах часто определяются выраженные изменения, которые можно описать с помощью 5 слов, начинающихся на D: destruction — деструкция (разрушение) костной ткани; density — повышенная плотность (склероз); debris — секвестрация; disorganization — патологическая перестройка структуры кости; и dislocation — смещение (см. рисунок). Повышение плотности (склероз) костной ткани и острые края костных секвестров помогают отличить артропатию Шарко от инфекционного поражения. Лечение заключается в уменьшении весовой нагрузки на поврежденный сустав, применении мягких повязок, ношении удобной обуви, а также активной санации и профилактике развития трофических язв. Однако артропатия Шарко, как правило, прогрессирует. Хирургические методы лечения (артродез, артропластика) неэффективны, и только в крайне тяжелых случаях прибегают к ампутации стопы. На сегодняшний день самой частой причиной развития артропатии Шарко является сахарный диабет, оттеснивший нейросифилис на вторую позицию.
Артропатия Шарко в области стопы и голеностопного сустава
6. Что такое диабетический остеолиз?
Диабетический остеолиз — это специфическое осложнение диабета. Остеолиз характеризуется развитием остеопороза и различной степенью резорбции дистальных отделов плюсневых костей и проксимальных фаланг. Тяжесть болевого синдрома различна. На рентгенограммах определяется характерный симптом «облизанного леденца». Патогенез данного патологического процесса неясен, он может развиваться в любой стадии течения диабета. При обследовании прежде всего необходимо исключить инфекционное поражение. Лечение консервативное: ограничение весовых нагрузок на поврежденный сустав. Течение процесса может остановиться на любом этапе, имели место случаи полного выздоровления.
7. Перечислите клинические проявления диабетической амиотрофии.
Диабетическая амиотрофия характеризуется развитием выраженного болевого синдрома и парестезии в мышцах тазового пояса. В 50 % случаев поражение двустороннее. Может развиваться потеря аппетита, похудание и шаткая походка из-за атрофии и слабости мышц. Диабетическая амиотрофия характерна для пациентов в возрасте 50-60 лет с компенсированным течением инсулиннезависимого сахарного диабета средней степени тяжести. Она появляется через несколько лет от начала заболевания, хотя данный синдром может быть и первым признаком диабета. Обычно у пациента при этом нет диабетической ретинопатии или нефропатии, однако могут быть проявления дистальной симметричной сенсорной нейропатии.
Результаты лабораторных исследований, как правило, без особенностей, кроме повышения концентрации белка в цереброспинальной жидкости. Результаты электромиографии и исследования скорости проведения импульса по нервным волокнам свидетельствуют об изменениях, характерных для нейропатии, а биопсия мышц выявляет атрофию мышечных волокон при отсутствии воспалительного инфильтрата. Этиология данного синдрома неясна, возможно, амиотрофия — следствие острого мононеврита бедренного нерва. Лечение включает купирование болевого синдрома и применение различных физиотерапевтических методов. Более 50 % больных выздоравливают через 3-18 мес, в некоторых случаях наблюдаются прогрессирование процесса или рецидивы.
8. Расскажите о диабетическом периартрите плеча.
Диабетический периартрит плеча также называют «замороженным» плечом или ад-гезивным капсулитом. Он развивается у 10-33 % больных диабетом и встречается у них в 5 раз чаще по сравнению с людьми, не страдающими этим заболеванием. Наиболее распространен периартрит среди женщин с длительно текущим инсулиннеза-висимым сахарным диабетом. Появляется диффузная болезненность и резкое ограничение подвижности в плечевом суставе. Более чем у 50 % больных поражение двустороннее, при этом дисфункция плеча недоминирующей руки выражена сильнее. Результаты лабораторных исследований и рентгенографии без особенностей. Лечение заключается в применении НПВС, редко — во внутрисуставном введении стероидов, также используются физиотерапия и лечебная гимнастика с целью увеличения объема движений в суставе. По непонятным причинам этот синдром иногда спонтанно купируется через несколько недель или месяцев.
9. Синдром «плечо-кисть» может развиваться как осложнение синдрома «замороженного» плеча. Что это за синдром?
В случае, если синдром «замороженного» плеча сопровождается развитием вазомоторных нарушений (вследствие рефлекторной симпатической дистрофии), он называется синдромом «плечо-кисть».
10. Как часто у больных сахарным диабетом возникают тендосиновиты сгибателей
или контрактуры Дюпюитрена?
Тендосиновит сгибателей наблюдается у 5-33 % больных сахарным диабетом (у женщин с длительным течением диабета чаще, чем у мужчин). Пациенты жалуются на боли и скованность в ладонной поверхности кисти. Симптомы более выражены в утренние часы. Может развиваться синдром «защелкивающегося» пальца из-за образования воспалительного узелка в области проксимальной кольцевидной связки у основания пальца. Наиболее часто поражается большой палец доминирующей руки (75 %), однако процесс может охватить несколько пальцев на обеих кистях. Результаты лабораторных исследований и рентгенографии без особенностей. Лечение заключается в применении НПВС, местных инъекций стероидных гормонов. При необходимости прибегают к хирургическому вмешательству.
Контрактура Дюпюитрена формируется у 33-60 % больных инсулинзависимым сахарным диабетом. Развивается узелковое утолщение ладонного апоневроза с образованием сгибательных контрактур, как правило, IV и V пальцев. Обычно контрактура Дюпюитрена возникает у людей с длительно существующим диабетом, хотя связь со степенью компенсации диабета не выявлена. Предполагается, что в патогенезе данного синдрома играет роль избыточная продукция коллагена способными к сокращению миофибробластами, что связано с ишемией, обусловленной поражением сосудов микроциркуляторного русла. Лечение заключается в применении НПВС, физиотерапевтических методов, витамина Е, местных инъекций стероидных гормонов. К хирургическим методам прибегают редко.
11. Какова связь между сахарным диабетом и запястным туннельным синдромом?
Запястный туннельный синдром (ЗТС) развивается у 15 % людей, страдающих диабетом. При данной патологии теряется чувствительность в области иннервации срединным нервом. Кроме того, могут появляться ночные парестезии, боли в кистях или боль, иррадиирующая в предплечье или плечо (феномен Валлекса). Могут наблюдаться положительные симптомы Тинеля (Tinel) и Фалена (Phalen). Атрофия тена-ра — поздний симптом заболевания, свидетельствующий о денервации мышц. Причиной нейропатии может быть как сдавление нерва, так и поражение vasa nervorum, приводящие к ишемии нервного волокна. Лечение включает создание покоя поврежденной кисти с помощью шин и лонгет, применение НПВС, диуретиков, инъекций стероидов в запястный канал; проводится хирургическая декомпрессия нерва.
12. Что такое ДИГС? Как часто он развивается на фоне сахарного диабета?
ДИГС — это диффузный идиопатический гиперостоз скелета, также известный под названием болезни Форестье (Forestier). Он наблюдается более чем у 20 % больных, страдающих инсулиннезависимым сахарным диабетом. Как правило, это люди старше 50 лет с избыточной массой тела. Появляются скованность в области шеи и спины, ограничение подвижности позвоночника. Болевой синдром не выражен. Диагностически ценны данные рентгенографического исследования. На рентгенограммах определяется оссификация передней продольной связки на протяжении четырех и более позвонков, что приводит к резкому уменьшению подвижности позвоночника в этой зоне. Межпозвонковые пространства, суставные отростки и крестцово-под-вздошные сочленения не изменены, что позволяет провести дифференциальную диагностику с остеоартритом и анкилозирующим спондилитом. Назначается терапия НПВС, применяются физиотерапевтические методы лечения и лечебная гимнастика (глава 55).
13. Какие ревматические симптомы и синдромы, осложняющие течение диабета, имеют общие черты со склеродермией?
• Синдром ограниченной подвижности суставов, при котором изменения пальцев рук напоминают проявления склеродактилии, наблюдаемой при CREST-синдроме.
• Диабетическая склеродермия, также известная как склередема взрослых или склередема Бушке (Buschke). Она характеризуется развитием очагов плотного отека с преимущественной локализацией в области шеи и верхней части спины.
БОЛЕЗНИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
14. Опишите проявления артропатии, развивающейся на фоне тяжелого течения гипотиреоза.
При микседематозной артропатии наблюдается преимущественное поражение крупных суставов, особенно коленных. Развивается отечность сустава, скованность. Часто выявляются утолщение синовиальной оболочки, нестабильность связочного аппарата и выпот в полость суставов с характерным «медленным током жидкости» (симптом «выпячивания»). При исследовании синовиальной жидкости признаков воспаления не обнаруживают. Характерно выраженное повышение вязкости — симптом нити достигает 30-60 см при норме 2,5-5 см. На рентгенограммах патологических изменений нет.
15. Какие еще ревматические синдромы наблюдаются при гипотиреозе? Запомните мнемоник TRAP (капкан):
Т — Tunnel syndrome — запястный туннельный синдром;
R — Raynaud’s phenomenon — феномен Рейно;
А — Aching — боли в мышцах, без каких-либо признаков, позволяющих отличить их от болей при фибромиалгии;
Р — Proximal — слабость и скованность проксимальных групп мышц, с повышением концентрации креатининкиназы в сыворотке крови.
Также описано развитие хондрокальциноза, но он, по-видимому, встречается у этих больных не чаще, чем в контрольной группе людей такого же возраста.
16. Какова связь между тиреоидитом Хашимото и другими заболеваниями соединительной ткани?
Повышенная частота возникновения тиреоидита Хашимото наблюдается при нескольких заболеваниях соединительной ткани. Описано сочетание его с СКВ, синдромом Шегрена и ревматоидным артритом, а также смешанным заболеванием соединительной ткани, склеродермией и полимиозитом. У больных тиреоидитом Хашимото часто встречаются гены гистосовместимости HLA-B8 и DR3, этим объясняется вероятность его сочетания с заболеваниями, имеющими такую же связь с HLA. При ведении любого пациента, страдающего заболеванием соединительной ткани, следует помнить о возможности возникновения симптомов, обусловленных гипотиреозом.
17. Какие ревматические проявления развиваются у больных с гиперфункцией щитовидной железы?
• Безболевая слабость проксимальных мышц (у 70 % больных с гиперфункцией щитовидной железы).
• Адгезивный капсулит плеча (спорно).
18. Как провести дифференциальную диагностику между тиреотоксической мио-патией, миопатией при гипотиреозе и идиопатической воспалительной миопа-тией (полимиозитом)?