Что такое сипап аппарат при коронавирусе
Многие пациенты с синдромом обструктивного апноэ сна пользуются СИПАП-аппаратами. В условиях распространения новой коронавирусной инфекции COVID-19 возникает вопрос – можно ли использовать СИПАП-терапию и дальше? Что делать в случае заболевания?
Президент Российского общества сомнологов, д.м.н., профессор Р.В. Бузунов опубликовал перевод рекомендаций по коронавирусной инфекции и синдрому обструктивного апноэ сна для пациентов, применяющих постоянное положительное давление в дыхательных путях (РАР-терапию), их семей и медицинских работников английских авторов S. Craig и S. West в сотрудничестве с объединением по СОАС.
1. Следуйте правительственным рекомендациям относительно COVID-19. Не имеется данных о том, что синдром обструктивного апноэ сна влияет на восприимчивость к COVID-19.
2.Пациенты с СОАС должны продолжать использовать свой СИПАП дома, как обычно. Нет никаких доказательств того, что использование СИПАП повышает вероятность заболеть COVID-19 или утяжеляет течение инфекции. Любая респираторная инфекция, особенно в случае заложенности носа, может затруднить использование СИПАП. Можно продолжить применение СИПАП, но если от его применения становится хуже (например, усиление кашля, или нарушение сна), тогда прекратите использовать СИПАП, пока ваши респираторные симптомы не уменьшатся. Сон с возвышенным положением изголовья, исключение алкоголя, применение внутриротовых приспособлений, смещающих нижнюю челюсть (если они у вас есть), могут быть использованы в качестве альтернативы СИПАП, и несколько улучшат состояние в данный период. Ваши симптомы обструктивногоапноэ сна, вероятно, ухудшатся в течение недели, но исчезнут, когда вы снова начнете применять СИПАП.
3.Обычные гигиенические мероприятия достаточны для инфекционного контроля: регулярная замена воздушных фильтров, ежедневная очистка поверхностей и промывание маски и трубки в теплой мыльной воде, регулярное мытье рук перед использованием аппарата. Не передавайте аппарат для использования другим людям!
4. Если Вы находитесь в стационаре с подозрением на COVID-19 или с подтвержденным диагнозом:
4.1. возьмите свой аппарат СИПАП в больницу;
4.2. не используйте СИПАП без разрешения медперсонала. При подозрении на COVID-19 вас могут попросить не использовать СИПАП до получения результатов теста на коронавирус;
4.3. если у вас имеется синдром обструктивного апноэ, требующий СИПАП-терапии для поддержки вентиляции, вы должны продолжать лечение, но следует находиться в изолированном помещении;
4.4. для снижения риска инфицирования окружающих в стационаре ваша маска должна быть заменена на невентилируемую (без порта сброса воздуха). При этом в контур аппарата должен быть добавлен специальный порт сброса воздуха, а между ним и маской установлен бактериальный/вирусный фильтр;
4.5. не применяйте нагреваемый увлажнитель в стационаре, так как это может усиливать распространение аэрозоля с инфекцией.
Лечение пациента с помощью аппарата СИПАП требует контроля врача не реже, чем один раз в год. В ОКБ им. Семашко проводится диагностика и лечение всех видов нарушений сна, в том числе храпа и синдрома обструктивного апноэ сна. Доступны полисомнография с видеонаблюдением, кардиореспираторный мониторинг, респираторный мониторинг, СИПАП-терапия, хирургическое лечение.
Что такое сипап аппарат при коронавирусе
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
Обзор рекомендаций к использованию CPAP и BPAP терапии после SARS-CoV-2
Обзор рекомендаций к использованию CPAP и BPAP-терапии у пациентов с дыхательной недостаточностью, вызванной последствиями перенесенной бактериальной и/или вирусной пневмонии (SARS‐CoV‐2). Обзор литературы.
В конце 2019 года, сначала в Китае (провинция Ухань), а затем и во всем мире произошла вспышка новой коронавирусной инфекции, в дальнейшем названная пандемией. Новый вид вируса получил название SARS-CoV-2 (COVID-19).
Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является двусторонняя пневмония, у 3‐4% пациентов зарегистрировано развитие острого респираторного дистресс‐синдрома (ОРДС) [1].
Таким образом, основным органом-мишенью у таких пациентов являются легкие. Течение и осложнения основного заболевания напрямую коррелируют с сопутствующей патологией, которая имелась у пациента до инфицирования.
За время борьбы с пандемией, в зависимости от клинической картины, специалистами выработаны и сформулированы основные показания для проведения оксигенотерапии, НИВЛ (неинвазивная вентиляция легких), CPAP (режим искусственной вентиляции лёгких c постоянным положительным давлением) и BPAP (режим искусственной вентиляции лёгких c постоянным положительным давлением на вдохе и выдохе) терапии.
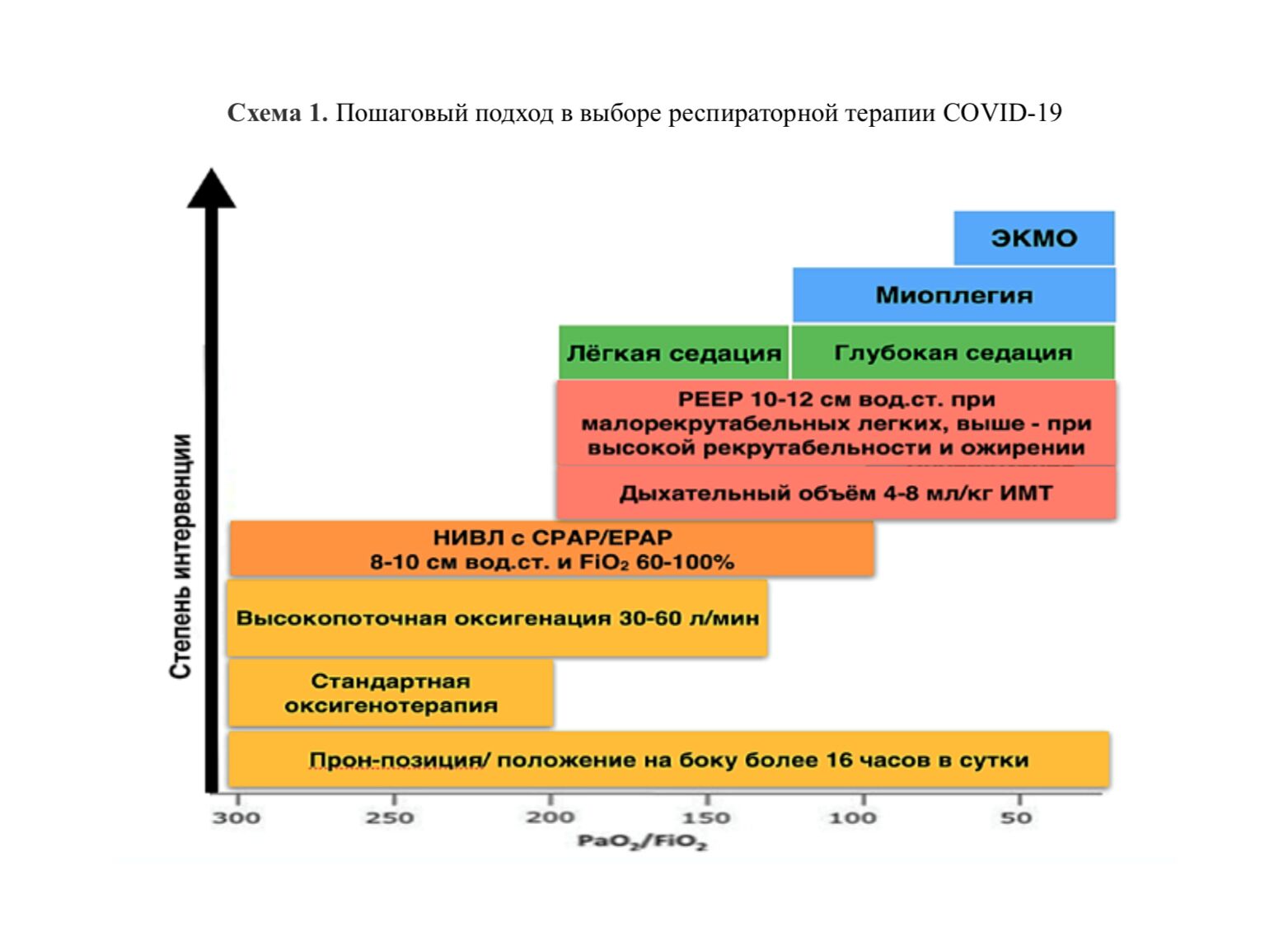
Поражения легких при COVID‐19 отличается выраженной артериальной гипоксемией, не соответствующей снижению комплайенса. В отличие от типичного ОРДС, у этих пациентов, как правило, нет других причин для интубации трахеи – нарушения сознания, мышечной слабости (дисфункция диафрагмы при полинейромиопатии критических состояний), нестабильной гемодинамики, интраабдоминальной гипертензии, низкой податливости грудной стенки, нарушений биомеханики дыхания, ведущих к повышенной работе дыхания. Вследствие этого у значимой части таких пациентов компенсация гипоксемии и ОДН (острая дыхательная недостаточность) достигается неинвазивными методами (без интубации трахеи) – оксигенотерапией и неинвазивной ИВЛ даже при снижении индекса PaO2/FiO2 до 100 мм рт.ст., а у некоторых – и ниже [1].
Разработаны пошаговые рекомендации по проведению респираторной поддержки [1]:
Что такое СИПАП и как проходит терапия?
Оглавление
СИПАП – транслитерация английской аббревиатуры CPAP, которая расшифровывается как «непрерывное давление дыхательных путей» и одновременно используется как для обозначения аппарата, так и для терапевтического метода.
Терапевтический метод СИПАП (или СИПАП-терапия) – это лечение ночного апноэ (остановок дыхания во сне) в результате чрезмерного разрастания тканей мягкого неба, глоточных миндалин или иных анатомических дефектов.
Аппарат СИПАП – компрессор, который чутко реагирует на ритм дыхания человека и подает дополнительный воздух для повышения давления в дыхательных путях с целью улучшения их проходимости, помогая потоку воздуха на естественном вдохе преодолеть препятствие.
О СИПАП-методе
Метод был предложен в 80-е годы XX столетия в Австралии и быстро получил признание, так как позволил эффективно справляться с проблемой храпа и остановками дыхания во сне в рамках лечения на дому. Он заключается в постоянном нагнетании воздуха в дыхательные пути, благодаря чему поддерживается необходимое давление, препятствующее смыканию тканей и остановке дыхания, пока человек находится в состоянии сна. Давление достигается за счет герметичности воздушного контура: воздух нагнетается компрессором в гибкий шланг и подается к эластичной полимерной маске, плотно прилегающей к лицу.
Процедура становится частью ежедневного распорядка, так как терапия не обладает накопительным эффектом: метод действует механически, не влияя на причину патологического состояния, и спустя несколько дней после прекращения применения аппарата апноэ возвращается.
Показания и противопоказания
Основной причиной назначения СИПАП-терапии является храп, который сопровождается кратковременными остановками дыхания во сне. Однако не каждое апноэ становится поводом к назначению СИПАП. Врач прежде всего будет опираться на:
Несмотря на неинвазивность и безопасность лечения, у процедур СИПАП существуют противопоказания:
Побочные эффекты
СИПАП-терапия хорошо переносится благодаря точной индивидуальной настройке приборов, но иногда возникают дискомфортные ощущения и побочные эффекты:
Но медицинская техника постоянно совершенствуется:
СИПАП-терапия
Перед началом терапии в домашних условиях до покупки аппарата пациент обязательно должен обратиться к врачу-сомнологу, который исследует его проблему всесторонне и назначит аппаратное лечение. Также сомнолог поможет пациенту настроить аппарат в стационарных условиях. Для этого больному необходимо провести ночь в клинике. Во время сна специальный аппарат (полисомнограф) с помощью датчиков будет считывать показатели работы и активности его дыхательной системы: работу мышц, участвующих в акте дыхания, активность дыхательного центра, сердечный ритм, положение в постели и т. д. По этим показателям врач отрегулирует прибор: выберет необходимое давление с таким расчетом, чтобы его было достаточно для возвращения проходимости дыхательным путям, но не более – чтобы избежать пересушивания слизистых или попадания воздуха в пищевод.
Применение метода воздушной компрессии помогает справиться с основными симптомами СОАС (синдрома обструктивного апноэ сна):
Продолжительность лечения
После исследования и настройки прибора, пациент продолжает лечение дома в течение нескольких месяцев (длительность курса определяет сомнолог, она зависит от тяжести симптомов). После перерыва курс возобновляется. Приборы СИПАП-терапии – это портативные устройства, поэтому их устанавливают около кровати на столике или тумбочке и легко перемещают по мере надобности.
К сожалению, терапия СИПАП не дает необратимых или долговременных результатов – для эффективного лечения тяжелых форм заболевания этот прибор должен применяться пожизненно. Накопительный эффект незначителен и заканчивается спустя несколько дней после прекращения процедур. Поэтому к подбору аппарата следует подходить с особым тщанием.
Как выбрать удобный аппарат
Существует несколько типов современных аппаратов СИПАП-терапии:
Помимо наличия особых режимов и возможностей настройки компрессора (БИПАПы и авто-СИПАП) существует ряд дополнительных функций, которые делают ежедневное применение комфортным и на которые стоит обратить внимание при выборе:
Что такое сипап аппарат при коронавирусе
Многие пациенты с синдромом обструктивного апноэ сна пользуются СИПАП-аппаратами. В условиях распространения новой коронавирусной инфекцииCOVID-19 возникает вопрос – можно ли использовать СИПАП-терапию и дальше? Что делать в случае заболевания?
Президент Российского общества сомнологов, д.м.н., профессор Р.В. Бузунов опубликовал перевод рекомендаций по коронавирусной инфекции и синдрому обструктивного апноэ сна для пациентов, применяющих постоянное положительное давление в дыхательных путях (РАР-терапию), их семей и медицинских работников английских авторов S. Craig и S. West в сотрудничестве с объединением по СОАС.
1. Следуйте правительственным рекомендациям относительно COVID-19. Не имеется данных о том, что синдром обструктивного апноэ сна влияет на восприимчивость к COVID-19.
2.Пациенты с СОАС должны продолжать использовать свой СИПАП дома, как обычно. Нет никаких доказательств того, что использование СИПАП повышает вероятность заболеть COVID-19 или утяжеляет течение инфекции. Любая респираторная инфекция, особенно в случае заложенности носа, может затруднить использование СИПАП. Можно продолжить применение СИПАП, но если от его применения становится хуже (например, усиление кашля, или нарушение сна), тогда прекратите использовать СИПАП, пока ваши респираторные симптомы не уменьшатся. Сон с возвышенным положением изголовья, исключение алкоголя, применение внутриротовых приспособлений, смещающих нижнюю челюсть (если они у вас есть), могут быть использованы в качестве альтернативы СИПАП, и несколько улучшат состояние в данный период. Ваши симптомы обструктивногоапноэ сна, вероятно, ухудшатся в течение недели, но исчезнут, когда вы снова начнете применять СИПАП.
3.Обычные гигиенические мероприятия достаточны для инфекционного контроля: регулярная замена воздушных фильтров, ежедневная очистка поверхностей и промывание маски и трубки в теплой мыльной воде, регулярное мытье рук перед использованием аппарата. Не передавайте аппарат для использования другим людям!
4. Если Вы находитесь в стационаре с подозрением на COVID-19или с подтвержденным диагнозом:
4.1. возьмите свой аппарат СИПАП в больницу;
4.2. не используйте СИПАП без разрешения медперсонала. При подозрении на COVID-19 вас могут попросить не использовать СИПАП до получения результатов теста на коронавирус;
4.3. если у вас имеется синдром обструктивного апноэ, требующий СИПАП-терапии для поддержки вентиляции, вы должны продолжать лечение, но следует находиться в изолированном помещении;
4.4. для снижения риска инфицирования окружающих в стационаре ваша маска должна быть заменена на невентилируемую (без порта сброса воздуха). При этом в контур аппарата должен быть добавлен специальный порт сброса воздуха, а между ним и маской установлен бактериальный/вирусный фильтр;
4.5. не применяйте нагреваемый увлажнитель в стационаре, так как это может усиливать распространение аэрозоля с инфекцией.
Лечение пациента с помощью аппарата СИПАП требует контроля врача не реже, чем один раз в год. В ОКБ им. Семашко проводится диагностика и лечение всех видов нарушений сна, в том числе храпа и синдрома обструктивного апноэ сна. Доступны полисомнография с видеонаблюдением, кардиореспираторный мониторинг, респираторный мониторинг, СИПАП-терапия, хирургическое лечение.