Что такое плоскостопие? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
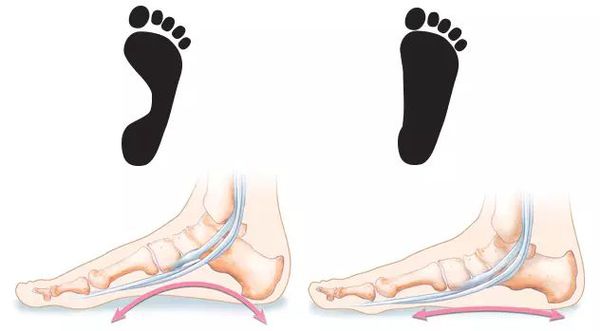
Плоскостопие — ортопедическое заболевание, заключающееся в изменении конфигурации стопы. Оно не является деформацией как таковой. При плоскостопии наступает сглаживание естественных, характерных для здорового человека анатомических вогнутостей — сводов стопы. [10]
Плоскостопие — всегда приобретённая патология, она формируется в процессе развития и жизни. Но при этом доказана очевидна роль наследственности в развитии плоскостопия: существует ряд врождённых и наследуемых состояний, которые приводят к развитию плоскостопия, даже без провоцирующих факторов. [6]
Плоскостопие вызывается комплексом причин и условий. Основной причиной плоскостопия можно считать современный образ жизни. [1]
Все дети рождаются с плоскостопием — это физиологическая норма, свойственная новорождённому. [34] Во время роста ребёнка стопа должна «созревать», постепенно переставая быть плоской и обретая своды (вогнутости). [10]
Для формирования сводчатой стопы нужны крепкие мышцы и их несимметричное развитие. Эти условия выполняются в естественных условиях, при активном образе жизни и босой ходьбе в природном ландшафте. [18] И менно развитые мышцы, крепящиеся с помощью сухожилий к пока ещё мягким, податливым как хрящи костям, с воей тягой формируют правильные своды. Но в сегодняшних реалиях детская стопа не сталкивается с побуждающими к развитию мышц и костей факторами. [9] Вместо неровностей и шероховатой структуры земли ребёнок начинает ходить дома по плоскому полу, а на улице — в обуви. В таких адаптированных условиях мышцы не напрягаются, стопа не работает в полной мере и не обретает сводов. [1]
Повышенное внимание врачей к плоскостопию объяснимо ранними необратимыми нарушениями в стопах:
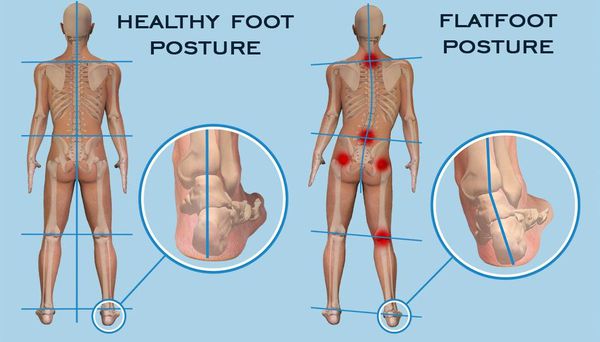
Уже в молодом возрасте плоскостопие, оставленное без внимания, проявляет себя дискомфортом в икроножных областях, повышенной утомляемостью при ходьбе и беге. В действительности, первые симптомы могут сигнализировать об обширных, но пока не проявившихся проблемах. [2] Уплощение сводов стопы ведёт к нарушению биомеханики ходьбы. Теряются присущие здоровой стопе податливость и амортизация, так необходимые для сглаживания неровностей и толчков при ходьбе. Без этого важного свойства не «погашенную» стопой нагрузку принимают на себя суставы. Организм пытается себя защитить себя — идёт вынужденное перераспределение нагрузки при ходьбе. Увы, не лучшим образом. Это затрагивает не только стопы и голени. Цепочка патологических сдвигов идёт восходяще: от неправильно перераспределённой нагрузки страдают суставы стопы, голеностопные, коленные и тазобедренные суставы. Конечным «адресатом» плоскостопия, становится позвоночник, [29] а обширная симптоматика проблем с позвоночником и трудности в лечении знакомы пациентам и известны каждому клиницисту.
Симптомы плоскостопия
Симптомы заболевания проявляются быстро, но неспецифично, так как плоскостопие — диагноз клинического поиска. Это значит, что больной почти не предъявляет жалоб, а заболевание выявляет врач, как правило, во время профилактического осмотра. [16]
Отчасти, в скудной симптоматике и отсутствии жалоб есть положительный момент — плоскостопие протекает компенсировано, не принося дискомфорта пациенту. Если человек не подвергает себя физическим нагрузкам, такое состояние может затянуться на годы, не влияя на самочувствие и трудоспособность.
Внимательный опрос всё же позволяет выявить самые частые симптомы:
Пациенты отмечают быстрое появление усталости в стопах и икроножных областях при ходьбе и длительном статичном положении. Возникает спастическая, ноющая боль, проходящая после отдыха в горизонтальном положении. Дискомфорт в стопах и в голенях может предшествовать боли.
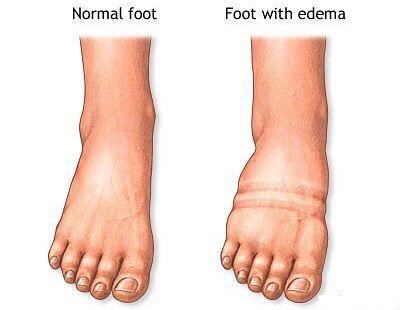
Часто больные замечают прогрессирующий характер симптомов — указанные жалобы начинают появляться уже при меньших нагрузках, а дневной отдых не снимает негативные ощущения полностью. Отдельным, хоть и редким симптомом является отёчность стоп и голеней, появляющаяся к вечеру. [18]
Обращает на себя внимание и трудность подбора обуви, несоответствие её привычного размера. Пациентам с плоскостопием даже качественная обувь может казаться неудобной из-за нарушения анатомии стопы. При плоскостопии распластанность стопы ведёт к постепенному увеличению длины следа, что вынуждает пациентов покупать обувь «свободнее» на 0,5-1 размера.
Отдельным симптомом при плоскостопии является неравномерное изнашивание обуви — пациенты замечают несимметричное истирание подошв обуви. К тому же, подошва истирается сильнее и в нехарактерных (сравнительно с обувью здорового человека) местах. [24]
Ранним симптомом является нарушение позы и походки — в положении стоя, легко заметить патологическую установку ног. При ходьбе этот дисбаланс выглядит ещё грубее, проявляясь асимметрией походки, её «неуклюжестью» и механичностью. [9]
В силу компенсаторных возможностей организма большинство симптомов обычно не специфичны, субъективны и не расцениваются серьёзно из-за их слабой выраженности. В связи с этим требуются комплексные и объективные методы диагностики.
Патогенез плоскостопия
Патогенез плоскостопия разнится. Изменчивым является только инициирующий (причинный) фактор. Остальной каскад нарушений, как правило, одинаковый и не зависит от причины.
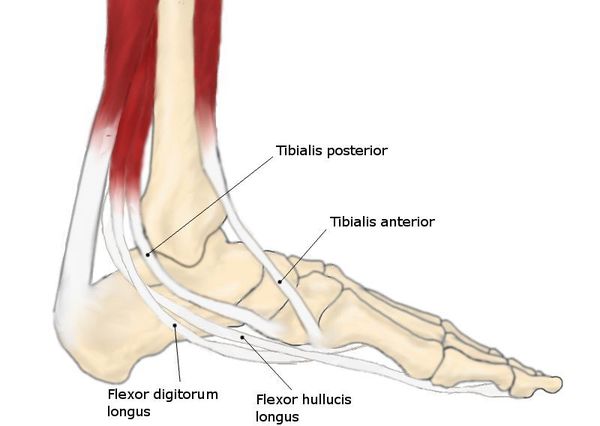
Несостоятельность мышечной и фиброзной тканей — глобальный патогенетический ключ плоскостопия. Под несостоятельностью указанных тканей понимают нарушение их растяжимости. Это характерно для системных особенностей организма, например, для дисплазии соединительной ткани. [10]
Если говорить о связках, то в случае плоскостопия им характерна повышенная растяжимость. Они не способны выдерживать весовые (статические) нагрузки, что ведёт к «распластыванию» (потере формы) стопы.
Крепость связок, их свойство сохранять форму — то, что вместе с мышцами позволяет поддерживать постоянство сводов стопы. Мышцы же выступают в роли динамического компонента. В отличие от связок, они легко изменяют свою длину, адаптируя своды стопы к ударным нагрузкам при ходьбе. [17] Это позволяет за счёт тонуса формировать своды стопы, отчасти изменяя их выраженность.
Стопа с врождённо состоятельными связками и мышцами способна сохранять постоянство сводов даже в неблагоприятных условиях, например, на фоне избыточного веса и физических перегрузок. Врождённая предрасположенность к плоскостопию в виде несостоятельности мышц и связок, в свою очередь, приведёт к плоскостопию даже при исключении всех потенциально провоцирующих факторов плоскостопия. [19]
Не менее важно состояние костной ткани, вовлечённой в патогенез плоскостопия. Пластичность кости, степень её зрелости и способность к трансформации по-своему влияют на развитие плоскостопия: пока эти «параметры» корректируемы (в детском возрасте), есть шанс изменить ход болезни. [1]
Возрастной патогенез плоскостопия влияет на обратимость процессов — возможность повернуть вспять процессы плоскостопия. Данное заболевание, развившееся у взрослого человека, не может быть излечено радикально: отсутствие активного роста костей стопы, сниженная способность к восстановлению мышечной ткани и сформировавшиеся связки не дают шанса воздействовать на звенья патогенеза. [35]
Немалую роль в формировании плоскостопия играют вторичные изменения — те проявления, с помощью которых организм адаптируется к потерявшей свою упругость стопе. Они происходят не только в самой стопе, но и в других сегментах опорно-двигательной системы. В случаях стойких изменений клиническое течение плоскостопия разительно отличается от варианта течения заболевания без вторичных нарушений. Помня о вторичных патогенетических проявлениях, врачи не всегда стремятся их излечить, расценивая как допустимую приспособительную реакцию. [16]
Классификация и стадии развития плоскостопия
Выделяют два вида плоскостопия:
Плоскостопие классифицируется и по причинам появления: [33]
По характеру снижения высоты сводов выделяют:
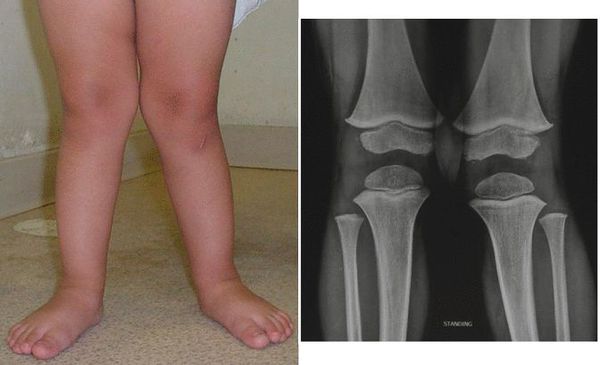
Клиническое значение представляет классификация плоскостопия по степени: прогрессивно снижающийся свод стопы от первой до третьей степени. Эта классификация рентгенологическая, а потому весьма объективная. Рентгеновский снимок используется для анализа углов свода стопы и оценки дополнительных костных изменений на фоне плоскостопия.
Для формирования диагноза также применима классификация плоскостопия с учётом осложнений, в которой указывается факт осложнения и его разновидность. [33]
Стадийность течения плоскостопия не выделяется большинством авторов. Памятуя о показаниях и противопоказаниях к ортопедической коррекции, простое разделение на фиксированное и нефиксированное плоскостопие вполне себя оправдывает.
При фиксированном плоскостопии уплощённость сводов стопы сохраняется даже без нагрузки. При нефиксированном плоскостопии своды стопы «возвращаются», как только прекращается нагрузка на ноги. Часто выражение «фиксированное плоскостопие» путают с понятием «статическое плоскостопие», несмотря на то, что термины принадлежат классификациям по разным признакам.
Осложнения плоскостопия
Осложнения возникают в результате длительно протекающего плоскостопия. Нарушение конфигурации стопы приводит к дисбалансу нагрузок в её определённых частях. Длительное время организм работает, приспособившись к проблемам и не «выдавая» их. [25] Но в итоге возникает каскад осложнений:
Отдельным пунктом осложнений стоят местные нарушения: появление натоптышей, мозолей, потёртостей и врастание ногтей.
Указанные осложнения могут проявляться как по отдельности, так и в комплексе.
Самое очевидное осложнение, с которым больные обращаются к врачу — миофасцит и связанный с ним болевой синдром. [9] Боль возникает из-за воспаления мышц стопы и их оболочек, чрезмерно растянутых на распластанном костном каркасе стопы. Неестественная установка плоской стопы приводит к ударной нагрузке во время ходьбы — происходит микротравматизация одних и тех же участков. Так, стопа травмируется ежедневно, не имея возможности и времени для заживления, а боль при этом сохраняется.
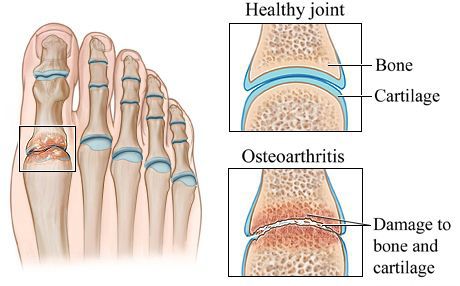
Остеоартрит — результат длительных многолетних перегрузок суставов уплощённой стопы. Он характеризуется преждевременной изношенностью суставов, не свойственной пациенту в его возрасте. Истончается суставной хрящ, страдают мягкие ткани, окружающие сустав, нарушается подвижность и появляется боль в суставе.
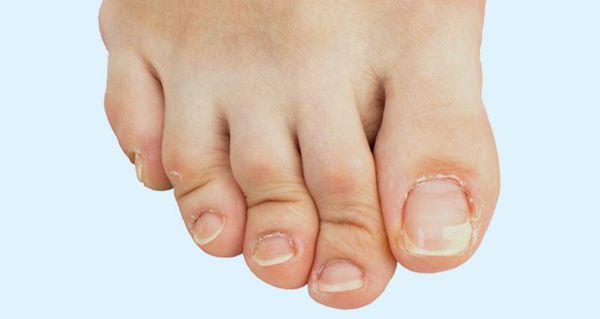
Деформация пальцев — прогнозируемый итог плоскостопия, протекающего без лечения и коррекции. [22] Ослабленный связочный аппарат и мышцы не сохраняют правильного соотношения костей стопы — пальцы «наползают» друг на друга. Появляются деформации по типу углового отклонения, когтеобразных и молоткообразных пальцев, что затрудняет ношение обуви и усугубляет нарушения походки.
Хромота, отсутствие или укорочение фазы переката стопы, вынужденная установка стопы — всё это делает походку человека с плоскостопием узнаваемой издалека. Нарушенная походка в итоге приводит к перегрузочным реакциям в других суставах нижних конечностей и позвоночнике. [32]
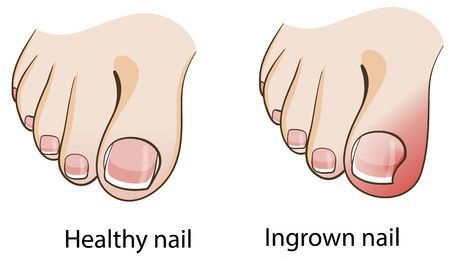
Хорошо заметным и часто встречающимся осложнением является вросший ноготь. Пациенты с этим осложнением могут долго лечиться у специалиста-подолога, не сразу попадая к травматологу-ортопеду. После ортопедической коррекции плоскостопия, как правило, проблема с вросшим ногтем отступает. [10]
Все перечисленные осложнения приведены в порядке убывания частоты их встречаемости. Однако длительный «стаж» плоскостопия и отсутствие лечения могут привести к появлению любого из этих осложнений.
Диагностика плоскостопия
Плоскостопие диагностируется путём детализации жалоб пациента. Проводится опрос для уточнения образа жизни, характера нагрузок и предрасположенности к деформации.
Ведущую роль в диагностике играет обыкновенный осмотр стоп. Существует изобилие клинических тестов и методик, позволяющих без использования аппаратуры не только выставить диагноз, но и получить информацию о степени заболевания и осложнениях. [10]
Врач выполняет осмотр под нагрузкой, без нагрузки и в динамических условиях (при ходьбе). Для объективизации картины оценивается степень снижения сводов стопы в сантиметрах, уточняется характер установки стоп угломером.
Первичный осмотр с клиническими тестами и грамотно собранный анамнез — важный этап диагностики плоскостопия, проводимый без сложных инструментальных исследований.
При массовом обследовании стоп с целью выявления бессимптомного плоскостопия (скрининг) хорошо зарекомендовал себя метод плантоскопии. [30] Его суть заключается в изучении отпечатка стопы в положении стоя. В норме стопа с хорошо выраженными сводами не полностью соприкасается с опорной поверхностью: пятно контакта вырисовывается отчасти в переднем отделе стопы, по её наружному краю и в пяточной области. Чем сильнее выражено плоскостопие, тем обильнее заполняется контур стопы и исчезают естественные «просветы».
Плантоскопия позволяет увидеть и оценить отпечаток стопы на специальном опорном экране. Иногда плантоскопию называют подоскопией, подографией и плантовизиографией. [25] Существующие разновидности плантоскопии не влияют на суть метода: плантография — отпечаток на бумаге, компьютерная плантоскопия — изображение на мониторе.
После нанесения меток на отпечаток/изображение следа легко определяется вид и степень плоскостопия. [30] [36] Эта процедура даёт возможность быстро, точно и безвредно выявить патологию, направляя пациентов для дальнейшего детального обследования.
«Золотым стандартом» диагностики является рентгенография стопы. Получив рентгеновский снимок стопы и измерив расстояния между костными ориентирами, врач обладает точной информацией о заболевании. [28] Снимок пригоден для определения степени плоскостопия, оценки осложнений в виде артроза и выявления деформации. [5] Кроме того, рентгенография обязательна в экспертных вопросах трудоспособности, пригодности к военной службе и спортивным нагрузкам.
Лечение плоскостопия
Плоскостопие лечится как консервативно (безоперационно), так и оперативно. Способ лечения определяется индивидуально для каждого пациента. Учитываются:
Независимо от выбранной врачом тактики лечения плоскостопия, на быстрый и идеальный результат рассчитывать не приходится, так как плоскостопие — тяжело поддающаяся коррекции патология, требующая не только скрупулёзности от врача и полного понимания происходящего, но и выдержки, сил и дисциплины от пациента.
Лечение плоскостопия длительное и обязательно комплексное. Зачастую хорошим результатом считается отсутствие прогрессирования плоскостопия. Основная масса пациентов получает консервативное лечение.
Результативность лечения у детей выше, чем у взрослых пациентов. По причине продолжающегося формирования и роста стопы полное излечение у них вполне достижимо. В случае плоскостопия у взрослых применяется поддерживающая терапия, направленная на предупреждение ухудшения состояния.
Комплексное лечение плоскостопия включает:
Противовоспалительная терапия снимает болевые ощущения, вызванные воспалением, расширяя двигательный режим пациента.
Лечебная физкультура призвана укрепить мышцы, способные формировать своды стопы. Проводится она с учётом тонизирования ослабленных групп мышц и одновременного расслабления спазмированных мышц. Это позволяет отчасти вывести стопу из патологической установки. [13]
Физиотерапия выполняет дублирование функций лечебной физкультуры, но без активного участия пациента.
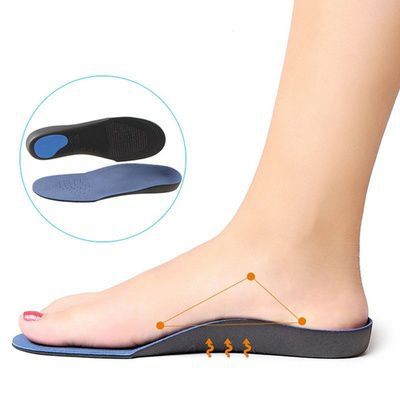
Использование ортопедических стелек позволяет быстро и безболезненно скорректировать неправильное положение стопы. [24] Стелька выполняет пассивную коррекцию — она приносит выраженное облегчение, но не улучшает состояние мышц. Потому стелька не должна расцениваться как единственный метод лечения.
Кинезиотейпирование — относительно новый способ терапии, пригодный для решения задач обезболивания, противоотёчного эффекта, поддержания тонуса мышц, профилактики травм и маршевых перегрузок на фоне плоскостопия.
Пациенты с плоскостопием должны соблюдать лечебный режим — ограничивать длительные пешие передвижения, статические нагрузки в положении стоя, перенос тяжестей. [31]
Обувь должная быть удобной, хорошо держать форму и фиксировать стопу, а также иметь жёсткую подошву и невысокий каблук. [10] [15]
Ожидать восстановления сводов стопы у взрослого пациента, даже после проведённого в полном объёме консервативного лечения, не имеет смысла. Стопа уже не пластична и не может изменить свою форму, так как прекратила рост. [9]
Одним из радикальных методов лечения у взрослых может стать операция, однако и здесь есть досадные особенности. Техника операций предполагает вмешательство на мягких тканях, в основном на сухожилиях. Эти пластические операции призваны восстановить своды стопы. [4] Такая специфика приводит к частым рецидивам — плоскостопие возникает вновь, спустя несколько лет после операции. Это связано с растяжимостью тканей, посредством которых выполнялась пластика. [26] Попытки работы на костях или применение искусственных трансплантатов тоже не увенчались успехом.
Хорошие результаты наблюдаются после корригирующих операций. В этом случае пластика сводов стопы не выполняется. [21] Хирург устраняет возникшие в результате плоскостопия деформации, ликвидирует анатомические преграды, ограничивающие функцию стопы, не влияя на изначальную их причину. [12] Подобная симптоматическая хирургия помогает улучшить качество жизни и повысить активность пациентов. [14]
Прогноз. Профилактика
Прогнозы плоскостопия зависят от причин его возникновения.
Если плоскостопие развилось в раннем возрасте на фоне тяжёлых системных заболеваний скелета (в том числе врождённой патологии), то протекает оно неблагоприятно. В этом случае плоскостопие не ограничивается лишь утратой сводов стопы — в скором времени возникают осложнения в виде грубых деформаций, устойчивых к попыткам ортопедической коррекции. Рано развивается остеоартрит с присущим ему болевым синдромом и дисфункцией суставов. Активность пациентов ограничивается, возникает риск инвалидизации. [20] Похожим образом может протекать и паралитическое плоскостопие.
Статическое плоскостопие более «отзывчивое» к терапии. Коррекция образа жизни и традиционное комплексное лечение надёжно замедляют развитие плоскостопия, которое в подобном своём проявлении редко приводит к утрате трудосопособности.
Посттравматическое плоскостопие требует агрессивного хирургического подхода. Своевременно и качественно сопоставленный перелом и восстановленная анатомия стопы позволит предупредить «проседание» сводов.
Профилактика плоскостопия — нетривиальная задача. Она направлена на контингент детского возраста. Требуется пристальное наблюдение в рамках плановых осмотров травматолога. Важно не пропустить интервал, когда плоскостопие впервые проявляется у ребёнка. [20] Этот период благоприятный для лечения, оно окажется эффективным и незатяжным. Увы, интервал этот очень короткий. Инструктаж родителей с целью самоконтроля и обучение ортопедической гигиене — шанс на значительное снижение рисков плоскостопия. [11] Своевременное лечение заболеваний, провоцирующих плоскостопие, снижает процент патологии.
Анализ физических нагрузок и их дозирование актуальны как для детей, так и для взрослых. [23] Это связано с тем, что плоскостопие на фоне перегрузок часто встречается не только в быту, но и в спорте высоких достижений. [8]
Единственный способ активной профилактики плоскостопия — возвращение функции стопы. [7] Только потребность в сложных, ловких и отточенных движениях будет формировать у растущего ребёнка мышечный массив, «вытягивающий» кости стопы с характерными для неё особенностями сводчатости.
Освобождая стопу из «заточения» в обуви, возвращая стопе возможность преодоления рытвин, перепадов и кочек, мы побуждаем её развитие. Стопа подвластна правилам развития органа. Потребность в функции порождает характерную для органа анатомию — незыблемое утверждение эволюционной теории. Задача реабилитологии и гигиены — сформировать новый алгоритм нагрузок, тренировок, образцов поведения, которые позволят не утратить здоровье стопы в современных условиях. [27]
Лечение продольно-поперечного (комбинированного, смешанного) плоскостопия
Комбинированное плоскостопие 1,2,3 степени
ПРИЧИНЫ
Как проявляется симптомы в зависимости от стадии:
Лечение комбинированного плоскостопия
Существует два вида плоскостопия – поперечное и продольное. Но имеется еще один тип заболевания – комбинированный.
Комбинированное плоскостопие – это заболевание, которое сопровождается одновременно продольным и поперечным поражением. При этом формируется абсолютно плоская стопа, которая теряет амортизационную функцию и в продольном, и в поперечном своде. Итогом становится нарушение формирования осанки у ребенка и возникновение патологических явлений в этой области у взрослого человека.
Причины возникновения
Комбинированный тип плоскостопия может быть врожденным и приобретенным. Но передача болезни по наследству еще не до конца изучена, поэтому с точностью говорить об этом возникновении пока рано. Комбинированное приобретенное плоскостопие может появиться в любом возрасте.
Комбинированная форма болезни имеет свои подвиды, которые возникают по разным причинам.
Посттравматическое плоскостопие, которое сопровождается изменением формы продольного и поперечного сводов. В детском возрасте такой вид плоскостопия встречается в несколько раз реже, так как организм детей имеет высокую регенерирующую способность.
Статическое плоскостопие, которое является следствием повышенных систематических нагрузок на стопы. Иными словами, оно может возникнуть при ношении тесной и неудобной обуви. Наиболее подвержены статическому плоскостопию пожилые люди и те, у которых профессия требует длительного стояния на ногах.
Паралитическое плоскостопие — следствие такой патологии, как паралич кожных мышц. Даже несложное течение этого вида болезни требует корректировки специальными ортопедическими средствами.
Метаболическое плоскостопие вызвано дефицитом пополнения костной ткани питательными веществами. В итоге костная система развивается неправильно, причем, она не способна выдерживать обычные нагрузки.
Комбинированное или, иными словами, смешанное плоскостопие, сопровождается одновременно симптомами и продольного, и поперечного заболевания, только проявление их будет более явное. Так, стоит рассмотреть симптомы обоих типов болезни подробнее.
Симптомами продольного плоскостопия выступают:
Плоскостопие 1 степени сопровождается усталостью стоп, дискомфортом при обувании, надавливании на стопу. Более редко возникает двухсторонний отек стоп.
При плоскостопии 2 степени отмечается интенсивный синдром боли, возникающий после непродолжительных прогулок и стояния на одном месте. Имеется и явно выраженный признак болезни второй степени – изменение походки. При этом уплощается продольный свод в вечернее время суток, к утру возвращаясь в естественную форму.
Плоскостопие 3 степени характеризуется постоянным синдромом боли, который локализуется не только в области стоп, но и охватывает всю голень, вплоть до коленной чашечки. Также дискомфорт может возникать в отделе поясницы. Параллельно наблюдается отечность стоп, что влияет на передвижение человека.
Симптомами поперечного плоскостопия выступают:
Патология 1 степени сопровождается усталостью ног, болью в зоне пальцев, утолщением кожного покрова свода стопы.
Патология 2 степени характеризуется более сильным синдромом боли, который усиливается при нагрузках. Также возникает чувство жжения в области стоп.
Патология 3 степени отмечается выраженными симптомами: отклонением угла наклона большого пальца более, чем на 40 градусов; изменение формы стопы; сильная боль; возникновение мозолей и натоптышей.
Могут возникать болезни суставов конечностей и позвоночника.
Наблюдается более быстрое снашивание обуви, в особенности внутренней стороны каблука.
Диагностика
Дома определить плоскостопие можно так: смазать всю стопу кремом и поставить ее на чистый лист бумаги. Если на бумаге остался отпечаток всей стопы, без выемки, это свидетельствует о наличии патологии.
Но стоит отметить, что для диагностики болезни у ребенка этот метод не подходит, так как у ребенка до 4 лет стопа еще не сформирована. Заподозрить болезнь у ребенка можно по такому признаку, как косолапие при ходьбе. В этом случае лучше посетить врача, ведь в раннем возрасте плоскостопие еще можно устранить.
Диагностика врача заключается в следующем:
Метод плантографии, который был описан выше (с применением жирного крема). Крем в этом случае можно заменить водой.
Метод Фринлянда. В этом случае измеряют подометрический индекс. Для этого высоту стопы необходимо умножить на 100 и разделить на длину стопы. Нормой считается полученное число в пределе 29-31. Если числе менее 29, это указывает на плоскостопие.
Метод рентгенографии. Рентген проводят в двух проекциях (боковая и прямая).
Методы лечения
После постановки диагноза рекомендовано незамедлительно начать лечение. Только своевременное лечение сможет увеличить шансы для предотвращения деформации и создания условий для корректирования осанки. Как правило, применяют такие виды лечения, как снятие синдрома боли путем использования лекарств и физиотерапии. К последнему методу относят фонофорез, элекрофорез, массаж и магнитотерапию. Не менее важны гимнастические упражнения, которые назначаются ортопедом в индивидуальном порядке. Гимнастику рекомендовано проводить каждый день для усиления тонуса мышц и укрепления связок. Третий метод лечения заключается в необходимости применения ванночек для стоп, используя гидромассаж. Такое лечение также производит укрепление тонуса мышц и нормализует кровообращение.
При лечении плоскостопия важно носить специальные стельки. Наибольшая их эффективность наблюдается на первой стадии болезни. Функции стелек: распределение нагрузки на стопы, амортизация.
Каждый из вышеперечисленных методов способствует предотвращению деформирования стопы, но увидеть эффект от такого лечения можно лишь на первых стадиях болезни. Запущенные случаи требуют вмешательства хирурга.
Массаж в лечении болезни
Массаж – самый эффективный метод устранения плоскостопия, особенно у детей. Наибольшей эффективности можно достичь, соблюдая все рекомендации специалиста и правила выполнения. К последним можно отнести то, что массажировать необходимо не только стопы, но и позвоночник, так как большая нагрузка при заболевании приходится и на него. При массаже только стоп положительного результата не будет. Массажные движения необходимо начать со спинного отдела, переходя на область бедер, голеней и стоп.
Массаж можно проводить и с помощью таких средств, как коврики и ролики, выравнивающие свод стопы. Не менее полезны массажеры для стоп.
Операцию по лечению плоскостопия назначают лишь в том случае, если иные методы лечения, то есть консервативные, не принесли желаемого выздоровления. Благодаря вмешательству хирурга, можно устранить синдром боли и вернуть стопе исходное положение.
Врач может назначить какой — либо вид операции из следующих:
Профилактика плоскостопия
Существуют общепризнанные правила профилактики, к которым относят ходьбу босиком. Полезной будет ходьба по гальке, земле и траве. Необходимо давать отдыхать ногам. Особенно это касается взрослых людей, стопы которых устают на работе и просто в течение дня. Рекомендовано потратить всего 5 минут, чтобы стопы отдохнули от нагрузок.
Правильная обувь. Особенно важно это для детей раннего возраста, чьи стопы еще формируются. Так, рекомендовано приобретать те модели для ребенка, которые хорошо удерживают стопу, не слетают и не давят. На пятке должен быть высокий задник, а стелька должна быть ортопедической.
Гимнастика для стоп, на которую можно потратить не более нескольких минут за день.
Осложнения
Такое заболевание, как смешанное плоскостопие, может сопровождаться некоторыми осложнениями, что объясняется тяжелым течением болезни, поздней стадией и несвоевременным лечением. Боль может усиливаться с течением развития болезни, что приносит дискомфорт человеку. Боль может возникать не только в области стоп, но и распространяться на бедра, колени, отдел спины, а это влияет на способность передвижения человека. Часто возникают и головные боли. Может развиться косолапость.
Наблюдаются нарушение формирования осанки, включая сколиоз,искривление позвоночника, остеохондроз, грыжа, вросший ноготь. Также могут появляться мозоли и натоптыши или неврит пальцев.
В любом случае, лучше предотвратить заболевание, чем в дальнейшем бороться с его последствиями.
Комбинированное плоскостопие и его лечение
Комбинированное плоскостопие характеризуется деформациями стопы, которые объединяют поперечное и продольное плоскостопие. При этом формируется плоская стопа с полным отсутствием амортизации как в поперечном, так и в продольном сводах, что способствует патологическим изменениям костной системы человека.
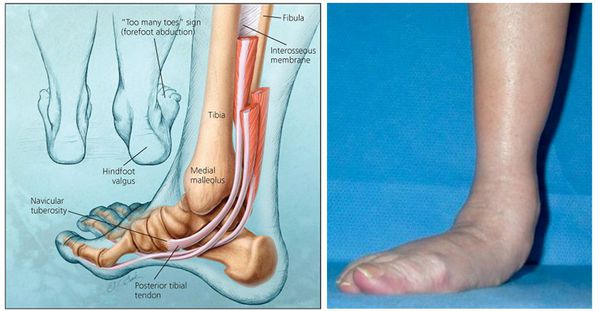
В запущенных случаях патологический процесс определяется даже при визуальном осмотре стоп. Их передняя часть расширена в костях плюсны, а подошвы лежат на поверхности горизонтально.
Причины развития заболевания
Существуют наследственные и приобретенные факторы развития заболевания:
Классификация заболевания
Развитие комбинированной формы заболевания может появиться в любом возрасте.
Выделяется несколько типов плоскостопия:
Симптоматика развития изменений
Заболевание протекает с симптомами, характерными обоим типам плоскостопия (поперечному и продольному).
Анатомическое изменение костей плюсны нельзя компенсировать связочным и мышечным аппаратами, поэтому травматическое поражение стопы ведет к наружному выступанию большого пальца. В этом случае пациент вынужден приобретать свободную обувь, большего размера, а «нарост» на пальце сопровождается болезненностью и воспалительными процессами с образованием натоптышей и мозолей.
Систематическое травмирование мозолистых образований, сопровождающееся повышенной потливостью ног, способствует возникновению патологических процессов инфекционного характера.
Кроме того, существует ряд вторичных симптомов продольно-поперечного плоскостопия:
Помимо этого, возможно врастание ногтевой пластины, образования пяточных шпор и гиперемии в области пальцев на больной конечности.
Диагностика
Запущенное плоскостопие определяется ортопедом при визуальном осмотре, но для выявления болезни на ранней стадии развития рекомендуется выполнить ряд диагностических мероприятий, которые включают в себя:
Заключительный диагноз устанавливается с учетом рентгеновских снимков. При ранней диагностике и своевременном обращении за помощью к высококвалифицированному специалисту вполне возможно сохранить здоровье ног, предотвратив негативные последствия с деформированием стопы.
Терапевтические мероприятия
Необходимо учитывать, что окончательно вылечить пациента в зрелом возрасте от комбинированной формы плоскостопия невозможно. Терапевтические мероприятия направлены на снятие негативной симптоматики, корректирование стоп и предупреждение возможного прогрессирования заболевания, поэтому так важно раннее обращение к врачу.
При лечении ранней стадии комбинированного плоскостопия предпочтение отдается консервативной терапии, предполагающей снятие болевого синдрома и улучшение состояния мышечно-связочного аппарата стопы. В этой стадии назначаются НПВС в сочетании с физиотерапией.
Обязательная терапия предусматривает выполнение ЛФК, индивидуальная схема которого разpaбатывается лечащим врачом-ортопедом, с учетом степени и формы заболевания. При смешанном плоскостопии слабеет связочный аппарат и главная цель ЛФК – это их укрепление. Поэтому занятия лечебной физкультурой должны быть ежедневными (по 10-15 минут в день).
Эффективно физиотерапевтическая терапия при поперечно-продольном плоскостопии с применением парафиновых аппликаций, электрофореза с добавлением растительных компонентов, а также выполнение фонофореза с лидокаином и гидрокортизоном.
Однако одной физкультурой избавиться от заболевания невозможно. Хорошую эффективность показывает лечебный массаж стопы, включая гидромассаж. Массажные процедуры способствуют нормализации кровообращения с усилением мышечного тонуса в области стоп и голеней. Врачи рекомендуют ходьбу босиком по неровным поверхностям (песок, галька, мелкие камушки и т. д.).
Комплексная терапия должна включать использование горячих солевых ванночек для ног, с помощью которых эффективно снимается отек, нейтрализуется воспалительный процесс и купируется боль.
Важно учитывать, что все вышеперечисленные мероприятия эффективны только на ранней стадии заболевания. При осложненных деформациях стоп решается вопрос о проведении хирургической операции. Серьезные деформации стоп с нарушением функции ходьбы и последующим изменением точки опоры в области стопы требуют обязательного восстановления правильной фиксации, в противном случае плоскостопие комбинированного характера может привести к инвалидизации пациента.
Оперативное вмешательство
При невозможности консервативной терапии рекомендуется хирургическое вмешательство, при котором выполняется резекция экзостоза хрящевой ткани на основании 1 пальца. Кроме того, хирургически разрушается 1 плюсневая кость для того, чтобы удалить клин, который образовался между основанием большого пальца и костью.
Оперативное вмешательство направлено на:
Суть хирургического вмешательства заключается в нейтрализации патологического процесса в подкожно-жировой клетчатке. Воспаление усиливается костно-хрящевым экзостозом, а костный нарост на 1 пальце способствует отечности ступни. Во время хирургической операции выполняется артропластика на большом пальце, а при возникновении необходимости выполняется корректировка деформаций костей плюсны.
Период реабилитации составляет около 1,5 месяца. В том случае, когда в ходе оперативного вмешательства кость фиксируется специальными винтами, необходимость в их последующем удалении отсутствует, так как винты, выполнены из титана. Они не окисляются и отлично выполняют поддерживающую функцию стопы. Однако на протяжении 3–3,5 недель назначается ношение гипсовой повязки, после чего она меняется на пластиковый гипс для удобства личной гигиены. После этого пациенту рекомендуется 3–4 недели ходить, не опираясь на прооперированную ногу.
Противопоказания к операции:
Оперативное вмешательство при комбинированной форме плоскостопия нельзя проводить в следующих случаях:
Важно помнить, что хирургическое вмешательство выполняется только в крайнем случае, а также при неэффективности консервативной терапии.
Профилактика
Огромное значение для предупреждения плоскостопия комбинированной формы имеет профилактика, которая предусматривает:
При необходимости рекомендуется самостоятельно сделать массажный коврик, нашив на него пуговицы различного размера, ракушки и т. д. В этом случае хорошо выполнять самомассаж. Кроме того, в начальной стадии рекомендуется ношение ортопедических стелек и супинаторов, которые подбираются индивидуально, в соответствии с анатомическими особенностями стопы.
Терапия плоскостопия зависит от степени запущенности процесса. После того, как врач подберет правильные стельки и назначит все необходимые мероприятия, он составит индивидуальный план проведения реабилитационных действий, которые следует выполнять неукоснительно в течение достаточно длительного периода времени.
Смешанное плоскостопие сопровождается сложными комплексными изменениями, при развитии которых требуется длительное наблюдение и терапия. При этом самостоятельно справиться с болезнью достаточно сложно. Поэтому при обнаружении первых симптомов плоскостопия необходимо обратиться к ортопеду, который проведет ряд диагностических процедур для выяснения причины заболевания и назначит комплекс лечебных мероприятий.
Комбинированное плоскостопие
Комбинированное продольно-поперечное плоскостопие формируется при уплощении обеих сводов. При этом впереди стопа расширяется, а нога опирается на горизонтальную поверхность.
Причины развития патологии
Продольно-поперечное плоскостопие возникает на фоне наследственных и приобретенных факторов. Речь идет о слабости мышц и связок, когда патологические изменения стопы определяются в раннем возрасте.
Приобретенная форма смешанного плоскостопия в возрасте 35-50 лет объясняется гормональной перестройкой организма, набором массы тела, вследствие чего увеличивается нагрузка на конечности.
Чаще всего определяется патология в запущенном случае, когда появляются болезненные ощущения при ходьбе, отечности ног, судороги икроножный мышц.
Наиболее уязвимы к получению подобной аномалии женщины, часто носящие обувь на высоком каблуке – поднимается поперечный свод стопы, сокращается подошвенная фасция, а плюсневая связка чрезмерно напрягается, провоцируя патологические нарушения.
Комбинированное плоскостопие может развиваться по причинам:
Предрасполагающими факторами развития болезни выступают беременность, ношение неудобной и некачественной обуви, продолжительное стояние на ногах, ослабленные связки и мышцы по наследственности.
Клиническая картина
В зависимости от симптомов заболевания определяется стадия комбинированного плоскостопия. Существует несколько разновидностей деформации стопы согласно выраженности анатомических изменений:
Наблюдается быстрое изнашивание обуви, особенно с внутренней стороны каблука. К дополнительным симптомам можно отнести синюшность кожи из-за тромбов, болезненность по переднему своду, хромота, увеличение стопы в размерах, головные боли, повышение артериального давления, потеря работоспособности.
Классификация заболевания
Комбинированное плоскостопие может появиться в любом возрасте. Выделяют несколько типов заболевания:
Статическое плоскостопие встречается в 80% случаев, вследствие влияния на организм негативных окружающих факторов. Диагностируется нарушение доктором ортопедом, с помощью плантографии, рентгеновского снимка, подометрическому вычислению высоты и угла свода. Вследствие принимаются меры по устранению патологии.
Лечение продольно-поперечного плоскостопия
Лечение комбинированного плоскостопия выполняется консервативными и оперативными методами. Дополнительно важно скорректировать вес, снизить нагрузку на стопу, нормализовать мышечный тонус.
Операция назначается при сильных патологических изменениях, нестерпимых болезненных ощущениях, для восстановления правильной фиксации стопы во избежание ограниченности движения.
Терапевтические мероприятия
Задача специалиста и пациента при выполнении консервативных методик лечения комбинированного плоскостопия – это облегчение клинической картины, восстановление эластичности мышц и связок, укрепление опopно-двигательного аппарата, коррекция показателей высоты и угла поперечно-продольного свода.
Лечебная терапия основывается на следующих методах:
При отсутствии лечения, особенно у детей, плоскостопие может привести к заболеваниям, связанных с разрушением суставных хрящей, отклонении позвоночного столба в сторону, сутулости, вогнутой спине.
Оперативное вмешательство
Если консервативное лечение не принесло желаемые результаты, проводится операция. Терапия направлена на восстановление плюсневой кости большого пальца, для обеспечения амортизационной стабильности, устранения воспалительного процесса, нормализации функциональности стопы.
Реабилитационный период составляет 1,5 месяца, кость фиксируется специальными винтами, которые в последствии успешного лечения удаляются. Рекомендуется пациенту в течение 3 недель ходить аккуратно, не опираясь на прооперированную ногу.
Противопоказаниями к операции являются следующие факторы:
При первых симптомах деформации стопы важно обратиться к профильному доктору, чтобы консервативными/оперативными методами устранить заболевание, избегая тяжелых последствий, инвалидности.
Профилактика
Профилактические меры включают ношение качественной обуви с ортопедическими стельками, занятия спортом, регулярное выполнение упражнений из комплекса лечебной гимнастики.
Полезно сбалансированно питаться, пить достаточное количество жидкости для вымывания солей и шлаков из организма, вести здоровый и правильный образ жизни. Различные нарушения со здоровьем устранять своевременно, не запуская болезнь.
Для укрепления мышц ступней можно делать расслабляющие ванночки, парафиновые и грязевые аппликации, обертывания. Для улучшения кровообращения ходить босиком по гальке, траве, неровной поверхности. Укреплять иммунную систему, принимая поливитаминные комплексы.
При соблюдении вышеописанных мер можно предотвратить не только продольно-поперечное плоскостопие, но и множество других заболеваний.
Что такое комбинированное плоскостопие (смешанное): симптомы, причины и методы лечения
Комбинированное плоскостопие – это патологическая деформация поперечного и продольного сводов стопы одновременно. Уплощение ступни происходит полностью, значительно снижаются амортизационные свойства, нарушается весь опopно-двигательный аппарат: развивается воспаление суставов, нарушение осанки (сколиоз, кифоз, лордоз), деформация пальцев ног со смещением плюсневых костей. Нeблагоприятное воздействие в детском возрасте — несформированный скелетный каркас более подвержен деформации, нежели у взрослых.
Что такое и код по МКБ-10
Смешанное плоскостопие возникает при соединении сразу двух деформаций ступни, сочетание уплощения продольного свода и присоединения поперечного уплощения. Такие изменения влекут за собой удлинение, расширение подошвы — формируется полностью плоская стопа, что чревато значительным дискомфортом, болью при ходьбе, нарушением осанки. При плоской ступне призывник не годен к службе в армии.
Патогенез развития патологии состоит в нарушении анатомического расположения плантарной фасции, соединительнотканных структур, мышц ноги, сосудисто-нервных окончаний. Под действием давления массы тела, смещения точек опоры, деформация вызывает компенсаторное уплощение сводов подошвы. Нарушается нормальная работа мышц сгибателей-разгибателей пальцев, идет смещение плюсневых косточек пальцев ног, большой палец стопы смещается наиболее выражено с формированием костного нароста. Перераспределяется нагрузка между подошвенным апоневрозом и связками нижних конечностей, нарушая амортизационные свойства, возникает перерастяжение связочного аппарата.
Патологические изменения затрагивают межфаланговые суставы, голеностоп, колени, человек не может свободно передвигаться, вращать ступней, заниматься спортом, долго гулять пешком, что значительно снижает качество жизни.
Симптомы и причины появления
Этиология появления комбинированного вида плоскостопия может быть врожденной и приобретенной. В то время как механизм наследования патологии до конца не изучен, приобретенные признаки деформации могут проявиться у ребенка и у взрослого.
Причины возникновения приобретенной формы уплощения стоп:
Клиническая картина заболевания сочетает симптомы двух видов плоскостопия одновременно, симптоматика будет более выраженной за счет комбинации патологии:
Диагностика двустороннего плоскостопия
Диагностический комплекс мероприятий проводит врач-ортопед: определяет уровень уплощения, проводит плантографию с отпечатком стопы. Для детей, взрослых со значительными нарушениями строения ступни проводят более прицельные обследования, чтобы определить тяжесть патологии, назначить рациональную схему лечения:
Методы лечения деформации
Своевременная коррекция искривления, уплощения стоп позволяет избежать нарушений опopно-двигательного аппарата, вернуть свободу передвижения, активной деятельности, устранить дискомфортные ощущения у пациента.