Что такое сплетение в ноге
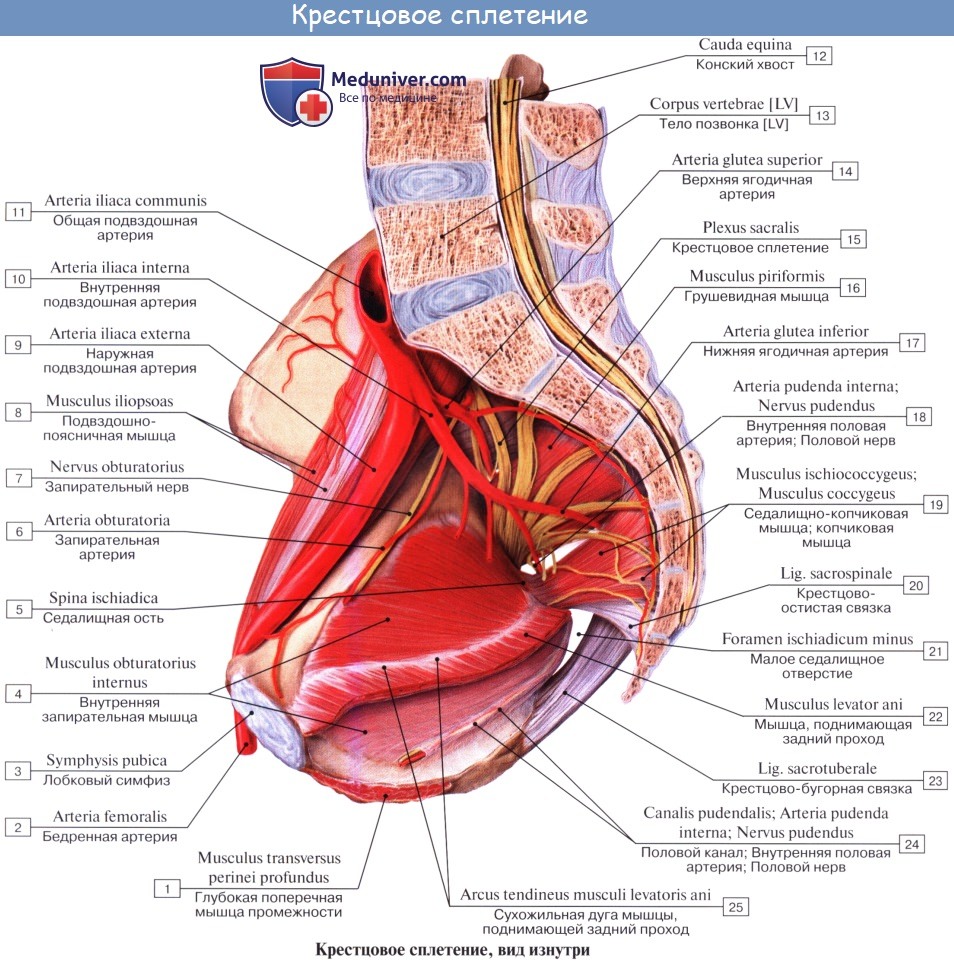
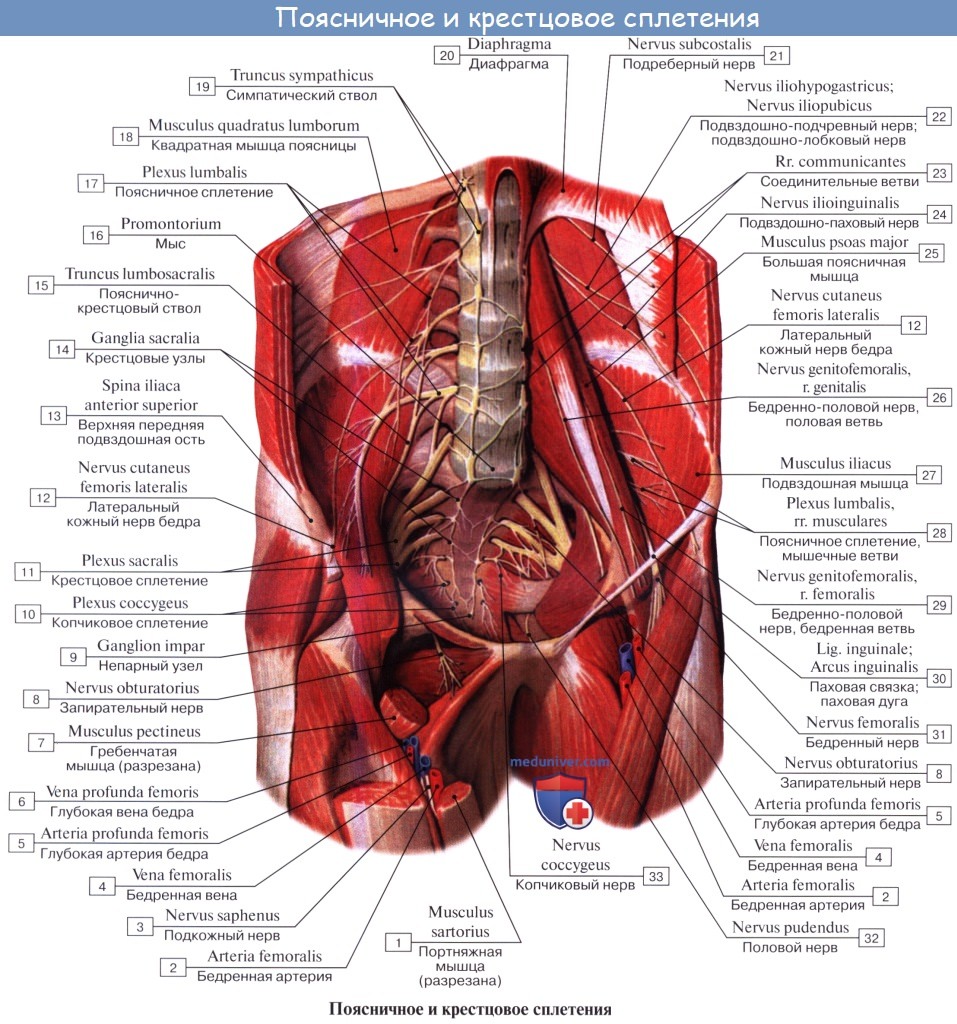
Из передних ветвей поясничных, крестцовых и копчикового нервов слагается пояснично-крестцовое сплетение, plexus lumbosacralis. Это общее сплетение разделяется по областям на частные отделы, или сплетения: поясничное, крестцовое и копчиковое.
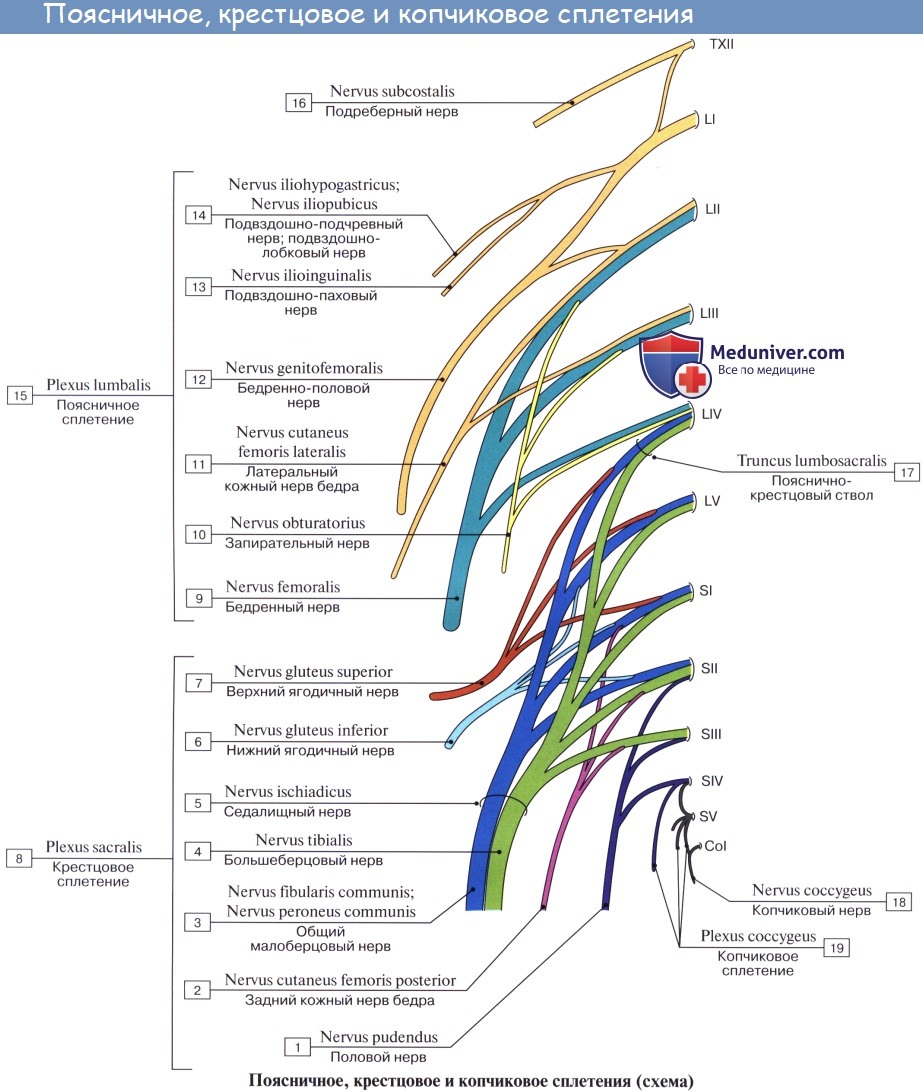
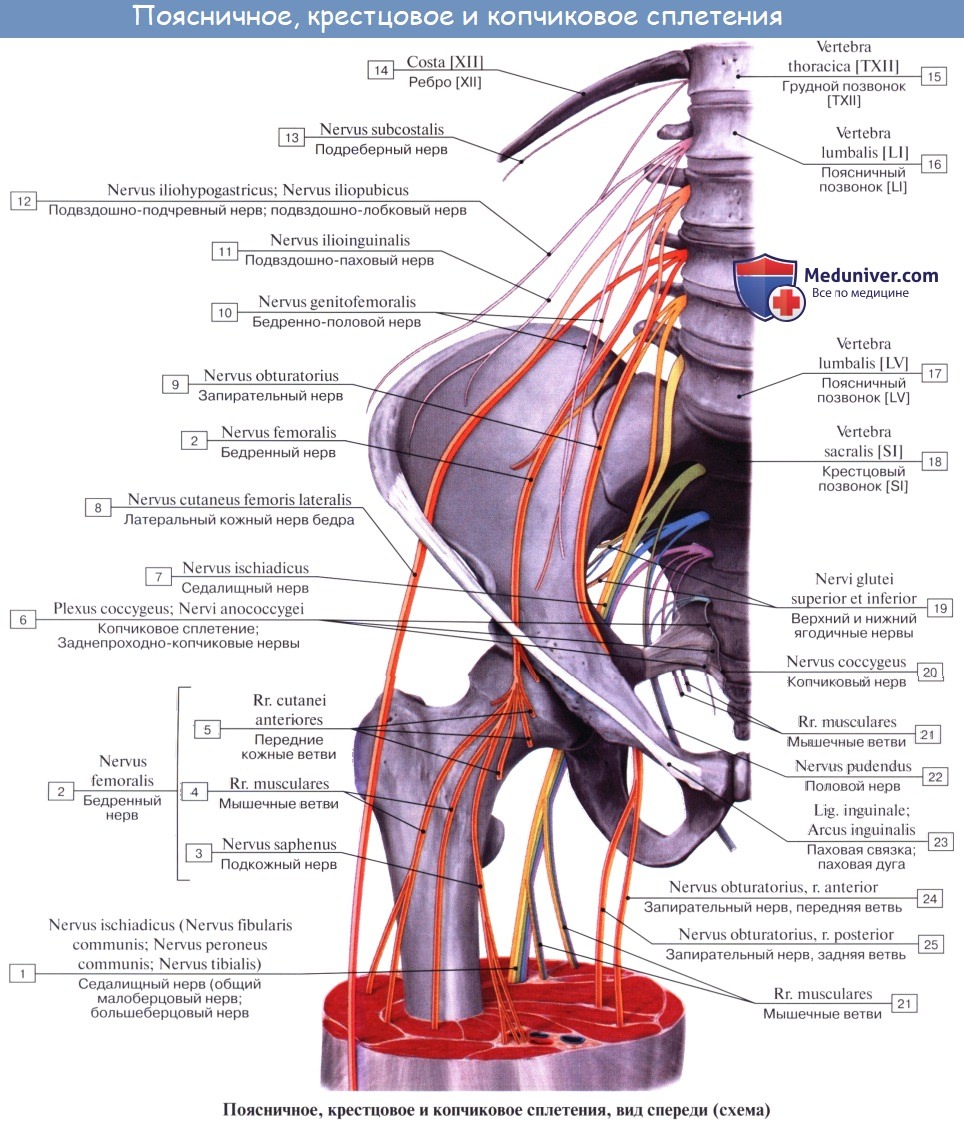
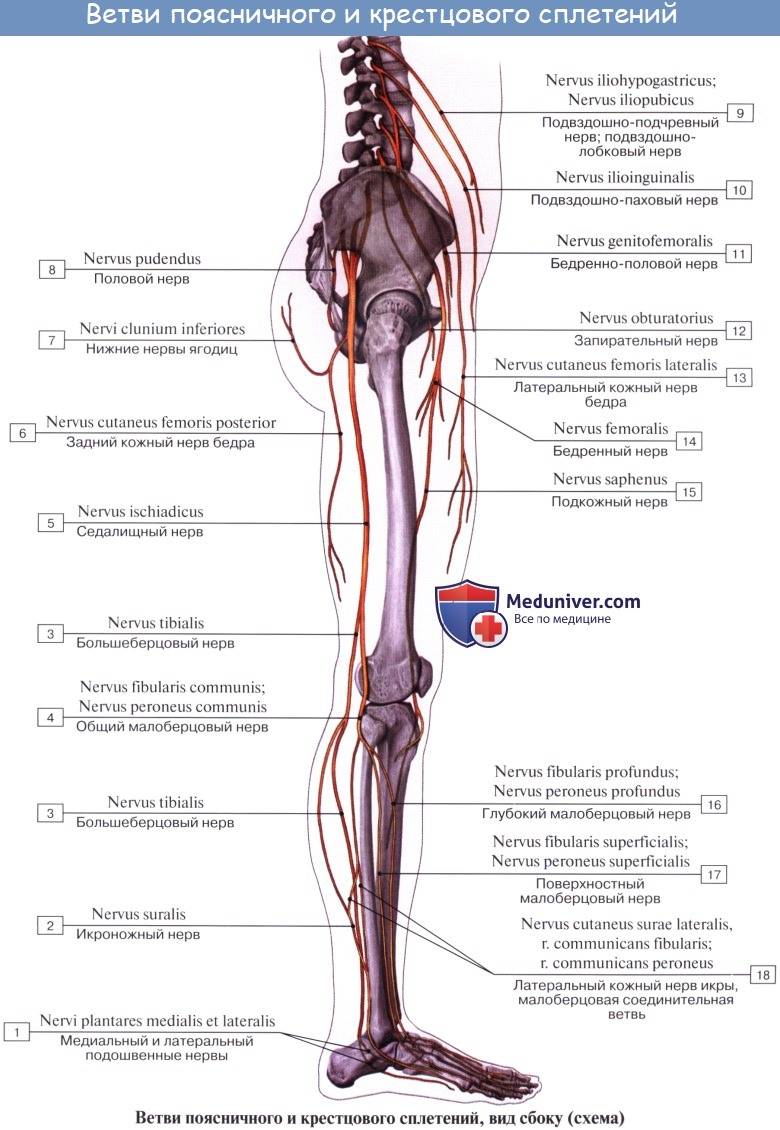
Поясничное сплетение
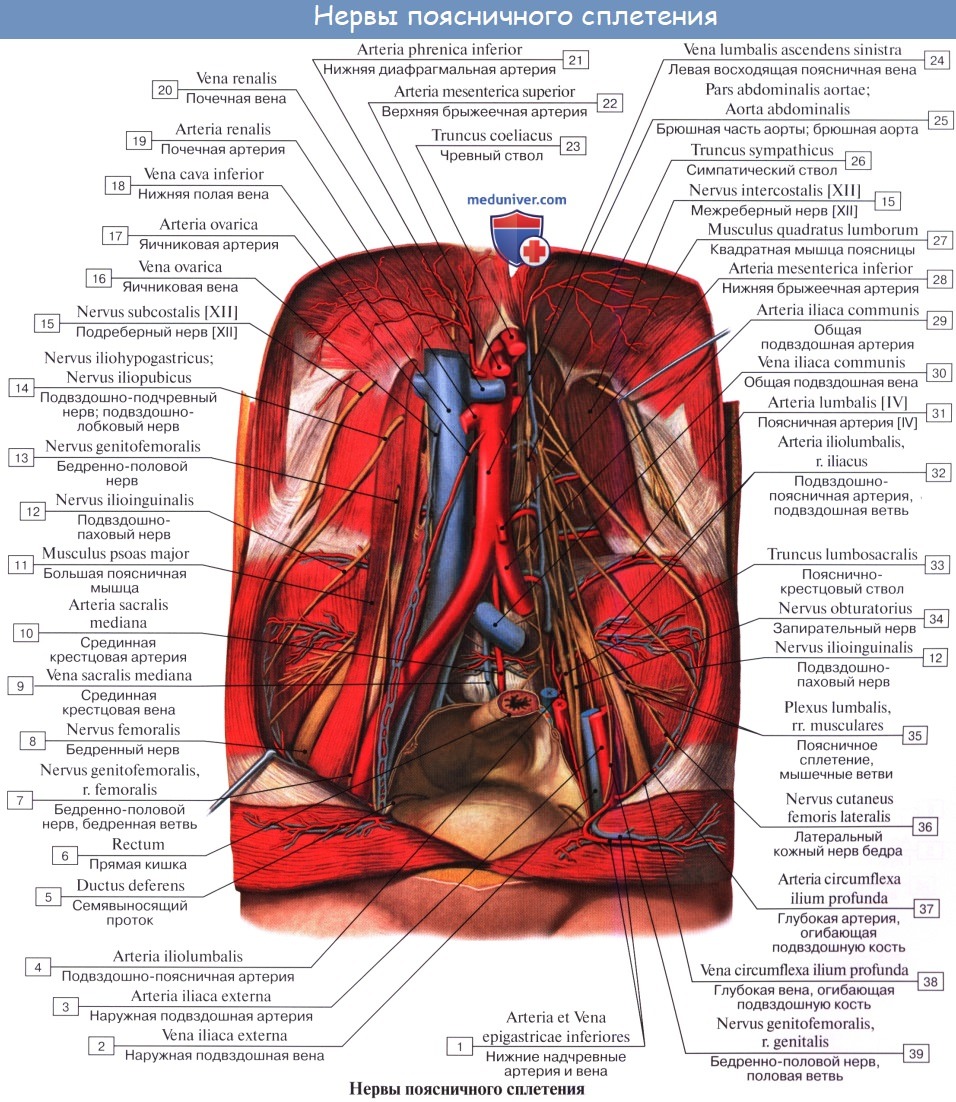
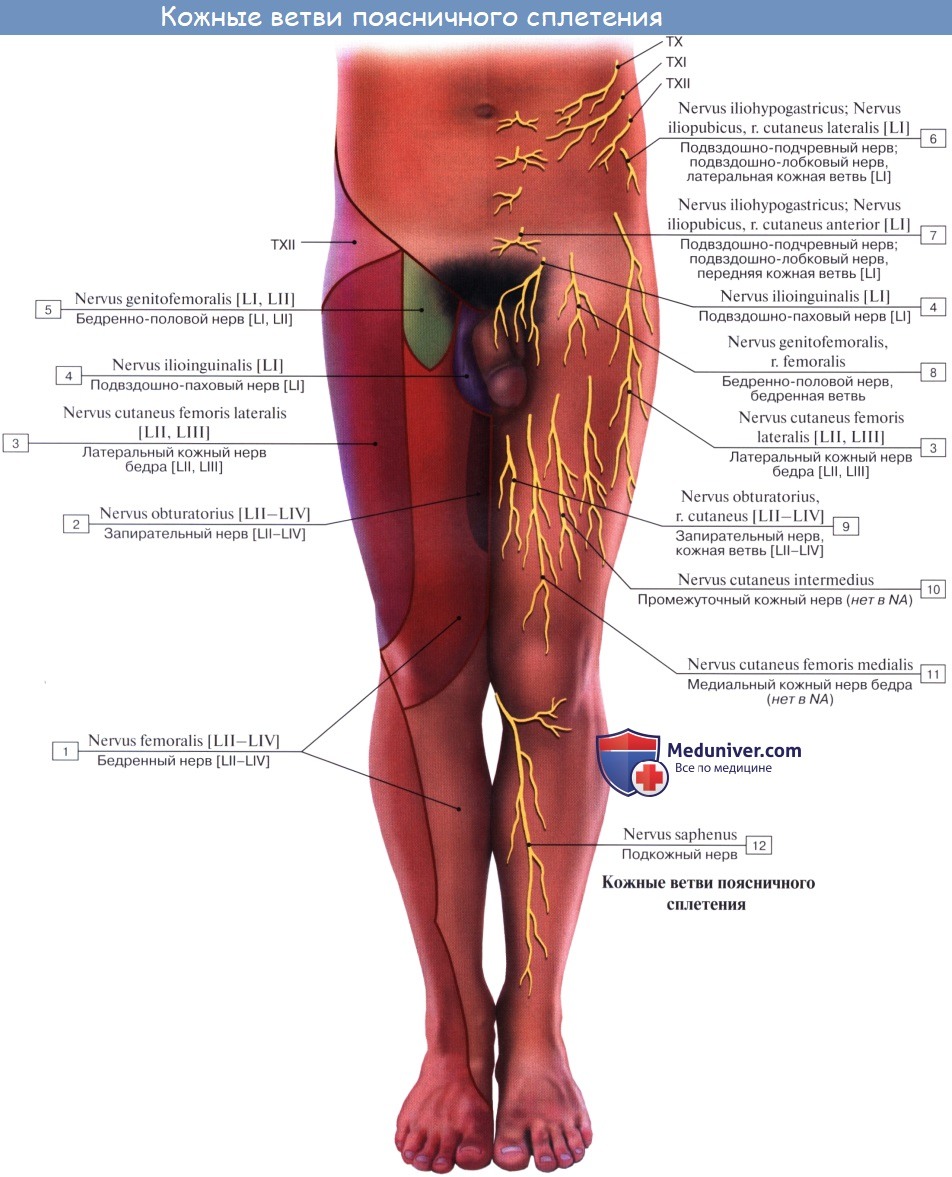
Поясничное сплетение, plexus lumbalis, образуется из передних ветвей трех верхних поясничных нервов и верхней части IV такого же нерва, а также веточки от XII межреберного нерва. Сплетение залегает спереди поперечных отростков поясничных позвонков в толще m. psoas major и дает целый ряд ветвей, которые выходят частью из-под латерального, частью из-под медиального края этой мышцы, частью же прободают ее и появляются на ее передней поверхности.
Ветви эти следующие:
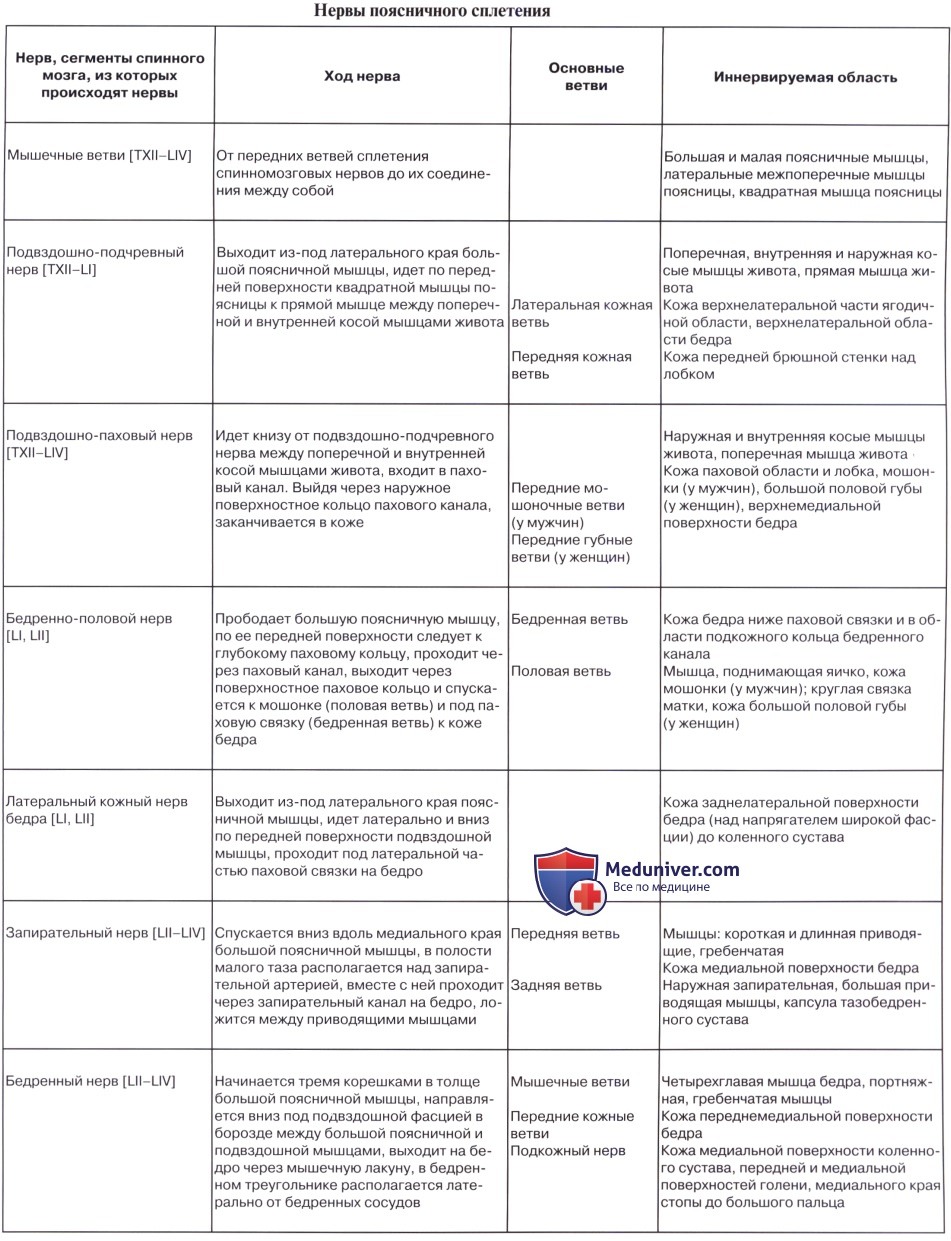
1. Rami musculares к mm. psoas major et minor, m. quadratus lumborum и mm. intertransversarii laterales lumborum.
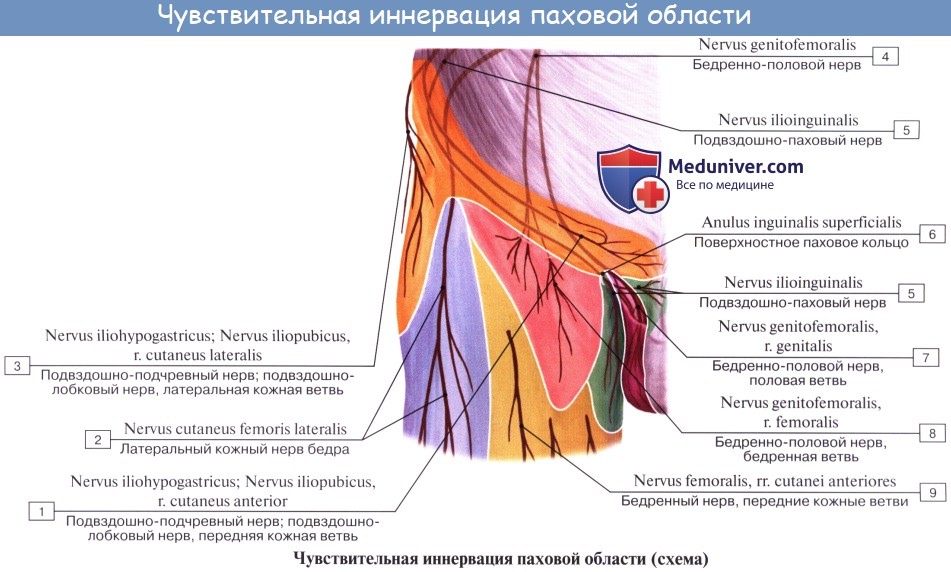
Подвздошно-подчревный нерв, n. iliohypogastricus. Подвздошно-паховый нерв, n. ilioinguinalis.
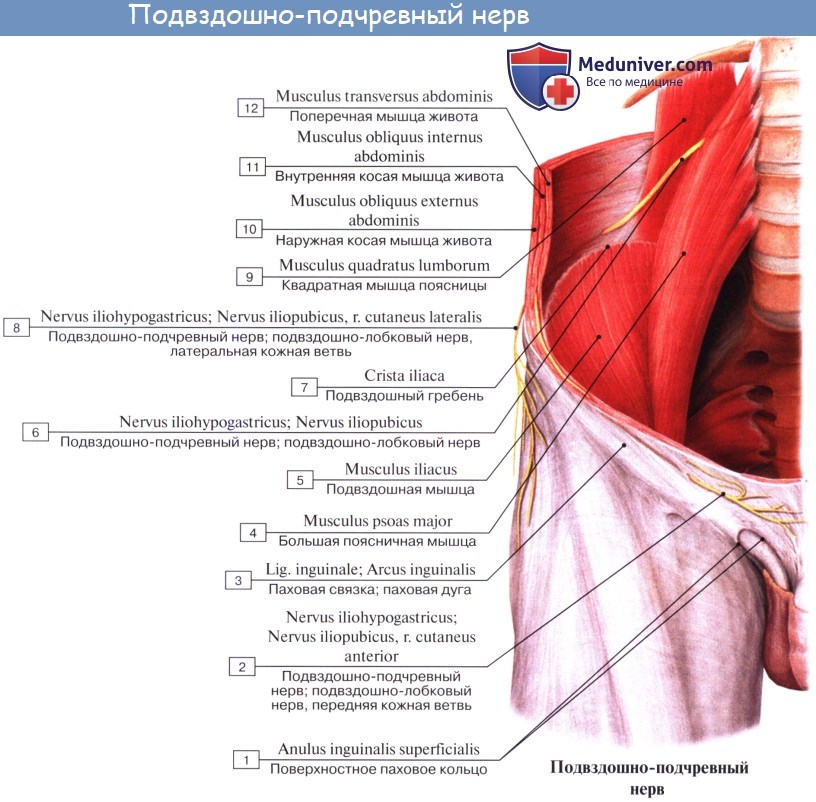
Подвздошно-подчревный нерв, n. iliohypogastricus (LI) выходит из-под латерального края m. psoas major и ложится на переднюю поверхность m. quadratus lumborum параллельно XII межреберному нерву. Будучи, как и последний, сегментарным нервом, n. iliohypogastricus подобно ему проходит между поперечной и внутренней косой мышцами живота, снабжая их мышечными ветвями, а также иннервирует кожу верхней части ягодицы и пахового канала выше его поверхностного отверстия.
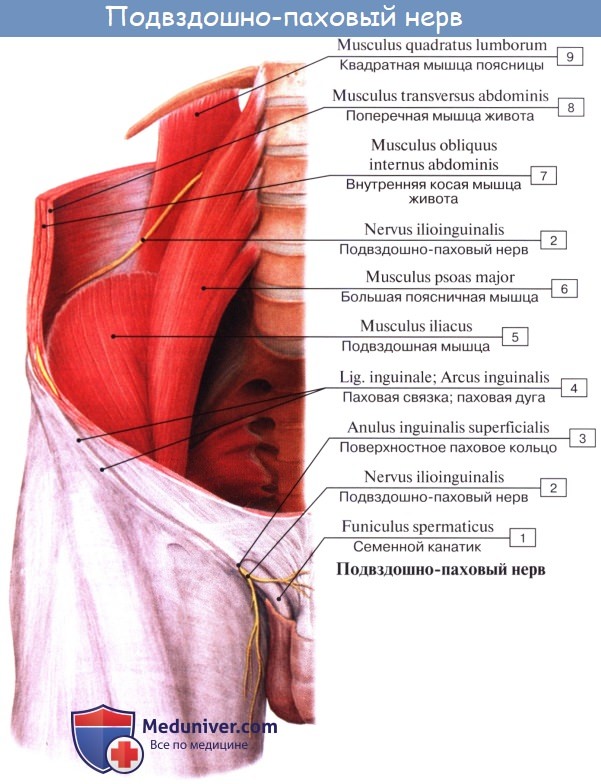
Подвздошно-паховый нерв, n. ilioinguinalis (LII) — также сегментарный нерв, выходит из-под латерального края m. psoas major и идет параллельно и книзу от n. iliohypogastricus, а затем непосредственно в паховом канале, выходит через поверхностное паховое кольцо и разветвляется
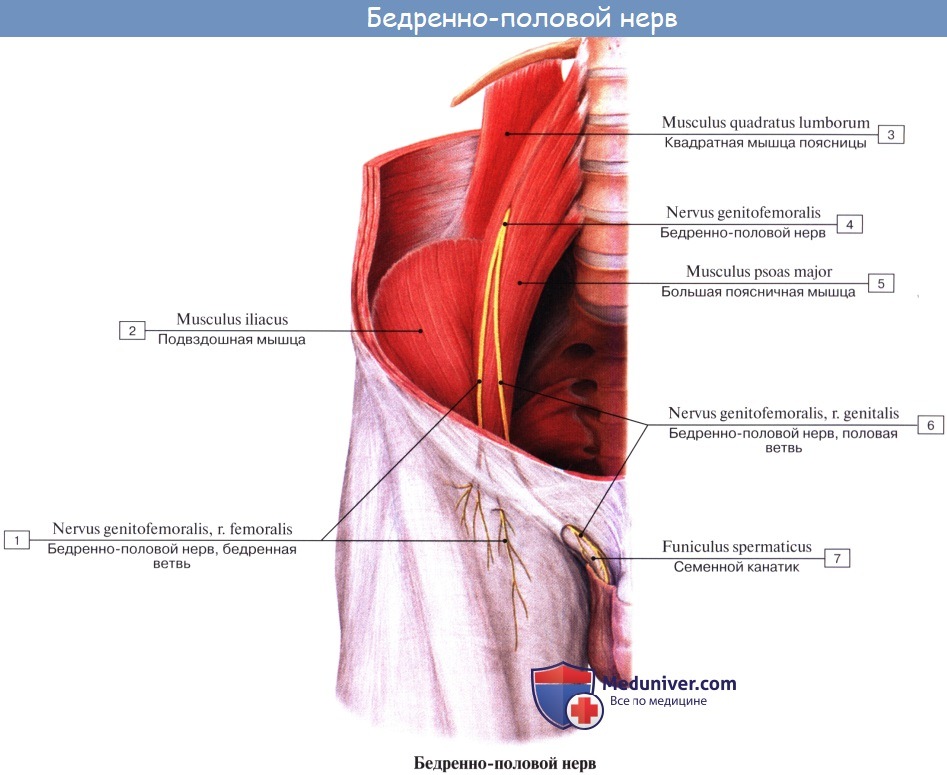
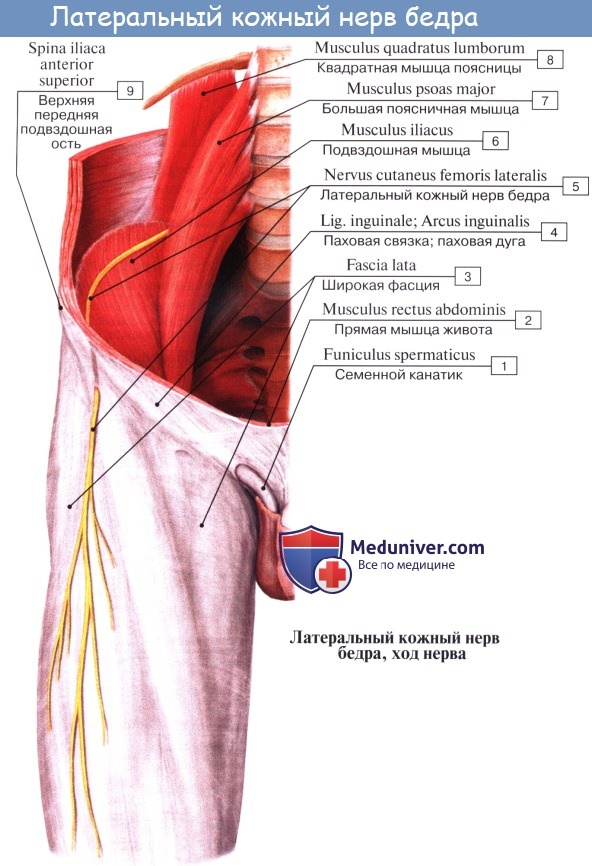
Бедренно-половой нерв, n. genitofemoralis. Латеральный кожный нерв бедра, n. cutaneus femoris lateralis.
Бедренно-половой нерв, n. genitofemoralis (LII) проходит сквозь толщу m. psoas major на переднюю поверхность этой мышцы и разделяется на две ветви, из которых одна, r. femoralis, направляется к паховой связке, проходит под нее и разветвляется в коже бедра тотчас ниже этой связки. Другая ветвь, r. genitalis, прободает заднюю стенку пахового канала и присоединяется к семенному канатику, снабжая m. cremaster и оболочки яичка.
Латеральный кожный нерв бедра, n. cutaneus femoris lateralis (LII, LIII выйдя из-под бокового края m. psoas major, направляется по поверхности m. iliacus к spina iliaca anterior superior, где он прободает брюшную стенку и выходит на бедро, становится подкожным и спускается по боковой поверхности бедра до колена, иннервируя кожу.
Бедренный нерв, n. femoralis. Запирательный нерв, n. obturatorius.
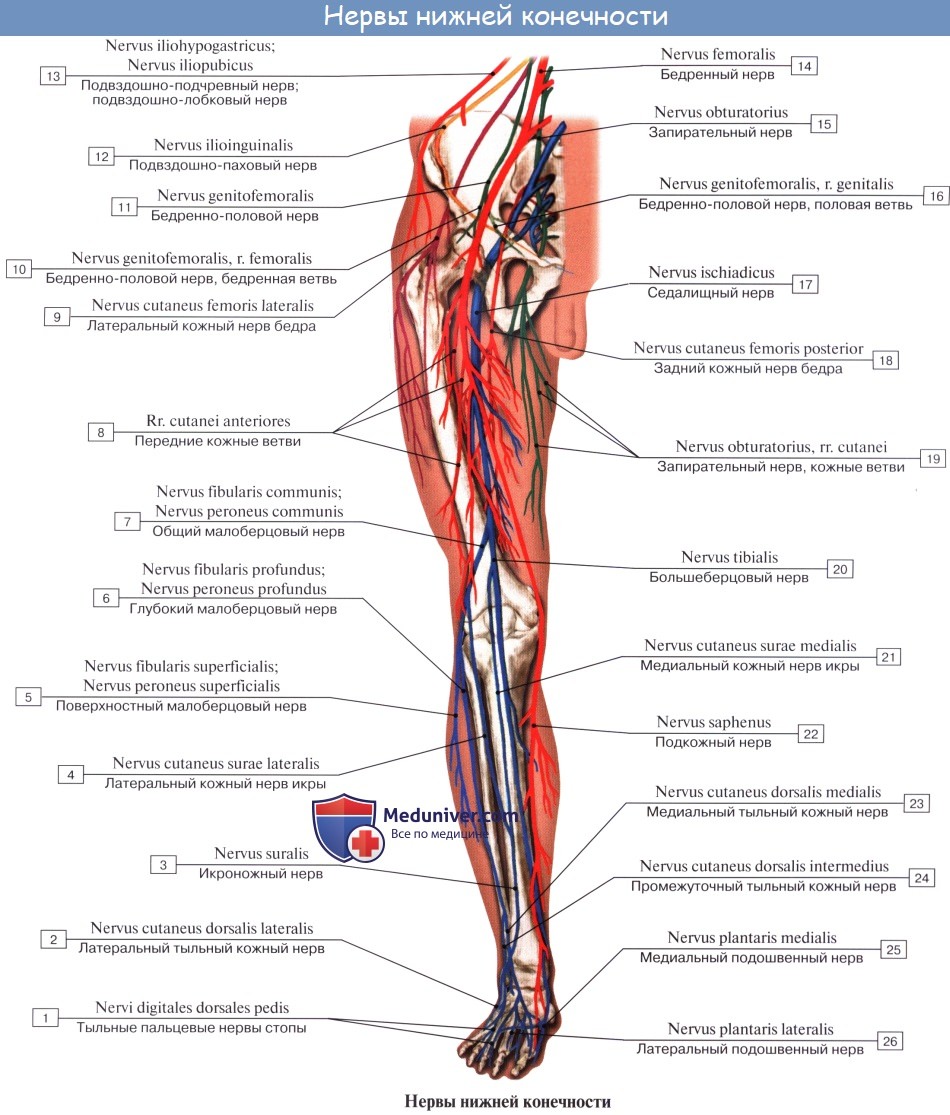
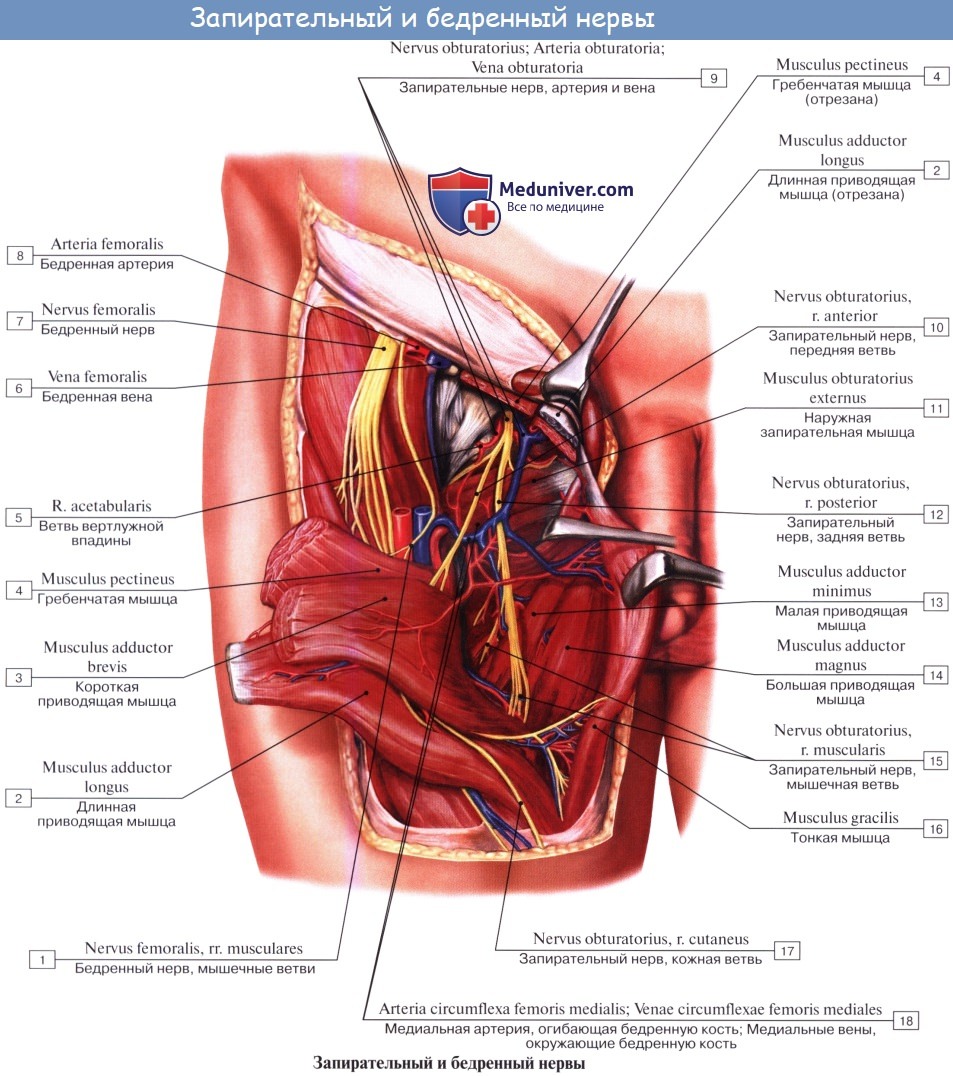
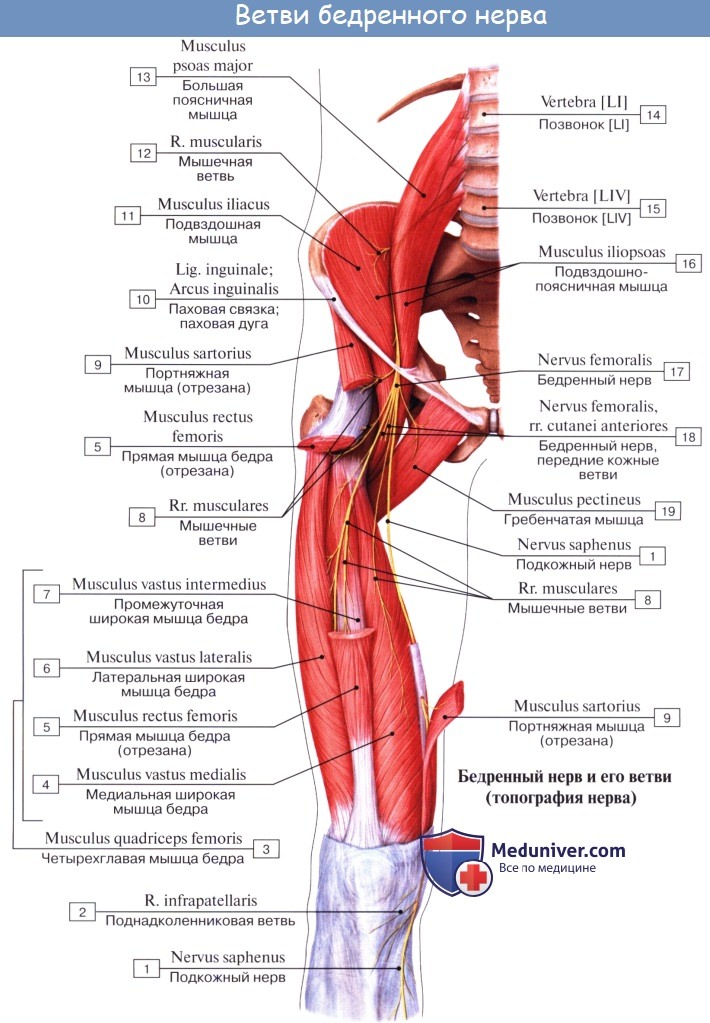
N. femoralis, бедренный нерв — самая толстая ветвь поясничного сплетения (LII, LIII, LIV), выходит через lacuna musculorum на переднюю сторону бедра. Он ложится латерально от бедренной артерии, отделяясь от нее глубоким листком, fasciae latae, распадается на многочисленные ветви, из которых одни, rami musculares, ин-нервируют m. quadriceps, m. sartorius и m. pectineus, a другие, rami cutanei anteriores, снабжают кожу переднемедиальной поверхности бедра. Одна из кожных ветвей бедренного нерва, очень длинная, n. saphenus, ложится в canalis adductorius латерзльно от a. femoralis. У hiatus adductorius нерв покидает артерию, прободает переднюю стенку канала и становится поверхностным.
На голени нерв сопровождает v. saphena magna. От него отходит ramus infrapatellaris коже нижней части колена и rami cutanei cruris mediales — к коже медиальной поверхности голени вплоть до такого же края стопы.
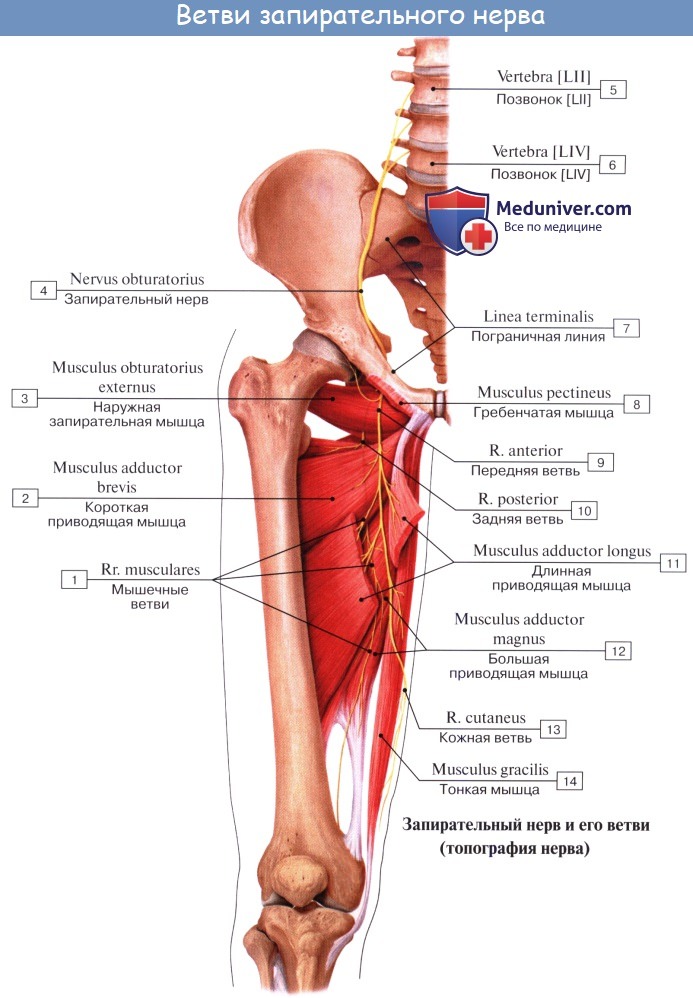
N. obturatorius, запирательный нерв (LIII — LIV), проходит через запирательный канал на бедро и иннервирует m. obturatorius externus, тазобедренный сустав и все приводящие мышцы вместе с m. gracilis и m. pectineus, a также кожу над ними.
Учебное видео анатомии поясничного и крестцового сплетения
Редактор: Искандер Милевски. Дата последнего обновления публикации: 24.8.2020
Заболевания нервных сплетений
Сплетения нервных волокон из разных спинномозговых нервов могут быть повреждены в результате травмы, сдавления опухолью или скоплением крови (гематомой) или аутоиммунной реакции. В нервном сплетении перераспределяются нервные волокна из разных спинномозговых нервов (это нервы, которые соединяют спинной мозг с остальным телом).
В туловище различают следующие нервные сплетения:
Причины
Наиболее распространенными причинами поражения сплетений являются:
Симптомы
При нарушении работы плечевого сплетения возникают боль, слабость и потеря чувствительности руки. Могут быть поражены все части руки (включая предплечье и бицепс). Если причиной была травма, выздоровление происходит медленно, в течение нескольких месяцев. Некоторые тяжелые травмы приводят к постоянной слабости.
Острый плечевой неврит вызывает сильную боль в области надплечья и плеча. Затем боль обычно ослабевает, но нарастает слабость мышц и рефлексов. Больной может быть не в состоянии сложить букву о из большого и указательного пальцев. Слабость развивается в течение 3–10 дней. Через несколько месяцев сила обычно восстанавливается.
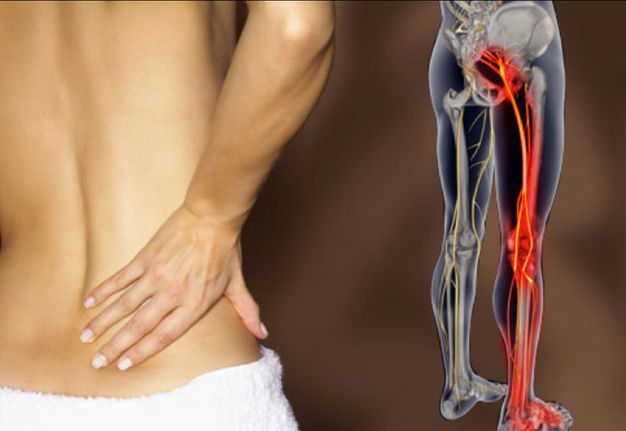
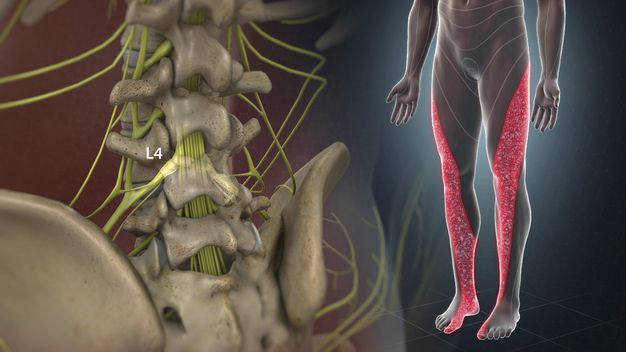
Нарушение работы пояснично-крестцового сплетения вызывает боль в нижней части спины и ноге, а также слабость и потерю чувствительности во всей ноге или ее части (в стопе или голени). Выздоровление зависит от причины.
Диагностика
Врач может заподозрить заболевание нервного сплетения, если симптомы локализуются в части тела, обслуживаемой соответствующим сплетением. С учетом причины заболевания и имеющихся симптомов врач может назначить следующие виды обследования:
Лечение
Лечение зависит от причины и симптомов болезни, тяжести течения, а также наличия сопутствующих заболеваний и медикаментозной терапии, получаемой по сопутствующей патологии. С учетом этого врач может назначить:
Воспаление седалищного нерва
Воспаление седалищного нерва или ишиас – это раздражение в области спины, поясницы, ног или ягодиц. Проявляется дискомфорт в качестве резкой и ноющей боли. Чаще всего воспаление беспокоит людей старше 30 лет. На боль в спине жалуется четверть населения мира, из которых 20% – случаи воспаления седалищного нерва.
Сам нерв – один из самых крупных в человеческом организме. Именно он имеет повышенную чувствительность и воспаляется чаще остальных. Причина проста – седалищный нерв отвечает за подвижность нижних конечностей, то есть за ходьбу, бег, присед и другие движения, совершаемые ежедневно.
Воспаление седалищного нерва – дело серьезное, требующее немедленного лечения. Нерв берет начало в зоне малого таза и простирается на территорию большинства отделов нижней части тела. Он охватывает область от поясничного отдела до ступни, а это половина человеческого организма.
Причины воспаления седалищного нерва
Специалисты выделяют ряд причин появления воспалительного процесса:
Симптомы воспаления седалищного нерва
Сказывается воспаление не только на внешних органах, но и на внутренних. Нарушается работа мочеполовой и пищеварительной систем. Например, может происходить непроизвольное мочеиспускание. У мужчин такая травма приводит к снижению либидо.
Если игнорировать симптомы воспаления, то они могут со временем исчезнуть. Однако они быстро вернутся и усилятся при отсутствии лечения.
Лечение при воспалении седалищного нерва
При первых болезненных ощущениях стоит немедленно обратиться к невропатологу. Иначе боль будет только усиливаться и повлечет осложнения. В больнице специалист первым делом купирует очаг воспаления обезболивающими. После врач приступит к устранению причины появления недуга. Для диагностики заболевания специалист осмотрит поврежденный участок тела. После пациента отправляют на физиотерапевтические процедуры – магнитотерапию, электрофорез или УВЧ.
Если воспаление было вызвано инфекционными возбудителями, заболевшему показано антибактериальное и противовирусное лечение зоны поражения. При ишиасе, который был вызван появлением грыжи, доктора прибегают к хирургическому вмешательству с помощью микродискэктомии.
Также для устранения причины воспаления невропатолог может отправить вас и к другим специалистам, например, гинекологу, онкологу или урологу. Все зависит от самой причины появления недуга, в том числе и срок выздоровления. Однако во всех случаях пациенту показан полный покой до исчезновения острых болей.
Особенности симптомов и лечения воспаления седалищного нерва
Недуг не является обособленным заболеванием. Он считается симптомом серьезных проблем в пояснице или крестцовом отделе.
Обычно признаки воспаления не проходят бесследно и вызывают сильную боль у человека. Заболевание может протекать медленно либо наоборот очень быстро развиваться. Во втором случае симптомы недуга стремительно нарастают за несколько часов. При первых их проявлениях лучше незамедлительно обратиться к специалисту.
Для постановки очага заболевания необходима диагностика. Она включает в себя несколько процедур:
В «Медюнион» проводятся магнитно-резонансной томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании. В клинике установлен МРТ аппарат Siemens Magnetom Essenza, закрытого типа, мощностью 1,5 Тесла производства 2019 года.
Цена процедуры от 3 200 рублей, точную стоимость МРТ можно узнать по телефону +7 (391) 202-95-54. Для удобства вы можете воспользоваться онлайн-записью на нашем сайте.
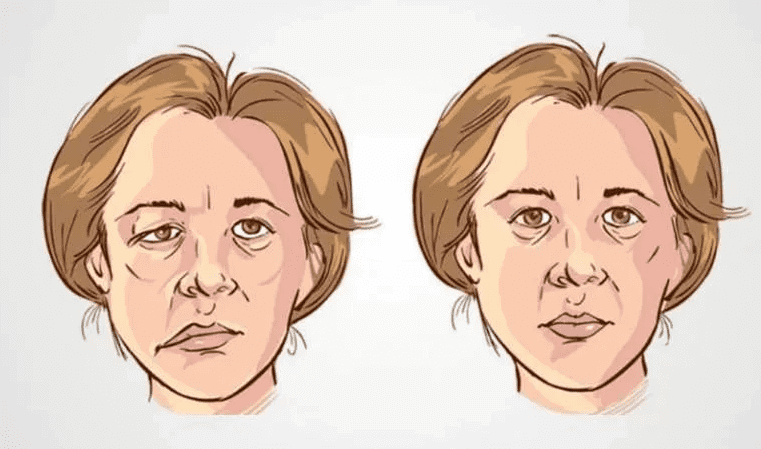
Неврит
Невриты – это воспаление периферических нервов, связанное с воздействием на него различных повреждающих факторов.
Симптомы
При невритах повреждается нервное волокно, в связи с чем страдают функции, основными из них являются чувствительная, двигательная и трофическая, поэтому клинически отмечаются следующие симптомы:
Причины
Основные причины возникновения невритов:
Механизм повреждения нерва при воздействии различных неблагоприятных факторов связан с запуском каскада воспалительной реакции. Возникает отек нервного ствола, повреждение миелиновой оболочки и в дальнейшем осевого цилиндра, что в свою очередь ведет к гибели нервной клетки.
Клиническая картина некоторых отдельных нервов
Диагностика невритов
Симптоматика невритов во многом схожа с клиническими проявлениями различных заболеваний, в том числе и не неврологических. Поэтому врачу следует провести тщательную дифференциальную диагностику, чтобы поставить точный диагноз.
Первичная диагностика состоит из тщательного сбора жалоб пациента, выяснения возможных предшествующих факторов, непосредственно осмотра пациента. Большинство симптомов невритов специфические, поэтому зависимо от их выраженности врач может поставить предварительный диагноз.
Для диагностики повреждения периферических нервов используют стимуляционную и игольчатую электронейромиографию. Это исследование позволяет ответить на вопросы – какой нерв поврежден, в каком месте он поврежден, какой процент повреждения нерва, а также дать прогноз по его восстановлению и следить за его восстановлением.
Методы диагностики
Электронейрография – используется для измерения скорости прохождения по волокнам периферических нервов нервного импульса от места их выхода до нервных окончаний в связках и мышцах. Методика позволяет определить повреждённый нерва, определить место и степень повреждения, выявить остроту процесса.
Электромиография – применяется для исследования биоэлектрической активности мышц. Данный метод позволяет ответить на вопрос: в чем же проблема – в повреждении нерва или повреждении самой мышцы? ЭМГ позволяет провести дифференциальную диагностику невропатии с мышечной патологией (миастенией, миотонией, миоплегией, полимиозитом).
УЗИ – метод диагностики повреждений периферических нервов. Оценивает изменение диаметра нерва, непрерывность и ухудшение звукопроводимости. На УЗИ хорошо виден отек нервного ствола и окружающих тканей
МРТ – визуализирует нервы и структуру мягких тканей, выявляет злокачественные опухоли и предоставляет информацию о мышечной атрофии и поражении нервов. С помощью МРТ-диагностики стало возможным выявлять повреждение нерва в областях, которые трудно исследовать при помощи электродиагностики или ультразвука.
Лечение невритов
В лечении использую следующие группы препаратов:
Используют и немедикаментозные методы лечения:
Для снятия болевого синдрома и ускорения восстановления нервного волокна используют местные инъекционные методики – лечебно-диагностические блокады, фармакопунктуру – с различными смесями растворов препаратов, если необходимо, совместно с УЗИ-навигацией. За счет местного введения препаратов (витамины, противовоспалительные, анестетики) удается быстро снять болевой синдром, уменьшается отек и воспалительная реакция, происходит восстановление нервного ствола.
Осложнения
В результате позднего обращения к специалистам, неадекватного лечения, могут возникать стойкие нарушения движений полное (паралич) или частичное (парез). Нарушение иннервации мышц приводит к таким грозным осложнениям, как атрофии и появлению контрактур (туго подвижности или неподвижности в суставах).
Прогноз
У 75 % больных отмечается полное восстановление, при условии своевременного обращения, комплексного подхода, индивидуальной разработки схемы и правильного выбора тактики лечения, выполнении рекомендаций специалистов.
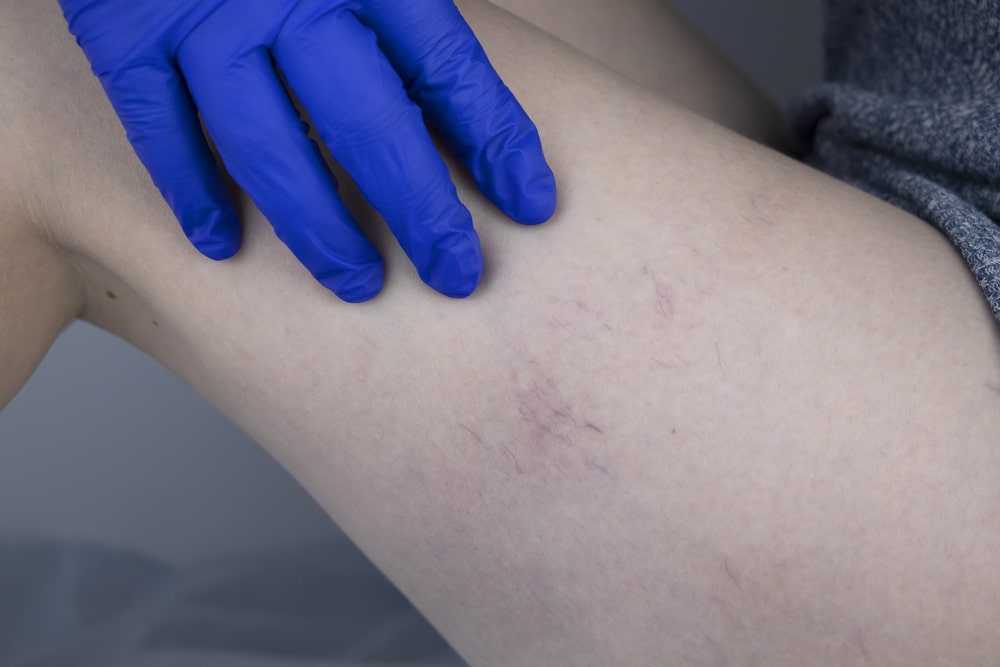
Ретикулярный варикоз
Ретикулярный варикоз – сплетение мелких сосудов красного, синего, пурпурного цвета, просвечивающее сквозь кожу. Могут возникнуть на лице, животе, груди, но наиболее частая локализация – нижние конечности.
Содержание статьи:
Что такое ретикулярный варикоз вен
В организме человека кровь циркулирует по артериям, венам, капиллярам, венулам. Артерии – самые крупные сосуды кровеносной системы. Они соединяются с венами. Самые мелкие сосуды – венулы. На нижних конечностях под кожей заметны поверхностные промежуточные венозные сосуды. Их диаметр больше диаметра капилляров, но меньше диаметра магистральных вен. Такая венозная сетка называется ретикулярной. Другими словами, ретикулярные вены – это мелкие миллиметровые сосуды, которые просвечиваются под кожей на ногах.
В каждой вене есть клапаны. Они фильтруют направление движения крови и ее объем. В ретикулярной вене всего один клапан. Если он деформируется, то вена расширяется, скручивается и проводит больший объем крови. Повышается венозное давление в сетчатом слое коже из-за скопления крови на определенном участке. Развивается клапанная недостаточность и образуется ретикулярный варикоз – сплетение мелких сосудов красного, синего, пурпурного цвета, просвечивающее сквозь кожу.
В каких местах обычно появляются ретикуляры
Сосудистые сплетения мелких сосудов могут возникнуть на лице, животе, груди, но наиболее частая локализация – нижние конечности.
Ретикуляры на ногах встречаются:
Причины и факторы риска развития ретикулярного варикоза
Чаще всего заболевание наблюдается у женщин. Пусковым механизмом служит нарушение гемодинамики. Из-за того, что клапан деформируется, кровь начинает циркулировать в обратном направлении. Сплетение сосудов переполняется, а кровь застаивается. Из-за этого стенки сосудов расширяются, становятся ярче и заметнее сквозь кожу.
Предшествовать этому состоянию может:
Усугубляет развитие заболевания курение, ожирение, артериальная гипертензия, вторая и последующая беременность, прием кортикостероидов, цирроз печени, системная склеродермия.
Признаки
Болезнь на начальной стадии протекает латентно. Заподозрить ретикулярную форму варикозной болезни нижних конечностей можно по синюшному окрасу кожи. На ногах проявляются тонкие вены в виде:
Ветвистые прожилки особенно заметны в конце дня после занятий спортом, подъема тяжестей, длительного статического положения, бега или прогулки на дальние расстояния. По утрам дефект на ногах незаметен.
По мере ухудшения кровотока обостряются сопутствующие симптомы:
Клиника проявляется сильнее при менструации из-за увеличенного притока крови.
Симптомы угасают после отдыха лежа с приподнятыми ногами. В отличие от варикоза глубоких вен, боли, отека и нарушения трофики нет.
Опасность ретикулярного варикоза
Во многих случаях больные не обращают внимания на сосудистые звездочки и не спешат к врачу. Симптоматики практически нет, поэтому женщины списывают видимость вен на косметический дефект.
Если не начать лечение на начальной стадии, разовьется клапанная недостаточность глубоких магистральных вен. Особенно опасен ретикулярный варикоз притоков БПВ. Большая подкожная вена проходит вдоль медиальной стороны ног и соединяется с бедренной веной. По мере деформации клапанов БПВ развивается варикозная болезнь.
При длительном игнорировании проблемы сосудистая сеточка углубляется и усиливается риск трофических язв.
Методы диагностики заболевания
Диагноз устанавливает флеболог. Он осматривает пациента лежа и стоя. Доктору нужно отличить ретикулярный варикоз от телеангиэктазии, начальной стадии сетчатого ливедо, синдрома Клиппеля-Треноне, синдрома Маффуччи, синдрома Блума, пятна портвейна.
Назначается УЗИ в режиме дуплекса. С помощью ультразвука оценивается состояние клапанов вен. Диагноз устанавливается, если подтверждается нарушение ретикулярного кровотока, т. е. есть обструкция и рефлюкс поверхностных сосудов.
Проводится УЗДГ. Допплерография показывает направление движения крови. Во время сканирования доктор просит задержать дыхание, натужиться, сымитировать ходьбу лежа. На экране выводится изображение сосудов зеленого и красного цвета. Красный цвет показывает протяженность патологического участка, а зеленый – функциональность венозного клапана. Обозначается направление и скорость движения крови.
Лечение ретикулярного варикоза вен
При лечении ретикулярной формы варикозной болезни на ранней стадии исход благоприятный.
Сначала флеболог назначает медикаментозную терапию для улучшения кровотока вкупе с компрессионной терапией.
Медикаментозная терапия включает в себя прием венотоников на основе рутозида, гепарина, троксерутина, диосмина. Они корректируют отток лимфы, укрепляют стенки сосудов, нормализуют проницаемость сосудов, повышают тонус вен, предотвращают судороги и развитие трофических нарушений.
В зависимости от количества ретикуляров врач подбирает компрессионные чулки. При подкожных венах на голенях рекомендуется ношение колгот лечебного действия. Если появились паутинки на задней стороне колен, подойдет бинтование эластичным бинтом или ношение колгот компрессии класса А.
Если увеличивается число ретикуляров и сосудистая сетка заметна даже после отдыха, то приступают к лечению нижних конечностей аппаратным методом.
Лазеротерапия заключается в воздействии пучка света на сосудистое сплетение. Лазер нагревает вену, за счет чего внутренняя поверхность сосуда разрушается. Кровь перестает поступать по этой вене. Для достижения результата требуется пройти 2-3 процедуры с интервалом в 2-3 недели. После обработки 12 часов нельзя нагружать конечность, загорать на солнце, принимать душ и ходить в баню. Лазерная коагуляция имеет недостаток. Если доктор долго будет воздействовать на один и тот же участок, можно получить ожог. Метод эффективен при диаметре сосудов меньше 1 мм.
При расширении вен более чем на 3 мм назначается склеротерапия. Она заключается во введении специального склерозанта в просвет вены под контролем УЗИ. Вещество склеивает стенки, за счет чего кровоснабжение по патологическому участку прекращается. Для лечения внутрикожного варикоза используется вещество в виде пены. Процедура безболезненна, т. к. уколы делаются тончайшими иглами. Возможно жжение в момент введения препарата. После инъекций натягивается тугая повязка. Принять прохладный душ и снять компрессионное белье разрешается этот же день.
Микрофлебэктомия не проводится при ретикулярном типе болезни.
Лечение не будет эффективным, если не устранить первопричину. Людям с ожирением нужно корректировать вес для снижения нагрузки на ноги. Офисным работникам нужно делать паузы, вставать и прогуливаться каждый час. Любителям обуви на высоких каблуках следует носить удобную обувь с широкой колодкой и высотой каблука не более 5 см.
Лечение ретикулярного варикоза в клинике доктора Груздева:
Если у вас варикоз, то это еще не значит, что придется делать операцию! Новые медицинские технологии позволяют избавиться от этого недуга без хирургического вмешательства.
Склеротерапия – это методика лечения варикоза посредством введения в пораженные вены склерозанта (специального медицинского препарата).
Методика применяется в случаях, когда нужно «запаять» крупные вены.
Технология Foam-form (пенная склеротерапия) используется для «склеивания» варикозно-расширенных вен диаметром до 6 мм.
Новейший и уникальный метод борьбы с варикозными изменениями сосудов любого размера.
Безоперационное лечение хронической венозной недостаточности и варикозного расширения вен с помощью биоклея VenaSeal.
Профилактика
Если есть наследственная предрасположенность к развитию заболевания, рекомендуется ежедневно делать несложные упражнения для поддержания периферического кровообращения:
Каждое упражнение нужно делать ежедневно по 10-15 раз.
Для поддержания нормального тока крови не стоит сидеть нога на ногу. Если работа сидячая, то следует под ноги подкладывать валик и держать их на высоте.
Контрастный душ с утра тонизирует сосуды, но приступать к нему нужно постепенно. Каждый день надо регулировать температуру на 1-2 градуса.
Если появились единичные расширения, предотвратить массовое появление варикоза поможет отказ от соленых продуктов. Стоит ограничить потребление копченостей, маринадов, солений.