Что такое субдуральная эмпиема
1. Мозговой абсцесс. Абсцесс мозга является нечастым, но опасным для жизни состоянием. Большинство инфекций встречается в первые два десятилетия жизни с пиком в 4-7 лет с соотношением мужчины: женщины 2:1. У детей в возрасте до 6 месяцев абсцесс мозга встречается очень редко, большинство таких случаев наблюдаются в неонатальном периоде и связаны с гнойным менингитом и инфекцией Proteus, Е. coli or Citrobacter (Hirsch et al., 1983; Renier et al., 1988).
Вызывающие абсцесс микроорганизмы обычно попадают в мозг с кровью или напрямую из ближайших очагов, таких как хронический средний отит, зубная инфекция, мастоидит или синусит или как результат септического тромбофлебита шунтирующих вен. Прямое проникновение через раны черепа встречается редко, особенно у детей. Одним из главных предрасполагающих факторов у детей с синими врожденными пороками сердца (20% случаев) является право-левый шунт (Tekkok и Erbengi, 1992). В таких случаях абсцессы редко наблюдаются до 2-3-летнего возраста.
Отсутствие легочного фильтра, вероятно, открывает доступ к мозгу во время бактериемических эпизодов, а предшествующие мелкие повреждения мозга способствуют абсцедированию. Возникшие в результате бактериемии абсцессы часто бывают множественными с основной локализацией в центральных зонах полушарий; формируя границу между белым и серым веществом, они склонны к распространению в направлении полостей желудочков, куда они обычно прорываются. Абсцессы, возникающие в результате очаговых инфекций чаще всего располагаются в лобных и височных долях. Мозжечковые абсцессы почти всегда связаны с распространением септического мастоидита. Абсцессы ствола мозга не характерны.
Возможны поражения центрального серого вещества, создающие специфические проблемы лечения.
Toxoplasma gondii была обычной причиной развития абсцесса у этих пациентов. Зарегистрированы редкие случаи, связанные с Nocardia (Adair et al., 1987), мелиоидозом (Pelekanos и Appleton, 1989) или туберкулезом (Henrickson и Weisse, 1992). Некоторые патогены часто взаимосвязаны, а в 50% случаев возбудители не выявляются.
Начальная стадия абсцесса — септический энцефалит или церебрит из отечной области с размягчением и гиперемией мозговой ткани. В очаге происходит накопление нейтрофилов и при активации микроглии и астроцитов выделяется множество провоспалительных цитокинов (Kielian, 2004). Со временем центр разжижается, формируя полость абсцесса, при этом стенки вначале тонкие, затем утолщаются с образованием капсулы. Капсула, изначально состоящая из воспалительной грануляционной ткани, фиброзируется. Значительный отек, окружающий абсцесс, возможно, частично способствует повышению ВЧД, характерному при абсцессах мозга.
кольцевидные зоны в очаге поражения с вторичным перифокальным отеком.
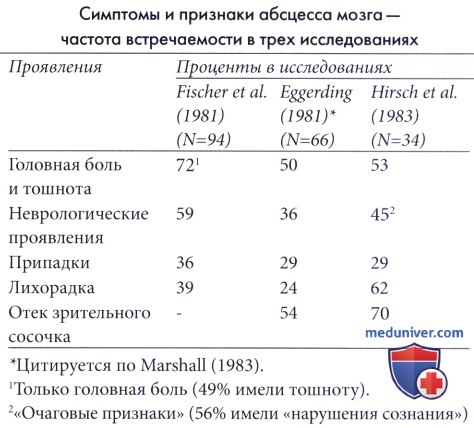
а) Клинические проявления. Классически мозговой абсцесс представлен триадой симптомов: внутричерепная гипертензия, сепсис и очаговые неврологические признаки, хотя проявления могут быть также неспецифическими. Хронические абсцессы могут проявляться как медленно растущие опухоли. Головная боль — самое характерное проявление заболевания (60-70%), с изменением уровня сознания в 50% случаев и припадками в 30-50%. Лихорадка непостоянна, как и ригидность мышц шеи и отек зрительного сосочка. Лихорадка и потеря веса, периодическая тошнота, судорожные припадки или быстрое увеличение головы у новорожденных в качестве изолированных симптомов или знаков не редкость для начальных проявлений абсцессов. Мозжечковые абсцессы вызывают появление нистагма, головокружения, мозжечковую атаксию и признаки повышенного ВЧД.
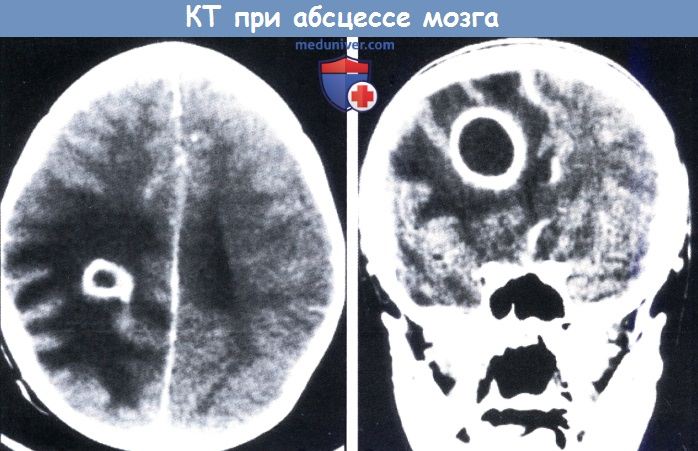
б) Диагноз. Культура крови обычно отрицательная, и воспалительные маркеры часто в пределах нормальных значений. Люмбальная пункция противопоказана; однако при выполнении на ранних стадиях в 2/3 случаев в ликворе обнаруживается стерильный плеоцитоз с полиморфоядерными клетками. Низкий уровень глюкозы выявляется у 30% пациентов. Диагноз абсцесса мозга подтверждается при выполнении КТ или МРТ. MPT предпочтительнее КТ из-за лучшей детализации мягких тканей. На начальной стадии методы нейровизуализации могут показать только локализованные плохо различимые очаги гипоэхогенности и увеличение объема мозга.
Позднее появляется граница контрастного усиления, которая с течением времени становится толще. Введение контраста является обязательным. Кольцевидное поражение окружено массивным отеком ткани мозга. Могут быть выявлены множественные и многокамерные абсцессы. Дифференцировать следует от полостных опухолей мозга, туберкулем, очаговых ишемических повреждений, внутричерепных кист и болезни Шильдера. Метод диффузионно-взвешенной МРТ эффективен для дифференцировки абсцесса и опухоли. На МРТ также можно увидеть патологию носовых пазух и сосцевидного отростка в виде очага инфекции. ЭЭГ показывает хорошую корреляцию между расположением абсцесса и медленными дельта-волнами из очагов.
в) Лечение мозгового абсцесса. Широкий спектр антибактериальной терапии является основой лечения большинства абсцессов мозга, обеспечивая полное разрешение процесса при раннем начале. Для эмпирического лечения в настоящее время рекомендованы цефалоспорины третьего поколения и при анаэробной ассоциации — метронидазол. Во всех случаях, когда микроорганизмы не были выделены ни из крови, ни из другой жидкости (например, гноя пазух/сосцевидного отростка), рекомендуется диагностическая аспирация через фрезевые отверстия со стереотаксическим контролем на КТ или МРТ. Последующее лечение руководствуется результатами определения чувствительности к антибиотикам. Антибиотики необходимо назначать в течение 4-6 недель с контрольным повторным сканированием.
На последующих сканированиях в течение нескольких недель часто сохраняются кольцевидные усиления сигнала с или без проведения хирургической пункции. Исчезновение капсулы должно быть верифицировано на КТ. При отсутствии быстрого эффекта антибиотиков или серьезных проблем из-за давления необходим повторный хирургический дренаж через прокол в фрезевом отверстии. Удаление капсулы, как правило, не рекомендуется, и ограничено случаями с остаточной полостью или обширной стойкой гиперинтенсивностью при поздних сканированиях.
г) Осложнения. В настоящее время уровень смертности от абсцесса мозга составляет около 10%, но существенно увеличивается при прорыве гноя в полость желудочков или распространении по твердой мозговой оболочке и тромбозе сагиттального синуса. К осложнениям относятся эпилепсия (30-40%), очаговые неврологические дефициты и гидроцефалия. Начало эпилепсии встречается в среднем через 3,3 года после развития абсцесса (в пределах 1-15 лет), очевидно, вне зависимости от вида хирургического лечения (Legg et al., 1973). Лучшими прогнозирующими факторами для исхода заболевания являются состояние сознания у пациента на момент госпитализации и скорость прогрессирования болезни до начала лечения.
Неонатальные абсцессы в основном связаны с плохими исходами, с неврологическими дефектами у 2/3 пациентов и развитием резидуальной эпилепсии более, чем в половине случаев (Renier et al., 1988).
2. Субдуральная эмпиема. Субдуральная эмпиема возникает в результате сепсиса, обычно при прямом распространении инфекции из очага синусита или мастоидита (Leotta et al., 2005), либо при бактериальном обсеменении вследствие субдурального выпота при менингите или посттравматической субдуральной гематоме. Субдуральная эмпиема может встречаться вместе с абсцессом мозга. Симптомы и признаки идентичные таковым при мозговом абсцессе. Большинство поражений локализовано на выпуклой поверхности мозга, обычно во фронтальных областях. При нейровизуализации они выглядят как тонкие линзообразные изменения с уплотненной внутренней мембраной. Зачастую они множественные.
Эмпиемы весьма часто ограничены межполушарной бороздой, давая тот же самый тип изображения, который может наблюдаться вдоль всей длины щели или быть ограниченным ее небольшим участком (Weisberg, 1986). МРТ превосходит КТ по обнаружению, а ПЭТ является весьма перспективным методом. Уровень смертности составляет 10-20%. В лечении обычно применяют комбинацию антибиотиков, принимая во внимание, что наиболее частыми обнаруживаемыми микроорганизмами являются негемолитические стрептококки и анаэробы (Miller et al., 1987), и хирургическое вмешательство, хотя последнее не всегда обязательно (Leys et al., 1986). Плохой исход связан с низким уровнем сознания при назначении терапии или с большим скоплением гноя (Mauser et al., 1987). Описывались также спинальные субдуральные эмпиемы.
3. Эпидуральный абсцесс. Эпидуральные абсцессы могут поражать голову и позвоночный канал. Они развиваются при инфекциях в структурах, прилежащих к головному или спинному мозгу (Smith и Hendrick, 1983). Эпидуральные абсцессы спинного мозга встречаются редко. Инфекция ограничивается дорсальной поверхностью спинного мозга, за исключением его нижней части, полностью окруженной эпидуральным пространством. Доминирующими этиологическими микроорганизмами считаются стафилококки. Атипичные микобактерии могут быть причиной эмпиемы у пациентов с ослабленным иммунитетом (Shope et al., 1994). Боль в спине — первое проявление вслед за корешковыми болями и симптомами компрессии спинного мозга. Состояние может не отличаться от поперечного миелита, что следует учитывать во всех случаях, предполагающих этот диагноз. При МРТ выявляется усиление сигнала в эпидуральном пространстве и (если присутствует) заднее сдавление спинного мозга (Teman, 1992).
Назначения определяются подтверждением сдавления спинного мозга и идентификацией патогенного микроорганизма. Если признаков компрессии мозга не обнаружено и определены микроорганизмы, то можно избежать хирургического вмешательства и лечить абсцесс консервативно в течение 4-6 недель внутривенным введением соответствующих антибиотиков. При отсутствии признаков компрессии спинного мозга и при неизвестных микроорганизмах проводят диагностическую аспирацию под контролем КТ или открытый хирургический дренаж после внутривенной антибактериальной терапии. При любых признаках сдавления спинного мозга или большого ограниченного абсцесса необходимо срочное хирургическое вмешательство. Повреждение спинного мозга часто более обширное, чем представляется по оценке механического сдавления, и может быть связано с нарушением васкуляризации ткани мозга. Главным риском при ламинэктомии является возникновение кифоза, что необходимо учитывать при ранней иммобилизации.
4. Интрамедуллярный абсцесс. Интрамедуллярный абсцесс представляет собой редкое состояние, возникающее при гематогенном распространении, но чаще через существовавший ранее врожденный дефект в позвоночнике. Simon et al. (2003) в обзоре всех описанных интрамедуллярных абсцессов у детей отметили, что неврологический дефицит наблюдался в 89% случаев (параличи, парестезии, недержания). Лучшим диагностическим методом является МРТ. Микроорганизмы очень разнообразные, наиболее частыми считаются Staphylococcus, Streptococcus, Е. coli, Proteus и Pneumococcus (Morandi et al., 1999). В случаях, описанных Simon et al., 55% были с одной флорой, 17% со смешанной инфекцией и 28% стерильными (в некоторых случаях с предшествующим лечением антибиотиками). Проводилась хирургическая декомпрессия после антибактериальной терапии в пределах 4-6 недель. Смертность составила около 10%. Неврологические осложнения были частыми.
5. Инфекция и воспаление позвоночника и межпозвоночных пространств. Остеомиелит позвоночника часто связан с хромотой или другими трудностями при ходьбе. Неврологический дефицит в нижней конечности был представлен в 19% случаев в одном исследовании (Correa et al., 1993). Дисцит — недостаточно понятное состояние. Встречается в грудном, поясничном или крестцовом отделе, но чаще наблюдается в поясничной области у детей младше пяти лет. Причиной могут стать стафилококки, грамотрицательные бактерии и дифтероид, но во многих случаях микроорганизмы не обнаруживаются, и инфекционная природа этого процесса не ясна. Проявления заболевания различны, ребенок отказывается приступать на ногу, могут появляться боли в спине, бедре или животе.
При обследовании выпрямление спины заметно ограничено. При рентгенологическом исследовании в 80% случаев выявляется сужение межпозвоночного пространства (Jansen et al., 1993). Отмечается повышенное накопление радионуклидов на уровне поражения. Заболевание следует отличать от туберкулеза позвоночника. Через 4-6 недель антибиотикотерапии у большинства детей наблюдается улучшение. Биопсия инфицированного межпозвоночного диска проводится детям с устойчивостью к антибиотикам. Последующие меры должны включать регулярные плановые рентгенологические обследования через 12-18 месяцев, чтобы подтвердить разрешение деструктивного процесса (Early et al., 2003).
Редактор: Искандер Милевски. Дата публикации: 21.12.2018
Субдуральная эмпиема
Д. X. Хартер, Р. Г. Петерсдорф (D. H. Harter, R. С. Petersdorf)
Определение.
Этиология.
Бактериальная флора при субдуральной эмпиеме весьма сходна с таковой при хроническом синусите и абсцессе мозга; она может быть представлена микроорганизмами нескольких видов. Чаще всего выделяют (в порядке убывания частоты их встречаемости) аэробные стрептококки, стафилококки, микроаэрофильные и анаэробные стрептококки, аэробные грамотрицательные палочки и другие анаэробы.
Патологические изменения.
Гной в субдуральном пространстве, накапливающийся в количествах от нескольких миллилитров до 100-200 мл, располагается поверх полушарий мозга. Часто появление гноя ошибочно принимают за признак менингита. Паутинная оболочка под скоплением экссудата мутная с признаками тромбоза оболочечных вен. Расположенные ниже полушария мозга сдавлены, в случаях с летальным исходом часто наблюдается ипсилатеральное конусовидное вдавление височной доли. При микроскопическом исследовании обнаруживают различной степени организации экссудат на внутренней поверхности твердой мозговой оболочки и инфильтрацию подлежащей сосудистой оболочки небольшим числом нейтрофилов, лимфоцитов и мононуклеарных клеток. Выявляется поверхностный тромбофлебит, причем тромбы мозговых вен начинают формироваться с внешней стороны (обращенной к эмпиеме). Тромбоз распространяется на другие синусы твердой мозговой оболочки. Поверхностные слои коры подвергаются ишемическому некрозу, которым, по-видимому, обусловливаются судорожные припадки и очаговые симптомы поражения мозга.
Симптоматология и результаты лабораторных исследований. Обычно в анамнезе имеются хронический синусит или отит с недавним внезапным обострением и появлением местной боли, увеличение гнойных отделений из носа или уха. Болезнь имеет тяжелое прогрессирующее течение. Генерализованная головная боль, лихорадка, рвота и угнетение сознания бывают первыми признаками интракраниального распространения. Затем в течение нескольких дней развиваются фокальные двигательные эпилептические припадки, гемиплегия, гемианестезия и афазия. В момент установления диагноза у 50% больных отмечают отек дисков зрительных нервов. По мере нарастания неврологических нарушений быстро развиваются ступор и кома. Типична лихорадка, но ригидность затылочных мышц выявляют не у всех больных. Число лейкоцитов и скорость оседания эритроцитов повышены. Люмбальная пункция сопряжена с известным риском, поскольку может спровоцировать транстенториальное вклинение. При подозрении на субдуральную эмпиему она противопоказана. При анализе СМЖ выявляют повышение ликворного давления, увеличение числа лейкоцитов до 50-1000 в 1 мл за счет нейтрофилов и лимфоцитов, возрастание концентрации белка (750-3000 мг/л), содержание сахара нормальное. Если субдуральная эмпиема не осложнена бактериальным менингитом, то бактерий в СМЖ нет. Если субдуральная эмпиема развивается после дренирования хронической субдуральной гематомы, то начало заболевания характеризуется более медленным развитием, меньшим повышением температуры; при этом, как правило, имеется местная тканевая инфекция.
Диагностика.
На рентгенограммах черепа обнаруживают, что в патологический процесс вовлечены придаточные пазухи или клетки сосцевидного отростка. КТ наиболее информативна при диагностике и установлении локализации субдуральной эмпиемы, которая визуализируется как область низкой плотности полулунной или эллипсоидной формы, лежащей непосредственно под сводом черепа рядом с его серпом. После введения контрастного вещества на КТ видна линия интенсивного усиления между субдуральным скоплением и корой мозга. Имеются сообщения о ложноотрицательных результатах КТ. Если после проведения КТ диагноз не определен окончательно, может потребоваться ангиография. При вторичных эмпиемах КТ неизменно дает положительные результаты. Субдуральную эмпиему необходимо дифференцировать от церебрального тромбофлебита, абсцесса мозга, вирусного энцефалита и острого геморрагического энцефалита.
Лечение.
Черепной экстрадуральный абсцесс
Внутричерепной тромбофлебит
Боковой, кавернозный и верхний продольный синусы относительно редко бывают очагами инфекционного поражения. Чаще внутричерепной процесс является результатом распространения инфекции из среднего уха, сосцевидных клеток, придаточных пазух носа, кожных покровов вблизи верхней губы, носа и глаз.
Тромбофлебит бокового синуса
При тромбофлебите бокового синуса, обычно возникающем на фоне воспаления среднего уха или мастоидита, появляются боль в ухе и болезненность при надавливании на сосцевидный отросток. Спустя несколько дней или недель появляются лихорадка, головная боль, тошнота и рвота, обусловленные повышением ВЧД. Возникают отечность в области сосцевидного отростка, расширение вен и болезненность по ходу яремной вены на шее. При вовлечении в патологический процесс яремной вены наблюдается боль в области шеи и ограничение ее движений. Часто развиваются сонливость и кома. К 50% больных обнаруживают отек дисков зрительных нервов (у некоторых больных односторонний). Возникают судорожные приступы, но очаговые неврологические симптомы встречаются редко. Распространение патологического процесса на нижней каменистый синус сопровождается параличом отводящего нерва и поражением тройничного нерва (синдром Градениго).
Тромбофлебит кавернозного синуса
Тромбофлебит верхнего продольного синуса
Инфицирование верхнего продольного синуса может произойти при переносе инфекции из бокового и кавернозного синусов или ее распространение из носовой полости, очага остеомиелита, эпидуральной и субдуральной областей. Заболевание проявляется лихорадкой, головной болью, отеком дисков зрительных нервов, лобной области и передней части скальпа. Характерно развитие судорожных приступов и гемиплегии сначала на одной стороне, а затем и на другой в связи с распространением патологического процесса на верхние церебральные вены. Паралич может проявляться моноплегией или преимущественным поражением нижних конечностей.
Наиболее специфичным диагностическим тестом является церебральная ангиография, при которой особое внимание уделяют позднему заполнению венозных синусов. Субтракционная дигитальная ангиография эффективна при диагностике тромбозов сагиттального синуса. КТ позволяет увидеть желудочки нормальных или уменьшенных размеров, кровоизлияния, очаги поражения низкой плотности и очаг поражения высокой плотности, соответствующие вовлеченному синусу. После контрастирования при КТ удается продемонстрировать дефект заполнения вовлеченного синуса. Динамическое и статическое радионуклидное сканирование может выявить прекращение изотопной активности в средней части синуса.
Все типы тромбофлебитов, особенно обусловленных инфекцией уха и придаточных пазух носа, могут осложняться другими формами внутричерепных гнойных процессов, включая бактериальный менингит, субдуральную эмпиему и абсцесс мозга. Лечение больных с инфекционными тромбозами крупных синусов заключается в системном введении высоких доз соответствующих антибиотиков и хирургическом дренировании инфицированной кости и мягких тканей. Первичный очаг инфекции должен быть подвергнут ревизии, при необходимости следует применить хирургические методы, если состояние больного позволяет это. Осуществлять операцию на первичном очаге до назначения медикаментозной терапии нецелесообразно. В первую очередь нужно провести антибиотикотерапию. Решение вопроса о хирургической операции на ухе или синусе возможно, лишь когда достигнут контроль за течением инфекции. Следует избегать введения антикоагулянтов, поскольку это может вызвать кровоизлияние в мозг. Часто встречаются резидуальные неврологические симптомы, но прогноз более благоприятный, если на ранних стадиях заболевания начать оптимальное лечение.
Асептический тромбоз внутричерепных венозных синусов
Этот процесс может развиться на фоне инфекционных поражений уха или синусов и привести к необъяснимому повышению ВЧД в связи с окклюзией одного бокового или верхнего сагиттального синуса. Чаще всего асептический тромбоз возникает в послеродовом и послеоперационном периодах, характеризующихся тромбоцитозом и гиперфибриногенемией, при применении оральных контрацептивов, врожденных пороках сердца и кахексии у детей младшего возраста; злокачественных заболеваниях, болезни Бехчета, серповидно-клеточной анемии, первичной и вторичной полицитемии, диссеминированном внутрисосудистом свертывании и криофибриногенемии.
Злокачественный наружный отит
Этой паракраниальной инфекции подвержены пожилые больные сахарным диабетом. Начинаясь с наружного слухового канала, она распространяется из наружного уха на мягкие ткани, лежащие ниже височной кости, и поражает околоушную железу, височно-нижнечелюстной сустав, жевательную мышцу и височную кость. Возбудителем служит Pseudomonas aeruginosa. Высокий уровень летальности (первоначально сообщалось о 40% случаев с летальным исходом) дал повод называть это заболевание злокачественным, но более предпочтительными терминами могут быть «некротизирующий» или «инвазивный».
Лечение длительное путем внутривенного введения тобрамицина и карбенициллина. Может быть проведена также хирургическая обработка. Антибиотики следует назначать в течение 6 нед или по меньшей мере на протяжении 2 нед после регресса всех симптомов. При вовлечении основания черепа длительность лечения может достигать 3 мес.
Абсцесс мозга
Патогенез.
Большинство случаев данной формы очаговых гнойных процессов связано с хроническими инфекционными поражениями уха, синусов и легких. Абсцессы мозга, как правило, обусловливаются заболеваниями среднего уха, сосцевидного отростка и придаточных пазух носа. Инфекция распространяется непосредственно через костные образования и твердую мозговую оболочку или через сосуды (при септическом тромбофлебите и артериите).
Абсцесс мозга особенно часто возникает у лиц с врожденными пороками сердца при наличии дефектов перегородок между правыми и левыми камерами сердца со сбросом крови справа налево (например, при тетраде Фалло), а также может осложнять артериовенозные сосудистые аномалии легких, в частности, при семейной телеангиэктазии (синдром Ослера-Рандю-Вебера). Если появление абсцесса мозга сопряжено с дефектами внутрисердечных перегородок со сбросом крови справа налево, то абсцесс, как правило, бывает единичным. При травме черепа расположение абсцесса определяется локализацией проникающего ранения. В противоположность отогенным и риногенным абсцессам абсцессы гематогенного происхождения часто бывают множественными и могут встречаться во всех отделах мозга.
Бактериальный эндокардит редко осложняется абсцессом мозга, но может давать картину местного эмболического энцефалита с признаками распространенного эмболического сосудистого поражения или без таковых. При подостром эндокардите эмболы стерильные и приводят только к инфаркту мозга и микотическим аневризмам. В СМЖ может содержаться лишь небольшое число нейтрофилов, лимфоцитов и эритроцитов; содержание белка иногда повышено, но посевы стерильные, а содержание сахара в пределах нормы. При остром бактериальном эндокардите могут развиваться милиарные абсцессы и гнойный менингит. Возможно развитие инфарктов, а также субарахноидальных и внутримозговых кровоизлияний вследствие разрыва микотической аневризмы. Иногда милиарные абсцессы увеличиваются до массивных. Быстро прогрессирующие симптомы поражения мозга при эндокардите обусловливаются эмболическим инфарктом или кровоизлиянием.
Этиология.
Патологические изменения.
Абсцессы мозга чаще всего локализуются (в порядке уменьшения частоты их встречаемости) в лобных, теменных, височных и затылочных долях, в мозжечке и подкорковых узлах. Абсцессы редко наблюдаются в области гипофиза или ствола мозга. Ранняя реакция на бактериальную инвазию мозга характеризуется локализованным воспалительным некрозом и отеком, септическим тромбозом сосудов и агрегацией дегенерирующих лейкоцитов (гнойный энцефалит). Вслед за этим происходят инкапсуляция разжиженного участка мозга и накопление гноя. Очаг поражения ограничивается фибробластами и вновь сформированными сосудами, капсула утолщается в течение нескольких недель. Прилежащие к абсцессу оболочки мозга, особенно вблизи места проникновения инфекции, инфильтрируются нейтрофилами, лимфоцитами и плазматическими клетками. Развитие отека мозга и действие продуктов бактериального метаболизма (таких, как выделяемый аэробами газ) приводят к повышению ВЧД. Развитие абсцесса мозга можно подразделить на четыре стадии: ранний церебрит (1-3-й день), поздний церебрит (4-9-й день), ранняя инкапсуляция (10- 13-й день) и поздняя инкапсуляция (14-й день и далее).
Клинические проявления.
У большинства пациентов симптомы отмечают в течение не более 2 нед. Характерно, что клинические проявления больше соответствуют таковым при увеличивающемся внутричерепном объемном процессе, чем при инфекционном. У больных с хроническими инфекционными поражениями уха, синусов или легких возникновению симптомов поражения мозга обычно предшествует активация инфекции. У некоторых из них в течение нескольких дней наблюдают острое развитие неврологических нарушений, в том числе головной боли, рвоты, нарастающей вялости, угнетения сознания, эпилептических припадков, очаговой симптоматики. У других больных бактериальная инвазия в вещество мозга может протекать бессимптомно или проявляться преходящей очаговой неврологической симптоматикой. Иногда диффузной головной боли сопутствует ригидость затылочных мышц, что позволяет заподозрить менингит. Ранняя симптоматика может уменьшаться или появляться в ответ на применение антимикробных препаратов. Наблюдающиеся в течение 1-2 нед рецидивирующие головные боли, замедленность мышления, очаговые или генерализованные судорожные припадки и очевидные признаки повышения внутричерепного давления служат основанием для диагностики объемного процесса мозга. На этой стадии заболевания симптомы инфекции не столь очевидны. Лихорадка наблюдается менее чем у 50% больных. Выраженность симптомов обычно нарастает. У большинства больных наступают расстройства сознания, сопровождающиеся сонливостью, раздражительностью, спутанностью и комой.
Самым распространенным очаговым симптомом бывает гемиплегия. Эпилептические припадки фокального или генерализованного характера отмечают примерно у 30% больных; отек дисков зрительных нервов и ригидность мышц затылка обнаруживают приблизительно у 25% пациентов.
Симптоматика очагового поражения мозга в зависимости от локализации абсцесса описывается ниже.
Абсцесс лобной доли. Головная боль, сонливость, невнимательность и общее угнетение психики носят выраженный характер. Самыми распространенными симптомами очагового поражения мозга бывают гемипарез с судорожными приступами в тех же конечностях, моторная афазия.
Абсцесс височной доли.
Головная боль обычно отмечается на стороне абсцесса и локализуется в лобно-височной области. Если абсцесс располагается в доминантном полушарии, то характерны афазия и аномия (неспособность называть предметы). Могут обнаруживаться также гомонимные дефекты в верхних квадрантах полей зрения, обусловленные вовлечением нижней порции зрительной лучистости. Нарушения зрения могут быть единственным симптомом абсцесса правой височной доли. Контралатеральные двигательные и чувствительные расстройства в конечностях выражены нерезко, но часто сопровождаются слабостью мимических мышц нижней половины лица.
Абсцессы мозжечка.
Первым симптомом абсцесса мозжечка служит головная боль в заушной и подзатылочной областях, хотя вначале это можно объяснить инфекцией сосцевидных клеток. У большинства больных наблюдают грубый нистагм и парез взора в сторону поражения, а также мозжечковую атаксию в ипсилатеральных руке и ноге. Как правило, симптомы повышенного ВЧД выражены больше, чем очаговая неврологическая симптоматика. Легкая контралатеральная или билатеральная пирамидная симптоматика нередко свидетельствует об ипсилатеральном сдавлении мозгового ствола.
Диагностика.
Диагноз абсцесса мозга основывается на выявлении: 1) источника инфекции в ушах, синусах и легких или наличия сброса крови в сердце справа налево; 2) признаков повышения ВЧД и 3) очаговых симптомов поражения мозга и мозжечка. Причины абсцесса часто обнаруживаются уже при первом обследовании. Это хронические заболевания уха с выделениями, инфекции придаточных пазух, орбитальный целлюлит, фарингит, инфицированные раны кожных покровов, инфекции грудной полости.
Люмбальная пункция при подозрении на абсцесс мозга сопряжена с потенциальной опасностью, особенно при заметном повышении ВЧД, а информация, которая может быть получена, недостаточно специфична, чтобы этот риск был оправдан. При обычной рентгенографии черепа удается обнаружить скопление газа в полости абсцесса. На ЭЭГ обычно отмечают очаговые изменения.
Наиболее информативна при абсцессе (абсцессах) мозга КТ, позволяющая обнаружить также деформацию желудочков, перифокальный отек белого вещества и утолщение капсулы. Метод позволяет осуществлять непосредственный динамический контроль за ходом лечения. Введение йодсодержащего контрастного вещества повышает избирательность КТ и обеспечивает визуализацию абсцесса с ранней стадии местного церебрита до формирования объемного процесса с плотной капсулой, выявляемой в виде «кольца», резко отграниченной как изнутри, так и снаружи, с находящейся внутри нее гомогенной центральной зоной со сниженным ослаблением рентгеновских лучей. Периферическое усиление в виде «кольца» может быть обнаружено также при опухоли, инфаркте мозга, разрешающейся гематоме, радиационном некрозе и после недавней хирургической операции; дифференцировать абсцесс мозга от этих состояний приходится уже после КТ. Опыт применения ЯМР-томографии при абсцессе мозга ограничен, но описаны специфические признаки, определяющие инфекционную природу объемного процесса. Если проведение КТ невозможно, то надежным методом диагностики абсцесса является радионуклидное сканирование мозга. Если результаты КТ и радио-нуклидного сканирования отрицательные, то вероятность абсцесса мозга низка. Методы сканирования в большинстве случаев вытесняют артериографию.
Если типичная клиническая картина и данные КТ подтверждают наличие объемного процесса, то диагностика не представляет трудности. Если источника инфекции нет и наблюдаются лишь симптомы объемного процесса, то диагностика может быть затруднена. Иногда диагноз устанавливают лишь при хирургической ревизии.
Лечение.
Серийная КТ и немедленная агрессивная антибиотикотерапия во многих случаях позволяют избежать хирургического вмешательства. Неотложное лечение требуется при множественных абсцессах, абсцессах, локализующихся в глубинных структурах мозга, сопутствующем менингите или эпендиматите, наличии желудочкового шунта и основного тяжелого заболевания.
При ведении больных с абсцессом мозга важное значение имеет мониторинг ВЧД. При первоначальном повышении ВЧД и угрозе грыжевого вклинения височной доли или мозжечка необходимо срочно провести внутривенное вливание мочевины маннитола или дексаметазона. Если ВЧД удерживается на высоком уровне или еще более повышается, что проявляется углублением комы, необходимо осуществить оперативное вмешательство (независимо от стадии абсцесса). Четкие симптомы объемного процесса, которые не исчезают на фоне противомикробного лечения, также служат показанием для операции. Абсцессы, содержащие газ, должны быть удалены хирургическим путем. Лечение, как правило, заключается во вскрытии свода абсцесса и его дренировании (отсасывании). Если абсцесс расположен поверхностно и окружен капсулой, его можно иссечь полностью; если абсцесс имеет глубинную локализацию, то единственно возможным методом лечения служит отсасывание с введением противомикробных препаратов в полость абсцесса, которое может быть повторено.
Прогноз.
При доступности КТ, мониторинга ВЧД и наличии эффективных противомикробных препаратов стало возможным более раннее и более эффективное лечение больных с абсцессами мозга. Летальность снизилась примерно до 10%. Осложнениями хирургического лечения абсцессов мозга иногда оказываются неврологические расстройства, особенно очаговая эпилепсия. После успешного лечения абсцесса мозга больных с врожденными пороками сердца показана коррекция аномалий сердца для предупреждения рецидивирования абсцесса.
T.P. Harrison. Principles of internal medicine. Перевод д.м.н. А. В. Сучкова, к.м.н. Н. Н. Заваденко, к.м.н. Д. Г. Катковского
©Gabr.org (Med2000.ru) (1998-2021)
Последнее обновление 28-02-2021
There are contraindications. Consult a doctor.



