Что такое субтотальное затемнение гайморовых пазух
Субтотальное затемнение верхнечелюстных пазух — причины
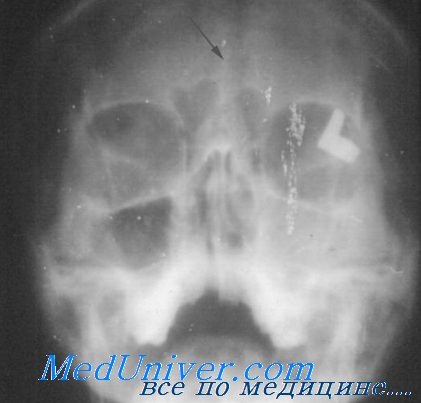
Если врач направил пациента на рентген носа, то он подозревает воспаление слизистой оболочки с возможным скоплением выделений или гноя. На снимке отображаются верхнечелюстные пазухи, лобные и решетчатый лабиринт. Субтотальное затемнение гайморовых пазух дает возможность определить запущенность заболевания. Чем больше на снимке будет тени, тем больше гнойных масс уже накопилось.
Причиной скопления таких выделений бывает активное размножение патогенных микроорганизмов. Возбудителями гайморита или фронтита являются стрептококки или пневмококки. Они могут активизироваться после длительного ринита, когда лечение было малоэффективным или неправильным. При скоплении выделений и воспаления слизистой оболочки появляется сильный отек, который не дает возможности массе выйти из пазухи. Слизь начинает скапливаться, что является идеальной средой для размножения патогенных микроорганизмов.
В гайморовых пазухах скапливается гной не только из-за бактериальной инфекции. Если на снимке четко изображено утолщение слизистой, то такое состояние могло сформироваться из-за:
Не стоит забывать, что гайморит или фронтит способны развиваться из-за кисты, которую также можно просмотреть на снимке. Причинами затемнения бывают аденоиды и полипы. Такие образования способны провоцировать частый насморк, который со временем трансформируется в гайморит.
Рентген ППН при патологии гайморовых пазух
Рентген придаточных пазух носа (ППН) помогает оценить стадию развития гайморита и фронтита уже на первичной стадии заболевания. Назначают такой метод диагностики, если:
Тотальное затемнение гайморовых пазух говорит о сильной запущенности заболевания, особенно это проявляется при затемнении лобных пазух. На начальных этапах развития гайморита выделения скапливаются только в ППН.
Если врач диагностирует патологии носа, вызванные аденоидами, кистой или полипами, то лечение будет включать хирургическое вмешательство. Сами по себе ППН у здорового человека имеют полуовальную форму, их цвет совпадает с цветом глазниц. При малейшем скоплении гноя или воспалении слизистой врач отмечает пристеночное затемнение.
Проводить процедуру рентгена ППН безболезненно. Для этого достаточно правильно расположиться на стойке аппарата. Положение пациента зависит от вида проекции, которую указал врач. Указывать правильность положения должен врач-рентгенолог. Зачастую больные либо в вертикальном, либо в горизонтальном положении плотно упираются в стойку аппарата носом и подбородком. Достаточно зафиксироваться на несколько секунд, чтобы получить четкое изображение.
Рентген лучи при такой процедуре могут быть величиной от 0,12 до 1,18 мЗв, количество мЗв зависит от вида и мощности используемого оборудования. Относительно небольшие дозы рентгенологического излучения недопустимы для беременных женщин и детей дошкольного возраста. Женщинам в положении лучи могут повлиять на развитие плода, а у ребенка до 6 лет они вызывают изменения в костной ткани скелета, поэтому такое исследование врачи назначают в крайнем случае.
Что видно на рентгене?
Здоровая полость носа на снимке имеет четкую границу и среднюю толщину стенок ППН. При рентгене гайморовой верхнечелюстной пазухи с подозрением на начальную стадию гайморита рентгенологи отмечают утолщение пораженных контуров. Такое состояние характеризует появление воспаления слизистой оболочки.
Решетчатый лабиринт также просматривается на снимке, потому что в этой структуре скопление выделений протекает в первую очередь. Если затемнений не видно, то важно внимательно просматривать структуру решетчатой костной ткани.
Инфильтрат или гной часто вызывает симптом так называемого «молока в стакане». Такое название пошло из-за свойства выделений всегда располагаться в горизонтальном положении, какое бы положение не занимал пациент. Затемнение при таком симптоме бывает либо односторонним, либо двусторонним. Если болезнь запущенна, то скопление гноя приобретает тотальный характер. Подобное состояние чревато расхождением гнойных масс по соседним тканям и сосудам. Повышается опасность проникания инфильтрата в головной мозг, что вызывает менингит. При попадании в кровоток гной вызывает сепсис и воспаление внутренних органов.
Скопление экссудата при субтотальном и тотальном затемнении также развивается при появлении плотных новообразований в носовой полости, например, хондромы, остеомы или саркомы. Такие клетки могут иметь плотную внешнюю оболочку, но внутри они будут отличаться жидкой консистенцией.
Читайте также — острый гнойный ринит, как лечить у взрослого гнойные сопли?
Расшифровка рентгенограммы
Когда врач читает снимок с подозрением на гайморит, то носоподбородочная проекция показывает затемнение с верхним горизонтальным уровнем. Жидкость будет отображена на темном фоне со светлым контуром. При запущенной форме болезни затемнение отображается над носом. Если тени отмечаются сразу в нескольких полостях, то пациент уже имеет дело не с гайморитом, а с фронтитом.
Когда контур слизистой оболочки имеет волнистость, то есть большая вероятность протекания гиперпластического синусита. Для диагностики новообразований рентген рекомендовано проводить с контрастом. Любые кисты или опухоли будут отображаться с выраженным округленным контуром.
Если гайморит развивается из-за аллергии, то снимок будет иметь дополнительные образования в виде «плюс-тени». Такое состояние протекает из-за сильного выпячивания слизистой. Дополнительно диагностировать гайморит помогают снимки с выраженными переломами костной ткани носа или наличия в носоглотке инородного тела.
Заключение
Сделанный снимок должен прочитать и врач-рентгенолог, и отоларинголог. Если диагностирован гайморит начальной стадии, то лечение заключается в применении сосудосуживающих капель, обезболивающих лекарственных средств, промывании носовой полости асептическими растворами. Когда назначенная терапия не дает хорошего результата, то важно подключать антибиотики.
В запущенных состояниях врачи предлагают проводить прокол пазухи для быстрого удаления содержимого. Также прокол проводят для диагностических целей, чтобы выявить природу появления выделений. Лечение зачастую основывается на антибиотиках, а также проведении физиотерапевтических процедур.
Рентген при лечении гайморита или фронтита является частой процедурой, потому что за короткое время врачу дается возможность увидеть всю глубину поражения тканей. Чтобы получить четкое изображение, нужно выполнять все рекомендации рентгенолога.
Верхнечелюстной синусит
Верхнечелюстной синусит (от лат. «пазуха» и «воспаление») — это воспаление слизистой оболочки соответствующих пазух носа. Причины этого заболевания различны: аллергия, ринит, больные зубы, воспаление тканей вокруг зубов, травмы. Лечение включает в себя консервативные процедуры, домашние средства и хирургическое вмешательство.
Что такое верхнечелюстной синусит?
У человека есть несколько видов пазух: лобные, клиновидные, верхнечелюстные и ячейки решетчатого лабиринта. В каждом из этих видов может произойти воспаление слизистой оболочки. Тогда начнется синусит. Верхнечелюстной синусит иначе называется гайморит и представляет собой воспаление придаточных пазух носа.
Впервые верхнечелюстные пазухи проиллюстрировал Леонардо да Винчи, а уже саму болезнь открыл Натаниэль Гаймор — британский хирург и анатом (он же подробно описал верхнечелюстные пазухи в своем трактате 1651 года). В то время гайморит лечили домашними методами и прогреванием.
Симптомы
Симптомов заболевания довольно много: головная, височная боли, течение из носа, боль в области носа, повышенная температура (до 38 °C), утомление, слабость, отсутствие аппетита, бессонницы, озноб, кашель, потеря обоняния, заложенность носа, обильное потоотделение, слезящиеся глаза.
Осложнения
Внутричерепные осложнения: закупорка сосудов, нагноения в оболочке мозга, орбитальные осложнения (до остеомиелита).
Типы и виды верхнечелюстного синусита
В зависимости от этиологии (причины возникновения) болезни различают риногенные, одонтогенные, травматические и аллергические верхнечелюстные синуситы.
Риногенный гайморит возникает на фоне течения ринита (когда воспаляется слизистая оболочка носа). Слизистая оболочка — главное препятствие на пути инфекций. При попадании на нее бактерий развивается насморк или ринит. Основания возникновения ринита различны: вирусы, гипертермия, аллергии, снижение защитных свойств организма, проникновение синтетических средств, влияние сухого воздуха, слишком продолжительное применение лекарств с сосудорасширяющим или сосудосуживающим действием.
Характеризуется ринит заложенностью, течением из носа, нарушением кровообращения в полости носа, развитием застойных кровяных явлений. Всего существует 4 вида ринита: аллергический, хронический, острый, вазомоторный.
Одонтогенный синусит возникает вследствие воспаления слизистой верхнечелюстной пазухи из-за инфекции от нездорового зуба, тканей вокруг него, образовавшегося сообщения между пазухой и полостью рта после удаления зуба. Симптомами этого заболевания могут быть апатия, потеря аппетита, головная боль, ломота в висках, выделения из носа или уха, кашель, насморк и другие. В зависимости от протекания болезни выбирают разные способы лечения: антибактериальную терапию и промывание гайморовых пазух, откачивание гноя или операцию.
Травма гайморовой пазухи или челюсти также может привести к возникновению синусита.
Причиной аллергического гайморита служит гиперчувствительность организма к одному из раздражителей. Начинается заболевание в полости носа, а затем распространяется на гайморовые пазухи. Что же обычно служит аллергеном? Это пыльца в период цветения, шерсть и экскременты домашних любимцев, пылевые клещи, лекарства, бытовая химия, духи, косметика, химикаты, грязный городской воздух.
По длительности недуга синуситы делят на:
По степени тяжести симптомов синуситы бывают:
Как проводится диагностика верхнечелюстного синусита
Во время диагностики заболевания необходимо собрать ряд показаний: узнать о жалобах, записать симптомы, проанализировать анамнез пациента и провести обследование (компьютерная томография, рентген).
Возможные симптомы: головная, височная боль, носовые и ушные выделения, накопление слизи на задней стороне глотки, интоксикация (в тяжелых случаях).
Анамнез должен содержать сведения о перенесенных заболеваниях, травмах, переохлаждениях и т.д.
Осмотр, как правило, заключается в пальпации и перкуссии в области околоносовых пазух, а также включает фарингоскопию и риноскопию.
Лечение
1. Этиотропная терапия
Быстрых результатов в терапии помогает добиться назначение средств против бактерий (главных возбудителей острого синусита):
2. Пункция
Данный способ применяют, если не удалось вылечить болезнь медикаментозно. Является самым известным способом для удаления гноя из верхнечелюстных пазух. Довольно болезненный, в отличие от других процедур.
3. «ЯМиК»-катетеризация
Довольно результативное средство в борьбе с верхнечелюстным синуситом, не вызывает осложнений. Достаточно болезненная процедура, как и пункция, больные не всегда хорошо могут ее переносить.
Важно: выполнение операции нецелесообразно при изолированном поражении одной околоносовой пазухи, так как можно занести инфекцию в здоровые околоносовые пазухи.
Лечение симптомов верхнечелюстного синусита
Симптоматическое лечение гайморита включает в себя топические деконгестанты (такие как ксилометазолин и оксиметазолин), которые улучшают вентиляцию околоносовых пазух, муколитики (например, карбоцистеин), улучшающие секрецию слизи, местные антисептические препараты (мирамистин и другие) и ирригационную терапию (к примеру, носовой душ, перед применением которого нужно применить сосудосуживающие препараты), вымывающие слизь и убивающие микробов в полости пазух, топические глюкокортикостероиды, комбинированные средства (нестероидные и противовоспалительные препараты — парацетамол, ибупрофен).
Среди наиболее действенных препаратов для лечения симптомов синусита можно выделить Сиалор на основе ионов серебра. Он оказывает противовоспалительное действие, препятствует размножению бактерий. Благодаря мягкому действию препарата сохраняется баланс микрофлоры и создаются благоприятные условия для регенерации слизистой носа.
Хирургическое вмешательство
Лекарственные методы лечения не всегда эффективны, иногда необходимо прибегнуть к помощи операции. При этом различаются как подходы к больным пазухам (экстраназальный, эндоназальный, комбинированный), технологии хирургии (увеличительные приборы и освещающие устройства), так и методы хирургии.
Важно: после перенесенного синусита пациенты должны периодически (не реже раза в 3 месяца) наблюдаться у оториноларинголога.
Лечение дома
Вариантом лечения верхнечелюстного синусита дома являются паровые ингаляции, благодаря которым улучшается кровообращение, разжижаются скопления слизи, а также улучшается приток лекарств из крови. Но при остром течении верхнечелюстного синусита такой способ опасен, он может спровоцировать генерализацию инфекционного процесса.
Можно делать ингаляции с отваром трав (календула, чистотел, лавровый лист, череда шалфей, ромашка). В закипевшую воду добавляют спиртовую настойку прополиса (1 чайная ложка на 0,5 л отвара) и пару капель йода.
Кроме подобных ингаляций можно дышать и над вареным картофелем. Важно: дышать нужно по 10 минут ежедневно, курс — неделя.
Прогревают нос и поваренной солью в мешке, варены яйцом, синей лампой. Промывают нос следующим раствором: 1 чайная ложка на стакан, фурацилин (2 таблетки, отвары трав (шалфей, чистотел, ромашка). Повтор процедуры может быть до 10 раз в день.
Профилактика
Среди профилактических мероприятий, которые помогут значительно снизить риск развития заболевания, можно выделить следующие:
Что такое субтотальное затемнение
Из всех придаточных полостей носа наибольшим разнообразием по величине и форме отличаются лобные пазухи. Они начинают развиваться только в первые годы жизни и достигают определенной величины уже в период прекращения роста организма. Наблюдаются случаи полного отсутствия обеих лобных пазух; лобная пазуха может быть развита только на одной стороне. Дно лобной пазухи принимает участие в образовании верхней стенки глазницы.
Обычно оно образует переднюю треть верхней стенки и простирается от трохлеарной ямки до incisura supraorbitalis. Кзади дно пазухи заканчивается на границе передней и средней трети крыши глазницы. В некоторых случаях лобная пазуха может достигать значительной величины, так что дно ее образует почти всю крышу глазницы, доходя кнаружи до скулового отростка лобной кости, а кзади до малого крыла клиновидной кости.
При таком значительном развитии лобная пазуха иногда отделяется от канала зрительного нерва только тонкой костной пластинкой. Стенки лобной пазухи имеют различную толщину, но наиболее тонка нижняя стенка, принимающая участие в образовании верхней стенки глазницы. Перегородка, отделяющая одну лобную пазуху от другой, не всегда расположена в срединной плоскости, иногда одна пазуха переходит на другую сторону и, таким образом, в патологический процесс может быть вовлечена противоположная глазница.
Как уже было сказано, лучше всего лобные пазухи получаются на рентгенограмме при исследовании в проекциях третьей и четвертой схемы В. Г. Гинзбурга. Представление о глубине лобных пазух можно получить и на косом снимке черепа.
При остром катарральном воспалении лобной пазухи клинические симптомы проявляются в болях во лбу у корня носа, слезотечении и в болезненности при надавливании на верхневнутреннюю стенку глазницы. Нередко также наблюдается более или менее выраженный отек верхнего века. Рентгенологические симптомы при остром воспалении лобной пазухи могут быть слабо выражены. При этом отмечается незначительное понижение прозрачности и завуалирование соответствующей пазухи.
При двустороннем заболевании трудно подчас сделать определенный вывод. При изучении рентгенограмм следует обратить внимание и на состояние носовых раковин, которые могут быть увеличены на стороне пораженной пазухи вследствие отека и гиперемии их, что сопровождается и понижением прозрачности носового хода.
Особенно опасно гнойное воспаление лобной пазухи в смысле перехода процесса на содержимое глазницы. При этом редко имеется заболевание одной лишь лобной пазухи, обычно в процесс вовлечена и решетчатая полость. Рентгенологически обнаруживают довольно резко выраженное затемнение лобной пазухи и клеток решетчатой полости.
При хроническом воспалении лобной пазухи наступает полипозное перерождение слизистой оболочки. На рентгенограммах отмечается неравномерное затемнение. Этот симптом, по мнению В. Г. Гинзбурга, мало убедителен, так как при многокамерной лобной пазухе и неодинаковой глубине каждой камеры на рентгенограмме также отмечается неравномерная прозрачность пазухи. При полном полипозном перерождении слизистой отмечается диффузное довольно интенсивное затемнение, хотя оно никогда не бывает столь интенсивным, как при гнойном синусите.
При длительном хроническом воспалении в процесс иногда вовлекаются надкостница и кость. На рентгенограммах это проявляется в более интенсивном затемнении краевой зоны. Нелегко в таких случаях проводить диференциальную диагностику с сифилитическим процессом, который также может дать интенсивную полоску краевого затемнения.
Длительное хроническое воспаление лобной пазухи может привести и к резорбтивным процессам. Каждый случай хронического синусита кончается резорбцией кости, особенно в наиболее тонких местах или там, где проходят сосуды. В лобной пазухе наиболее уязвимым местом в этом отношении является дно пазухи, образующее верхне-внутреннюю стенку глазницы. При наличии костного дефекта может образоваться фистула. Когда фистула открывается перед septum orbitae, диагноз не представляет особых трудностей.
Следует иметь в виду, что при прорыве гноя из фистулы временно может восстановиться прозрачность лобной пазухи, что иногда приводит к ошибочному заключению. Во избежание этого необходимо обратить внимание на контуры пазухи. Стушеванность контуров и уплотнение пограничной зоны обеспечивают в таких случаях правильный диагноз.
Что такое субтотальное затемнение
Гайморова полость обычно имеет форму усеченной трехгранной пирамиды, вершина которой обращена книзу, а основание кверху и кнутри. Стенки гайморовой полости бывают различной толщины, наиболее тонкая верхняя стенка образует дно глазницы. Эта стенка состоит иногда из одного фиброзного слоя, периоста, который находится в непосредственном контакте со слизистой полости.
Очень тонка также внутренняя стенка гайморовой полости, в верхне-заднем отделе она даже лишена костной основы; слизистые гайморовой и носовой полости прилегают здесь друг к другу. С носом гайморова полость сообщается через отверстие, которое находится выше дна пазухи, вследствие чего создаются неблагоприятные условия для оттока секрета из полости при воспалительном в ней процессе.
Дно гайморовой полости располагается иногда очень низко, вследствие чего корни первого и второго премоляра вдаются в полость и отграничены от нее очень тонкой стенкой. Это создает благоприятные условия для развития, гайморита зубного происхождения.
Тонкая стенка, отделяющая гайморову полость от глазницы, не оказывает почти никакого препятствия к переходу воспалительного процесса на содержимое глазницы. Этому благоприятствует еще и то, что нижняя глазничная вена образуется из сосудистой сети, в которую впадают и вены гайморовой полости. Клинически при переходе воспаления с гайморовой полости на глазницу отмечается отек нижнего века, хемоз конъюнктивы глазного яблока, выпячивание глазного яблока и смещение его кверху.
Нередко можно отметить ограничение подвижности глаза книзу. Все описанные симптомы указывают на наличие орбитального абсцесса, обусловленного гайморитом, иногда при этом образуется свищ у нижнего орбитального края.
При остром прорыве гноя из гайморовой полости в глазницу может развиться флегмона глазницы, хотя флегмона может быть и зубного происхождения, когда процесс переходит на глазницу, минуя гайморову полость. Рентгенологическое исследование в этих случаях облегчает решение вопроса о происхождении флегмоны глазницы.
Опухоли, прорастающие из гайморовой полости, вызывают экзофталм и смещение глазного яблока кверху. Однако при этом следует иметь в виду, что как экзофталм, так и смещение глазного яблока наблюдаются только тогда, когда опухоль проникает в глазницу через задний отдел нижней стенки. Если же опухоль разрушает переднюю стенку гайморовой полости и нижний орбитальный край, то отмечается только выпячивание щеки и иногда сильный отек нижнего века. При оттягивании нижнего века можно увидеть глазное яблоко, полностью сохранившее свое положение и функции или отдавленное кзади в полость глазницы.
Изменения со стороны зрительного нерва при заболеваниях гайморовой полости наблюдаются редко.
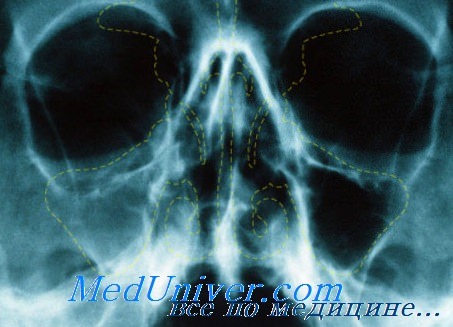
Эта полость отчетливее других выделяется на рентгенограмме. Наиболее целесообразно применять третью и четвертую проекцию по схеме В. Г. Гинзбурга. В этих проекциях она почти полностью освобождается от плотной тени пирамиды височной кости. Рекомендуют производить рентгенологическое исследование гайморовой полости в сидячем положении больного, особенно при остром воспалении, так как при этом лучше всего удается определить уровень жидкости в полости.
При воспалении гайморовой полости на рентгенограмме отмечается более или менее выраженное диффузное затемнение полости. При остром воспалении тень более нежная, контуры пазухи четко очерчены. Если при остром воспалении имеется только набухлость слизистой, то на рентгенограмме наблюдается пристеночное затемнение. По мнению В. Г. Гинзбурга, этот симптом сопровождающей тени чаще встречается при острой эмпиеме в стадии выздоровления, когда гнойная секреция прекращается. С. А. Спектор считает, что такое пристеночное затемнение гайморовой полости часто наблюдается при глаукоме.
При хроническом воспалении контуры пазухи стушевываются, затемнение бывает более интенсивным. Такую же интенсивную тень может дать и полипозное разращение слизистой, если заполнена вся полость. В гайморовой полости нередко наблюдается тень округлой формы, которая может быть обусловлена одиночным полипом или кистой. Кисты обычно располагаются на дне полости, они большей частью зубного происхождения. Увеличиваясь в размере, киста может заполнить значительную часть гайморовой полости, а иногда и всю полость целиком.
При вовлечении в процесс костной стенки и нарушении ее целости может образоваться свищ. Не всегда, однако, удается выявить на рентгенограмме костный дефект.
При наличии доброкачественной опухоли с экспансивным ростом на снимках отмечается затемнение, истончение и выпячивание стенок полости. Остеома в гайморовой полости встречается весьма редко. При злокачественной опухоли с инфильтрирующим ростом видны разрушения костных стенок и проникновение опухоли в смежную область.
Травматическое повреждение верхней челюсти, даже при отсутствии нарушения целости стенок гайморовой полости, вызывает часто ее диффузное затемнение, обусловленное кровоизлиянием (гемосинус). Заключение всегда необходимо делать осторожно, так так отек или кровоизлияние в мягкие ткани вокруг гайморовой полости могут симулировать затемнение самой полости. Такое затемнение может быть также обусловлено перенесенным уже раньше гайморитом.
Пансинусит. Заболевание придаточных полостей с обеих сторон называют пансинуситом, а заболевание придаточных полостей с одной стороны — гемипансипуситом. При этом находят более или менее интенсивное затемнение пораженных полосте. Если опухоль захватывает несколько придаточных полостей, то, наряду с интенсивным затемнением соответствующих полостей, на рентгенограмме иногда обнаруживаются довольно значительные деструктивные изменения в пограничных костных стенках глазницы. Нередко при этом глазные симптомы выступают на передний план, что заставляет больных обращаться сначала к глазному врачу.
Своевременное рентгенологическое исследование позволяет в таких случаях определить характер и протяженность процесса, что имеет большое значение для решения вопроса о возможности и целесообразности оперативного вмешательства.