Что такое вестибулопатия неясного генеза
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
Лечение пациентки с диагнозом «спинальная мышечная атрофия Кугельберга-Веландера»
Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Контакты
Так называют нарушение в работе вестибулярного аппарата в любом возрасте. Может быть вызвано: болезнями внутреннего уха, головного мозга, органов зрения, реакцией на приём определенных медикаментов, процессами старения. Проявляется целым комплексом симптомов: головокружения, пространственная дезориентация, спутанное сознание, страх, тошнота, рвота.
Поражение органов равновесия часто происходит в результате смещения позвонков с защемлением нервных волокон и сосудов, появлением межпозвоночной грыжи.
Все эти патологии успешно лечат в Центре нейрохирургии доктора Бакланова А.Н. На все ваши вопросы мы ответим по телефону +7 (499) 746-99-50. Также вы можете задать вопрос, заполнив форму обращений, представленную ниже.
Нередко к вестибулопатии относят врожденную патологию вестибулярного аппарата. Эти дети тяжело реагируют на поездки в транспорте, катание на качелях, подъем на лифте. Что не мешает им танцевать, удерживать равновесие. С возрастом у них происходит формирование условного рефлекса, когда головокружения появляются заранее, до начала движения.
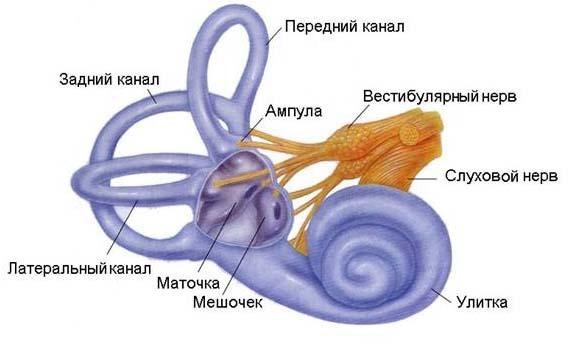
Патологический процесс локализуется во внутреннем ухе. В той его части, где расположены три дуги, расположенные под углом 90 градусов друг к другу – вестибулярный аппарат. Жидкость в них распределяется по каналам в зависимости от гравитации, движения тела, силы притяжения и других физических факторов. В головной мозг поступают импульсы, «говорящие» частям тела как двигаться.
Причины
Периодические головокружения, связаны с нарушением внутреннего уха. Часто бывает у больных в возрасте, с нарушенным обменом веществ, вследствие неврита или черепно-мозговой травмы.
Регулярные головокружения и патологии слуха возможны при лабиринтах различного происхождения (воспаления, отит).
Инфаркт лабиринта – отмирание органа от недостатка его кровоснабжения. Возможен у пожилых, с наличием атеросклероза сосудов или гиперкоагуляции.
Головокружение после травматических повреждений мембран лабиринта. Возможны при кровоизлиянии в среднем ухе или разрыве барабанной перепонки. Возникают после ныряния, натуживания, сильного кашля.
Болезнь Меньера. Происходит поражение внутреннего уха. Приступ может длится от часа до суток, несколько раз в день или пару раз в год. Характерны: сильные головокружения, светочувствительность, звукобоязнь, шум в ушах, тошнота, рвота, мелькание мушек в глазах, расстройство речи, давящие ощущения в барабанных перепонках и тугоухость с одной стороны.
Вестибулярный неврит. Вызывается вирусными инфекциями. Бывает вместе с внезапными сильными и длительными головокружениями (несколько дней), тошнотой и рвотой, ощущениями тревоги, страха, нарушением в равновесии и непроизвольным частым морганием.
Вертебробазилярная недостаточность. Отсутствует равновесие, ориентация в пространстве. Наблюдается раздвоение изображения, слабость и онемение рук и ног.
Остеохондроз, остеопороз, нестабильное состояние позвонков, компрессионные процессы в нервных корешках или позвоночных артериях при протрузии или межпозвоночной грыже.
Приступы мигрени; тромбозы и кровоизлияния; отравления, вследствие интоксикации антибиотиками или медикаментами; ряд невротических расстройств; при ряде профессиональных заболеваний (постоянный шум или вибрация при работе).
Формы вестибулопатии и симптомы
острая периферическая вестибулопатия – следствие инфекционно-аллергического или вирусного воспаления в области нервного узла внутреннего уха. Характерны длительные головокружения и приступы вращения глазами, необоснованный страх, тошнота и рвота. Нарушается пространственная ориентация.
посттравматическая вестибулопатия — появляется при черепно-мозговых травмах, с повреждением барабанных перепонок, сотрясением и травматизацией ганглиев головного мозга. Наблюдаются: головокружение, тошнота и рвота, спонтанные движения глазных яблок, нарушено равновесие при движении, неустойчивая походка.
вертеброгенная вестибулопатия сопровождается изменениями шейного отдела позвоночника. Сфокусировать взгляд на движущихся предметах бывает дискомфортно, появляются спонтанные приступы вращения глазами при попытке резко повернуть голову. Приступы длятся не более 30 секунд.
Диагностика
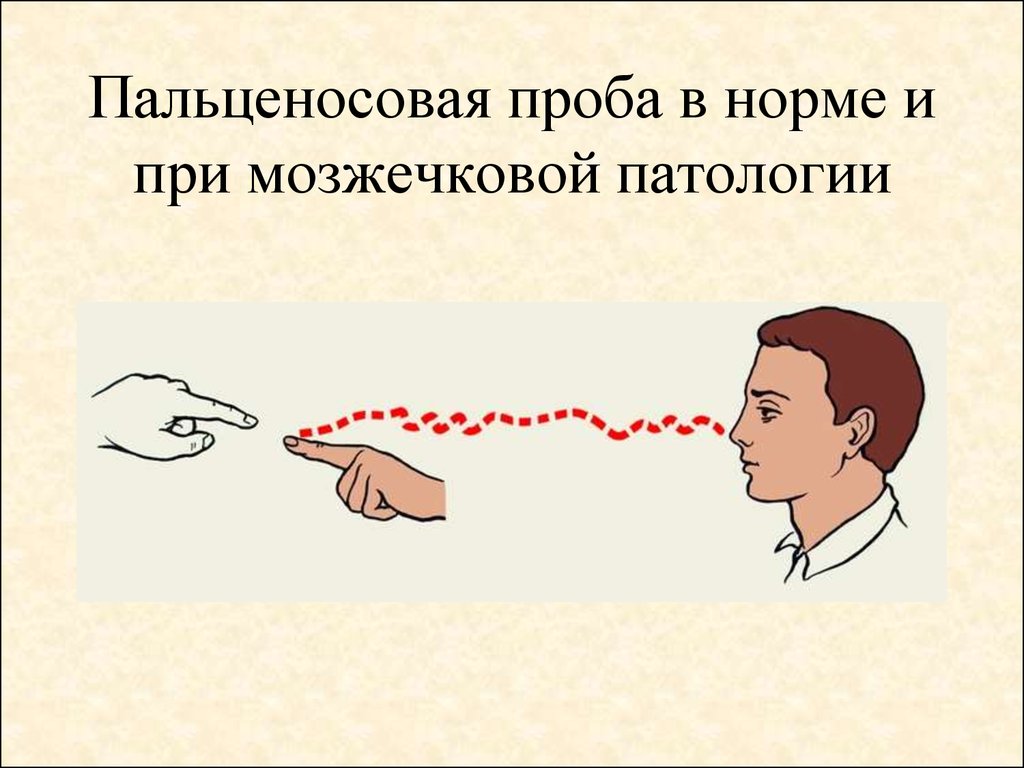
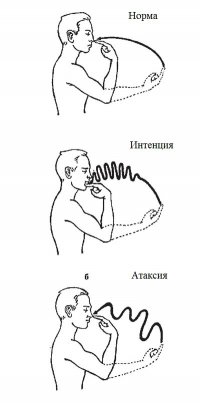
Неврологическое обследование – проверка нервных стволов глазного яблока и функционального состояния мышц лицевого черепа. Состояние мозжечка определяет пальценосовая проба. С её помощью оценивается степень нарушения координации движений.
МРТ (магнитно-резонансная томография) позволяет определить состояние шейных мышц, костей и суставов шейного отдела позвоночника.
Проверка внутреннего уха, ушного прохода и барабанной перепонки.
Лечение
Самолечение и лечение вестибулопатии в домашних условиях недопустимо. Это может усугубить болезнь. Рекомендовано стационарное лечение под наблюдением врача.
Курс лечения вестибулопатии состоит из этапов:
Лекарственная терапия
— Применяются вестибулярные супрессанты и противорвотные средства. Продолжительность приема препаратов не более трех суток. Рекомендовано применять антибиотики, когда вестибулярные нарушения вызваны вирусным или инфекционным заболеванием внутреннего или среднего уха и препаратов, для улучшения кровообращения в головном мозге: танакан, гинкго билоба, бетасерк.
Вестибулярная реабилитация – особый вид ЛФК для ускорения адаптации к разбалансированию вестибулярной системы. Упражнения подбираются специалистом индивидуально, в зависимости от состояния больного. Цель – сенсорное рассогласование с помощью движений глаз, головы и туловища. Сначала упражнения доставляют большой дискомфорт, но спустя время, большинство больных чувствуют значительное улучшение, а у трети пациентов наступает полная ремиссия. Кроме этого используются: массаж, физиопроцедуры, тренировки на электротренажерах, сеансы мануальной терапии;
Хирургическое лечение
Хирургическое лечение вестибулопатии требуется при сосудистых патологиях, вызывающих стойкий спазм сосудов. При опасном травматическом повреждении мембран лабиринта, кровоизлиянии или инфаркте лабиринта. Во время операции пересекаются сосудодвигательные волокна на стороне поражения. В результате улучшается кровообращения в участках ЦНС, несущих ответственность за равновесие и координацию.
Вестибулопатия может осложняться гнойным лабиринтитом, что чревато переходом болезни в менингит и даже, летальным исходом. При наличии воспалительного процесса во внутреннем ухе, следует серьезно отнестись к обследованию у отоларинголога для избежания осложнений.
Профилактика
Сбалансированный рацион питания и постоянное занятие физическими упражнениями
Здоровый образ жизни
Правильное планирование дня, рациональное соотношение рабочего времени и отдыха
Незамедлительное лечение возникающих бактериальных и инфекционных заболеваний
Своевременное обращение к врачу при малейшем подозрении на рецидив вестибулопатии
В случаях, когда патология перепончатого лабиринта – часть симптоматики основного заболевания, трудно выделить отличительные черты на фоне остальных признаков. В данном случае успешное лечение вестибулопатии зависит от правильной диагностики и профессионализма врача
Вестибулопатия или вестибулярный синдром
Вестибулопатия или вестибулярный синдром – комплекс симптомов, возникающий при нарушении работы вестибулярного аппарата: головокружение, дезориентация, спутанность сознания, тошнота, рвота, чувство страха и пр. Причины заболевания: заболевания внутреннего
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Вестибулопатия – широко известная, но трудно определяемая патология, представляющая собой совокупность симптомов, которые возникают в результате нарушения функций вестибулярного аппарата.
Характеризуется частыми головокружениями с ощущением вращения окружающего пространства или собственного тела в пространстве, проваливания или убегания почвы из-под ног, неустойчивостью походки, сложностью поддержания равновесия, дезориентацией и спутанностью сознания. Может сопровождаться тошнотой и/или рвотой, диареей, чувством тревоги, учащенным сердцебиением и мочеиспусканием, скачками артериального давления, потливостью, покраснением или наоборот бледностью кожных покровов.
Вестибулярный аппарат – орган, расположенный во внутреннем ухе, который воспринимает изменения положения тела и головы в пространстве (статические сигналы из рецепторов равновесия) и направление движения тела (динамические сигналы, связанные с ускорением). Часть информации в вестибулярный аппарат передается из зрительных анализаторов. Если, например, неожиданно перевернуть зрительное поле человека, а сигналы, поступающие из внутреннего уха, будут говорить о ровном положении тела, возникнет конфликт восприятий и образуется полная или частичная дезориентация.
Сигналы, генерируемые вестибулярными рецепторами, по нервным волокнам передаются в мозжечок и ядра ствола головного мозга, где обрабатываются. Затем импульсы поступают в моторную часть спинного мозга, в скелетные и глазные мышцы для обретения телом оптимальной устойчивой позы, соответствующей нынешнему пространству. Любые заболевания, вызывающие рассогласование поступающих и отправляемых нервных сигналов провоцируют головокружение.
Вестибулярный синдром – феномен, которому предается особое значение при сборе клинического анамнеза большинства психовегетативных заболеваний. Доказано, что при мигренях, панических атаках, гипервентиляционном синдроме, обмороках вестибулопатия отмечается в несколько раз чаще, чем при других болезнях. В некоторых случаях вегетативные симптомы преследуют пациентов с детства, в других – возникают гораздо позже, параллельно с развитием какой-либо патологии.
Причины возникновения заболевания
Достаточно часто под вестибулопатией подразумевают плохую переносимость раздражителей функционально-динамического аппарата идиопатической природы, существующей с детства. Она трактуется как аномалии развития вестибулярной системы. Такие дети плохо переносят передвижение в любом виде транспорта, качели, карусели, подъем в лифте, но при этом могут замечательно танцевать, не теряя равновесия. Со временем у таких пациентов вырабатывается условный рефлекс, и головокружение начинается еще до посадки в транспорт и начала движения.
Причинами возникновения вестибулярного синдрома могут стать различные заболевания внутреннего уха, головного мозга, органов зрения, прием некоторых лекарственных препаратов, а также естественные процессы старения организма. В этих случаях вестибулопатический симптоматический комплекс может проявляться длительно, практически хронически или накатывать приступами, как правило, ничем не беспокоя пациента между атаками.
Основные и часто встречаемые причины возникновения вестибулопатии:
Кроме того, частые головокружения с сопутствующими симптомами сопровождают приступы мигрени; тромбозы и кровоизлияния в бассейне кровообращения лабиринтной артерии; отравления, вызванные интоксикацией организма антибиотиками или другими лекарственными препаратами; некоторые невротические расстройства; невриномы (опухоли, разрастающиеся из нервных клеток) черепно-мозговых нервов; при профессиональных заболеваниях (работе в постоянном шуме или вибрации) и т. д.
Диагностика и лечение вестибулярного синдрома
Диагностируется вестибулопатия достаточно сложно, так как причин возникновения заболевания много и охватывают они обширный список факторов. Начинается поиск причины со сбора анамнеза, проведения общепринятых исследований (рентгенограммы шейного отдела позвоночника, общий анализ крови на гемоглобин и уровень глюкозы, анализ мочи, ЭКГ). Для более детального обследования проводят КТ или МРТ диагностику шейного отдела спинного мозга, головного мозга, электрокохлеографию, дуплексную допплерографию, тональную аудиометрию и пр.
Лечение вестибулярного синдрома назначается только после полного обследования и установки конкретного диагноза. Методы терапии и применяемые лекарственные средства будут зависеть от беспокоящих симптомов, причин, вызвавших заболевание, и индивидуальных особенностей организма.
Среди общих рекомендаций можно выделить:
Хирургического вмешательства синдром вестибулопатии требует редко. Обычно это случаи травматического повреждения мембран лабиринта, кровоизлияния или инфаркта лабиринта, которые могут быть опасны для жизни пациента.
Вестибулярный синдром причины, симптомы, методы лечения и профилактики
Вестибулярный синдром — заболевание, характеризующиеся нарушением координации движений и равновесия. Подразумевает поражение вестибулярного аппарата. Лечение требует консультации невролога.
Симптомы вестибулярного синдрома
Главный признак болезни — головокружение. Приступы развиваются внезапно, что сказывается на психическом состоянии больного. Выделяют ряд сопутствующих симптомов:
Симптоматика появляется на короткий промежуток времени. После приступа признаки заболевания исчезают.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Причины
Существует несколько факторов, которые увеличивают риск развития вестибулярного синдрома:
Стадии развития вестибулярного синдрома
Выделяют следующие стадии прогрессирования болезни:
Разновидности
Характер развития заболевания, выраженность симптоматики зависят от разновидности патологии:
Центральный вестибулярный синдром
Развивается при поражении головного мозга. Характеризуется прогрессированием симптоматики слухового аппарата. Сопровождается приступами утраты равновесия. Больной страдает от слуховых галлюцинаций.
Периферический вестибулярный синдром
Развивается при поражении лабиринта или нервов позвоночника. Характеризуется шумом в ушах, приступами головокружения.
Диагностика
Для постановки диагноза требуется консультация невролога. Врач собирает анамнез, учитывает имеющуюся симптоматику. Доктор проводит обследование слухового аппарата, специфичные тестирования. Аудиометрия определяет нарушения в восприятии звуков. При необходимости используют компьютерную томографию и МРТ. Электронистагмография обнаруживает изменения глазного яблока. Вестибулометрия устанавливает причину возникновения приступов головокружения, оценивает степень поражения. В сети клиник ЦМРТ используют следующие методы диагностики:
Что такое вестибулопатия неясного генеза
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России; Российский геронтологический научно-клинический центр ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения Москвы
Двусторонняя вестибулопатия у пациентов пожилого возраста
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2020;120(10-2): 16-21
Шаповалова М.В., Замерград М.В., Гусева А.Л., Байбакова Е.В. Двусторонняя вестибулопатия у пациентов пожилого возраста. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2020;120(10-2):16-21.
Shapovalova MV, Zamergrad MV, Guseva AL, Baibakova EV. Bilateral vestibulopathy in elderly patients. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2020;120(10-2):16-21.
https://doi.org/10.17116/jnevro202012010216
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России; Российский геронтологический научно-клинический центр ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Расстройства равновесия и падения — одна из самых частых причин обращения за медицинской помощью в пожилом возрасте. Причиной неустойчивости в большинстве таких случаев считают хроническую цереброваскулярную недостаточность, роль которой в развитии постуральной неустойчивости в пожилом возрасте, вероятно, существенно переоценивается. В то же время роль хронических периферических вестибулярных расстройств, напротив, недооценивается. Появление в последние годы чувствительных, специфичных и, одновременно, сравнительно доступных методов диагностики периферических вестибулопатий привело к тому, что заболевания периферической вестибулярной системы стали диагностироваться значительно чаще, а их роль в развитии постуральной неустойчивости у пожилых пациентов пересматривается. В настоящем обзоре рассматриваются современные подходы к диагностике и лечению двусторонней вестибулопатии.
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России; Российский геронтологический научно-клинический центр ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения Москвы
Даты принятия в печать:
Неустойчивость и нарушения походки — одни из самых частых причин обращения за медицинской помощью. Согласно результатам одного их больших эпидемиологических исследований [1] 35% людей в возрасте 40 лет и старше имеют те или иные расстройства равновесия. С возрастом распространенность состояний с нарушениями устойчивости значительно возрастает, достигая 85% среди лиц старше 80 лет [1]. Около трети пожилых людей падают хотя бы раз в течение года; почти 40% из них вынуждены обращаться за медицинской помощью или ограничивать свою повседневную активность из-за падения [2].
Причины нарушения устойчивости крайне многообразны. Ортостатическая гипотензия, заболевания опорно-двигательной системы, снижение зрения, уменьшение мышечной силы и, конечно, разнообразные неврологические расстройства от полинейропатий до нейродегенеративных заболеваний могут становиться причиной неустойчивости. Расстройства равновесия не только повышают риск падений и связанных с ними травм, но и существенно снижают качество жизни пожилого человека, вызывая страх перед улицей, способствуя социальной изоляции и, в конечном итоге, зависимости от посторонней помощи [3, 4].
Несмотря на большое разнообразие заболеваний, приводящих к расстройствам равновесия, на практике в качестве главной причины неустойчивости в пожилом возрасте обычно диагностируют хроническую цереброваскулярную патологию. Между тем хроническая цереброваскулярная недостаточность, оставаясь важной причиной постуральной неустойчивости в пожилом возрасте, встречается, вероятно, далеко не так часто, как диагностируется. Тогда как другие состояния, вполне способные стать причиной неустойчивости, диагностируются редко или недооцениваются. Одними из таких, по-видимому, значительно недооцененных состояний могут быть периферические вестибулярные расстройства.
Периферические вестибулярные расстройства подразумевают различные заболевания лабиринта внутреннего уха и вестибулярной части преддверно-улиткового нерва. Эти заболевания могут быть одно- или двусторонними, острыми или хроническими, сопровождающимися нарушениями слуха или протекающими изолированно. Среди периферических вестибулопатий причиной наиболее тяжелых расстройств равновесия является двусторонняя вестибулярная дисфункция.
Двусторонней вестибулопатией называют состояние, обусловленное двусторонним повреждением вестибулярных нервов или лабиринтов [5, 6].
Двустороняя вестибулопатия чаще других вестибулопатий обусловливает падения. Еще одной особенностью двусторонней вестибулярной дисфункции можно считать стойкость повреждения. В отличие от одностороннего повреждения периферической части вестибулярной системы двусторонние вестибулярные расстройства плохо компенсируются, продолжая вызывать неустойчивость на протяжении многих лет. Это повреждение не обязательно оказывается полным, а заболевание проявляется в разной степени выраженной неустойчивостью и осциллопсией, которая возникает преимущественно во время движения [7—10].
Двусторонняя вестибулопатия в качестве самостоятельного заболевания была описана в 1882 г., когда W. James сообщил о «чувстве головокружения у глухонемых». В 1907 г. R. Barany описал двустороннюю вестибулярную гипорефлексию при проведении калорического теста также у глухонемых. В 1941 г. W. Dandy описал осциллопсию и не-устойчивость, которая усиливалась в темноте у пациентов, которым он выполнил двустороннюю вестибулярную нейрэктомию в попытке вылечить болезнь Меньера [11].
В 1989 г. был предложен термин «идиопатическая двусторонняя вестибулопатия», которым характеризовали развивающиеся без явных причин и прогрессирующие расстройства равновесия в сочетании с осциллопсией [5].
В последние годы было установлено, что двусторонняя вестибулопатия проявляется не только атаксией и нарушениями зрения, но и определенными когнитивными расстройствами, в частности, нарушением навигации и пространственной памяти. Морфологическим субстратом этих когнитивных нарушений предположительно становится атрофия гиппокампов, вызванная нарушением афферентации от поврежденных периферических вестибулярных структур [12—14]. В 2017 г. Комитетом по Международной классификации вестибулярных расстройств (ICVD) Общества Барани были предложены диагностические критерии двусторонней вестибулопатии (таблица) [15].
Таблица 1. Диагностические критерии двусторонней вестибулопатии
A. Хронический вестибулярный синдром, включающий следующие клинические симптомы:
— неустойчивость стоя или при ходьбе, сопровождающаяся хотя бы одним из пунктов 2 или 3.
— нечеткость зрения, возникающая при движениях, или осциллопсия при ходьбе, или при быстрых движениях головы/тела и/или усиление неустойчивости в темноте и/или на неровной поверхности.
B. Отсутствие клинических симптомов сидя или лежа в покое.
C. Снижение или отсутствие вестибуло-окулярного рефлекса (ВОР) полукружных каналов, зафиксированное в виде:
— двустороннего патологического показателя соотношения скорости движения глаз и головы (в дальнейшем Gain) менее 0,6 при исследовании ВОР горизонтальных полукружных каналов с использованием видеоимпульсного теста или методики наложения склеральных электродов;
— снижения ответа в калорическом тесте — сумма максимальных значений скорости медленной фазы нистагма (СМФ) при битермальной калоризации на каждой стороне менее 6 °/с);
—снижения Gain горизонтальных полукружных каналов менее 0,1 при выполнении теста синусоидального вращения (0,1 Гц, Vmax=50°/с) и сдвиг фазы более 68 градусов (константа времени менее 5 с).
D. Клиническая картина заболевания не соответствует другой патологии
Этиология и патофизиология двусторонней вестибулопатии
Причины развития двусторонней вестибулопатии остаются неясными в 20—50% случаев [9, 16]. В остальных частыми причинами возникновения двусторонней вестибулопатии становится прием ототоксичных препаратов, прежде всего аминогликозидов (12—32%), двусторонняя форма болезни Меньера (7—16%), инфекционные заболевания (4—12%) и генетические нарушения (4—17%). Описаны редкие заболевания, при которых двусторонняя вестибулопатия сочетается с мозжечковой атаксией (синдром CABV) или мозжечковой атаксией и периферической нейропатией (синдром CANVAS) [7—9, 15—18]. Обсуждается и роль аутоиммунных нарушений в генезе двусторонней вестибулопатии. Выявленные повышенные титры антител к структурам внутреннего уха, преимущественно к фиброзным мембранам вестибулярной части, у пациентов с этим заболеванием могут быть как сопутствующим явлением при развитии двусторонней вестибулопатии, так и фактором, способствующим дегенеративным процессам в волосковых клетках [19]. M. Eliezer и соавт. выявили анатомические особенности в виде эндолимфатического гидропса и нарушения гемато-лабиринтного барьера более чем у половины пациентов с двусторонней вестибулопатией при проведении МРТ головного мозга с контрастированием в режиме 3D-FLAIR, что, по мнению авторов, может также способствовать развитию заболевания [20].
Причиной сравнительно высокой распространенности идиопатических форм двусторонней вестибулопатии в пожилом возрасте могут быть возрастные изменения периферического отдела вестибулярной системы. Эти изменения заключаются в прогрессирующей дегенерации сенсорного эпителия, в первую очередь волосковых клеток 1 типа и эфферентных нервных волокон [21]. По некоторым данным, количество волосковых клеток в ампулярном рецепторе полукружных каналов у людей старше 80 лет сокращается на 12% и у людей старше 90 лет на 25% (в сравнении людьми в возрасте 42—67 лет) [22]. Возрастные изменения затрагивают и преддверно-улитковый нерв: его аксоны истончаются, а в самом нерве откладываются амилоидные тельца. Эти изменения снижают проводящую способность преддверно-улиткового нерва [23].
Клинические проявления
Клиническая картина двусторонней вестибулопатии главным образом складывается из неустойчивости и осциллопсии. Причиной развития неустойчивости становится нарушение вестибулоспинального рефлекса, осциллопсии — вестибулоокулярного рефлекса. Осциллопсия встречается у 30—40% пациентов с двусторонней вестибулопатией [6, 24].
Сидя и лежа симптомы заболевания, как правило, отсутствуют. Однако иногда расстройства вестибулоокулярного рефлекса приводят к появлению осциллопсии даже при небольших движениях головой в положении сидя или, например, при жевании.
Неустойчивость, вызванная двусторонней вестибулопатией, не имеет патогномоничных черт. Она усиливается в темноте или при ходьбе по неровной поверхности, иногда несколько менее выражена при быстрой ходьбе, чем при медленной. Расстройства равновесия при двусторонней вестибулопатии часто становятся причиной падений, особенно у пожилых пациентов, когда возможности компенсации недостаточны или нарушены из-за сопутствующих заболеваний. В сравнении с другими заболеваниями, проявляющимися головокружением, риск падения при двусторонней вестибулопатии выше почти в 10 раз, а в сравнении с популяцией в целом — более чем в 30 раз [25].
Вестибулярное головокружение при двусторонней вестибулопатии может возникать лишь в тех случаях, когда на каком-либо этапе заболевания повреждение оказывается асимметричным. В целом, головокружение отмечают около трети пациентов [7].
Сравнительно недавно были выявлены расстройства навигации при двусторонней вестибулопатии. Они могут возникать даже в тех случаях, когда вестибулярная функция не утрачивается полностью, а страдает лишь частично. Роль нарушений пространственной памяти и навигации при двусторонней вестибулопатии у пожилых пациентов до конца не изучена. Не известно, в какой степени эти нарушения сказываются на риске падений и повседневной активности. Кроме того, не ясной остается взаимосвязь этих нарушений с когнитивными расстройствами при нейродегенеративных заболеваниях, в частности, болезни Альцгеймера, при которой расстройства пространственной памяти занимают важное место в клинической картине.
В тех случаях, когда вестибулярные расстройства при двусторонней вестибулопатии не грубые, заболевание может протекать в стертой форме, проявляясь умеренными расстройствами равновесия лишь в сложных условиях, например, при быстрой ходьбе по неровной или скользкой поверхности, на эскалаторе или в движущемся транспорте. Тем не менее и у таких пациентов риск падений значительно повышается.
Диагностика
Диагностика двусторонней вестибулопатии основывается на характерной клинической картине, результатах клинического нейровестибулярного обследования и инструментальных тестов. Наиболее информативными клиническими тестами являются проба Хальмаги и исследование динамической остроты зрения. Среди инструментальных методов диагностики двусторонней вестибулопатии наиболее важными считаются битермальный калорический тест, видеоимпульсный тест и вращательный тест.
Проба Хальмаги предназначена для оценки сохранности горизонтального вестибулоокулярного рефлекса. Обследуемому предлагают зафиксировать взор на переносице расположившегося перед ним врача и быстро поворачивают голову поочередно в одну и другую сторону примерно на 15° от средней линии. В норме, при сохранном вестибулоокулярном рефлексе, благодаря очень быстрому непроизвольному компенсаторному движению глаз в противоположном направлении, глаза остаются фиксированными на переносице врача. При утрате функции лабиринта поворот головы не может быть компенсирован одномоментным быстрым переводом глаз в противоположном направлении. В результате глаза возвращаются в исходное положение с запозданием — уже после поворота головы возникает произвольная коррекционная саккада, позволяющая вернуть взор в исходное положение [26, 27]. В случае двусторонней вестибулопатии эта саккада появляется при повороте головы в обе стороны. Преимуществом пробы Хальмаги можно считать простоту ее выполнения, недостатком — сравнительно низкую чувствительность: корректирующую саккаду можно увидеть невооруженным глазом лишь при достаточно значительном повреждении вестибулоокулярного рефлекса (gain