Пневмония: симптомы, лечение, реабилитация у взрослых и детей
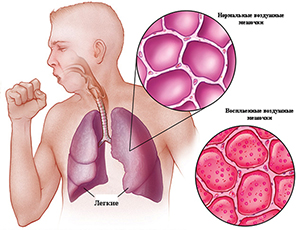
Под пневмонией понимают группу воспалительных заболеваний легких, которые вызываются вирусами, бактериями, грибами или простейшими. Болезнь может быть первичной или развиваться вследствие другой патологии. Пневмония бывает односторонней и двусторонней, а ее течение – острым, подострым и хроническим, а также бессимптомным.
Пневмония – это одно из самых распространенных заболеваний в мире. Ей подвержены люди любого возраста. Опасность заключается не только в поражении легких, но и в нарушении работы других органов и систем, что приводит к тяжелым осложнениям, долгосрочным последствиям и летальному исходу.
Причины пневмонии
Заражение происходит при попадании патогенного агента в легкие. В 40% случаев заболевание вызывается пневмококками. Другие бактериальные возбудители включают стрептококки, стафилококки и гемофильную палочку, грамотрицательные микроорганизмы, условно-патогенную микрофлору. Вирусная пневмония развивается при поражении гриппом, парагриппом, цитомегаловирусом, аденовирусами, коронавирусами. К атипичным возбудителям относятся микоплазмы, хламидии, легионеллы, грибки.
Классификация пневмонии
Особенности пневмонии у детей
Дети подвергаются этому заболеванию чаще. По данным ВОЗ, пневмония становится причиной смерти 15% детей до 5 лет по всему миру [1]. Это связано с неполноценным иммунитетом и анатомическими особенностями развития легких в раннем возрасте. В частности, из-за узости дыхательных путей возрастает риск застоя слизи и затрудняется ее выведение, а слабая дыхательная мускулатура не позволяет откашливать мокроту.
Факторами риска для детей считаются предшествующие заболевания (корь, ВИЧ и другие детские инфекции), ненадлежащие условия проживания (большое количество членов семьи, проживающих вместе с ребенком на малой жилплощади, недостаточная вентиляция воздуха в помещениях или его загрязнение, курение родителей).
Симптомы пневмонии
Клинические проявления заболевания разнообразны и зависят от вызвавшего его возбудителя.
У детей с подозрением на пневмонию температура может не повышаться, наблюдаются учащенное или затрудненное дыхание, западание грудной клетки на вдохе, свистящее дыхание при вирусном происхождении заболевания, судороги, потеря сознания, неспособность пить и принимать пищу.
Пневмония при коронавирусе опасна тем, что поражает все структуры легкого, которые отвечают за газообмен (интерстициальная ткань, стенки альвеол, сосуды), и препятствует нормальному насыщению крови кислородом. Таким образом, пациент страдает от тяжелой одышки даже в состоянии покоя, появляются неврологические признаки из-за кислородного голодания мозга: нарушение речи двигательных функций, помутнение сознания, полуобморочное состояние, отмечается синюшность губ. При тяжелом течении ковидной пневмонии пациента подключают к аппарату искусственной вентиляции легких (ИВЛ).
Осложнения при пневмонии
Диагностика пневмонии
Проводится первичный осмотр пациента с аускультацией легких и сбором анамнеза. При подозрении на пневмонию назначают общий анализ крови (лейкоцитарная формула и СОЭ для подтверждения воспалительного процесса) и рентгенографию грудной клетки в двух проекциях для оценки площади поражения легких. При необходимости назначают КТ для оценки состояния органов грудной полости.
Для определения возбудителя пневмонии проводят анализы мокроты: выявляют ДНК микоплазмы, хламидий, пневмококков, РНК коронавируса и определяют уровень IgM и IgG антител к ним.
Оценку работы других внутренних органов проводят с помощью биохимического анализа крови (АСТ, АЛТ, билирубин, креатинин, мочевина, глюкоза, С-реактивный белок).
Уровень насыщенности крови кислородом определяют с помощью пульсоксиметрии. При снижении показателя ниже 92% пациента госпитализируют.
Лечение пневмонии
Лечение назначается на основании полученных результатов, а также с учетом перенесенных и сопутствующих заболеваний пациента. Пациентов в тяжелом состоянии помещают в пульмонологическое отделение.
При бактериальной пневмонии назначают курс антибиотиков (на начальном этапе внутривенно или внутримышечно, затем в форме таблеток). Зачастую применяют препараты широкого спектра действия (ампициллин, кларитромицин, левофлоксацин, цефотаксим) или их комбинацию. Длительность антибиотикотерапии составляет не менее 10 дней и зависит от реакции пациента на лечение. В качестве вспомогательных средств используются солевые растворы, отхаркивающие средства для выведения мокроты, жаропонижающие препараты, иммуностимуляторы, витамины. При кислородной недостаточности проводят оксигенотерапию.
Антибиотикотерапия у детей проводится с осторожностью, после тщательной оценки рисков и пользы. Препараты рекомендуется назначать для приема внутрь, а к внутривенному введению прибегать только при тяжелом течении заболевания или если лекарства вызывают тошноту, рвоту. Младенцы тяжело переносят повышенную температуру, поэтому в таком случае ее необходимо сбивать до 37,5 С. Также особое внимание нужно уделить выведению мокроты и поддержанию адекватного питьевого режима.
При хронической пневмонии дополнительно проводят санацию нижних дыхательных путей: промывают трахею и бронхи раствором гидрокарбоната натрия, затем вводят в них антибиотики.
В случае, если заболевание протекает без кашля, назначают бронхолитические и муколитические препараты, чтобы облегчить выведение мокроты и предотвратить отек легких.
Хирургическое лечение проводят пациентам с частыми и тяжелыми рецидивами болезни, а также при образовании абсцессов и кист (удаляют проблемный участок легкого).
Всем пациентам с пневмонией важно соблюдать постельный режим, принимать обильное питье и хорошо питаться.
Реабилитация
Риск развития осложнений после пневмонии снижается, если восстановление начинают сразу после госпитализации или реанимации и продолжают на всем протяжении амбулаторного лечения и после выписки.
Специальная дыхательная гимнастика при пневмонии в виде статических и динамических упражнений назначается индивидуально, в зависимости от степени тяжести перенесенного заболевания и выраженности одышки. В нее входят брюшное дыхание животом, гимнастика по методу Бутейко и Стрельниковой, лечебная йога. Все физические нагрузки должны быть строго дозированы и на первых этапах проводиться только под контролем специалистов, чтобы избежать избыточной нагрузки на легкие и ее последствий.
Также существуют общие рекомендации по диетотерапии: прием омега-3 жирных кислот, витаминов C и D, цинка, пробиотиков и отказ от сдобной выпечки, острой, соленой и жареной пищи. Оптимальный питьевой режим предполагает прием 25 мл жидкости на 1 кг массы тела.
Здоровый распорядок дня и условия жизни также играют важную роль в восстановлении и детей, и взрослых, перенесших пневмонию: ночной сон необходимо дополнять дневным, в хорошую погоду больше времени проводить на открытом воздухе или проветривать помещение, проводить влажную уборку несколько раз в день.
К реабилитации детей следует относиться с особым вниманием, поскольку неполное излечение пневмонии или ее последствий приводит к рецидивам, повышает риск развития других патологий, сокращает продолжительность жизни.
Профилактика пневмонии
Взрослым для снижения риска заболевания рекомендуется отказаться от курения, выполнять прививки от гриппа, не запускать заболевания дыхательных путей, избегать переохлаждений и длительного стресса, поддерживать нормальную влажность и вентиляцию воздуха дома и на работе, соблюдать режим питания и сна.
Мероприятия по предупреждению пневмонии у детей по всему миру включают вакцинацию против кори, коклюша, гепатита В, пневмококковой инфекции. Также необходимо обеспечить ребенку здоровое питание и, по возможности, грудное вскармливание в первые 6 месяцев жизни. Родителям следует знать о ранних симптомах заболевания для своевременного обращения к врачу и ответственно относиться к лечению респираторных болезней и других патологий, которые вызывают снижение иммунитета у ребенка.
Внебольничная пневмония
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей. Из многочисленных микроорганизмов лишь некоторые, обладающие повышенной вирулентностью, способны при попадании в нижние отделы дыхательных путей вызывать воспалительную реакцию.
Такими типичными возбудителями внебольничной пневмонии являются:
Определенное значение в этиологии внебольничной пневмонии имеют атипичные микроорганизмы, хотя точно установить их этиологическую значимость сложно:
К типичным, но редким возбудителям внебольничной пневмонии относятся:
Достаточно высокой антипневмококковой активностью и клинической эффективностью обладают макролидные антибиотики (эритромицин, рокситромицин, кларитромицин, азитромицин, спирамицин, мидекамицин, ) и линкозамиды. Но все же макролидные антибиотики при этой пневмонии являются резервными средствами при непереносимости бета-лактамов.
Подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на кашель, одышку, отделение мокроты и/или боли в груди. Больные часто жалуются на немотивированную слабость, утомляемость, сильное потоотделение, особенно по ночам.
При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день. При внебольничной пневмонии крайне важным является проведение быстрой оценки тяжести состояния больных с целью выделения пациентов, требующих проведения неотложной интенсивной терапии. Выделение больных с тяжелой пневмонией в отдельную группу представляется крайне важным, учитывая высокий уровень летальности, наличие, как правило, у пациентов тяжелой фоновой патологии, особенности этиологии заболевания и особые требования к антибактериальной терапии.
Поздняя диагностика и задержка с началом антибактериальной терапии (более 8 часов) обусловливает худший прогноз заболевания.
К сожалению, пневмония может иметь различные осложнения, такие как:
При пневмонии нужно проводить дифференциальный диагноз с такими заболеваниями как:
В заключении надо сказать, что поставить диагноз, определить степень тяжести заболевания и прогноз может только врач. При наличии у больного повышенной температуры тела, сухого кашля или кашля с отделением мокроты, одышки, боли в груди, немотивированной слабости, утомляемости, сильном потоотделении, особенно по ночам, обратитесь к врачу-терапевту.
Собственная лаборатория и инструментальная база «СМ-Клиника» позволяет быстро провести диагностику и поставить диагноз пневмонии. Вам будет назначено своевременное лечение пневмонии, индивидуальное для каждого, с учетом тяжести заболевания, возраста, сопутствующих заболеваний. Врач-терапевт поможет Вам снова стать здоровым.
Внебольничная пневмония: симптомы, факторы риска, лечение
Пневмония – острое инфекционное заболевание легочной паренхимы (чаще- альвеол, реже — интерстициальной ткани) с инфильтрацией клетками воспаления, экссудацией, а также выраженными в различной степени бронхолегочным и интоксикационным синдромами. Пневмонии подразделяются на внебольничные, в том числе атипичные; госпитальные; иммунодефицитобусловленные, возникшие на фоне тяжелых дефектов иммунитета.
Для диагностики пневмоний важно уточнить, имеют ли место следующие симптомы:
Для подтверждения пневмонии важное значение имеет рентгенография органов грудной клетки. Этот метод позволяет, кроме того, контролировать процесс выздоровления и оценить прогноз заболевания.
Внебольничная пневмония – это одно из наиболее распространенных заболевание органов дыхания. Заболеваемость может достигать 8-15 на 100 населения.
Смертность может составить до 5 %. Возрастает у лиц пожилого возраста.
Диагностика основывается на таких симптомах, как повышение температуры до фебральных цифр, кашель, чаще с выделениями мокроты. Могут сопутствовать плевральная боль, одышка. При долевых поражениях перкуторно обнаруживаются признаки консолидации легочной ткани, сопровождающиеся аускультативным феноменом характерной крепитации. Доказательным является рентгеноисследование.
В плане дифференциальной диагностики следует учитывать, что плохо поддающаяся лечению пневмония может быть маской онкологических (рак, лимфома), иммунных (васкулиты, эозинофильная пневмония), а также сердечно-сосудистых заболеваний (застойная сердечно-сосудистая недостаточность, тромбоэмболия легочной артерии).
При тяжелом течении пневмонии своевременная госпитализация и внутривенная антибактериальная терапия обязательны, причем лечение больных с полиорганными нарушениями должно проводиться в отделениях интенсивной терапии.
Лечение внебольничной пневмонии.
Базисная этиотропная терапия при пневмониях – это антибиотикотерапия. Следует придерживаться такой позиции: пневмония – это процесс, характеризирующийся определенной стадийностью развития. Поэтому в острой стадии наиболее значимы антибиотики (период максимальной агрессии инфекции), а также дезинтоксикационная терапия, коррекция сосудистых, дыхательных, гемореологических нарушений. При иммунодефиците на этом этапе показана иммунозаместительная терапия. После подавления остроты инфекционно-воспалительного процесса наступает стадия разрешения, и дальнейшая антибактериальная терапия не имеет смысла. На этом этапе важны противовоспалительная, симптоматическая терапия, способствующая восстановлению нарушенных функций.
Подготовила заведующая пульмонологическим отделением
УЗ «Борисовская больница №2»
Муравлева Е.Ф.
Пневмония у взрослых (внебольничная пневмония)
Общая информация
Краткое описание
Определение:
Внебольничная пневмония – острое инфекционное заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боли в груди, одышка) и рентгенологическими свидетельствами «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы. 3.
Название протокола: Пневмония у взрослых
Код протокола:
Сокращения, используемые в протоколе:
ЧСС – частота сердечных сокращений
АД – артериальное давление
ХОБЛ – хроническая обструктивная болезнь лёгких
ОРИТ – отделение реанимации и интенсивной терапии
ЦМВ – цитомегаловирус
ВП – внебольниная пневмония
ГКС – глюкокортикостероиды
Дата разработки протокола: апрель 2013 года.
Категория пациентов: стационарные и амбулаторные взрослые пациенты с диагнозом пневмонии.
Пользователи протокола: пульмонологи, терапевты, врачи общей практики.
Указание на отсутствие конфликта интересов: отсутствует.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
В основу классификации положены условия развития заболевания и иммунологический статус больного.
Различают:
1. Внебольничная пневмония (приобретенная вне лечебного учреждения, синонимы: домашняя. Амбулаторная)
2. Нозокомиальная пневмония
3. (приобретенная в лечебном учреждении, синонимы: госпитальная, внутрибольничная)
4. Аспирационная пневмония
5. Пневмония у лиц с тяжелыми дефицитами иммунитета
6. (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия) и уточнение локализации и наличия осложнений
Критерии тяжести течения пневмонии:
1. Лёгкое течение – невыраженные симптомы интоксикации, температура тела субфебрильная, отсутствуют дыхательная недостаточность и нарушения гемодинамики, легочная инфильтрация в пределах 1 сегмента, лейкоциты 9,0-10,0 х 109/л, нет сопутствующих заболеваний.
2. Средняя степень тяжесть течения: умеренно выраженные симптомы интоксикации, повышение температуры тела до 38°С, легочный инфильтрат в пределах 1-2 сегментов, ЧДД до 22/мин, ЧСС до 100 уд/мин, осложнения отсутствуют.
3. Тяжелое течение пневмонии: тяжелое состояние больного, выраженные симптомы интоксикации, температура тела > 38,0°С, дыхательная недостаточность II- III ст, нарушения гемодинамики (АД 10,7ммоль/л, ДВС-синдром, сепсис, недостаточность других органов и систем, нарушения сознания, обострение сопутствующих заболеваний).
Диагностика
Показания для госпитализации:
Данные физического обследования:
1. Частота дыхания ≥ 30/мин.
2. Диастолическое АД ≤ 60мм рт. ст.
3. Систолическое АД 25,0 х 109/л.
2. SaO2 50 мм рт.ст. при дыхании комнатным воздухом.
4. Креатинин сыворотки крови > 176,7 мкмоль/л или азот мочевины > 7,0 ммоль/л.
5. Пневмоническая инфильтрация, локализующаяся более чем в одной доле наличие полости (полостей распада).
6. Плевральный выпот.
7. Быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течение ближайших 2-х суток).
8. Гематокрит 4 часов
7. Острая почечная недостаточность.
Перечень дополнительных диагностических мероприятий:
1. Коагулограмма
2. Газы артериальной крови
3. ПЦР крови на присутствие атипичной микрофлоры (хламидии, микоплазмы, легионеллы, аспергиллы, ЦМВ и др.)
4. исследование гемокультуры (оптимально проводить забор двух проб венозной крови из разных вен)
5. ПЦР мокроты на присутствие атипичной микрофлоры (хламидии, микоплазмы, легионеллы, аспергиллы, ЦМВ и др.)
6. Исследование ANA, ENA, ANCA для исключения ИБЛ.
7. Спирометрия.
8. Плевральная пункция с цитологическим, биохимическим, микробиологическим исследованием плеврального выпота
9. ФБС с биопсией слизистой при подозрении на новообразование
10. КТ грудного сегмента по показаниям для исключения туберкулеза,
1. новообразований, иммунопатологических и других состояний.
11. Биопсия легкого (трансторакальная, трансбронхиальная, открытая) по показаниям для исключения иммунопатологических состояний (ИБЛ).
Диагностические критерии:
Жалобы и анамнез: Острая лихорадка в начале заболевания (t 0 > 38,0 0 С), кашель с мокротой.
Физикальное обследование: Физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука).
Лабораторные исследования: Лейкоцитоз > 10 х 109/л и/или палочкоядерный сдвиг (> 10%).
Инструментальные исследования: Диагноз ВП является определенным [Уровень А] при наличии у пациента рентгенологически подтвержденной очаговой инфильтрации легочной ткани
Показания для консультации специалистов:
1 Фтизиатр – для исключения туберкулеза легких
2 Онколог – при подозрении на новообразование
3 Кардиолог – для исключения сердечно-сосудистой патологии
Дифференциальный диагноз
| Туберкулез легких | Наличие при микроскопии по Цилю-Нильсену хотя бы в одном из мазков кислотоустойчивых бацилл позволяет верифицировать диагноз. |
| Новообразования | Первичный рак легкого Эндобронхиальные метастазы Аденома бронха Лимфома |
| Тромбоэмболия легочной артерии и инфаркт легкого | Признаки венозного тромбоэмболизма |
| Гранулематоз Вегенера | Сочетанное поражение легких (чаще сегментарные или лобарные инфильтративные изменениия), верхних дыхательных путей и почек, вовлечение в патологический процесс ЦНС или периферической нервной системы, кожи суставов. Признаки гранулематозного воспаления при гистологическом исследовании биоптатов пораженных органов. |
| Волчаночный пневмонит | Преимущественная распространенность заболевания среди женщин. Прогрессирующий характер течения Полиорганность поражения (кожный, суставной, почечный, неврологический и другие синдромы) Наличие в сыворотке крови АНАТ и АТ к ДНК |
| Аллергический бронхо- легочный аспергиллез | Бронхоспастический синдром Транзиторные легочные инфильтраты Центральные (проксимальные) бронхоэктазы Эозинофилия периферической крови Значительное повышение общего сывороточного IgE АТ к Аг Aspergillus fumigatus в сыворотке крови Кожная гиперчувствительность немедленного типа к Аг Aspergillus |
| Облитерирующий бронхиолит с организующейся пневмонией | Развивается у лиц в возрасте 60-70 лет Выраженный положительный эффект при терапии системными ГКС Тельца Масона (гранулематозные «пробки» в просвете дистальных бронхов, распространяющиеся внутрь альвеолярных ходов и альвеол) при гистологическом исследовании |
| Эозинофильная пневмония | В анамнезе у пациентов симптомокомплекс бронхиальной астмы или признаки атопии Эозинофилия периферической крови Повышение уровня сывороточного IgE Билатеральная альвеолярная инфильтрация преимущественно в периферических и базальных отделах легких при рентгенологическом исследовании |
| Саркоидоз | Развивается преимущественно в возрасте от 20 до 40 лет Полиорганность поражения ( в патологический процесс вовлекаются почки, эндокринная система, кожа и др.) Билатеральная прикорневая и/или медиастинальная аденопатия Признаки гранулематозного воспаления при гистологическом исследовании |
| Лекарственная (токсическая) пневмопатия | Регресс инфильтративных изменений в легких на фоне отмены ЛС и назначения системных ГКС |
Лечение
Цели лечения:
1. Эрадикация возбудителя
2. Купирование симптомов заболевания
3. Нормализация лабораторных показателей и функциональных нарушений
4. Разрешение инфильтративных изменений в легочной ткани
5. Профилактика осложнений заболевания
Тактика лечения:
Немедикаментозная терапия:
1. Отсутствуют доказательные данные, подтверждающие целесообразность назначения при внебольничной пневмонии таких физиотерапевтических методов лечения, как ДМВ, УВЧ, магнитотерапия, электро- и фонофорез.
2. Дыхательная гимнастика в случае экспекторации мокроты в объеме ≥ 30 мл/сут.
Медикаментозная герапия:
1. Антибактериальная терапия ВП в амбулаторных условиях.
А. Пациенты в возрасте 25 в мин, признаках дисфункции дыхательной мускулатуры, PaO2/FiO2 50 мм рт.ст., или рН 35 в мин, PaO2/FiO2 20% от исходного уровня, изменениях ментального статуса.
Острый респираторный дистресс-синдром:
— Адекватная доставка кислорода к тканям
— ИВЛ
Сепсис, септический шок:
— антибактериальная терапия
Амоксициллин, клавулановая кислота в/в + макролид в/в
Цефотаксим + макролид в/в
Цефтриаксон + макролид в/в
Цефепим в/в + макролид в/в
Левофлоксацин 500мг 2 раза в сутки в/в [уровень D]
— Введение инфузионных сред до достижения уровня ЦВД 8-14 мм рт.ст., давления заклинивания капилляров легочной артерии 14-18 мм рт.ст.
— Сосудистые и инотропные ЛС
— Респираторная поддержка :
– ИВЛ при сочетании септического шока с острым респираторным дистресс-синдромом, нарушением сознания, прогрессирующей полиорганной недостаточностью
— Иммуноглобулин человека нормальный (IgG и IgG+IgM) в/в [Уровень В].
Дальнейшее ведение:
1. Рентгенологический контроль через 2-3 недели от начала болезни
2. В случае неразрешающейся пневмонии и при наличии факторов риска* затяжного течения заболевания рентгенологический контроль через 4 недели
3. В случае неразрешающейся пневмонии и при отсутствии факторов риска затяжного течения заболевания КТ грудного сегмента, ФБС.
Факторы риска затяжного течения ВП:
— возраст старше 55 лет;
— алкоголизм;
— сопутствующие инвалидизирующие заболевания внутренних органов;
— тяжелое течение ВП;
— мультилобарная инфильтрация;
— вирулентные возбудители заболевания (Legionella pneumophila, Staphylococcus aureus,
грамотрицательные энтеробактерии);
— курение;
— клиническая неэффективность проводимой терапии (сохраняющиеся лейкоцитоз,
лихорадка);
— вторичная бактериемия.
Антибактериальная терапия
Большинство антибактериальных препаратов проникают через плаценту, поэтому риск, связанный с возможными эмбриотоксическими эффектами, характерен практически для всех препаратов этой группы, из всех антибиотиков наименьшей степенью проникновения через плаценту обладают макролиды.
В период раннего органогенеза (3-8 нед) наибольшую опасность представляют тетрациклины, противотуберкулезные лекарственные средства (изониазид) и фторхинолоны. В фетальном периоде высокий риск повреждения плода и развития врожденной патологии ассоциируется с применением изониазида (онкогенное действие), сульфаниламидов (катаракта), тетрациклинов (разрушение эмали зубов) и аминогликозидов (нефротоксичность).
Часть нежелательных эффектов возникают при применении антибактериальных препаратов в поздние сроки беременности и незадолго до родов (сульфаниламиды — гемолитическая желтуха, аминогликозиды — ототоксичность, Хлорамфеникол — анемия).
Согласно классификации FDA противомикробные ЛС относятся к следующим категориям:
Категория Противомикробные ЛС
В Защищенные пенициллины
Эритромицин и азитромицин Цефалоспорины Ванкомицин Меропенем
Метронидазол (кроме I триместра)
Клиндамицин
Амфотерицин В
С Кларитромицин
Фторхинолоны Имипенем, циластатин Сульфонамиды
Сульфаметоксазол,триметоприм
Амантадин, римантадин, осельтамивир, занамивир
Изониазид, рифампицин
D Аминогликозиды
Тетрациклины
Таким образом, следует вывод о том, что препаратами выбора при лечении пневмонии у беременных являются:
• при нетяжелых бактериальных пневмониях (наличие гнойной мокроты, болей в грудной клетке) — пенициллины (амоксициллин);
• при атипичных пневмониях (непродуктивный кашель, преобладание в клинике симптомов интоксикации и одышки) — макролиды (в первую очередь спирамицин, для которого накоплен большой опыт безопасного применения у беременных);
• при пневмониях тяжелого течения или при наличии факторов риска (алкоголизм, муковиспидоз, бронхоэктазы) — защищенные пенициллины, цефалоспорины третьего поколения, ванкомицин, меропенем.
Профилактика пневмонии у беременных
Всем беременным женщинам после 1 триместра рекомендуется вакцинация от гриппа.
Беременным с хроническими заболеваниями органов дыхания, серповидно-клеточной анемией, сахарным диабетом, аспленией, иммунодефицитом рекомендуется вакцинация для профилактики пневмококковых инфекций, проведение которой при наличии показаний возможно во время беременности.
Вакцинация для профилактики ветряной оспы рекомендуется женщинам, не имеющим иммунитета, за 1—3 мес до наступления беременности.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Первоначальная оценка эффективности антибактериальной терапии через 48-72 часа после начала лечения:
— снижение температуры;
— уменьшение интоксикационного синдрома;
— отсутствие дыхательной недостаточности;
В последующем:
— температура 0 С;
— отсутствие интоксикации;
— отсутствие дыхательной недостаточности (ЧД
Профилактика
Профилактические мероприятия:
1. Вакцинация
Вакцинация пневмококковой вакциной при наличии высокого риска развития
пневмококковой инфекции (Уровень А)
Вакцинация гриппозной вакциной здоровых лиц до 65 лет и лиц, относящихся к группам риска (Уровень В)
Информация
Источники и литература
Информация
Список разработчиков:
1. Бакенова Р.А. – доктор медицинских наук, врач терапевт высшей категории, РГП «ННМЦ» МЗ РК.
2. Айнабекова Б.А. – доктор медицинских наук, профессор заведующий кафедрой внутренних болезней по интернатуре и резидентуре.
3. Гаркалов К.А. – кандидат медицинских наук, начальник отдела разработки клинических руководств и протоколов Республиканского центра развития здравоохранения.
Рецензенты:
Пак А.М – кандидат медицинских наук, руководитель отдела респираторной медицины Национального научного медицинского центра.
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.