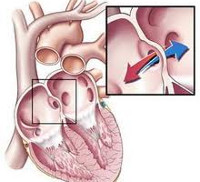
Порок сердца: причины, симптомы, диагностика, лечение
Порок сердца – это деформация и патологические изменения в структуре клапанов, перегородок и стенок камер, которые ведут к неправильной работе органа и нарушению внутрисердечной гемодинамики.
Заболевание бывает врожденным и приобретенным. Вероятность передачи врожденного порока сердца от матери ребенку составляет от 3% до 50%. У клинически здоровых родителей риск рождения ребенка с такой патологией равен 1% [1].
Порок сердца связан с высоким риском внутриутробной и детской смертности, внезапной смерти у пациентов старшего возраста, а также снижает качество жизни и трудоспособность, приводит к инвалидизации.
Профилактика заболевания включает грамотное планирование беременности, здоровый образ жизни, своевременную диагностику и лечение патологии на ранних стадиях. Наиболее эффективной терапией считается хирургическое вмешательство.
Классификация и причины пороков сердца
По происхождению выделяют два основных класса этого заболевания.
По общей оценке гемодинамики пороки сердца бывают компенсированными, субкомпенсированными или декомпенсированными.
По числу пораженных клапанов выделяют многоклапанный (трикуспидальный или митральный) или комбинированный порок сердца (с вовлечением обоих клапанов и/или аорты).
Симптомы порока сердца
При незначительном нарушении симптомы заболевания длительное время не проявляются. Если гемодинамика серьезно нарушена, то отмечаются одышка, синюшность кожи, отеки, боли в области сердца, учащенное сердцебиение, беспричинный кашель, повышенная утомляемость, ухудшение трудоспособности, головокружение и обмороки, повышенное или пониженное артериальное давление. При аускультации также выявляют шум в сердце.
У новорожденных порок сердца проявляется появлением синюшности при кормлении грудью, холодными конечностями и кончиком носа, плохим прибавлением веса, отставанием в развитии.
Диагностика пороков сердца
Врач может заподозрить заболевание при первичном осмотре по таким внешним признакам, как синюшность или бледность кожи, одышка в покое. При аускультации выслушиваются характерный шум в сердце или нарушения ритма. С помощью пальпации врач выявляет отеки, пульсацию вен, границы печени. Перкуторно прослушиваются легкие и сердечные тоны, определяются границы сердца.
Важное значение имеет сбор анамнеза: жалобы пациента (для детей – симптомы, которые наблюдаются родителями), хронические, наследственные и перенесенные инфекционные заболевания.
Для подтверждения и уточнения диагноза проводят дополнительные обследования.
Лабораторная диагностика порока сердца включает общий анализ крови (лейкоформула, гематокрит), анализ мочи по Нечипоренко. Из инструментальных методов применяют электрокардиограмму, суточный мониторинг по Холтеру, УЗИ сердца, рентгенографию органов грудной клетки, МРТ сердца и крупных сосудов, ЭХО-КГ.
Лечение порока сердца
При врожденной патологии диагноз обычно известен еще до родов. Эффективным считается только хирургическое лечение, направленное на полное устранение причины. Чем раньше будет проведена операция по коррекции порока сердца, тем больше шансов на то, что дефект не скажется на развитии ребенка, и тем меньше риск послеоперационных осложнений. Если такое вмешательство невозможно, то ребенку назначают специальный режим физической активности и питания.
Тактика лечения приобретенного заболевания предусматривает комплексный подход. В этой подгруппе пациентов сначала применяют медикаментозное (симптоматическое) лечение, диетотерапию, коррекцию образа жизни. При отсутствии эффекта, ухудшении симптомов или риске осложнений назначают операцию.
Прогноз при пороке сердца
Ввиду серьезности заболевания остро встает вопрос о том, сколько живут пациенты с пороком сердца и как увеличить продолжительность их жизни.
Согласно статистике, 25% детей с врожденной патологией умирают в раннем младенчестве и еще порядка 50% – на первом году жизни. Без лечения до подросткового возраста доживают около 10% детей. Благодаря современным технологиям до 80% людей с врожденным пороком сердца доживают до средних лет [2].
При клапанных пороках сердца отмечается высокий процент внезапной смерти, поэтому своевременность хирургического лечения в этой подгруппе пациентов играет решающую роль.
Приобретенная патология может проявиться в позднем возрасте. Продолжительность жизни в этом случае зависит от общего состояния здоровья пациента, физической выносливости, индивидуальных особенностей, условий жизни и работы.
Профилактика и рекомендации при пороках сердца
Врожденный порок сердца можно предотвратить только путем комплексной оценки состояния здоровья родителей при планировании беременности, соблюдения полноценной диеты и надлежащих условий для беременной женщины.
Профилактика приобретенного порока сердца заключается в своевременном и полном излечении основного заболевания, вызвавшего патологию. Общие рекомендации включают соблюдение кардиотрофической диеты, отказ от курения и алкоголя, умеренные физические нагрузки, избегание простудных и инфекционных заболеваний, прохождение регулярного осмотра у кардиолога.
Врожденные пороки сердца
Врожденные пороки сердца – группа заболеваний, объединенных наличием анатомических дефектов сердца, его клапанного аппарата или сосудов, возникших во внутриутробном периоде, приводящих к изменению внутрисердечной и системной гемодинамики. Проявления врожденного порока сердца зависят от его вида; к наиболее характерным симптомам относятся бледность или синюшность кожных покровов, шумы в сердце, отставание в физическом развитии, признаки дыхательной и сердечной недостаточности. При подозрении на врожденный порок сердца выполняется ЭКГ, ФКГ, рентгенография, ЭхоКГ, катетеризация сердца и аортография, кардиография, МРТ сердца и т. д. Чаще всего при врожденных пороках сердца прибегают к кардиохирургической операции – оперативной коррекции выявленной аномалии.
Общие сведения
Многие виды врожденных пороков сердца встречаются не только изолированно, но и в различных сочетаниях друг с другом, что значительно утяжеляет структуру дефекта. Примерно в трети случаев аномалии сердца сочетаются с внесердечными врожденными пороками ЦНС, опорно-двигательного аппарата, ЖКТ, мочеполовой системы и пр.
К наиболее частым вариантам врожденных пороков сердца, встречающимся в кардиологии, относятся дефекты межжелудочковой перегородки (ДМЖП – 20%), дефекты межпредсердной перегородки (ДМПП), стеноз аорты, коарктация аорты, открытый артериальный проток (ОАП), транспозиция крупных магистральных сосудов (ТКС), стеноз легочной артерии (10-15% каждый).
Причины врожденных пороков сердца
Этиология врожденных пороков сердца может быть обусловлена хромосомными нарушениями (5%), генной мутацией (2-3%), влиянием факторов среды (1-2%), полигенно-мультифакториальной предрасположенностью (90%).
Различного рода хромосомные аберрации приводят к количественным и структурным изменениям хромосом. При хромосомных перестройках отмечаются множественные полисистемные аномалии развития, включая врожденные пороки сердца. В случае трисомии аутосом наиболее частыми пороками сердца оказываются дефекты межпредсердной или межжелудочковой перегородок, а также их сочетание; при аномалиях половых хромосом врожденные пороки сердца встречаются реже и представлены, главным образом, коарктацией аорты или дефектом межжелудочковой перегородки.
Врожденные пороки сердца, обусловленные мутациями единичных генов, также в большинстве случаев сочетаются с аномалиями других внутренних органов. В этих случаях сердечные пороки являются частью аутосомно-доминантных (синдромы Марфана, Холта-Орама, Крузона, Нунана и др.), аутосомно-рецессивных синдромов (синдром Картагенера, Карпентера, Робертса, Гурлер и др.) или синдромов, сцепленных с Х-хромосомой (синдромы Гольтца, Аазе, Гунтера и др.).
Среди повреждающих факторов внешней среды к развитию врожденных пороков сердца приводят вирусные заболевания беременной, ионизирующая радиация, некоторые лекарственные препараты, пагубные привычки матери, производственные вредности. Критическим периодом неблагоприятного воздействия на плод являются первые 3 месяца беременности, когда происходит фетальный органогенез.
В структуру эмбриофетального алкогольного синдрома обычно входят дефекты межжелудочковой и межпредсердной перегородки, открытый артериальный проток. Доказано, что тератогенное действие на сердечно-сосудистую систему плода оказывает прием амфетаминов, приводящий к транспозиции магистральных сосудов и ДМЖП; противосудорожных средств, обусловливающих развитие стеноза аорты и легочной артерии, коарктации аорты, открытого артериального протока, тетрады Фалло, гипоплазии левых отделов сердца; препаратов лития, приводящих к атрезии трехстворчатого клапана, аномалии Эбштейна, ДМПП; прогестагенов, вызывающих тетраду Фалло, другие сложные врожденные пороки сердца.
У женщин, страдающих преддиабетом или диабетом, дети с врожденными пороками сердца рождаются чаще, чем у здоровых матерей. В этом случае у плода обычно формируются ДМЖП или транспозиция крупных сосудов. Вероятность рождения ребенка с врожденным пороком сердца у женщины с ревматизмом составляет 25 %.
Кроме непосредственных причин, выделяют факторы риска формирования аномалий сердца у плода. К ним относят возраст беременной младше 15-17 лет и старше 40 лет, токсикозы I триместра, угрозу самопроизвольного прерывания беременности, эндокринные нарушения у матери, случаи мертворождения в анамнезе, наличие в семье других детей и близких родственников с врожденными пороками сердца.
Классификация врожденных пороков сердца
Существует несколько вариантов классификаций врожденных пороков сердца, в основу которых положен принцип изменения гемодинамики. С учетом влияния порока на легочный кровоток выделяют:
В практической кардиологии используется деление врожденных пороков сердца на 3 группы: пороки «синего» (цианотического) типа с веноартериальным шунтом (триада Фалло, тетрада Фалло, транспозиция магистральных сосудов, атрезия трехстворчатого клапана); пороки «бледного» типа с артериовенозным сбросом (септальные дефекты, открытый артериальный проток); пороки с препятствием на пути выброса крови из желудочков (стенозы аорты и легочной артерии, коарктация аорты).
Нарушения гемодинамики при врожденных пороках сердца
В результате выше названных причин у развивающего плода может нарушаться правильное формирование структур сердца, что выражается в неполном или несвоевременном закрытии перепонок между желудочками и предсердиями, неправильном образовании клапанов, недостаточном повороте первичной сердечной трубки и недоразвитии желудочков, аномальном расположении сосудов и т. д. После рождения у части детей остаются открытыми артериальный проток и овальное окно, которые во внутриутробном периоде функционируют в физиологическом порядке.
Ввиду особенностей антенатальной гемодинамики, кровообращение развивающегося плода при врожденных пороках сердца, как правило, не страдает. Врожденные пороки сердца проявляются у детей сразу после рождения или через какое-то время, что зависит от сроков закрытия сообщения между большим и малым кругами кровообращения, выраженности легочной гипертензии, давления в системе легочной артерии, направления и объема сброса крови, индивидуальных адаптационных и компенсаторных возможностей организма ребенка. Нередко к развитию грубых нарушений гемодинамики при врожденных пороках сердца приводит респираторная инфекция или какое-либо другое заболевание.
При врожденных пороках сердца бледного типа с артериовенозным сбросом вследствие гиперволемии развивается гипертензия малого круга кровообращения; при пороках синего типа с веноартериальным шунтом у больных имеет место гипоксемия.
Около 50% детей с большим сбросом крови в малый круг кровообращения погибают без кардиохирургической помощи на первом году жизни от явлений сердечной недостаточности. У детей, перешагнувших этот критический рубеж, сброс крови в малый круг уменьшается, самочувствие стабилизируется, однако постепенно прогрессируют склеротические процессы в сосудах легких, обусловливая легочную гипертензию.
При цианотических врожденных пороках сердца венозный сброс крови или ее смешение приводит к перегрузке большого и гиповолемии малого круга кровообращения, вызывая снижение насыщения крови кислородом (гипоксемию) и появление синюшности кожи и слизистых. Для улучшения вентиляции и перфузии органов развивается коллатеральная сеть кровообращения, поэтому, несмотря на выраженные нарушения гемодинамики, состояние больного может длительное время оставаться удовлетворительным. По мере истощения компенсаторных механизмов, вследствие длительной гиперфункции миокарда, развиваются тяжелые необратимые дистрофические изменения в сердечной мышце. При цианотических врожденных пороках сердца оперативное вмешательство показано уже в раннем детском возрасте.
Симптомы врожденных пороков сердца
Клинические проявления и течение врожденных пороков сердца определяется видом аномалии, характером нарушений гемодинамики и сроками развития декомпенсации кровообращения.
У новорожденных с цианотическими врожденными пороками сердца отмечается цианоз (синюшность) кожных покровов и слизистых оболочек. Синюшность усиливается при малейшем напряжении: сосании, плаче ребенка. Белые пороки сердца проявляются побледнением кожи, похолоданием конечностей.
Дети с врожденными пороками сердца обычно беспокойные, отказываются от груди, быстро устают в процессе кормления. У них появляется потливость, тахикардия, аритмии, одышка, набухание и пульсация сосудов шеи. При хроническом нарушении кровообращения дети отстают в прибавлении веса, росте и физическом развитии. При врожденных пороках сердца обычно сразу поле рождения выслушиваются сердечные шумы. В дальнейшем обнаруживаются признаки сердечной недостаточности (отеки, кардиомегалия, кардиогенная гипотрофия, гепатомегалия и др.).
Осложнениями врожденных пороков сердца могут стать бактериальный эндокардит, полицитемия, тромбозы периферических сосудов и тромбоэмболии сосудов головного мозга, застойные пневмонии, синкопальные состояния, одышечно-цианотические приступы, стенокардитический синдром или инфаркт миокарда.
Диагностика врожденных пороков сердца
ЭКГ позволяет выявить гипертрофию различных отделов сердца, патологическое отклонение ЭОС, наличие аритмий и нарушений проводимости, что в совокупности с данными других методов клинического обследования позволяет судить о тяжести врожденного порока сердца. С помощью суточного холтеровского ЭКГ-мониторирования обнаруживаются скрытые нарушения ритма и проводимости. Посредством ФКГ более тщательно и детально оценивается характер, длительность и локализация сердечных тонов и шумов. Данные рентгенографии органов грудной клетки дополняют предыдущие методы за счет оценки состояния малого круга кровообращения, расположения, формы и размеров сердца, изменений со стороны других органов (легких, плевры, позвоночника). При проведении ЭхоКГ визуализируются анатомические дефекты перегородок и клапанов сердца, расположение магистральных сосудов, оценивается сократительная способность миокарда.
При сложных врожденных пороках сердца, а также сопутствующей легочной гипертензии, с целью точной анатомической и гемодинамической диагностики, возникает необходимость в выполнении зондирования полостей сердца и ангиокардиографии.
Лечение врожденных пороков сердца
Наиболее сложной проблемой в детской кардиологии является хирургическое лечение врожденных пороков сердца у детей первого года жизни. Большинство операций в раннем детском возрасте выполняется по поводу цианотических врожденных пороков сердца. При отсутствии у новорожденного признаков сердечной недостаточности, умеренной выраженности цианоза операция может быть отложена. Наблюдение за детьми с врожденными пороками сердца осуществляют кардиолог и кардиохирург.
Специфическое лечение в каждом конкретном случае зависит от разновидности и степени тяжести врожденного порока сердца. Операции при врожденных дефектах перегородок сердца (ДМЖП, ДМПП) могут включать пластику или ушивание перегородки, рентгенэндоваскулярную окклюзию дефекта. При наличии выраженной гипоксемии детям с врожденными пороками сердца первым этапом выполняется паллиативное вмешательство, предполагающее наложение различного рода межсистемных анастомозов. Подобная тактика улучшает оксигенацию крови, уменьшает риск осложнений, позволяет провести радикальную коррекцию в более благоприятных условиях. При аортальных пороках выполняется резекция или баллонная дилатация коарктации аорты, пластика аортального стеноза и др. При ОАП производится его перевязка. Лечение стеноза легочной артерии заключается в проведении открытой или эндоваскулярной вальвулопластики и т. д.
Анатомически сложные врожденные пороки сердца, при которых радикальная операция не представляется возможной, требуют выполнения гемодинамической коррекции, т. е. разделения артериального и венозного потоков крови без устранения анатомического дефекта. В этих случаях могут проводиться операции Фонтена, Сеннинга, Мастарда и др. Серьезные пороки, не поддающиеся оперативному лечению, требуют проведения пересадки сердца.
Консервативное лечение врожденных пороков сердца может включать в себя симптоматическую терапию одышечно-цианотических приступов, острой левожелудочковой недостаточности (сердечной астмы, отека легких), хронической сердечной недостаточности, ишемии миокарда, аритмий.
Прогноз и профилактика врожденных пороков сердца
В структуре смертности новорожденных врожденные пороки сердца занимают первое место. Без оказания квалифицированной кардиохирургической помощи в течение первого года жизни погибает 50-75% детей. В периоде компенсации (2-3 года) смертность снижается до 5%. Ранее выявление и коррекция врожденного порока сердца позволяет существенно улучшить прогноз.
Профилактика врожденных пороков сердца требует тщательного планирования беременности, исключения воздействия неблагоприятных факторов на плод, проведения медико-генетического консультирования и разъяснительной работы среди женщин групп риска по рождению детей с сердечной патологией, решения вопроса о пренатальной диагностике порока (УЗИ, биопсия хориона, амниоцентез) и показаниях к прерыванию беременности. Ведение беременности у женщин с врожденными пороками сердца требует повышенного внимания со стороны акушера-гинеколога и кардиолога.
Критические врожденные пороки сердца у новорожденных
Общая информация
Краткое описание
Название протокола: Критические врожденные пороки сердца у новорожденных
Критический порок сердца – ВПС, сопровождающийся развитием критического состояния [3].
Характерная особенность критических ВПС – отсутствие или слабая выраженность компенсаторных реакций. Если не проводится экстренная терапия (например введение простогландинов) или не выполняется оперативная коррекция, ребенок погибает в течение 1-ых дней или недель жизни [8].
Критическое состояние – это состояние, сопровождающееся острым дефицитом сердечного выброса, быстрым прогрессированием сердечно-сосудистой недостаточности, тканевой гипоксией с развитием декомпенсированного метаболического ацидоза [4].
Код протокола:
Сокращения, используемы в протоколе:
| АВСД – атриовентрикулярный септальный дефект АД – артериальное давление АК – аортальный клапан АТК – атрезия трикуспидального клапана ВИЧ – вирус иммунодефицита человека ВПС – врожденный порок сердца ДМЖП – дефект межжелудочковой перегородки ДМПП – дефект межпредсердной перегородки ИФА – иммуноферментный анализ МКК – малый круг кровообращения ОАП – открытый артериальный проток ООО – открытое овальное окно ПЦР – полимеразная цепная реакция СГЛС – синдром гипоплазии левого сердца СДР – синдром дыхательных расстройств СЛА – стеноз легочной артерии ТАДЛВ – тотальный аномальный дренаж легочных вен ТМС – транспозиция магистральных сосудов ТФ – Тетрада Фалло ЭКГ – электрокардиография |
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: новорожденные, дети.
Пользователи протокола: детские кардиологи, неонатологи, детские кардиохирурги, детские анестезиологи-реаниматологи, педиатры, врачи общей практики.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
Клиническая классификация врожденных пороков сердца у новорожденных и грудных детей:
Анатомо-физиологическая классификация ВПС:
· ВПС с артериовенозным сбросом, бледного типа, сопровождающиеся перегрузкой малого круга кровообращения (ДМЖП, ДМПП, ОАП, АВСД);
· Пороки с веноартериальным сбросом – пороки синего типа (тетрада Фалло (ТФ), атрезия трикуспидального клапана (АТК));
· ВПС, сопровождающий обструкцией кровотоку (стеноз аортального клапана (САК), стеноз легочной артерии (СЛА), коарктация аорты).
Синдромальная классификация ВПС у новорожденных и детей первого года жизни [3,4]:
· ВПС, сопровождающиеся артериальной гипоксемией (хроническая гипоксемия, гипоксемический приступ, гипоксемический статус);
· ВПС, проявляющиеся преимущественно сердечной недостаточностью (острая сердечная недостаточность, застойная сердечная недостаточность, кардиогенный шок);
· ВПС, проявляющееся нарушениями ритма сердца (постоянная тахикардия, полная атриовентрикулярная блокада, пароксизмальная тахикардия).
У новорожденных и детей первого года жизни целесообразно выделять состояния, зависящие от функционирования фетальных коммуникаций – ВПС, при которых гемодинамика, обеспечение адекватного кровотока, оксигенация тканей возможны только при сохранении функционирующих фетальных коммуникаций (открытое овальное окно (ООО), ОАП, аранциев проток) [1,2,3]. При естественном закрытии указанных коммуникаций возникает критическая ситуация, которая реализуется либо через синдром прогрессирующей артериальной гипоксемии, либо через синдром сердечной недостаточности.
Классификация критических состояний:
Классификацией, объединяющей патофизиологические аспекты и клинические проявления ВПС, является схема прогноза критических состояний, предложенная Л.М. Миролюбовым [3].
Рисунок № 1: Прогноз критических состояний при ВПС у новорожденных
Классификации ВПС по возможности радикальной коррекции (Turley K. et al., 1980):
1 группа – пороки, при которых возможна только радикальная коррекция: стеноз аорты, стеноз лёгочной артерии, ТАДЛВ, трёхпредсердное сердце, коарктация аорты, открытый артериальный проток, дефект аортолёгочной перегородки, ДМПП, стеноз или недостаточность митрального клапана;
3 группа – пороки, при которых в грудном возрасте возможны только паллиативные операции: единственный желудочек сердца, некоторые варианты отхождения магистральных сосудов от правого или левого желудочка со стенозом лёгочной артерии, атрезия трёхстворчатого клапана, атрезия митрального клапана, гипоплазия желудочков сердца.
Этиология и патогенез
Клиническая картина
Cимптомы, течение
Диагностические критерии постановки диагноза:
Сроки манифестации клинических проявлений ВПС напрямую зависят от гемодинамики порока и физиологических изменений кровотока, происходящих в организме ребенка после рождения, и представлены в таблице № 1 (приложение № 1) [3,6].
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· физикальный осмотр;
· определение наличия цианоза;
· подсчет ЧД в минуту;
· подсчет ЧСС в минуту;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне (в счучае обращения в поликлинику):
· пульсоксиметрия;
· ЭКГ.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: (роды на дому, ранняя выписка из родильного дома)
Госпитализация проводится в экстренном порядке без проведения исследований в кардиохирургический центр (в случае нахождения в учреждении родовспоможения):
· ОАК;
· ОАМ;
· Биохимия крови: АЛТ, АСТ, билирубин, мочевина, креатинин, общий белок, СРБ;
· ЭКГ;
· Рентгенография органов грудной клетки;
· ЭХОКГ;
· кал на патологическую флору;
· ИФА на маркеры гепатитов В и С;
· ИФА на ВИЧ.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (родильный дом, перинатальный центр):
· измерение артериального давления на руках и ногах с определением градиента давления между верхними и нижними конечностями;
· суточный баланс жидкости;
· пульсоксиметрия (с определением сатурации кислорода на всех конечностях и расчетом градиента между правой руками и ногами) – в качестве скрининга всем новорожденным;
· ОАК;
· ОАМ;
· биохимический анализ крови: АЛТ, АСТ, билирубин, мочевина, креатинин, общий белок, СРБ;
· коагулограмма;
· определение КЩС крови;
· ЭКГ;
· рентгенография органов грудной клетки;
· ЭХОКГ;
Дополнительные диагностические обследования, проводимые на стационарном уровне (родильный дом, перинатальный центр):
· микробиологическое исследование (мазок из зева, носа, пупочной раны и т.д.);
· кал на патологическую флору;
· Кровь на стерильность.
· ИФА на ВУИ (вирус простого герпеса, цитомегаловирус, токсоплазмоз, хламидии, микоплазмы) с определением Ig G, Ig M;
· ПЦР на ВУИ (вирус простого герпеса, цитомегаловирус, токсоплазмоз, хламидии, микоплазмы) с определением Ig G, Ig M
· НСГ;
· УЗИ органов брюшной полости;
· УЗИ плевральной полости;
· Осмотр глазного дна.
· КТ-ангиография сердца и магистральных сосудов.
Кратность проведения исследований и сроки проведения представлены в таблице № 2.
Таблица № 2. Основные мероприятия/дополнительные мероприятия:
| № | вид исследования | кратность проведения | сроки проведения |
| Основные исследования | |||
| 1. | Ежедневный осмотр | каждый день | в утренние часы, повторно при изменении состояния |
| 2. | контроль температуры тела | каждый день | постоянно (мониторирование жизненно-важных параметров) |
| 3. | контроль АД | каждый день | постоянно (мониторирование жизненно-важных параметров) |
| 4. | контроль Sat O2 | каждый день | постоянно (мониторирование жизненно-важных параметров) |
| 5. | контроль диуреза | ежедневно | в течение суток |
| 5. | ОАК | 7 раз | с интервалом 2-3 дня, дополнительно при изменении состояния, либо в случае необходимости контроля выявленных изменений; |
| 6. | ОАМ | 7 раз | с интервалом 2-3 дня, дополнительно при изменении состояния, либо в случае необходимости контроля выявленных изменений; |
| 7. | Биохимия крови (определение уровня белка, электролитов, АЛТ, АСТ, билирубин общий и прямой, мочевина, креатинин, глюкоза) | 4 раза | с интервалом 3-4 дня, дополнительно при изменении состояния, либо в случае необходимости контроля выявленных изменений с интервалом 5 дней; |
| 8. | КЩС крови | ежедневно | в случае необходимости несколько раз в день в зависимости от состояния, проведения терапии кардиотоническими препаратами |
| 9. | определение коагуляционного статуса: коагуляционный профиль (ПВ – ПО – МНО, фибриноген, АЧТВ, ПТИ), агрегация тромбоцитов | 1 раз | 1 раз при поступлении, дополнительно в случае наличия патологических изменений либо изменения состояния |
| 11 | контроль МНО | – | по необходимости |
| 12. | ЭКГ | 3 раза | с интервалом 5 дней, дополнительно при изменении состояния, либо в случае необходимости контроля выявленных изменений с интервалом 1 день; |
| 13. | ЭХОКГ | 2 раза | с интервалом 7-10 дней, дополнительно при изменении состояния, либо в случае необходимости контроля выявленных изменений с интервалом 5 дней; |
| 14. | рентгенография органов грудной клетки | 1 раз | при поступлении, дополнительно в случае наличия патологических изменений либо изменения состояния, в случае проведения ИВЛ по необходимости. |
| Дополнительные исследования | |||
| 1. | ИФА на ВУИ (вирус простого герпеса, цитомегаловирус, токсоплазмоз, хламидии, микоплазмы) с определением Ig G, Ig M | 1 раз | после рождения в случае наличия подозрения на возможное инфицирование, повторно через 10 дней в парных сыворотках при положительном результате 1-го скрининга |
| 2. | ПЦР на ВУИ (вирус простого герпеса, цитомегаловирус, токсоплазмоз, хламидии, микоплазмы) с определением Ig G, Ig M | 1 раз | при положительных результатах ИФА скрининга для определения активности процесса |
| 3. | Мазок из зева и носа, посев биологических жидкостей на чувств. к антибиотикам | 1 раз | при поступлении, дополнительно в случае наличия патологических изменений либо изменения состояния, либо в случае необходимости мониторинга проводимой антибактериальной терапии |
| 4. | кал на патологическую флору | 1 раз | в случае планируемого перевода в другие стационары |
| 5. | кровь на стерильность | по показаниям | |
| 6. | УЗИ плевральной полости | 1 раз | при поступлении, дополнительно в случае наличия патологических изменений либо изменения состояния. |
| 7. | УЗИ органов брюшной полости и почек | 1 раз | при поступлении, дополнительно в случае наличия патологических изменений либо изменения состояния. |
| 8. | НСГ | 1-2 раза | при поступлении, дополнительно при изменении состояния, контроля выявленных изменений |
| 21. | осмотр глазного дна | 2 раза | при поступлении и через 10 дней, дополнительно при изменении состояния |
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи ( в случае родов на дому, ранней выписки):
· Физикальный осмотр;
· Определение наличия цианоза;
· Подсчет ЧД в минуту;
· Подсчет ЧСС в минуту;
· Пульсоксиметрия;
· ЭКГ.
Показания для консультации специалистов:
· Консультация детского кардиолога: наличие симптомов, либо синдромов (артериальной гипоксемии, легочной гипертензии, сердечной недостаточности), позволяющих заподозрить ВПС у новорожденного;
· Консультация кардиохирурга: наличие ВПС, подтвержденного по данным ЭХОКГ и других лабораторно-интсрументальных методов исследования, требующего проведения оперативной коррекции в экстренном/срочном порядке, либо в ближайшие месяцы жизни;
· Консультация аритмолога:наличие нарушений ритма сердца (пароксизмальная предсердная тахикардия, фибрилляция и трепетание предсердий, синдром слабости синусового узла), диагностированные клинически, по данным ЭКГ и ХМЭКГ.
· Консультация невропатолога: наличие эпизодов судорог, наличие парезов, гемипарезов и других неврологических нарушений;
· Консультация инфекциониста: наличие признаков инфекционного заболевания (выраженные катаральные явления, диарея, рвота, сыпь, изменение биохимических показателей крови, положительные результаты ИФА исследований на внутриутробные инфекции, маркеры гепатитов);
· Консультация оториноларинголога: носовые кровотечения, признаки инфекции верхних дыхательных путей, тонзиллиты, синуситы;
· Консультация гематолога: наличие анемии, тромброцитоза, тромбоцитопении, нарушение свертываемости, другие отклонения гемостаза;
· Консультация нефролога: наличие данных за ИМВП, признаки почечной недостаточности, снижение диуреза, протеинурия.
· Консультация пульмонолога: наличие сопутствующей патологии легких, снижение функции легких;
· Консультация офтальмолога: воспалительные заболевания органов зрения, нарушения зрения, плановый осмотр глазного дна.
· Консультация генетика: при наличии фенотипических признаков генетической/хромосомной патологии.
Лабораторная диагностика
Дифференциальный диагноз
Чаще всего у новорожденных в критическом состоянии приходится проводить дифференциальную диагностику между патологией сердечно-сосудистой и дыхательной систем, и в том и в другом случае главными симптомами являются наличие цианоза, одышка. При наличие у новорожденного выраженного цианоза для дифференцировки его генеза (легочный или сердечный) проводится проба с вдыханием 100% кислорода (nitrogen washout test, гипероксидный тест).
Методика выполнения пробы:
На правой руке (предуктально) производится забор артериальной (лучевая артерия) или капиллярной крови на газовый состав и КЩС. Назначается инсуффляция кислорода (100%) через маску в течение 10-15 минут, затем вновь производится контрольный забор артериальной или капиллярной крови на газовый состав и КЩС.
Признается, что гипероксидный тест не приводит к закрытию ОАП и его проведение не противопоказано при подозрении на наличие дуктусзависимой патологии. Однако отсутствие эффективности кислородотерапии указывает на вероятность дуктусзависимого кровообращения. Поэтому после проведения гипероксидного теста у новорожденного с подозрением на дуктусзависимое кровообращение необходимо тотчас прекратить подачу кислорода. Такие дети нуждаются в незамедлительной внутривенной инфузии простагландина Е1 [3,7].
Дифференциальные признаки патологии сердечно-сосудистой и дыхательной систем представлены в таблице № 2 [3,7].
Таблица № 2: Критерии дифференциальной диагностики патологии дыхательной и сердечно-сосудистой систем у новорожденных.
| Симптом | патология дыхательной системы | патология ССС |
| цианоз | умеренной степени выраженности | · возможен дифференцированный цианоз; · тотальный выраженный цианоз. |
| кислородная проба при наличии цианоза | артериальное значение Pa02 после инсуффляции О2 обычно становится выше 150 мм рт.ст. | Pa02 не повышается выше 100 мм рт.ст. (и не повышается более чем на 10-30 мм рт.ст. от исходных значений) |
| улучшение состояния, уменьшение цианоза, повышение сатурации О2 до 90-100% | · ухудшение состояния, нарастание цианоза – легочная дуктус-зависимая гемодинамика; · снижение системного давления – дуктусзависимая системная гемодинамика. | |
| одышка | ЧСС в пределах возрастной нормы, Либо учащение незначительно | тахикардия |
Для облегчения дифференциальной диагностики ВПС предлагается алгоритм, представленный на рисунке № 2, приложение №4.
Кроме того, у этой группы пациентов необходимо проведение дифференциальной диагностики между ВПС и персистирующей легочной гипертензией новорожденных. В таблице № 3 указаны факторы, свидетельствующие о вероятном наличие у новорожденного персистирующей легочной гипертензии (ПЛГН) [1,2,7].
Таблица № 3: Признаки вероятной персистирующей гипертензии новорожденных.
| Беременность | • Пренатально диагностированная гипоплазия легких • Наличие признаков амнионита |
| Роды | • Перинатальная асфиксия • Аспирация меконием • Септицемия • Респираторный дистресс-синдром |
| Обзорная рентгенография органов грудной клетки | • Признаки РДС • Пневмоторакс • Пневмония |
| Течение | Фазы временного повышения сатурации >95%, paO2 >100 мм рт.ст. на фоне подачи кислорода |
| Лабораторные параметры | Признаки ВУИ: • Лейкоцитоз • Лейкопения • Тромбоцитопения • ↑ С-реактивный белок |
Лечение
· обеспечение стабильной гемодинамики;
· обеспечение адекватного системного кровотока;
· обеспечение адекватного легочного кровотока;
· обеспечение адекватной оксигенации;
· достижение значений сатурации 75-85% при цианотических ВПС;
· появление пульсации на бедренных артериях при пороках с обструкцией системного кровотока.
Тактика лечения:
Немедикаментозное лечение:
Базовые принципы лечения: температурный, лечебно-охранительный режимы, принципы вскармливания) соответствуют общим принципам, принятым в отделениях реанимации новорожденных.
Следует обеспечить:
· Комфортный температурный режим, при необходимости – седация для снижения метаболических потребностей организма.
· Регулярное удаление слизи из дыхательных путей.
· При необходимости – пункция периферической или центральной вены.
Следует избегать:
· Использования пупочного катетера более 4 дней (риск тромбоза).
Мониторинг:
Следует обеспечить:
· Мониторинг ЧСС, ЧДД, АД, оксигенации крови, температуры;
· Ежедневное взвешивание пациента.
· Мониторинг баланса жидкости.
· Мониторинг лабораторных параметров: общего анализа крови и мочи, глюкозы в крови, электролитов, мочевины и креатинина, КЩС. Кратность забора анализов зависит от стабильности состояния пациента.
Коррекция объема циркулирующей крови (ОЦК):
Следует обеспечить:
· Ограничение поступающей в организм жидкости и/или стимуляцию диуреза. При наличии сердечной недостаточности общий объем жидкости (включая кормление) не должен превышать 70% от суточной возрастной нормы.
· При внутривенном введении простагландина Е1 необходимо аккуратное восполнение дефицита ОЦК, возникающего вследствие вазодилатации.
Следует избегать:
· Объемной перегрузки.
Питание:
Следует обеспечить:
· Щадящий режим кормления (сцеженным грудным молоком или смесями) – частыми малыми дозами через зонд;
· Расчет килокалорий в сутки: 140-200 ккал/кг/сутки.
· Следует избегать:
· Парентерального вместо энтерального питания.
· У пациентов с дуктус-зависимой легочной циркуляцией при наличии большого ОАП (сатурация > 85% на фоне введения простагландина Е1) следует крайне осторожно наращивать объем кормления из-за риска развития НЭК вследствие обкрадывания системной перфузии.
Респираторная поддержка и ИВЛ:
У пациентов с подозрением на дуктус-зависимую гемодинамику
Следует обеспечить:
· Насыщение крови кислородом на уровне 75-85% на фоне адекватной механики дыхания и отсутствия метаболического ацидоза.
Следует избегать:
· Инсуффляции кислорода у пациента с дуктус-зависимой гемодинамикой;
· Искусственной вентиляции легких и значений pCO2 85%.
Медикаментозная терапия:
Медикаментозное лечение, оказываемое на амбулаторном уровне: не проводится. Избегать подачи кислорода до установления диагноза.
Медикаментозное лечение, оказываемое на стационарном уровне: (родильный дом, перинатальный центр).
Принципы адекватной терапии критических ВПС на основании имеющейся у пациента гемодинамики [1,2,7] отражены в таблице №3:
Таблица № 3: Адекватная медикаментозная терапия в зависимости от типа гемодинамики критического ВПС.
| Гемодинамика | Адекватная терапия |
| Дуктус-зависимая легочная циркуляция | • Кислородотерапия не показана • Титрование простагландина Е1 • Коррекция КЩС • При необходимости ИВЛ – ее проведение воздухом |
| Дуктус-зависимая системная циркуляция | • Кислородотерапия не показана • Соблюдение точного гидробаланса с ограничением поступления жидкости. • Титрование простагландина Е1 • Коррекция КЩС • При необходимости ИВЛ – ее проведение воздухом • Необходимость поддержания нормокапнии (pCO2 35‐45 мм рт.ст., особенно при проведении ИВЛ). Оптимальные параметры газов крови и КЩС: рН 7,4; pCO2 40 мм рт.ст.; PO2 40 мм рт.ст. • Кардиотоники • Диуретики • Исключение применения вазодилятаторов |
| Форамен-зависимая циркуляция | • Кислородотерапия • Кардиотоники • Диуретики • Вазодилататоры • Ограничение инфузионной терапии |
| Легочная гиперволемия | • Кардиотоники • Диуретики • Ограничение инфузионной терапии • При ОАП большого диаметра – индометацин в/в или ибупрофен внутрь |
Медикаментозное лечение, оказываемое на уровне родильного дома/перинатального центра:
Основным препаратом терапии критических ВПС до поступления в кардиохирургический центр является простагландин Е1.
| 4. | Антибактериальные препараты | ||
| Цефазолин | 100 мг/кг в сутки В 2-4 приема в/в | 10 дней | 20% |
| Цефуроксим | 100 мг/кг в сутки в 2-4 приема в/в | 10 дней | 50% |
| Цефтазидим | 100 мг/кг/сутки | 10 дней | 20% |
| Амикацин | 10-15 мг/кг/сутки В 2 введения в/в | 7-10 дней | 10% |
| 5. | Диуретики | ||
| Фуросемид | 0,5 – 1 мг/кг разовая доза 3-4 раза в сутки | 14 дней | 80% |
| спиронолактон | 2-4 мг/кг в сутки в 2 приема перорально в 8.00, в 12.00 | 14 дней | 100% |
| 6. | Ингибиторы АПФ | ||
| каптоприл | 0,1-0,5 мг/кг в сутки в 3 приема | 14 дней | 30% |
| эналаприл | 0,1-0,5 мг/кг/сутки | 14 дней | 50% |
| 7. | блокаторы – β-адренорецепторов | ||
| карведилол | 0,1-0,8 мг/кг в сутки в 2 приема | 14 дней | 30% |
| анаприлин | 1 мг/кг/сутки в 3 приема | 14 дней | 20% |
| метопролол | 5 мг/кг/сутки в 2 приема | 14 дней | 10% |
| 8. | Растворы для в/венных инфузий | ||
| натрия хлорид 0,9% | 10 мл/кг | 14 дней | 100% |
| глюкоза раствор для инфузий 10% | 10 мл/кг | 14 дней | 100% |
| Комплекс аминокислот для парентерального питания | 14 дней; | 10% | |
| Гидрокарбонат натрия | Расчет на основании показателей КЩС | По потребности | 30% |
Таблица № 6: Дозы дигоксина в зависимости от возраста.
| возраст | ежедневная поддерживающая доза мкг/кг/сутки | |
| PO | IV | |
| недоношенные новорожденные | 5 | 3-4 |
| доношенные новорожденные | 8-10 | 6-8 |
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится. Избегать подачи кислорода до установления диагноза.
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: не проводится.
Другие виды лечения, оказываемые на стационарном уровне: не проводится.
Другие виды лечения, оказываемые на стационарном уровне: не проводится.
Хирургическое вмешательство:
Хирургическое лечение, оказываемое в амбулаторных условиях: не проводится.
Хирургическое лечение, оказываемое в стационарных условиях:
Хирургическая коррекция критических ВПС осуществляется в условиях высокоспециализированных кардиохирургических центрах республиканского уровня. Вид коррекции определяется анатомией порока и тяжестью состояния пациента.
В случае выявления у новорожденного критического ВПС, осуществляется перевод его в специализированный кардиохирургический стационар для проведения оперативной коррекции. Порядок перевода пациента представлен ниже.
Особенности транспортировки пациентов с критическими ВПС:
Транспортировка пациента на фоне внутривенной инфузии простагландина Е1:
· Новорожденные с тяжелой гипоксемией, ацидозом и сердечно-сосудистой недостаточностью нуждаются в ИВЛ во время транспортировки.
· Простагландин Е1 является препаратом выбора для обеспечения стабильной транспортировки новорожденных с дуктусзависимыми ВПС, поэтому следует обеспечить его непрерывное внутривенное введение с помощью перфузора. Необходимо иметь запасные источники питания для перфузора (заряженные аккумуляторы, батарейки).
· Во время транспортировки у пациента должно быть 2 венозных доступа.
· Сопровождающий врач должен владеть техникой интубации трахеи у новорожденных и иметь при себе необходимые инструменты (интубационные трубки, ларингоскоп, мешок Амбу, лейкопластырь и т.д.).
Показания к ИВЛ во время транспортировки:
· Тяжелая гипоксемия, ацидоз, тяжелая сердечно-сосудистая и дыхательная недостаточность;
· Продолжающиеся эпизоды апноэ во время введения простагландина Е1;
· Плановый перевод на ИВЛ для транспортировки, если доза простагландина Е1 превышает 0,025 мкг/кг/мин.
Индикаторы эффективности лечения:
· Пациент не требует подачи кислорода;
· Пациент не нуждается в инотропной поддержке;
· Отсутствуют жизнеугрожающие нарушения ритма;
· Уровень артериального давления соответствует возрастной норме;
· Нормальные параметры КЩС;
· Сатурация кислорода в периферической крови не ниже 75%;
Препараты (действующие вещества), применяющиеся при лечении
| Алпростадил (Alprostadil) |
| Амикацин (Amikacin) |
| Декстроза (Dextrose) |
| Дигоксин (Digoxin) |
| Добутамин (Dobutamine) |
| Допамин (Dopamine) |
| Каптоприл (Captopril) |
| Карведилол (Carvedilol) |
| Комплекс аминокислот для парентерального питания (Complex of amino acids for parenteral nutrition) |
| Левосимендан (Levosimendan) |
| Метопролол (Metoprolol) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия хлорид (Sodium chloride) |
| Пропранолол (Propranolol) |
| Силденафил (Sildenafil) |
| Спиронолактон (Spironolactone) |
| Фуросемид (Furosemide) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Эналаприл (Enalapril) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации**
Показания для госпитализации в стационар амбулаторного пациента (роды на дому, ранняя выписка из родильного дома):
· Наличие цианоза у новорожденного;
· Наличие признаков сердечно-сосудистой недостаточности (отказ от груди, тахикардия, одышка);
· Рекомендуется следовать принципам ИВБДВ.
Показания для плановой/экстренной госпитализации в кардиохирургический стационар в случае нахождения ребенка в учреждении родовспоможения:
· наличие у ребенка ВПС с гемодинамикой, зависящей от функционирования фетальных коммуникаций (ООО, ОАП, аранциев проток);
· нарастающая сердечно-сосудистая недостаточность.
Профилактика
Профилактические мероприятия:
Профилактика ВПС осуществляется на этапе планирования беременности, а так в первом триместре беременности согласно протоколу ведения беременных женщин.
Дальнейшей ведение:
Дальнейшей ведение будет определяться анатомией порока и видом выполненной оперативной коррекции.
Информация
Источники и литература
Информация
1) Горбунов Дмитрий Валерьевич – кандидат медицинских наук АО «Национальный научный кардиохирургический центр» заведующий детским кардиохирургическим отделением.
2) Иванова-Разумова Татьяна Владимировна – кандидат медицинских наук АО «Национальный научный кардиохирургический центр» заведующий отделением детской реабилитации.
3) Жубанышева Карлыгаш Биржановна – кандидат медицинских наук АО «Национальный научный центр материнства и детства» главный внештатный неонатолог МЗСР РК.
4) Ибраев Талгат Ергалиевич – АО «Национальный научный кардиохирургический центр» заведующий отделением детской анестезиологии, реанимации и интенсивной терапии.
5) Тулеутаева Райхан Есенжановна – кандидат медицинских наук РГП на ПХВ «Государственный медицинский университет города Семей», заведующая курсом клинической фармакологии, врач – клинический фармаколог.
Конфликт интересов: отсутствует.
Рецензенты: Куатбеков Кайрат Ниеталиевич – кандидат медицинских наук, ГКП на ПХВ «Центр перинатологии и детской кардиохирургии» Управления здравоохранения города Алматы, заведующий отделением детской кардиохирургии, врач – кардиохирург высшей квалификационной кардиохирургии, главный специалист по детской кардиохирургии Управление здравоохранения города Алматы.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1.
| Время манифестации | варианты ВПС |
| шок в родильном доме | · Синдром гипоплазии левого сердца с интактной МПП; · Транспозиция магистральных сосудов с интактной МЖП и интактной МПП/рестриктивным ООО; |
| первые 3 дня жизни | · Критический стеноз аорты; · Тяжелая форма аномалии Эбштейна; · Синдром гипоплазии левого сердца; · Транспозиция магистральных сосудов с интактной МЖП; · Атрезия легочной артерии с интактной МЖП; · Перерыв дуги аорты; · Обструктивные форма тотального аномального дренажа; Легочных вен (ТАДЛВ); · Тетрада Фалло с отсутствующим клапаном легочной артерии |
| 4-14 дней | · Тетрада Фалло; · Атрезия трикуспидального клапана; · Транспозиция магистральных сосудов с ДМЖП; · Дефект межжелудочковой перегородки; · Стенозлегочной артерии; · Коарктация аорты; · Большой открытый артериальный проток; · Дефект аортолегочной перегородки; · Общий артериальный ствол; · Единственный желудочек со стенозом легочной артерии; |
| 3-18 неделя | · Полная форма атриовентрикулярного септального дефекта; · Тетрада Фалло с невыраженным СЛА; · Большой дефект межжелудочковой перегородки; · Тотальный аномальный дренаж легочных вен; · Аномальноеотхождениелевойкоронарнойартерии; · Транспозициямагистральныхсосудов с ДМЖП и без СЛА; · Единственный желудочек без стеноза легочной артерии; |
| 4-12 месяцев | · Небольшой дефект межжелудочковой перегородки; · Небольшой открытый артериальный проток; · Дефект межпредсердной перегородки · Некритическая коарктация аорты; · Некритический стеноз легочной артерии; · Некритический стеноз аорты; |
Рисунок 1. Алгоритм проведения скрининговой пульсоксиметрии новорожденным
Методика проведения пульсоксиметрии у новорожденных.
Сатурацию кислорода в периферической крови необходимо определять портативным пульсоксиметром либо при помощи монитора на обеих верхних и обеих нижних конечностях при первичном измерении, при повторном на правой руке и правой ноге, если не выявлены дополнительные особенности.
Таблица № 2: Методика проведения пульсоксиметрии новорожденных (23).