Современные методы оперативного лечения при врастании плаценты в рубец на матке после операции кесарево сечения
При наличии рубца на матке после операции кесарево сечение во время беременности может возникнуть осложнение – врастание плаценты в рубец на матке, которое часто сопровождается растяжением рубцовой ткани, условно называемой «аневризмой матки» (рис.1).
Рис.1. «Аневризма матки» при врастании плаценты в рубец после кесарева сечения в нижнем маточном сегменте.
Современные органосохраняющие методы родоразрешения пациенток с врастанием плаценты после кесарева сечения:
Кесарево сечение при врастании плаценты может сопровождаться быстрым, массивным кровотечением. В большинстве случаев такие операции раньше заканчивались экстирпацией матки. В настоящее время разработаны и применяются органосохраняющие методики при врастании плаценты с использованием ангиографических методов гемостаза во время кесарева сечения – эмболизации маточных артерий, баллонной окклюзии общих подвздошных артерий.
В акушерской практике метод баллонной окклюзии общих подвздошных артерий начал применяться с 1995 г. при гистерэктомии во время кесарева сечения с целью уменьшения объема кровопотери. Эндоваскулярная блокада кровотока (в маточных, общих подвздошных артериях) в настоящее время является современным методом лечения массивных послеродовых кровотечений. Впервые в России операция временной баллонной окклюзии подвздошных артерий во время КС при врастании плаценты была произведена профессором Курцером Марком Аркадьевичем в декабре 2012 года.
При отсутствии дополнительных осложнений беременные с врастанием плаценты госпитализируются в плановом порядке в сроке 36-37 недель. Проводится дополнительное обследование, подготовка препаратов крови, аутоплазмодонороство, определяется хирургическая тактика.
Всем пациентам, поступившим в плановом порядке, в предоперационном периоде выполняется дуплексное сканирование общих подвздошных артерий с обеих сторон. Производится оценка диаметра артерии для оптимального подбора баллона. Диаметр баллона для временной окклюзии должен соответствовать диаметру сосуда, что, в конечном счете, позволит выполнить эффективную окклюзию сосуда. Принимая во внимание склонность рожениц к гиперкоагуляции, в дооперационном периоде у всех пациентов определяется степень агрегации тромбоцитов, т.к. высокий показатель, является противопоказанием к проведению данного рода вмешательства, ввиду возможного тромбоза артерий нижних конечностей.
Предоперационная подготовка при врастании плаценты включает в себя:
Во время операции желательно присутствие ангиохирурга и трансфузиолога.
При врастании плаценты предпочтительна срединная лапаротомия, донное кесарево сечение. Извлечение плода осуществляют через разрез в дне матки, не затрагивая плаценту. После пересечения пуповины пуповинный остаток погружается в матку, производится ушивание разреза на матке. Преимуществом донного кесарева сечения является проведение метропластики в более комфортных условиях для хирурга – после извлечения ребенка легче отсепаровать при необходимости мочевой пузырь для визуализации нижнего края неизмененного миометрия.
С целью гемостаза сразу после извлечения плода возможно проводение эмболизации маточных артерий, используя большое количество эмболов. Но в настоящее время наиболее эффективным методом является временная баллонная окклюзия общих подвздошных артерий под рентгенологическим контролем (рис. 2).
Рис. 2. Баллонная окклюзия общих подвздошных артерий под рентгенологическим контролем.
Использование временной баллонной окклюзии подвздошных артерий имеет ряд преимуществ: минимальная кровопотеря, временное прекращение кровотока в данных сосудах, что позволяет проводить более тщательный гемостаз.
Противопоказаниями для ЭМА и временной баллонной окклюзии подвздошных артерий являются:
нестабильная гемодинамика;
геморрагический шок II-III ст.;
подозрение на внутрибрюшное кровотечение.
Завершающим этапом операции является иссечение аневризмы матки, удаление плаценты, выполнение метропластики нижнего маточного сегмента. Удаленные ткани (плацента и стенка матки) обязательно направляются на гистологическое исследование.
В настоящее время данные операции проводятся в трех госпиталях Группы компаний «Мать и дитя»: в г. Москве в Перинатальном медицинском центре, в Московской области в Клиническом госпитале «Лапино», в г. Уфе в Клиническом госпитале «Мать и дитя Уфа» и в Клиническом госпитале «Мать и дитя Авиценна» в г. Новосибирске. С 1999 года всего было проведено 138 операции при врастании плаценты, из них у 56 пациентке применялась эмболизация маточных артерий, и у 24 – временная баллонная окклюзия общих подвздошных артерий.
В случае, когда врастание плаценты в рубец на матке диагностируется интраоперационно, при отсутствии кровотечения необходимо вызвать сосудистого хирурга, трансфузиолога, заказать компоненты крови, произвести катетеризацию центральной вены, подготовить аппарат для реинфузии аутологичной крови. Если лапаротомия выполнена поперечным разрезом, расширяют доступ (срединная лапаротомия). Методом выбора является донное кесарево сечение.
Если нет условий для осуществления гемостаза (эмболизация маточных артерий, временная баллонная окклюзия подвздошных артерий), возможно отсроченное удаление плаценты, однако обязательным условием для выбора такой тактики является отсутствие кровотечения и гипотонии матки.
Информационные материалы по теме «Врастание плаценты»
Вебинар «Врастание плаценты» академика РАН, Курцера М.А.
21.09.2016
Врастание плаценты в рубец на матке после операции кесарево сечение
Как поступить в сложившейся ситуации мы не понимали, а может не в том состоянии были.
Пытаясь найти выход, какое-то решение, я изучала эту патологию в интернете и наткнулась на медицинскую статью, в которой в полной мере было описано как проводятся операции по спасению женщин с врастанием плаценты разной степени сложности. Автором статьи был доктор Курцер Марк Аркадьевич, и его коллеги.
Нас зарегистрировали, выдали электронный ключ и проводили в отделение, где провели МРТ и УЗИ, а затем был проведен консилиум.
Анестезия была применена спинально-эпидуральная, благодаря которой Ольга была в сознании. Работало несколько бригад врачей – акушеры-гинекологи и сосудистые хирурги.
Дорогие женщины! Будущие мамы! Если вы столкнулись с какой-то сложной патологией во время ожидания своего малыша – не бойтесь, обратитесь в клинику доктора Курцера! Вся сеть клиник специализируется именно на сложных патологиях беременности. Вам обязательно там помогут.
Мы с сестрой решили написать этот отзыв для того, чтобы проинформировать людей о таком докторе, высококлассном специалисте, о его научных достижениях и медицинских возможностях.
Мы желаем всем женщинам благополучного вынашивания малышей, здоровья и счастья! Желаем на попадать в такие ситуации, подобные нашей.
А докторам Клинического госпиталя Лапино говорим ОГРОМНОЕ СПАСИБО! Не хватает слов, чтобы выразить благодарность за то чудо, которое вы для нас совершили! Здоровья Вам и успешной работы!
Особенности диагностики истинного врастания плаценты
Авторы: Charleen Sze-yan Cheung, Ben Chong-pun Chan
Введение
Патологически адгезивная плацента представляет собой спектр расстройств, характеризующихся аномальным креплением или проникновением плаценты в стенку матки. Гистологически это определяется согласно степени патологического проникновения. Истинное врастание плаценты (ВП) происходит, когда ворсинки плаценты распространяются в миометрий. При placenta percreta инвазии распространяются глубоко за пределы маточной серозы. С клинико-хирургической точки зрения разные степени инвазии могут сосуществовать у одного и того же пациента.
Подавляющее большинство женщин с ВП имеют идентифицируемый фактор риска. Предлежание плаценты и предшествующее кесарево сечение являются основными факторами риска. Риск возрастает с увеличением числа предыдущих кесаревых сечений. Травма и рубцевание миометрия в результате повторных дилатаций и выскабливания или других корректирующих операций также способствуют риску развития аномальной адгезии плаценты. Пожилой возраст матери также был определен как независимый фактор риска. Другие включают курение, многоплодие и периодические выкидыши.
ВП остается основной причиной материнских кровотечений и акушерской гистерэктомии. Выявление факторов риска, точная дородовая и предоперационная диагностика, многопрофильное ведение и соответствующее консультирование помогут в общем ведении женщин с ВП и в снижении материнской заболеваемости.
Ультразвуковая диагностика
УЗИ остается неинвазивным, широко доступным и экономически эффективным методом диагностики первой линии при ВП в клинической практике.
С 1980-х годов были разработаны многочисленные методы ультразвуковой визуализации, чтобы помочь в диагностике ВП антенатально.
Ретроплацентарная сонолюцентная зона
Описывается обычно как чистая зона между плацентой и миометрием. Эта область наблюдается с 12 недель и, как полагают, связана с расширенными сосудами decidua basalis. Недостаточность и прогрессирующая потеря decidua (рис. 1) были предположены и подтверждены гистологически.
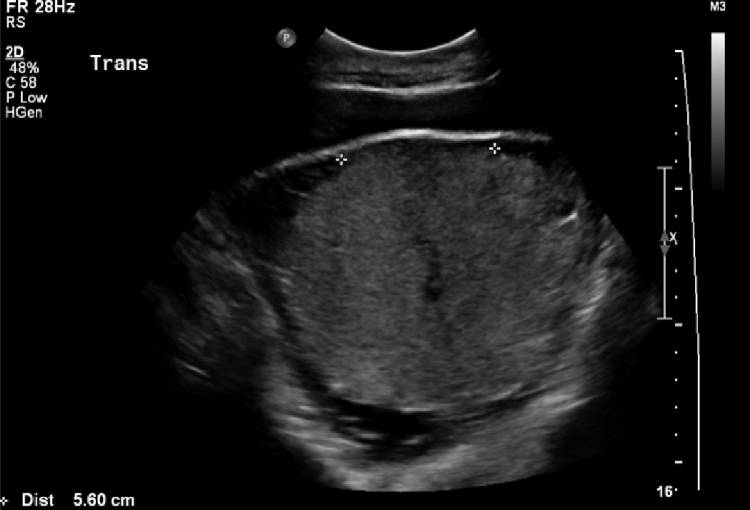
Рисунок 1 : Недостаточность ретроплацентарной сонолюцентной зоны.
Сосудистые лакуны
Многочисленные венозные структуры, встречающиеся по всему миометрию и плаценте были впервые описаны Керром де Мендонса в 1988 г. Последующие наблюдения за плацентарными лакунами описывали их как крупные и нерегулярные образования (вид «швейцарского сыра»). Эти лакуны не обязательно являются областями патологии. Сообщается, что наличие этого сонографического признака связано с самой высокой положительной прогностической ценностью для ВП (рис. 2). При выявлении во втором и третьем триместрах, чувствительность этого признака составляет 79%, с положительным прогностическим значением 92%.
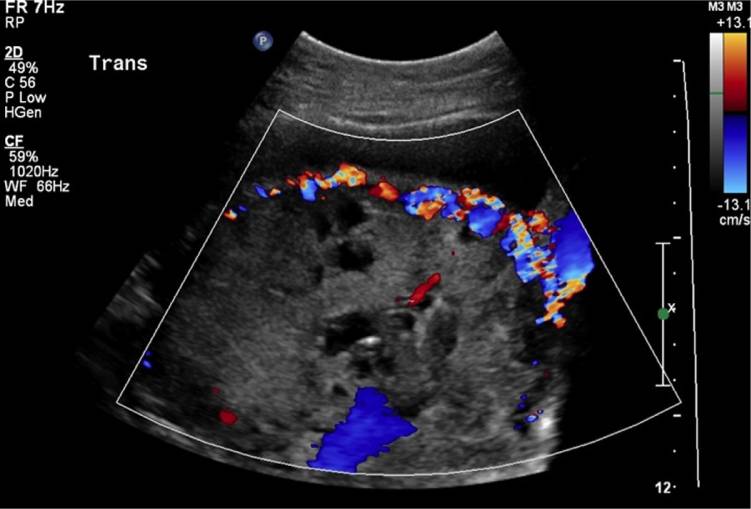
Рисунок 2 : Сосудистые лакуны.
Наличие сонографических критериев не является патогномоничным и должно интерпретироваться с осторожностью в клинических условиях. Хотя установлено, что они обладают высокой чувствительностью и положительной прогностической ценностью, наличие плацентарных лакун и отсутствие сонолюцентной зоны (нередко) наблюдались при предлежании плаценты без врастания.
Истончение миометрия
Прогрессирующее истончение миометрия указывает на близость плацентарной ткани к перитонеальной серозе или окружающим ее внутренностям, в частности к мочевому пузырю. Сегментарное истончение миометрия
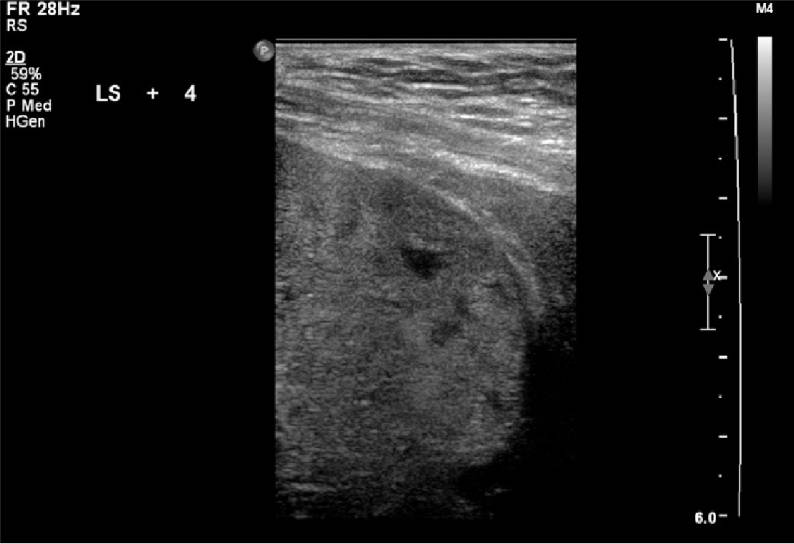
Рисунок 3 : Миометриальное истончение.
Прерывание линии мочевого пузыря
Недостаток ткани миометрия может привести к истончению или нарушению везикоутериновой линии, что, как было установлено, связано с высокой чувствительностью признака (рис. 4).
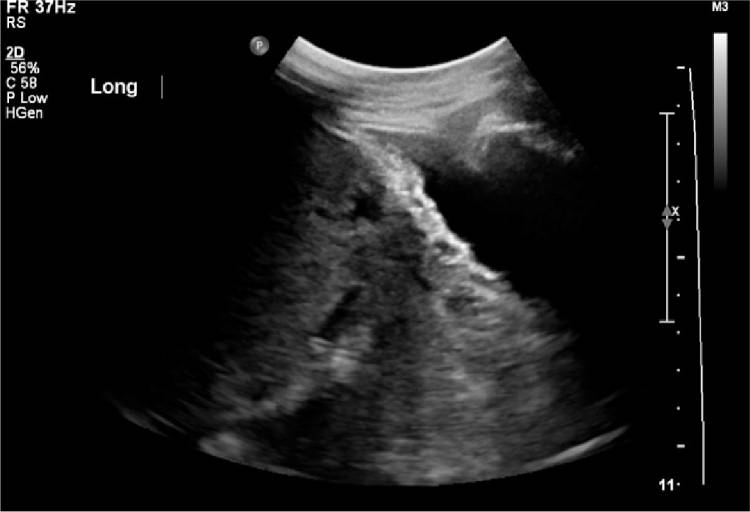
Рисунок 4 : Нарушение целостности линии мочевого пузыря.
Наличие экзофитных масс
Цветная допплерография
Цветной и энергетический допплер обеспечивают более высокую специфичность в диагностике ВП и, в частности, глубины инвазии. Сообщалось о паттерне турбулентного кровотока, распространяющегося из плаценты в окружающие ткани.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Другие критерии включают очаговый или диффузный внутрипаренхиматозный плацентарный лакунарный кровоток, везикулярную серозную межфазовую гиперваскулярность, выраженный ретроплацентарный венозный комплекс и потерю ретроплацентарных допплеровских сосудистых сигналов.
Магнитно-резонансная томография
УЗИ и МРТ сопоставимы в диагностике ВП. Последнее имеет дополнительное значение в определении глубины инвазии и изображении задней части плаценты.
МРТ часто рекомендуется, когда результаты УЗИ неубедительны. Результаты МРТ, свидетельствующие о ВП включают выпячивание матки, интенсивность гетерогенного сигнала внутри плаценты, темные внутриплацентарные полосы на изображениях, взвешенных по Т2 и прямую визуализацию инвазии плаценты в тазовые структуры.
Информационные материалы по теме «Врастание плаценты»
Вебинар «Врастание плаценты» академика РАН, Курцера М.А.
21.09.2016
Врастание плаценты в рубец на матке после операции кесарево сечение
Как поступить в сложившейся ситуации мы не понимали, а может не в том состоянии были.
Пытаясь найти выход, какое-то решение, я изучала эту патологию в интернете и наткнулась на медицинскую статью, в которой в полной мере было описано как проводятся операции по спасению женщин с врастанием плаценты разной степени сложности. Автором статьи был доктор Курцер Марк Аркадьевич, и его коллеги.
Нас зарегистрировали, выдали электронный ключ и проводили в отделение, где провели МРТ и УЗИ, а затем был проведен консилиум.
Анестезия была применена спинально-эпидуральная, благодаря которой Ольга была в сознании. Работало несколько бригад врачей – акушеры-гинекологи и сосудистые хирурги.
Дорогие женщины! Будущие мамы! Если вы столкнулись с какой-то сложной патологией во время ожидания своего малыша – не бойтесь, обратитесь в клинику доктора Курцера! Вся сеть клиник специализируется именно на сложных патологиях беременности. Вам обязательно там помогут.
Мы с сестрой решили написать этот отзыв для того, чтобы проинформировать людей о таком докторе, высококлассном специалисте, о его научных достижениях и медицинских возможностях.
Мы желаем всем женщинам благополучного вынашивания малышей, здоровья и счастья! Желаем на попадать в такие ситуации, подобные нашей.
А докторам Клинического госпиталя Лапино говорим ОГРОМНОЕ СПАСИБО! Не хватает слов, чтобы выразить благодарность за то чудо, которое вы для нас совершили! Здоровья Вам и успешной работы!
Что такое врастание в гинекологии
Специалисты РНПЦ «Кардиология» и РНПЦ «Мать и дитя» с декабря 2020 года выполнили 11 гибридных операций по родоразрешению пациенток с врастанием плаценты. Это серьезное осложнение беременности, сопряженное с риском обширного маточного кровотечения, поскольку плацентарные сосуды выходят за пределы матки и даже могут попадать в близлежащие органы. Причем число пациенток с такой патологией ежегодно растет как в Беларуси, так и во всем мире.
Этиология неизвестности
Врастание плаценты развивается у женщин, которые в предыдущую беременность родоразрешались путем кесарева сечения. Известно, что процент данных вмешательств в мире увеличивается с каждым годом. Не является исключением и наша страна. Соответственно, растут цифры и выявленных врастаний плаценты. В частности, если в 2013 году в РНПЦ «Мать и дитя» была оказана помощь 2 таким пациенткам, то в 2017-м — 23, а в 2020-м — уже 36.
Механизм развития данной патологии до сих пор неясен. У одной пациентки врастание плаценты может появиться после первого кесарева сечения, а у другой не возникнет даже после нескольких оперативных родоразрешений. Эта неизвестность в настоящее время не позволяет специалистам сформировать группы риска.
— Особенность нашей системы здравоохранения в том, что практически все пациентки состоят на учете во время беременности в женской консультации и хотя бы трижды им выполняется УЗИ в пренатальных центрах. Специалисты этих учреждений сразу обращают внимание на расположение плаценты у пациенток с рубцом на матке. Так что вероятность обнаружить врастание очень высокая, — пояснила заместитель директора по акушерству и гинекологии РНПЦ «Мать и дитя» Елена Гошкевич. — Нужно понимать, что патология может развиваться не сразу. У некоторых она выявляется лишь на сроке 36–37 недель. Массивное врастание может сформироваться в сроках до 22 недель беременности. Но в большинстве случаев патологию обнаруживают после второго скрининга.
По словам эксперта, вовремя не выявленное врастание плаценты сопряжено с высоким риском материнской смертности, поскольку у пациенток развивается совершенно неконтролируемое кровотечение.
— В данном случае сосуды патологические, они врастают из плаценты хаотично в очень большом количестве, и предугадать их ход невозможно. Кроме того, кровоснабжение беременной матки даже в норме значительно изменяется, например, увеличивается диаметр сосудов, — отметила Елена Гошкевич. — Если оперировать таких пациенток без современных технологий, без гибридной операционной, то кровопотеря достигает 5–8 литров. То есть практически равна объему циркулирующей крови. И спасти пациенток во многих случаях становится просто нереально. Ведь перелить быстро такой большой объем крови очень сложно.
Несколько лет специалисты РНПЦ «Мать и дитя» работали над проектом, чтобы разработать инструкции по оказанию медпомощи пациенткам с признаками врастания плаценты. Важно сформировать единый алгоритм с отработанной логистикой: операции должны проводиться в определенном учреждении при участии определенной хирургической бригады.
Все пациентки с такой патологией сегодня концентрируются в РНПЦ «Мать и дитя». После консультативного приема они госпитализируются в стационар, как правило, на сроке 30–32 недели. Дополнительно в центре выполняется МРТ, чтобы определить объем врастания плаценты. В частности, принципиальное значение для оказания медицинской помощи имеет наличие признаков врастания плаценты в параметрий, заднюю стенку и шейку матки. В этих случаях заранее стентируются мочеточники для снижения рисков их интраоперационной травматизации.
— Подавляющее большинство женщин родоразрешаются в 34–35 недель. Родоразрешение в более поздние сроки увеличивает риски интраоперационных осложнений, поэтому такие случаи единичны и связаны исключительно с поздней диагностикой патологии. Крайне редко мы родоразрешаем пациенток и в сроке гестации до 30 недель. Это, как правило, те, у кого патология диагностируется до 20 недель беременности и характеризуется обширность патологического процесса. К 34 неделям ситуация может стать практически неконтролируемой, — рассказала Елена Гошкевич.
Операционная одна, специалисты разные
Кроме РНПЦ «Мать и дитя» в оказании хирургической помощи пациенткам с врастанием плаценты участвуют еще 2 крупных медучреждения республики. Долгое время центр сотрудничает с Минским НПЦ хирургии, трансплантологии и гематологии, на базе которого и в настоящее время выполняется эмболизация маточных артерий. А с декабря 2020 года начали взаимодействовать еще и с РНПЦ «Кардиология», где в условиях рентгеноперационной проводится баллонная окклюзия нисходящего отдела аорты.
— Основная задача — частично или полностью перекрыть маточный кровоток. Ранее для этого у пациенток с врастанием плаценты применялись 2 методики — баллонная окклюзия подвздошных артерий и эмболизация маточных артерий. Однако на уровне нашего центра было высказано предложение о более радикальном решении этой проблемы. Не все питающие матку артерии отходят от подвздошных. К примеру, яичниковая артерия отходит от аорты. Плюс при частичном перекрытии маточного кровотока возникает венозный возврат, — рассказал заведующий рентгеноперационной № 2 РНПЦ «Кардиология» Олег Полонецкий.
— Мы предложили проводить окклюзию аорты на уровне дистального сегмента почечных артерий. С точки зрения рентгенэндоваскулярной хирургии у данной методики есть свои риски, которые мы обсуждали с коллегами из РНПЦ «Мать и дитя». Прежде всего это тромбообразование на перекрытой аорте. Но, обозначив подходы к профилактике, в том числе устанавливая баллон максимально высоко к почечным артериям и используя небольшие дозы гепарина, мы рискнули и получили хорошие отзывы от акушеров-гинекологов.
К слову, инструментарий для проведения таких операций давно имелся в арсенале специалистов РНПЦ «Кардиология». На протяжении многих лет здесь проводится стентирование аорты. Для улучшения оппозиции стентов к стенке сосуда в комплекте с ними идут баллоны, соответствующие диаметру аорты. Но у кардиологических пациентов они не всегда используются. Зато их применение показало эффективность у пациенток с врастанием плаценты.
Операция длится от 4 часов и более. Сначала выполняется пункция бедренной артерии под спинальной анестезией. Затем под общим наркозом пациентке проводится кесарево сечение. А после извлечения ребенка хирурги выполняют ревизию матки. По готовности рентгенэндоваскулярные хирурги раздувают баллон и останавливают кровоток. Причем окклюзия не должна превышать 20 минут. Как показала практика, уточнил Олег Полонецкий, этого времени достаточно для основного этапа операции.
Совместный подход к родоразрешению пациенток с врастанием плаценты позволяет значительно снизить кровопотерю. А ее объем, согласно протоколу оказания помощи в акушерстве, имеет большое значение для решения вопроса о необходимости удаления матки. Практически во всех случаях родоразрешения с применением ангиографических методик кровопотеря не превышает 1 500 мл.
— Вопрос о возможности проведения органосохраняющей операции решается интраоперационным консилиумом врачей-акушеров-гинекологов, — отметила Елена Гошкевич. — Нужно понимать, что мы работаем с молодыми пациентками. И пусть в дальнейшем они не собираются рожать детей, сохранение матки для них психологически важно. Так, с начала 2021 года совместно со специалистами РНПЦ «Кардиология» мы прооперировали 8 пациенток, из них шести выполнили органосохраняющие вмешательства (метропластику).
Елена Гошкевич также подчеркнула, что такие операции очень трудоемкие и требуют участия многих специалистов. Задействованы акушерская бригада, детская реанимационная бригада, рентгенэндоваскулярный хирург, средний медперсонал и, как правило, 2 анестезиолога-реаниматолога. Кроме того, в случаях патологических изменений со стороны мочевыводящей системы подключаются урологи.
Использование мультидисциплинарного подхода требует наличия протоколов лечения данной группы пациенток, где бы отражались все этапы оказания помощи и зоны ответственности каждого из участников данной бригады, для получения максимального эффекта от лечения, считает заместитель директора по хирургической помощи РНПЦ «Кардиология» Сергей Спиридонов.
Географический центр помощи
После операции пациентка в течение суток находится в реанимации РНПЦ «Кардиология». Ребенка же сразу доставляют в детскую реанимацию РНПЦ «Мать и дитя», поскольку он однозначно появляется на свет недоношенным. Однако некоторые практически сразу переводятся в педиатрическое отделение.
В настоящее время разработан и используется алгоритм амбулаторного наблюдения за пациентками после оперативного родоразрешения по поводу врастания плаценты, поскольку в этой группе пациенток имеются риски возникновения отдаленных осложнений со стороны мочевыделительной системы.
Недавно Минздрав утвердил инструкции по диагностике врастания плаценты и по оказанию помощи таким пациенткам. Разрабатывали эти инструкции 3 медучреждения: РПНЦ «Мать и дитя», РНПЦ «Кардиология» и Минский НПЦ хирургии, трансплантологии и гематологии.
— В дальнейшем на их основании планируем подготовить клинический протокол. Хотелось бы, чтобы он был внедрен в регионах и специалисты на местах могли оказывать помощь пациенткам с врастанием плаценты в тех случаях, например, когда невозможна транспортировка в наш центр. Но все же мы понимаем, что для этого необходим навык, который вырабатывается на практике. Поэтому основной объем медпомощи должен концентрироваться в Минске. И особенно если речь идет об акушерстве, когда в твоих руках находятся сразу две жизни, — заключила Елена Гошкевич.






