Публикации в СМИ
Повреждения капсульно-связочного аппарата суставов
К повреждениям капсульно-связочного аппарата суставов относят растяжения, частичные и полные разрывы.
Причины — травмы, при которых происходит временное расхождение суставных поверхностей за пределы сустава, растяжение и возвращение в исходное положение связок.
Клиническая картина • Боль в области сустава, усиливающаяся при движении • Область сустава увеличена в объёме (кровоизлияние, отёк) • Нарушение функции.
Лечение • Покой — кратковременная иммобилизация гипсовой лонгетой или мягкой фиксирующей повязкой • Холод — в первые сутки, затем — тепло, УВЧ, фонофорез с гидрокортизоном, ЛФК, массаж • Новокаиновые блокады для снятия боли • При повреждениях связок суставов с нарушением их целости — иммобилизация гипсовой лонгетой в положении гиперкоррекции на 4–6 нед • При неэффективности консервативного лечения — хирургическое восстановление целостности связок.
МКБ-10 • T03 Вывихи, растяжения и повреждения капсульно-связочного аппарата суставов, захватывающие несколько областей тела • T09.2 Вывих, растяжение и повреждение капсульно-связочного аппарата суставов на неуточнённом уровне туловища • T14.3 Вывих, растяжение и повреждение капсульно-связочного аппарата сустава неуточнённой области тела • T11.2 Вывих, растяжение, деформация неуточнённых сустава и связки верхней конечности на неуточнённом уровне • T13.2 Вывих, растяжение и повреждение капсульно-связочного аппарата неуточнённого сустава нижней конечности на неуточнённом уровне
Код вставки на сайт
Повреждения капсульно-связочного аппарата суставов
К повреждениям капсульно-связочного аппарата суставов относят растяжения, частичные и полные разрывы.
Причины — травмы, при которых происходит временное расхождение суставных поверхностей за пределы сустава, растяжение и возвращение в исходное положение связок.
Клиническая картина • Боль в области сустава, усиливающаяся при движении • Область сустава увеличена в объёме (кровоизлияние, отёк) • Нарушение функции.
Лечение • Покой — кратковременная иммобилизация гипсовой лонгетой или мягкой фиксирующей повязкой • Холод — в первые сутки, затем — тепло, УВЧ, фонофорез с гидрокортизоном, ЛФК, массаж • Новокаиновые блокады для снятия боли • При повреждениях связок суставов с нарушением их целости — иммобилизация гипсовой лонгетой в положении гиперкоррекции на 4–6 нед • При неэффективности консервативного лечения — хирургическое восстановление целостности связок.
МКБ-10 • T03 Вывихи, растяжения и повреждения капсульно-связочного аппарата суставов, захватывающие несколько областей тела • T09.2 Вывих, растяжение и повреждение капсульно-связочного аппарата суставов на неуточнённом уровне туловища • T14.3 Вывих, растяжение и повреждение капсульно-связочного аппарата сустава неуточнённой области тела • T11.2 Вывих, растяжение, деформация неуточнённых сустава и связки верхней конечности на неуточнённом уровне • T13.2 Вывих, растяжение и повреждение капсульно-связочного аппарата неуточнённого сустава нижней конечности на неуточнённом уровне
Повреждение передней и задней крестообразной связки: что предлагает современная медицина?
Анатомия коленного сустава крайне сложна. Это самый крупный сустав тела, специфичный по своему строению и испытывающий ежедневные большие нагрузки. Для обеспечения нормальной устойчивой походки и безболезненных нагрузок необходимо соблюдение множества факторов. Один из них — нормальная, полноценная работа связочного аппарата коленного сустава.
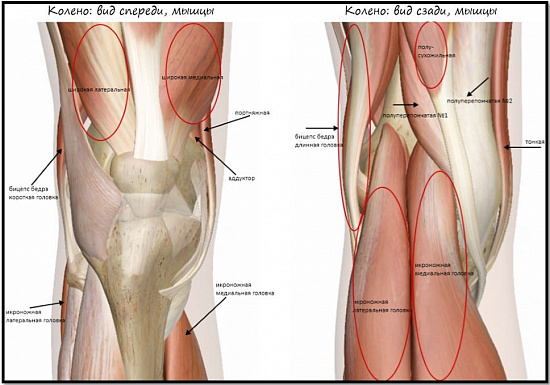
Стабилизирующий аппарат коленного сустава
За стабильность коленного сустава отвечает множество структур, которые можно разделить на активные и пассивные стабилизаторы.
Активные — это мощный мышечно-сухожильный каркас, окружающий коленный сустав, – мышцы бедра и голени.
К пассивным стабилизаторам относится сложная система связочного аппарата коленного сустава.
Связочный аппарат колена представлен нескольким компонентами:
Почему возникает повреждение передней крестообразной связки и как с этим справиться?
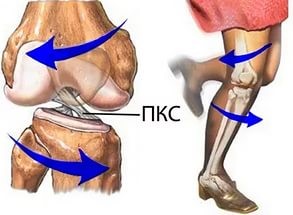
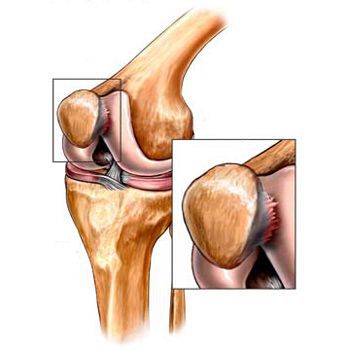
Передняя крестообразная связка (ПКС) – сухожильный тяж, растянувшийся в косом направлении от внутренней поверхности наружного мыщелка бедренной кости к межмыщелковому возвышению большеберцовой кости. Передняя крестообразная связка ответственна за ограничение переднего смещения голени относительно бедра.
По данным мировой статистики, повреждение передней крестообразной связки составляет до 46-50% во всей структуре повреждений связочного аппарата коленного сустава.
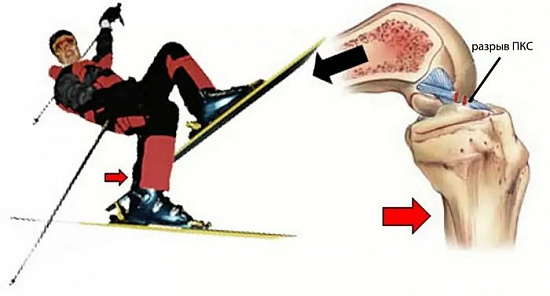
Чаще всего повреждение возникает в результате спортивной травмы, приводящей к форсированной ротации бедра относительно голени. Наиболее подвержены подобным травмам молодые пациенты, занимающиеся игровыми видами спорта: футболом, хоккеем, волейболом, баскетболом и т.д.
Вторая наиболее часто встречающаяся причина — падение на горнолыжном склоне.
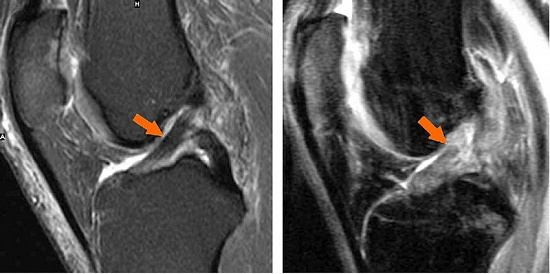
В первые сутки после травмы диагноз «повреждение ПКС» ставится на основании:
Лечение в остром периоде – преимущественно консервативное. Иммобилизация коленного сустава производится с целью заживления сопутствующих повреждений капсулы, боковых связок, уменьшения болевого синдрома и явлений синовита.
Анатомические особенности строения передней крестообразной связки не способствуют самостоятельному заживлению. Иными словами, разрыв передней крестообразной связки самостоятельно уже не срастется.
Консервативное (безоперационное) лечение разрыва редко бывает эффективным и приводит к множеству негативных последствий:
Наиболее предпочтительный вариант лечения передней крестообразной связки — оперативное вмешательство. Проводить его целесообразно через несколько недель после получения травмы и стихания острого периода.
Прямые показания к выполнению операции на передней крестообразной связке:
Операция по восстановлению передней крестообразной связки выполняется с помощью артроскопического оборудования.
Повреждение задней крестообразной связки: чем отличается и что можно предпринять для лечения
Задняя крестообразная связка (ЗКС) – мощный сухожильный тяж, тянущийся от наружной поверхности внутреннего мыщелка бедренной кости к заднему межмыщелковому пространству большеберцовой кости. Его основная функция – ограничение смещения голени кзади относительно бедра.
Повреждения задней крестообразной связки встречаются приблизительно в 10 раз реже, чем повреждения передней, и чаще всего являются следствием высокоэнергетической травмы (например, ДТП).
Возникающая при разрыве задней крестообразной связки нестабильность приводит к перенапряжению всех анатомических структур коленного сустава, нарушению биомеханики и конгруэнтности суставных поверхностей. Это в свою очередь ведет к развитию хронических дегенеративно-дистрофических процессов с вовлечением первоначально неизмененных элементов сустава с достаточно быстрым исходом в артроз, который приводит к ограничению физической активности и снижению качества жизни пациента.
Диагностика повреждения аналогична диагностике передней крестообразной связки:
В настоящее время для пациентов, имеющих разрыв задней крестообразной связки, хирургическая тактика лечения является общепринятой.
Оперативное лечение выполняется также с помощью артроскопической техники, но считается более трудоемким и выполняется далеко не всеми специалистами по артроскопической хирургии.
Реабилитация после пластики задней крестообразной связки проходит несколько дольше и требует более плавного перехода к физическим и спортивным нагрузкам.
Примерно в половине случаев разрыв крестообразной связки данного типа сочетается с повреждением других связок – возникают так называемые мультилигаментарные повреждения. Эта ситуация приводит к выраженной нестабильности, грубому нарушению биомеханики и значительно отражается на физической активности пациента.
Возникновение в этом случае мультинаправленной нестабильности коленного сустава требует скорейшего оперативного вмешательства, направленного на восстановление утерянных компонентов связочного аппарата коленного сустава и стабилизации сустава.
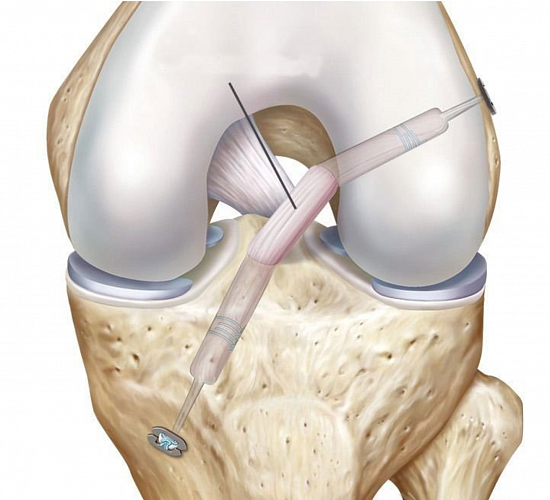
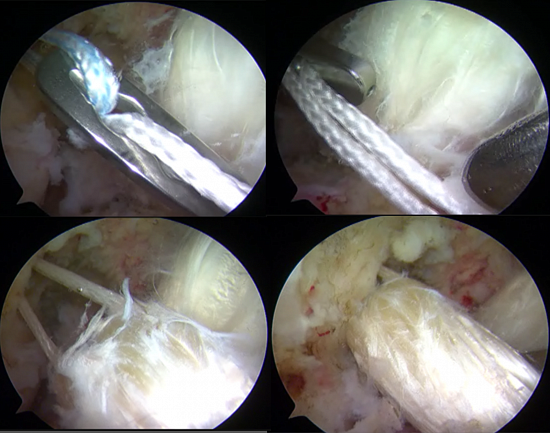
Артроскопическая пластика: основные этапы оперативного лечения ПКС и ЗКС
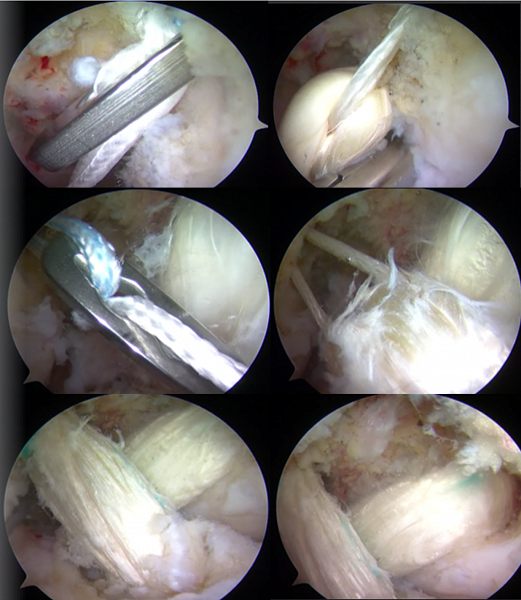
Артроскопия — малотравматичная техника оперативного вмешательства, позволяющая осуществить большинство хирургических манипуляций в коленном суставе через несколько проколов под контролем видеокамеры.
Первым этапом во время операции проводится визуальный осмотр всех отделов сустава, при необходимости выполняется резекция (удаление поврежденной части) менисков (по показаниям – шов мениска), с помощью специального инструментария устраняются поврежденные участки хряща.
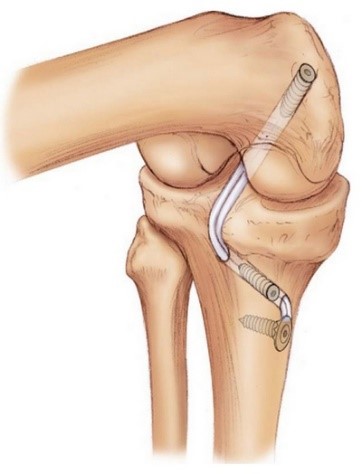
На втором этапе из сустава удаляется культя поврежденной крестообразной связки и ее разорванные волокна. Формируются сквозные костные каналы для проведения через них сухожилий, максимально точно повторяющих анатомию утраченной связки. В качестве пластического материала чаще используются забранные из подколенной области сухожилия полусухожильной и нежной мышц.
Послеоперационный период, независимо от выбора фиксирующих трансплантат фиксаторов (титановые, пластиковые, биорезорбируемые), требует разгрузки сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы по данным МРТ исследований занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопической пластики:
Что такое артроз коленных суставов (гонартроз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., травматолога со стажем в 8 лет.
Определение болезни. Причины заболевания
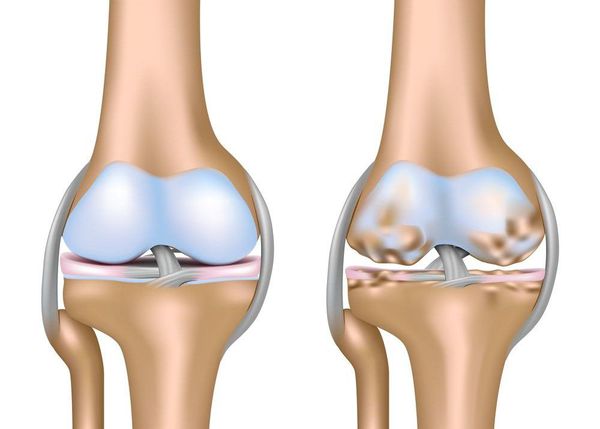
Артроз коленного сустава (гонартроз) — это прогрессирующее хроническое заболевание коленных суставов с повреждением, истончением и разрушением его хрящевой части (суставные поверхности бедренной и большеберцовой костей), а также поражением субхондральной кости. [2] [5] [16] Доказано исследованиями (артроскопия и МРТ), что помимо поражения суставного хряща в процесс вовлекаются мениски и синовиальная оболочка. Гонартроз — одна из самых распространенных ортопедических патологий. [4] [6] [9] [22] Существуют его синонимы — остеоартроз (ОА), деформирующий артроз. Заболевание является важной социально-экономической проблемой, так как широко распространено и значительно ухудшает качество жизни больных из-за постоянного болевого синдрома и, кроме того, становится причиной высокой инвалидизации. [15] [27]
До середины восьмидесятых годов прошлого века не было унифицированного определения заболевания. Только к 1995 году комитетом по остеоартрозу Американского колледжа ревматологии заболевание было охарактеризовано как результат действия механического и биологического факторов, приводящих к дисбалансу между процессами деградации и синтеза внеклеточного матрикса суставного хряща. [11] [19] В итоге происходит его разволокнение и дегенерация, образуются трещины, остеосклероз и уплотнение кортикального слоя субхондральной кости, растут остеофиты и формируются субхондральные кисты. [12] [29]
Почему возникает артроз коленного сустава
К факторам риска артроза относятся:
Симптомы артроза коленных суставов
Артроз коленного сустава характеризуется:
Болевые ощущения
При прогрессировании болезни болевые ощущения приобретают более интенсивный характер, появляясь уже при незначительных нагрузках и длительной ходьбе. Локализуются по передне-внутренней поверхности сустава. [22] Продолжительный отдых обычно способствует исчезновению боли.
Ограничение подвижности коленного сустава и характерный хруст
При артрозе может уменьшаться объём суставных движений, появляться хруст, и при максимальном сгибании ноги появляется резкая боль.
Деформация коленного сустава
Конфигурация сустава изменяется, он как будто расширяется.
Синовит
Синовит коленного сустава — это воспаление оболочки внутренней полости сустава. Заболевание проявляется в виде отёка колена, покраснения кожного покрова, ограниченной подвижности сустава. С развитием артроза синовиты беспокоят чаще, более длительно протекают и с большим количеством жидкости.
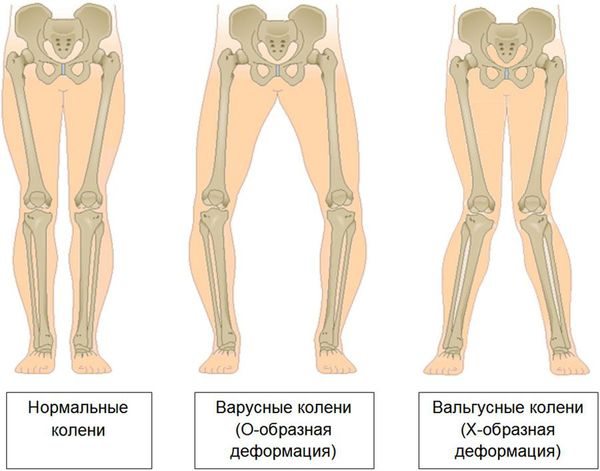
Последняя стадия гонартроза отличается тем, что боли приобретают практически постоянный характер, вызывая беспокойство уже не только во время ходьбы, но и в покое, и даже ночью, [10] [18] когда больным приходится искать удобное положение для сна. Движения более ограничены: трудно сгибать и разгибать ногу до конца. Сустав деформируется и увеличивается в объеме. Нередко наблюдается возникновение вальгусной (Х-образная) или варусной (О-образная) деформации ног. [8] [24] Походка становится неустойчивой, переваливающейся. В тяжелых случаях необходима трость или костыли.
По данным исследователей, у 76% пожилых людей, предъявляющих жалобы на боль в коленях, на рентгенограммах обнаруживается гонартроз. [2] [7] [17] По статистике, чаще заболеванием страдают женщины, что связано с гормональной перестройкой после 45 лет. [12] [19]
Патогенез артроза коленных суставов
Выделяют первичный и вторичный остеоартроз. [8] [15] [20]
Первичный артроз коленного сустава
Вторичный артроз коленного сустава
При артрозе (остеоартрозе) кроме прогрессивного разрушения хряща, потери его эластичности и амортизирующих свойств, в процесс постепенно вовлекаются кости. [7] [29] Под нагрузкой возникают заострения по краям (экзостозы), которые по ошибке считают «отложениями солей» — при классическом артрозе никакого отложения солей не происходит. Прогрессируя, артроз продолжает «съедать» хрящ. Затем деформируется кость, там происходит образование кист, поражаются все структуры сустава, и нога искривляется. [11] [17]
Помимо внутреннего или наружного отдела колена артроз может поражать и поверхности между надколенником и межмыщелковой бороздой бедренной кости. Такой вариант называется пателло-феморальный артроз. [16]
Его причиной, как правило, становится подвывих, перелом или латерализация надколенника.
Классификация и стадии развития артроза коленных суставов
Независимо от причины возникновения выделяют три стадии заболевания гонартроза, или деформирующего артроза коленного сустава.
Гонартроз, I стадия
Первая стадия заболевания характеризуется первичными изменениями в гиалиновом хряще. [12] [18] Костные структуры не затрагиваются. Во внутрикостных сосудах и капиллярах нарушается кровоснабжение. Становится сухой поверхность хряща, и он утрачивает свою гладкость. Если заболевание сопровождается постоянным напряженным синовитом, то развивается киста Бейкера (грыжевое выпячивание капсулы сустава подколенной области). [15] После значительной нагрузки на сустав возникают тупые боли. Возможна небольшая отечность, которая проходит после отдыха. Деформации нет.
Гонартроз, II стадия
На второй стадии хрящевая прослойка резко истончается, а местами и вовсе отсутствует. [22] Появляются остеофиты по краям суставных поверхностей. Изменяются качественные и количественные характеристики синовиальной жидкости сустава — она становится гуще, более вязкой, что приводит к ухудшению питающих и смазывающих свойств. [14] [16] Боли более продолжительные и интенсивные, часто при движении появляется хруст. Отмечается незначительное или умеренное ограничение движений и небольшая деформация сустава. Прием анальгетиков помогает снять болевой синдром.
Гонартроз, III стадия
Отсутствие хряща на большинстве поражённых участков, выраженный склероз (уплотнение) кости, множество остеофитов и резкое сужение или отсутствие суставной щели. [8] [15] Боли практически постоянные, походка нарушена. Подвижность резко ограничена, заметна деформация сустава. Препараты НПВС, физиопроцедуры и другие стандартные методы лечения артроза коленного сустава неэффективны. [11]
Виды гонартроза
В зависимости от количества поражённых суставов выделяют односторонний и двусторонний гонартроз.
Осложнения артроза коленных суставов
Наиболее частым осложнением II и III стадии является тендовагинит приводящей группы мышц бедра. [22] [24] Это проявляется болью по внутренней поверхности сустава, которая усиливается при движении. Причиной является мышечный дисбаланс и деформация. При длительном снижении объема движений развивается контрактура. [11] [14] Кроме того, нередко возникает синовит.
Последствия запущенного гонартроза
Гонартроз затрагивает весь опорно-двигательный аппарат, нарушая биомеханику позвоночного столба и других крупных суставов нижних конечностей. Это может привести к грыже межпозвоночных дисков и артритам прочих суставов. [16] Перегружается второй коленный сустав (если заболевание одностороннее), так как пациент щадит больную ногу, перенося вес на другую, здоровую.
Диагностика артроза коленных суставов
Инструментальная диагностика артроза коленного сустава
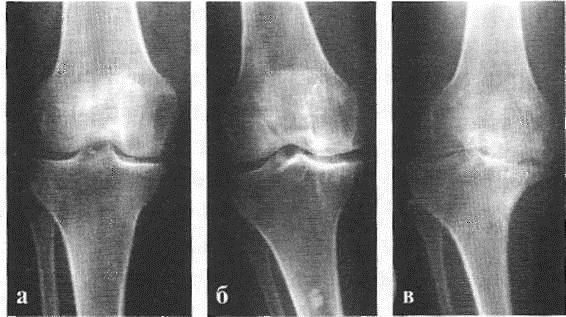
В подавляющем большинстве случаев достаточно осмотра и рентгенограммы коленного сустава в двух проекциях (прямой и боковой). [2] [19] Клинические данные и снимки позволяют определить стадию заболевания.
На ранних стадиях заболевания, при незначительных изменениях в костной ткани, рентгенологическое обследование не настолько ценно. [5] [8] На этом этапе гонартроз возможно диагностировать благодаря артроскопии. [5] [8] Точность метода очень высока, останавливать может только его инвазивный характер и цена.
УЗИ не позволяет произвести четкую визуализацию изменений суставного хряща и внутрисуставных структур. [15] С помощью МРТ можно с 85% точностью выявить изменения костных, хрящевых и мягкотканых структур сустава, а также субхондральной кости. [15] С помощью сцинтиграфии можно оценить метаболическую активность периартикулярной костной ткани.
Лабораторная диагностика артроза коленного сустава
Повышенное содержание фосфора и кальция в дегидратированной синовиальной жидкости является свидетельством деструкции костно-хрящевой ткани сустава и накопления продуктов деградации. Также исследуют кровь — общий анализ и скорость оседания эритроцитов (СОЭ); определяют уровень фибриногена, мочевины и других биохимических показателей крови и мочи. [16]
Можно ли полностью вылечить деформирующий артроз коленного сустава
Гонартроз вылечить полностью можно только на самой ранней стадии заболевания.
Какой врач лечит деформирующий артроз коленного сустава
Устанавливает диагноз и назначает лечение травматолог-ортопед или ревматолог.
Лечение артроза коленных суставов
Консервативное — противовоспалительные препараты, обезболивающие, миорелаксанты, сосудистые, хондропротекторы, компрессы, кинезотейпирование, лечебная физкультура, физиолечение, ортезы.
Малоинвазивное — параартикулярные блокады (новокаин + лекарственный препарат снимают боль и воспаление), введение искусственной смазки в сам сустав, плазмолифтинг.
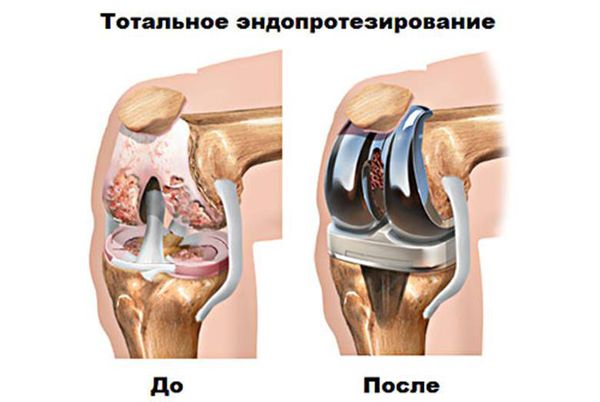
Хирургическое — артроскопия (малотравматичный метод лечения внутрисуставных патологий и удаления поврежденных структур), эндопротезирование.
Медикаментозное лечение (препараты для лечения артроза коленного сустава)
Консервативные методы наиболее эффективны на начальной стадии заболевания. [9] [16] Они способствуют уменьшению болей и временному замедлению разрушения хряща. При II стадии необходимы более действенные методы. [8] [23] Введение в полость сустава препаратов гиалуроновой кислоты используется для уменьшения трения и травматизации хряща. Однозначных данных за восстановление хряща нет, но для смазывания поверхностей подходит хорошо. “PRP-терапия” (плазмолифтинг) — введение в коленный сустав обогащенной тромбоцитами плазмы, которую получают из собственной крови пациента путем центрифугирования. [4] [13] [18] Она питает хрящ и способствует его восстановлению, так как в тромбоцитах аутоплазмы содержатся многочисленные факторы роста и цитокины, которые способствуют регенерации поврежденных тканей.
Хирургическое лечение и эндопротезирование
Эндопротезирование — распространённый и эффективный хирургический метод лечения тяжелого гонартроза, [16] [24] [25] который позволяет сохранить подвижность конечности и возможность ведения полноценной жизни впоследствии. Это высокотехнологичная операция длительностью примерно полтора часа. В послеоперационном периоде необходима длительная реабилитация и разработка сустава. [16] [18] Через 25-30 лет, когда искусственный сустав изнашивается, нужно снова производить его замену.
Физиотерапия и кинезитерапия
Методы физиотерапии и кинезитерапии для лечения артроза коленного сустава малоэффективны.
Диетотерапия
Диета нужна только для поддержания нормального веса, ограничений на употребление определённых продуктов при гонартрозе нет.
Помогает ли блокада при гонартрозе
При артрозе коленного сустава применяется параартикулярная блокада — инъекция препарата в мягкие ткани вокруг сустава. При проведении процедуры определяется область воспаления и болевые точки возле сустава, кожа обрабатывается спиртом и в эту область вводится гидрокортизон с анестетиком.
Лечебная гимнастика при артрозе
Лечебная гимнастика полезна и для пациентов, страдающих гонартрозом, и для профилактики этого заболевания. Эффективные упражнения:
Прогноз. Профилактика
Нужно понимать, что если артроз начал развиваться, то его нужно сразу начинать лечить. [6] [18] [22] Если вы относитесь к группе риска данного заболевания, можно отсрочить начало, для этого рекомендуется:
Перед началом лечебной гимнастики обязательно нужно проконсультироваться с врачом. Упражнения выполняются в медленном темпе. При возникновении боли или дискомфорта во время гимнастики занятия нужно прекратить.
Необходимо использовать только эффективные препараты. Малоэффективны растирки, компрессы и другие народные методы, которые не действуют на причину заболевания, а лишь помогают отвлечься от боли. Избегать травм и перегрузок — прыгать, носить тяжести, подолгу стоять или сидеть в неудобной позе. [2] [20] [21] Это ускоряет прогрессирование болезни.
Также необходимо вовремя диагностировать и лечить ревматоидный артрит, подагру и системные заболевания.
Какие факторы влияют на долгосрочный прогноз артроза коленного сустава
Прогноз зависит от стадии, в которой пациент обратился к врачу, и правильно проводимой терапии. [23] Чем раньше начать грамотное лечение, тем выше шансы избежать операции.
Виды травм коленного сустава и особенности их лечения
Одна из наиболее частых видов травм – это повреждение коленного сустава. В группе риска находятся профессиональные спортсмены, а также люди, ведущие активный образ жизни, в том числе футболисты, занимающиеся велоспортом, горными лыжами, сноубордисты и т.д. Однако довольно часто травмируются и те, кто далек от спорта – после автомобильной аварии, при неудачном падении, резкой нагрузке на коленный сустав. Если речь идет о легком ушибе, нужно наложить охлаждающий компресс, воспользоваться специальной мазью и на некоторое время снизить физическую нагрузку. Если же имеет место травма более тяжелого характера, важно своевременно обратиться к врачу-травматологу – в некоторых случаях не обойтись и без хирургического вмешательства, реабилитации и физиотерапевтических мероприятий.
Факторы риска
Конечно, от травмы коленного сустава никто не застрахован, но есть определенные факторы, которые могут повысить вероятность ее возникновения:
Основные виды травм коленного сустава
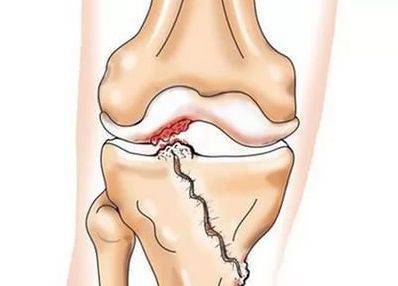
Повреждения передней крестообразной связки (ПКС)
ПКС обеспечивает колену динамическую устойчивость, она фиксирует голень и не дает ей перемещаться внутрь и вперед. По сути, ПКС является основным стабилизатором колена, и если она повреждена, то нормальная работа конечности попросту невозможна. Травма ПКС весьма распространенная – она может произойти как в ходе спортивных мероприятий, так и в быту, при падении с велосипеда и т.д. В большинстве случаев она вызывается внезапным торможением, остановкой при ходьбе или беге, часто встречается при авариях и в контактном спорте.
Нарушения работы задней крестообразной связки (ЗКС)
Встречается гораздо реже. Задача ЗКС состоит в удержании голени от смещения назад. Как правило, если имеет место разрыв ЗКС, речь идет о серьезной и тяжелой травме. Разрыв ЗКС происходит только под очень сильным физическим воздействием – к примеру, при мощнейшем ударе по ноге во время спортивного состязания, либо при ударе бампером автомобиля.
Травмы менисков
Перелом надколенника
Бывает закрытого и открытого типа, случается одинаково часто как у мужчин, так и у женщин, в пожилом и молодом возрасте. Это внутрисуставное нарушение, происходящее в большинстве случаев в результате удара по надколеннику, при быстром сокращении четырехглавой мышцы, либо при сочетании этих двух процессов. Перелом может быть поперечным, нижнего полюса или вертикальным (последний встречается крайне редко, иногда его даже не диагностируют).
Ушибы
Это нарушение мягких тканей, при котором целостность анатомических структур сохраняется, однако внутрисуставные элементы могут пострадать (иногда из-за ушиба развивается гемартроз или синовит).
Вывихи коленного сустава
Составляет около двух процентов от всех травм, в группе риска находятся профессиональные спортсмены, а также те, кто ведет сидячий образ жизни. Происходят вывихи в результате удара или резкого движения.
Принято выделять первичные и вторичные травмы. После первичной крайне важно правильно осуществить лечение и восстановление. Именно застарелые, недолеченные повреждения в итоге приводят к возникновению вторичной травмы, а также развитию других патологий.
Общая симптоматика травм
В зависимости от разновидности повреждения оно может сопровождаться различными симптомами. Наиболее часто встречаются следующие:
Диагностика травм коленного сустава
Первое, что осуществляет доктор – это сбор анамнеза. Врач тщательно собирает информацию о том, каким образом произошло травмирование, есть ли у пациента какие-либо патологии, какой образ жизни он ведет. Кроме клинической оценки могут потребоваться такие мероприятия, как рентгенография, лабораторные исследования, магнитно-резонансная томография, компьютерная томография. Путем обследования можно выявить локализацию – разрыв сухожилия четырехглавой мышцы (тогда надколенник смещен в нижнюю сторону), разрыв связки надколенника (в этом случае он перемещен в верхнюю часть), поперечный перелом (путем пальпации можно ощутить границы между разными фрагментами кости). Выявлению проблемы может мешать сильновыраженная отечность. Если отек очень большой, без КТ или МРТ не обойтись. Кроме того, оценивается возможность разгибания сустава. Рентген позволяет выявить смещение, но иногда он показывает, что все нормально даже при наличии серьезного повреждения.
Консервативное лечение травм
Если речь идет о легкой травме, прибегают к консервативным методам лечения. Прежде всего, это:
Какие именно лекарственные препараты будут выписаны, какие физиотерапевтические процедуры использованы, определит врач – он назначит лечение в зависимости от тяжести травмы, от особенностей организма конкретного пациента.
Операция на коленном суставе
Если речь идет о разрыве мениска или ПКС, то без операции не обойтись. Сегодня мало кто прибегает к открытой хирургии, наиболее эффективным и безопасным способом лечения является артроскопия коленного сустава. Она позволяет минимально повреждать окружающие ткани, а также дает возможность с точностью диагностировать проблему и сразу же осуществить лечение. При помощи троакара в колене осуществляются два или три отверстия (по необходимости), через один вводятся хирургические инструменты, внутрисуставная полость промывается. В другое отверстия вставляется длинная трубка с камерой на конце – артроскоп. Изображение выводится в высоком разрешении на экран, благодаря чему врач может в режиме реального времени наблюдать за всеми осуществляемыми манипуляциями. Это позволяет проводить операцию максимально качественно и без осложнений.
Один из дополнительных бонусов артроскопии – быстрое восстановление. Начать реабилитацию в большинстве случаев можно уже на третий день. Не требуется проводить много времени в стационаре, а уже через несколько недель пациент получит доступ к выполнению привычных движений и вернется в спорт. Еще один плюс – это отсутствие больших шрамов. От артроскопического вмешательства, так как оно является малоинвазивным, остаются только небольшие следы с боковой части колена.
Реабилитация после операции на коленном суставе
После операции исключительно важно осуществлять реабилитацию, она включает физиотерапию и проведение гимнастики. В частности, используются: