Что такое гиперплазия подвздошной кишки
Более часто встречающаяся лимфоретикулосаркома обычно поражает идеоцекальную область, характеризуется протяженным подслизистым ростом. При эндоскопическом исследовании слизистая оболочка как бы натянута на подслизистые узлы (валики), цвет ее обычный или же она отечна, инфильтрирована, изъязвлена за счет сдавления. При ощупывании биопсийными щипцами или концом эндоскопа отмечается значительная плотность этих образований. При биопсии слизистая оболочка не тянется за щипцами, отрывается от подлежащих слоев.
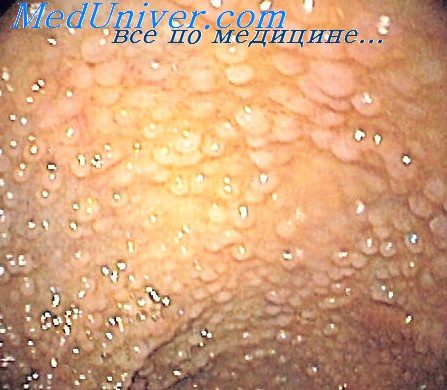
Лимфофолликулярная гиперплазия. Это своеобразное поражение подслизистого аппарата толстой и тонкой кишки. Иногда в процесс могут вовлекаться все органы пищеварительного тракта, а также подкожные лимфатические узлы и лимфатические узлы органов брюшной полости, в первую очередь брыжейки.
Практически у всех детей, которым проводилась илеоскопия, независимо от заболевания толстой кишки обнаружена лимфофолликулярная гиперплазия подвздошной кишки, границы которой иногда не удавалось установить. Это позволяет считать локальную лимфофолликулярную гиперплазию тонкой кишки без сопутствующих изменений слизистой оболочки и стенки кишки одним из вариантов нормы. В тех случаях, когда лимфофолликулярная гиперплазия захватывает значительные участки тонкой кишки и сопровождается выраженными воспалительными изменениями слизистой оболочки или стенки кишки, она может сопровождаться разнообразными клиническими проявлениями (повышение температуры тела, значительное снижение массы тела, кровотечения, гипоальбуминемия и т. д.).
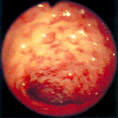
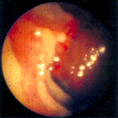
Больной 11 мес был обследован по поводу стойкой анемии, не поддающейся лечению. Реакция кала на скрытую кровь была стойко положительной. Во время колоноилеоскопии выявлена массивная лимфофолликулярная гиперплазия терминального отдела подвздошной кишки. Лимфоидные фолликулы были слиты в группы, поверхность над ними местами эрозирована. Диагноз: лимфофолликулярная гиперплазия подзвдошной кишки, терминальный илеит. Произведена резекция илеоцекального отдела. Диагноз подтвержден. Наблюдается после операции в течение 3 лет. Практически здоров.
Лимфатический аппарат терминального отдела подвздошной кишки является одним из участков иммунной защиты организма, что позволяет провести определенную аналогию с состоянием миндалин у детей.
Гипертрофия лимфоидной ткани может быть следствием острой и хронической респираторной инфекции, глистной инвазии, лямблиоза и т. д., поэтому после полного клинического обследования ребенка лечение должно быть патогенетически обоснованным.
Обычно при эндоскопии находят круглые, с ровными контурами, диаметром 1-3 мм образования, располагающиеся в подслизистом слое и просвечивающие сквозь слизистую оболочку. Просвет кишки обычно не сужен, стенка эластична, сосудистый рисунок не изменен. При биопсии слизистая оболочка подвижна и лимфоидные образования легко смещаются относительно подлежащих слоев. Если наряду с лимфофолликулярной гиперплазией имеются воспалительные изменения слизистой оболочки, а лимфоидные фолликулы представляют собой пакеты или продольные цепочки, деформирующие просвет кишки, покрытые инфильтрированной слизистой оболочкой и плохо смещающиеся относительно подслизистого слоя, то можно предполагать колит или энтерит.
— Вернуться в оглавление раздела «Хирургия»
Что такое гиперплазия подвздошной кишки
Лимфоидная гиперплазия
Дифференциальная диагностика с илеитом Крона и лимфосаркомой иногда может оказаться трудной. Сужение просвета на фоне утолщения и сглаживания складок слизистой оболочки не является проявлением доброкачественной лимфоидной гиперплазии, при которой также отсутствует изъязвление слизистой. Лимфоидная гиперплазия может возникать в сочетании с семейным полипозом толстой кишки [19].
Умение отличить лимфоидную гиперплазию от аденоматоза крайне важно для предотвращения неоправданного оперативного лечения.
Лимфоидная гиперплазия толстой кишки может также возникать у новорожденных и детей [8,15,21]. Мелкие однородные полиповидные поражения определяются на всём протяжении толстой кишки или ограничиваются её сегментом. Очаги поражения относительно однородные, сферической формы, с чёткими контурами, их размер варьирует от 1 до 3 мм в диаметре [21].
При гистологическом исследовании очаги поражения представляют собой выступающие в просвет кишки солитарные лимфоидные фолликулы подслизистого слоя и собственной пластинки слизистой. Они абсолютно доброкачественные.
Рис. 18–9. Лимфоидная гиперплазия. Гранулированная слизистая оболочка содержит гиперпластические лимфоидные фолликулы.
Больные могут страдать от диареи, боли в животе и стула с примесью слизи и крови. С помощью ирригоскопии с двойным контрастированием легко обнаружить множественное мелкоочаговое поражение.
Эндоскопическая картина каждого отдельного очага поражения такова: узелок сферической формы, с гладкой поверхностью, покрытый интактной или гиперемированной слизистой оболочкой (Рис. 18–9). Центральное пуповидное втяжение на поверхности мелкого образования можно обнаружить при ирригоскопии в виде пятнышка бария или непосредственно визуализировать при эндоскопии. Узелки локализуются на фоне интактной слизистой. Диагноз легко поставить на основании получения лимфоидной ткани при биопсии.
Амилоидоз
Амилоид может откладываться в различных частях тела, включая тракт. Поражение ЖКТ может локализоваться в любом месте на протяжении от полости рта до прямой кишки. Поражение толстой кишки отмечено у 44% больных амилоидозом [37].
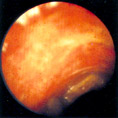
Рис. 18–10 a,b. Эндоскопическая картина при амилоидозе. Вид слизистой напоминает язвенный колит в стадии заживления (отек и легкая гиперемия). Могут определяться небольшие язвы (b).
Эндоскопическая картина в большинстве случаев нормальная, даже если при исследовании биоптатов обнаруживается отложение амилоида. Однако встречаются также случаи с наличием патологических изменений слизистой оболочки.
Иногда наблюдается разрыхление и изъязвление слизистой, которые, как сообщают [16], могут симулировать язвенный колит (Рис. 18–10).
Может наблюдаться утолщение и сглаженность складок слизистой вплоть до полной утраты гаустрации. Могут образовываться зоны сужений и очаги изъязвлений, что необходимо учитывать при проведении дифференциальной диагностики с ишемическим колитом (зоны ишемии) [11].
Гиперплазия аппендикса (K38.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Возраст: преимущественно дети
Признак распространенности: Распространено
Соотношение полов(м/ж): 1.5
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
1. УЗИ. Несмотря на заявленную специфичность и чувствительность, крайне сложно отличить лимфоидную гиперплазию от острого или хронического аппендицита. Однако УЗИ может быть полезным при проведении дифференциальной диагностики с другими заболеваниями, характеризующимися острой или хронической абдоминальной болью.
3. Рентгеноконтрастное исследование. Двойное ретроградное контрастирование кишечника с барием проводится с целью определения проходимости аппендикса. В настоящее время вытеснено УЗИ и КТ.
Гиперплазия
Оглавление
Под гиперплазией понимают изменение строения тканей, сопровождающееся увеличением в них количества составляющих их клеток. При этом в клеточных элементах растет количество внутренних структур. Такое разрастание тканей связано с тенденцией к ускоренному клеточному делению под действием физиологических (естественных) или патологических причин. Оно может привести к увеличению органа или его части в размере, что напоминает доброкачественную опухоль.
Гиперплазия может быть предраковым состоянием. При дальнейшем увеличении количества клеток в них появляются мутации, характерные для опухолевого роста, меняется форма. Поэтому необходимо своевременное распознавание этого процесса и лечение соответствующих заболеваний.
Классификация гиперплазии
Гиперплазии в первую очередь подвергаются клетки, которые и в норме достаточно быстро делятся. Чаще всего они выстилают слизистые оболочки (эндотелий), образуют железы (железистая гиперплазия) или входят в состав иммунной системы (лимфоидная гиперплазия).
В зависимости от распространенности патологического процесса различается очаговая гиперплазия, диффузная, а также подобные клетки могут образовывать ограниченные образования – узлы и полипы.
Примером физиологического процесса служит гиперплазия молочных желез во время беременности и грудного вскармливания. При этом разрастаются клетки, секретирующие молоко. Этот процесс обратимый, впоследствии железистая ткань постепенно сменяется жировой.
При заболевании в начальной стадии под действием патологических стимулов возникает доброкачественная гиперплазия. Она проявляется лишь увеличением количества клеток в ткани без изменения их свойств. В дальнейшем в таких клетках происходят структурные изменения, и процесс приобретает черты предракового. Так возникает, например, атипическая гиперплазия эндометрия.
Причины и признаки гиперплазии
Основные причины гиперплазии:
Гиперплазия считается естественной реакцией организма на воздействие какого-либо стимула, например, гормона. При устранении провоцирующего фактора постепенно исчезают и симптомы гиперплазии. Этим она отличается от неопластических процессов, лежащих в основе рака и доброкачественных опухолей, которые не реагируют на прекращение действия вредного фактора. Однако патологическая гиперплазия может постепенно трансформироваться в неоплазию.
Симптомы и диагностика гиперплазии
Диагноз этого состояния основан на морфологической характеристике тканей, то есть на обнаружении увеличенного количества клеток при исследовании под микроскопом. Для этого используются разные виды биопсии – мазок, соскоб с поверхности эндотелия, пункция, щипковая, браш-биопсия и так далее. При обнаружении патологических изменений ставится предварительный диагноз заболевания и проводится его дальнейшая диагностика – анализы крови на гормоны, УЗИ органов и другие необходимые исследования.
Наиболее часто встречаются такие клинические формы:
Лечение гиперплазии
Эти морфологические изменения тканей могут привести:
Лечение гиперплазии зависит от того, в каком органе она сформировалась и насколько она выражена. Например, при поражении эндометрия необходима консультация гинеколога, а сама терапия включает назначение лекарственных препаратов, выскабливание при кровотечении или другие хирургические методы.
При гиперплазии щитовидной железы может быть достаточно восстановить поступление йода в организм. Если образовавшийся узел слишком крупный и сдавливает трахею, мешает дыханию и глотанию, его удаляют хирургическим путем.
Гиперплазия простаты лечится с помощью лекарственных средств, а при их неэффективности назначается операция – резекция железы.
Определить, как лечить гиперплазию в каждом индивидуальном случае, может только врач. Народные методы в этом случае будут малоэффективны, а отсутствие своевременной помощи может стать причиной злокачественного перерождения гиперплазированных тканей.
Преимущества клиники для всей семьи «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» приглашает на обследование и лечение при гиперпластических процессах любой локализации:
Для записи на прием приглашаем позвонить по телефону, указанному на сайте, или заполнить соответствующую заявку.
Рекомендовано к прочтению:
© Сеть семейных клиник
«Мама Папа Я», 2018
Хронические воспалительные заболевания кишечника
Что принято считать хроническим невоспалительным заболеванием кишечника? Какими методами можно подтвердить диагноз? Какая терапия наиболее эффективна? Рисунок 1. Слизистая кишечника при болезни Крона Хроническим воспалительным забо
Что принято считать хроническим невоспалительным заболеванием кишечника?
Какими методами можно подтвердить диагноз?
Какая терапия наиболее эффективна?
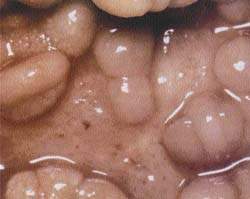 |
| Рисунок 1. Слизистая кишечника при болезни Крона |
Хроническим воспалительным заболеванием кишечника принято считать каждый длительный энтерит — как инфекционной, так и иммуноаллергической этиологии, который ведет к хроническому воспалительному процессу в кишечнике.
Помимо целиакии, эти заболевания включают в себя язвенный ректоколит, болезнь Крона и другие более редкие заболевания: колит при болезни Бехчета, некротизирующий энтероколит у детей младшего возраста. Все эти заболевания характеризуются:
— неизвестной этиологией (кроме целиакии);
— воспалительным характером поражений;
— хроническим течением и возможными рецидивами;
— ассоциацией с другими некишечными заболеваниями;
— хорошей реакцией на кортикостероидную терапию;
— возможностью хирургического разрешения (лечения).
В возникновении данных заболеваний большую роль играют как географический (встречаются чаще в Северной Европе), так и генетический факторы.
Болезнь Крона встречается чаще в западных странах и среди городского населения.
Этиология неизвестна, можно лишь предположить влияние инфекционных заболеваний и питания. Патогенез связан с нарушением ответной иммунной реакции со стороны слизистой кишечника, характер которой недостаточно изучен, известно лишь, что происходит активация Т- и В-лимфоцитов, увеличивается производство цитокинов и комплемента.
Гистопатологические наблюдения позволяют выявить два основных и множество промежуточных типов нарушений при хроническом воспалении кишечника.
Болезнь Крона. Характеризуется четко отграниченными трансмуральными сегментарными поражениями, разделенными между собой внешне неизмененной слизистой. Поражение распространяется на мезентериальные лимфоузлы. Может быть затронут любой участок желудочно-кишечного тракта, но чаще поражается кишечный отдел подвздошной кишки. Типично формирование стенозов, абсцессов и фистул. Характерны отек слизистой, изъязвления, атрофия и утолщение кишечной стенки, гиперплазия лимфоузлов.
Наблюдается гранулематозное поражение. В 60-70% случаев гранулема обнаруживается на хирургическом материале и лишь в 30-40% при биопсии. Гранулема состоит из эпителиоидных и гигантских клеток. Несмотря на тенденцию к некрозу, казеозного некроза не отмечается. Легко формируются язвы и фистулы.
Язвенный ректоколит. Это заболевание ободочной кишки. Начинается с ректального уровня и распространяется вверх. Процесс поверхностный, затрагивает подслизистую, слизистую и редко более глубокие слои. Для острой стадии характерны гиперемия слизистой, отек, легко кровоточащие эрозии и язвы. В промежутках между язвенными поражениями слизистая гипертрофирована, нередко образуются псевдополипы. Описанные поражения могут сочетаться с перианальными трещинами. Гистологически характерно образование крипт и абсцессов, в которых накапливаются лимфоциты, эозинофилы, нейтрофилы, плазматические клетки. Гранулематозная ткань отсутствует.
Варианты вышеописанных двух основных типов хронических воспалительных заболеваний кишечника:
1. Язвенный энтероколит. Некоторыми авторами считается врожденной формой болезни Крона. Поражения затрагивают весь пищеварительный тракт, но преимущественно локализуются в конечной части подвздошной кишки и в начальном участке ободочной кишки.
2. Синдром Бехчета, при котором к кишечным поражениям присоединяются ретинит, слепота, болезненные язвенные и некротические поражения слизистой рта и гениталий.
3. Некротизирующий энтероколит у грудных детей часто приводит к летальному исходу. Клинические проявления болезни приходятся на первую неделю жизни: диарея с примесью крови, признаки перитонита и шок. Характерны множественные язвенные поражения с перфорацией.
Классически хронические заболевания кишечника характеризуются как желудочно-кишечными (диарея, боли в животе, наличие крови в кале), так и общими (температура, потеря веса, задержка физического развития) симптомами.
Болезнь Крона: на фоне анорексии, типичной для этого заболевания, преобладают общие симптомы. Боли в животе напоминают приступы аппендицита. Кровь в кале обнаруживается редко. При осмотре отмечается болезненность в правой подвздошной области, там же иногда пальпируется масса.
Язвенный ректоколит: преобладают кишечные симптомы — тенезмы, диарея с примесью крови. При пальпации живота отмечается болезненность по ходу ободочной кишки.
Стенозы, абсцессы и фистулы, трещины, мегаколон, перфорации с массивным кровотечением, карцинома ободочной кишки, энтеропатия с потерей белка. Характерны такие общие осложнения, как воспаление радужки, сосудистой оболочки глаза, афтозный стоматит, артрит, перихолангит, склерозирующий холангит.
Хроническая диарея с болями в животе, кал с примесью крови позволяют думать о хроническом воспалительном заболевании кишечника.
Для подтверждения диагноза необходимо оценить данные лабораторного анализа: общий анализ крови; сидеремию; трансферинемию; иммуноглобулины; время свертываемости крови; содержание в крови кальция, фосфора, цинка, меди; костный возраст; С-реактивный белок, a1-антитрипсин; анализ кала. Особо важную роль для постановки диагноза приобрела контрастная рентгенография с барием. Широко используется рентгенография с двойным контрастированием, при которой отмечается:
— уменьшение просвета кишечной стенки;
— неоднородность рисунка;
— кистовидные участки.
Наличие этих трех признаков в терминальной части подвздошной кишки образует триаду Bodart, типичную для болезни Крона.
О распространении воспалительного процесса позволяют судить участки, заполненные лейкоцитами, меченными радиоактивным йодом I111. Компьютерная томография незаменима для выявления осложнений (фистул, абсцессов).
Окончательный диагноз ставится на основе биопсии.
Дифференциальный диагноз проводится с
— аллергическим колитом;
— узловой лимфоидной гиперплазией;
— хроническим гранулематозным заболеванием;
— аппендицитом;
— полипозом и лимфомой кишечника;
—болезнью Шенлейна — Геноха.
За последние годы значительно улучшился. Детская смертность практически исчезла (от 15 до 2%).
Большую тенденцию к рецидивам имеет язвенный ректоколит. Наблюдение за детьми заключается в
— контроле за ростом;
— контроле за показателями воспалительного процесса;
— за терапией [10].
Диетотерапия играет важную роль, особенно при болезни Крона, для которой характерна потеря веса и задержка роста [1, 2, 10, 15, 17].
Новый подход к терапии заключается в возможности достигнуть ремиссии с помощью диеты без гормональной терапии [1, 18, 21, 23, 24, 25].
Фармакотерапия основана на применении кортикостероидов [26], сульфасалазина, салазопирина [27, 28, 29], метронидазола [30]. Иммуносупрессоры малоприменимы из-за их токсичности.
Хирургическое лечение возможно при тяжелых осложнениях (мегаколон, стенозы, абсцессы, фистулы) и в случаях задержки роста в пубертатном и препубертатном периодах [13, 14].
Из клинической практики
Поражение печени, хотя и без явных клинических проявлений, встречается довольно часто при хронических заболеваниях кишечника. У взрослых в 70% случаев развивается перихолангит с портальной триадой. У 50% отмечаются жировые изменения печени. 10% приобретают заболевания печени. Цирроз печени развивается у 5%.
Другие, более тяжелые и редкие осложнения — это хронический активный гепатит, склерозирующий холангит и карцинома желчевыводящих путей.
Необходимо отметить, что у детей частым осложнением является хронический активный гепатит, в то время как перихолангит и склерозирующий холангит встречаются очень редко и протекают бессимптомно.
Представляем клинический случай язвенного колита у девочки трех лет. Начальная фаза заболевания протекала бессимптомно. Впоследствии развилась ярко выраженная гепатомегалия.
Девочка была госпитализирована в трехлетнем возрасте. За 8 месяцев до госпитализации отмечались раздражительность, потеря аппетита, непостоянные боли в животе, кал с примесью алой крови. С вышеописанной симптоматикой девочка была госпитализирована. При осмотре отмечалась значительная гепатомегалия (+4 см из-под реберной дуги по правой среднеключичной линии). В анализе крови СОЭ 104 мм в час; общий белок крови 9,9 гр%; альбумин 2,5 гр%; a1-глобулин 0,3; a2-глобулин 1,1; b-глобулин 1,0; g-глобулин 5,0; IgG 4810 мг%; щелочная фосфатаза 1273 МЕ; антитела противоядерные и против гладких мышц отсутствуют.
В период госпитализации девочка жаловалась на частые боли в животе. В кале примесь слизи и алой крови. При анализе слизи кала выявлено множество нейтрофильных лейкоцитов. Эндоскопически выявлен обширный воспалительный процесс по всей ободочной кишке с отеком слизистой. При контакте с инструментом слизистая легко кровоточила.
При множественных биопсиях проводился гистологический анализ, который выявил изрежение железистых протоков с моно- и полинуклеарной инфильтрацией.
Чрескожная печеночная биопсия выявила воспалительные и грануломатозные изменения преимущественно в портобилиарных пространствах. Более того, отмечался воспалительный процесс типа перихолангита и начального холангита в межлобулярных протоках.
Лечение преднизолоном в начальной стадии и далее салазопиридином (SAZP) привело к полной ремиссии кишечной симптоматики. Клиническая ремиссия с полной регрессией гепатомегалии (печень пальпировалась у реберной дуги) была подтверждена гистологически. Нормализовались и лабораторные показатели (IgG 997 мг%).
Известно, что язвенный колит нередко сопровождается непереносимостью белка коровьего молока, поэтому были проведены кожный тест и тест на определение специфичных IgE. IgE были значительно увеличены.
Быстрая клиническая ремиссия была обусловлена двумя факторами: назначением салазопиридина (SAZP) и одновременным исключением из диеты коровьего молока.
Chronic inflammatory bowel diseases
Summary
Chronic inflammatory bowel diseases are commonly believed to present in the form of two diseases with aetiologies of unknown origin, Ulcerative Rectocolitis and Chron’s Disease, which are characterised by important inflammatory events affecting the normal structure of the intestinal wall, with a tendency to relapse.
Both diseases share a variety of common characteristics and are thus considered by many as one single clinical entity.
The common features are the following:
— unknown aetiology
— inflammatory aspect of the lesions
— chronicity of the course of disease, with possible relapses
— association with extra-intestinal symptoms
— good response to corticosteroid therapy
— recourse to surgery (for a limited number of cases).
The aforenamed two paradigmatical pictures constitute the essentials of a spectrum comprising an indefinite number of intermediate pictures, for example Behcet’s Colitis, similar to Ulcerative Colitis but where ulcers can be found in the area of the mouth and the genitals, or Ulcerative Enterocolitis of the infant, thought to be a congenital form of Chron’s Disease.
Both pictures display gastrointestinal symptoms such as diarrhoea, tenesmus and bloody stools, usually prevailing in Ulcerative Colitis, and are accompanied by general symptoms such as fever and weight loss, usually found in Chron’s Disease.
One of the recent and most interesting aspects of Chron’s disease is the possibility to induce remission as well as restoration of the patient’s growth by administration of an elementary diet. The administration of a hypercaloric diet has also proved useful in correcting growth speed and in reducing the need of steroids, which also play an important role in inducing disease remission.
In order to further maintain remission, the administration of salazopirina (sulfosalazina) and corresponding salacylates, as well as of immunosoppressors such as azathioprine and cyclosporins, have proved useful. The administration of metronidazolo is indicated in the case of perineal injuries only. The use of surgery should be limited to complications and, in the presence of failure to thrive, only if the lesions are well delimited.