Некротизирующий энтероколит новорожденных
Некротизирующий энтероколит новорожденных (НЭК) – тяжелое заболевание кишечника, возникающее на фоне перенесенной острой гипоксии, нарушения нормальной колонизации кишечника микрофлорой, приводящее к некрозу и перфорации кишечной стенки, перитониту.
Частота встречаемости 1 — 5 случаев на 1000 живорожденных детей. Чаще всего болеют недоношенные дети и дети с низкой массой тела при рождении.
Факторы приводящие к возникновению НЭК:
Классификация НЭК по Bell (1978) в модификации Walsh and Kliegman (1987):
I стадия – начальных проявления: изменения поведения ребенка (возбудимость или вялость), вздутие живота, отделяемое по желудочному зонду, задержка стула.
I а – скрытая кровь в стуле
I б – явная кровь в стуле
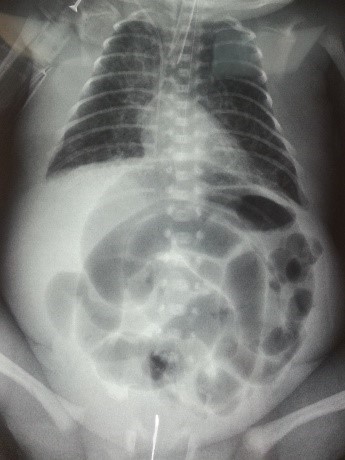
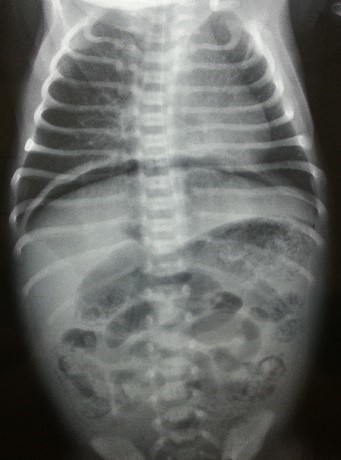
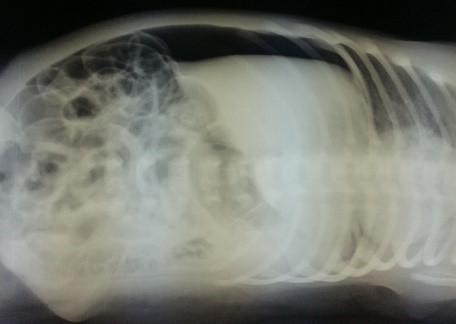
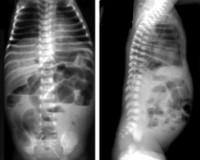
II стадия – разгар заболевания: вялость, гипотония, адинамия, изменение частоты и глубины дыхания, учащенное сердцебиение, нарастание вздутия живота, отсутствие перистальтики кишечника, застойное отделяемое по желудочному зонду, задержка стула или увеличение патологических примесей (слизь, кровь) в стуле. Появляются рентгенологические признаки (пневматоз стенок кишечника), и ультрозвуковые признаки (снижение перистальтики, отек стенки кишки, появление статичной петли кишки).
II а – среднетяжелое течение
II б – тяжелое течение с симптомами системной интоксикации
III а – некроз кишечника без перфорации
III б – перфорация кишечника.
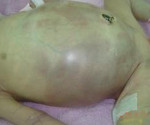
III стадия – развитие осложнений: септическое состояние ребенка, адинамия, тяжелые водно-электролитные нарушения, нарушения микроциркуляции, кровоточивость, склонность к тромбозам, напряжение и вздутие живота, отек и гиперемия передней брюшной стенки, контурирование подкожной венозной сети, отсутствие перистальтики кишечника. При ультразвуковом исследовании наличие свободной жидкости в брюшной полости, газа в портальной системе печени, выявление инфильтрата в брюшной полости, некротизированной пели кишки с обедненным кровотоком. На рентгенограмме неравномерное вздутие петель кишечника, свободный воздух в брюшной полости.
При обратимой стадии НЭК удается вылечить ребенка, не прибегая к оперативному пособию. Ребенок не кормится, устанавливается желудочный зонд, проводится инфузионная терапия, назначаются антибиотики, проводится иммунотерапия, профилактика тромбообразования.
В случае осложненного течения НЭК выполняют оперативное лечение лапароскопию, лапаротомию, резекция пораженного участка кишечника, формирование первичного анастомоза, выведение энтеростомы.
В послеоперационном периоде ребенок требует проведение интенсивной инфузионной и антибактериальной терапии, после восстановления работы кишечника осторожно вводят энтеральное кормление.
Применение современных методик диагностики и лечения НЭК, позволят сократить летальность при данной патологии. К отдаленным осложнениям НЭК относят синдром короткой кишки, стеноз кишки, синдром нарушения всасывания.
На качество жизни детей перенесших НЭК влияет сопутствующая патология, характерная для недоношенных детей: бронхо-легочная дисплазия, хронические заболевания легких, последствия перинатального поражения ЦНС, ретинопатия недоношенных, задержка физического и психомоторного развития.
Некротический энтероколит новорожденных
Некротический энтероколит новорожденных (НЭК) – это неспецифическое заболевание воспалительного характера, которое вызывается инфекционными агентами на фоне повреждения слизистой оболочки кишечника или ее функциональной незрелости. Симптомы включают соматические реакции и абдоминальные проявления. При длительном течении наблюдаются признаки перфорации кишечника и клиника перитонита. Диагностика НЭК сводится к физикальному обследованию, оценке симптомов по шкале Walsh и Kliegman и рентгенографии. Лечение зависит от стадии заболевания, может быть как консервативным, так и хирургическим.
Общие сведения
Некротический энтероколит новорожденных или «болезнь выживших недоношенных» – это гетерогенная патология, которая характеризуется развитием язв и некрозов стенки кишечника с дальнейшей перфорацией. Более 90% больных детей – недоношенные, с массой тела до 1500г. Общая заболеваемость составляет 0,5-3 на 1000 новорожденных. Прогноз, как правило, неясен, т. к. для НЭК характерно резкое ухудшение состояния на фоне мнимого благополучия. Часто требуется хирургическое вмешательство. Летальность в зависимости от формы колеблется от 25 до 55%. Даже после успешного проведения операции показатель смертности составляет свыше 60%. При условии выживания ребенка наблюдается тяжелый период реабилитации, остается высокий риск послеоперационных осложнений.
Причины НЭК новорожденных
Некротический энтероколит новорожденных – полиэтиологическое заболевание. Основными патогенетическими факторами являются гипоксия и ишемия в перинатальном периоде, нерациональное питание новорожденного и заселение кишечника аномальными микроорганизмами. К способствующим факторам относятся преждевременные роды, эклампсия, травмы ЦНС при родах, иммунодефицитные состояния у ребенка, аномалии развития кишечника, отягощенный семейный анамнез.
Классификация НЭК новорожденных
По скорости развития выделяют следующие формы некротического энтероколита новорожденных:
В зависимости от массивности поражения различают следующие варианты НЭК:
Симптомы и осложнения НЭК новорожденных
Некротический энтероколит новорожденных может возникать в первые 24 часа после родов (ранняя форма) или после 1 месяца жизни (поздняя форма), средний возраст детей на момент появления симптомов – 1-2 недели. Все проявления данной патологии можно разделить на 3 группы: соматические, абдоминальные, генерализованные. Первыми, как правило, появляются абдоминальные симптомы, которые почти сразу дополняются соматическими. Генерализованные проявления НЭК отмечаются при прогрессировании заболевания и возникновении перфорации кишечника, что, в зависимости от формы, может происходить через 1-3 дня.
В группу соматических симптомов входят патологические реакции организма на развитие НЭК: приступы апноэ, респираторный дистресс, олигурия, ухудшение микроциркуляции (позитивный симптом «белого пятна»). К абдоминальным признакам НЭК относятся симптомы раздражения брюшной полости и дисфункция ЖКТ: потеря аппетита, метеоризм, рвота желчью и кровью, отсутствие перистальтических шумов, мелена, асцит, покраснение кожи, отечность подкожной жировой клетчатки и резкое напряжение мышц передней брюшной стенки. Нарушения в организме ребенка, возникшие в результате прогрессирования некротического энтероколита новорожденных, объединяют в группу генерализованных проявлений. Сюда входят гипертермия, переходящая в гипотермию, артериальная гипотония, бледность и диффузный цианоз, выраженная вялость и сонливость, ДВС-синдром, дыхательная и сердечно-сосудистая недостаточность.
Большинство осложнений некротического энтероколита новорожденных, как правило, развиваются после проведенного хирургического лечения. Наиболее часто после оперативного вмешательства возникает кишечный свищ, синдром «укороченной кишки», хроническая диарея, демпинг-синдром, обезвоживание, синдром мальабсорбции, стриктура толстого кишечника, абсцесс, задержка физического развития. Также при НЭК могут встречаться патологические состояния, вызванные полным парентеральным питанием: дефицит витамина D (рахит), поражение печени (гепатит) и костей (деминерализация).
Диагностика НЭК новорожденных
Диагностика некротического энтероколита новорожденных включает в себя сбор анамнеза, клиническое, лабораторное и инструментальное обследование. Анамнестические данные могут помочь педиатру и детскому хирургу установить возможную этиологию, проследить за динамикой заболевания. При объективном осмотре выявляются присутствующие на данный момент клинические симптомы – абдоминальные, соматические и генерализованные проявления. Специфических лабораторных тестов для подтверждения НЭК не существует. Информативными являются следующие данные, полученные при проведении лабораторных исследований: лейкоцитоз со сдвигом формулы влево, лейкопения и тромбоцитопения в ОАК, ацидоз и гипоксемия при определении газового состава крови, гиперкалиемия и гипонатриемия в электролитном спектре, диспротеинемия и выявления С-реактивного протеина в белковом спектре, обнаружение крови в кале при пробе Грегерсена. С целью выявления инфекционного возбудителя проводится бактериальный посев, ИФА и ПЦР.
Ведущую роль в диагностике некротического энтероколита новорожденных играют инструментальные методы: рентгенография, УЗИ, КТ и МРТ. Они дают возможность визуализировать отек стенок кишечного тракта, плюс-ткань, наличие воздуха в брюшной полости, в просвете портальной или печеночной вен, а также отсутствие перистальтики на серии последовательных снимков. В педиатрии для подтверждения диагноза «некротический энтероколит новорожденных» и определения стадии заболевания применяется шкала Walsh и Kliegman. При использовании данной шкалы учитываются присутствующие у ребенка соматические симптомы, проявления со стороны желудочно-кишечного тракта и рентгенологические признаки. В зависимости от количества и выраженности проявлений выделяют подозреваемый НЭК (1а и 2а ст.), явный НЭК (2а и 2б ст.), прогрессирующий НЭК (3а и 3б ст.). Это имеет существенное значение при выборе тактики лечения.
Дифференциальная диагностика некротического энтероколита новорожденных проводится с такими патологиями как неонатальный сепсис, пневмония, пневмоперитонеум, кишечная непроходимость различного генеза, аппендицит новорожденного, бактериальный перитонит и спонтанная перфорация кишечника.
Лечение НЭК новорожденных
Тактика лечения некротического энтероколита новорожденных зависит от тяжести состояния ребенка и стадии заболевания. Детям с 1а, 1б и 2а стадиями показана консервативная терапия. С момента постановки диагноза отменяется энтеральное питание и проводится постановка назо- или орогастрального зонда с целью декомпрессии. Ребенок переводится на полное парентеральное питание (TPN) в соответствии с клиническими протоколами. Параллельно назначаются антибактериальные препараты из групп пенициллинов (ампициллин) и аминогликозидов II поколения (гентамицин) в комбинации с медикаментами, действующими на анаэробную микрофлору (метронидазол). При неэффективности выбранной антибиотикотерапии применяют цефалоспорины III-IV поколения (цефтриаксон) в сочетании с аминогликозидами III поколения (амикацин). Таким детям рекомендованы пробиотики и эубиотики для нормализации кишечной микрофлоры. Также проводят СВЧ-терапию, вводят иммуномодуляторы и гамма-глобулины.
Детям с 2б, 3а и 3б стадиями показано хирургическое вмешательство. Объем операции зависит от распространенности поражения кишечника. Как правило, проводится экономная резекция пораженного участка с формированием энтеростомы или колостомы. При локальных формах НЭК возможно наложение анастомоза по типу «конец в конец». После операции назначается инфузионная терапия и медикаментозное лечение, аналогичное более ранним стадиям.
Прогноз и профилактика НЭК новорожденных
Исход НЭК зависит от тяжести общего состояния ребенка и стадии заболевания. Так как данные показатели почти всегда отличаются нестабильностью, прогноз считается сомнительным даже на фоне полноценного лечения. Профилактика некротического энтероколита новорожденных включает в себя антенатальную охрану здоровья плода, рациональное ведение беременности, грудное вскармливание в физиологических объемах. Согласно некоторым исследованиям, риск развития заболевания снижается при использовании эубиотиков, пробиотиков и IgA у детей из группы риска. При высоком риске преждевременных родов применяют глюкокортикостероиды с целью профилактики РДС.
Язвенно-некротический энтероколит (педиатрия)
Общая информация
Краткое описание
Язвенно-некротический энтероколит или некротический энтероколит – неспецифическое воспалительное заболевание, вызываемое инфекционными агентами на фоне незрелости механизмов местной защиты и/или гипоксически-ишемического повреждения слизистой кишечника, склонное к генерализации с развитием системной воспалительной реакции [2,4,10,12].
Некротический энтероколит – тяжелое заболевание периода новорождённости, чаще встречается у недоношенных новорожденных.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II.МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Дифференциальный диагноз
Дифференциальный диагноз [9]
Лечение
Таблица 1 Ориентировочные потребности в жидкости у новорожденных (мл/кг/сутки) [15].

Расчет потребности белков, жиров и углеводов:
• введение углеводов: растворы глюкозы из расчета 6 мл/кг/мин, постепенно увеличивая до 10-12мл /кг/мин. к 6 дню. Мониторинг уровня глюкозы крови проводится ежедневно, в случае повышения уровня сахара снижается концентрация раствора.
• изменении газов крови: гипоксемия (pO2 50мм.рт.ст.), респираторный или смешанный ацидоз;
Некротический энтероколит у новорожденного
Общая информация
Краткое описание
Соотношение кодов МКБ-10 и МКБ-9
| Коды МКБ-10 | Коды МКБ-9 | ||
| Р77 | Некротический энтероколит новорожденного | 45.30 | Локальное иссечение тонкой кишки |
| 45.41 | Иссечение пораженного участка или ткани толстой кишки | ||
| 48.30 | Локальное иссечение или деструкция пораженного участка или ткани прямой кишки | ||
| 44.41 | Ушивание язвы желудка | ||
| 44.42 | Ушивание язвы двенадцатиперстной кишки | ||
| 43.61 | Резекция желудка | ||
| 43.70 | Субтотальная резекция желудка | ||
| 46.991 | Устранение непроходимости кишечника | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: неонатологи, неонатальные хирурги, детские хирурги.
Категория пациентов: новорожденные.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+), результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Стадия | Общие симптомы | Абдоминальные симптомы | Рентгенологическая картина |
| IА (подозрение на НЭК) | Нестабильность температуры, апноэ, брадикардия, вялость. | Незначительное вздутие живота, рвота, скрытая кровь в стуле | Норма или некоторое вздутие петель кишечника |
| IБ (предполагаемый НЭК) | То-же | То-же + примесь ярко- красной крови в стуле | То-же |
| IIА (определенный НЭК, легкая форма, обратимая стадия) | То-же + незначительный метаболический ацидоз и склонность к тромбоцитопении | То-же + парез кишечника, болезненность при пальпации живота | Расширение петель кишечника, множественные уровни жидкости, пневматоз кишечной стенки |
| IIБ (определенный НЭК, среднетяжелая форма, необратимая стадия) | То-же + метаболический ацидоз и тромбоцитопения | То-же + выраженное вздутие и напряжение живота, с (или без) отеком передней брюшной стенки | То-же с (или без) газом в v.porta, с (или без) асцитом |
| IIIА (прогрессирующий НЭК, тяжелая форма) | То-же + смешанный ацидоз, артериальная гипотензия, брадикардия, повторные апноэ, нейтропения, анурия, коагуляционные нарушения | То-же + симптомы перитонита, гиперемия передней брюшной стенки, кровавый стул, парез кишечника, болезненность при пальпации живота | То-же + всегда газ в v.porta и выраженный асцит |
| IIIБ (прогрессирующий НЭК, перфорация) | То-же + декомпенсированный ДВС синдром | Разлитой перитонит, резкое вздутие живота, кровавый стул, парез кишечника, резкая болезненность при пальпации живота | То-же + пневмоперитонеум |
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностика на амбулаторном этапе не проводится, так как НЭК диагностируется после рождения у недоношенных детей во время их нахождения в стационаре, и там же проводится их лечение.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне: клиническая картина варьирует в широких пределах, состояние ребенка может ухудшиться внезапно или же клиническая картина некротического энтероколита может нарастать в течение нескольких дней. Необходимо рассмотреть вероятность развития некротического энтероколита при наличии следующих симптомов и признаков:
Неспецифичные:
· непереносимость кормления;
· вздутие живота;
· наличие «скрытой» крови.
Специфичные:
· вздутие живота, сопровождающееся болезненностью;
· отек передней стенки живота;
· отсутствие или снижение перистальтики;
· аспират из желудка с желчью;
· наличие крови в стуле.
Системные:
· нестабильная температура;
· апное;
· стойкий ацидоз, тромбоцитопения, анемия, нейтропения;
· нарушения со стороны кардиоваскулярной системы: артериальная гипотензия, олигоурия, шок, симптом «белого пятна» > 3 сек и т.д.
Жалобы:
· отказ и непереносимость молока;
· вздутие живота;
· наличие крови в стуле;
· отсутствие стула;
· срыгивание с/без примесью желчи.
Анамнез: наличие факторов риска 34:
Гестационный возраст: недоношенность.
· новорожденные
Перечень основных диагностических мероприятий
[24]:
· общий анализ крови (лейкоцитоз со сдвигом лейкоцитарной формулы влево, возможна лейкопения либо норма, тромбоцитопения);
· определение газов крови (рН, рСО2, pO2, ВЕ, НСО3);
· определение электролитов (калий, натрий, кальций, хлор);
· биохимический анализ крови (СРБ, глюкоза, общий белок, альбумины, триглецириды, билирубин, креатинин, мочевина);
· коагулограмма – при наличии кровотечении могут быть обнаружены нарушения свертываемости.
· бактериологическое исследование крови на стерильность (выделение чистой культуры);
· определение чувствительности к противомикробным препаратам выделенных культур;
· определение скрытой крови в кале – при подозрении на некротический энтероколит;
· обзорная рентгенография органов брюшной полости в вертикальном положении в первый день каждые 6-8 часов, в последующие дни – по показаниям;
Перечень дополнительных диагностических мероприятий:
· нейросонография;
· определение прокальцитонина;
· ультразвуковая диагностика комплексная (печень, желчный пузырь, поджелудочная железа, селезенка);
· ЭхоКГ;
· коагулограмма (тромбиновое время, АЧТВ, фибриноген) – по показаниям;
· определение группы крови;
определение резус – фактора;
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ампициллин (Ampicillin) |
| Ванкомицин (Vancomycin) |
| Витамин K (Vitamin K ) |
| Гентамицин (Gentamicin) |
| Гепарин натрия (Heparin sodium) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Добутамин (Dobutamine) |
| Допамин (Dopamine) |
| Жировые эмульсии для парентерального питания (Fat emulsions for parenteral nutrition) |
| Калия хлорид (Potassium chloride) |
| Кальция глюконат (Calcium gluconate) |
| Клиндамицин (Clindamycin) |
| Комплекс аминокислот для парентерального питания (Complex of amino acids for parenteral nutrition) |
| Кофеин (Caffeine) |
| Магния сульфат (Magnesium sulfate) |
| Метронидазол (Metronidazole) |
| Морфин (Morphine) |
| Натрия хлорид (Sodium chloride) |
| Норэпинефрин (Norepinephrine) |
| Тримеперидин (Trimeperidine) |
| Фентанил (Fentanyl) |
| Флуконазол (Fluconazole) |
| Эпинефрин (Epinephrine) |
Группы препаратов согласно АТХ, применяющиеся при лечении
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Лечение на амбулаторном этапе не проводится, так как НЭК диагностируется после рождения у недоношенных детей во время их нахождения в стационаре, и там же проводится их лечение.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения [32–34]: Тактика лечения некротического энтероколита зависит от стадии заболевания и степени выраженности симптомов, она складывается из консервативного и хирургического этапов.
При I, II стадиях некротического энтероколита показано консервативное лечение:
− исключить любую энтеральную нагрузку;
− дренирование желудка;
− инфузионная терапия и парентеральное питание из расчета физиологической потребности ребенка по весу и сроку гестации;
− коррекция объема инфузионных растворов в случае увеличения патологических потерь по желудочному зонду и со стулом;
− антикоагулянтная терапия (профилактика тромбообразования) проводится под контролем результатов ТЭГ;
− антибактериальная терапия по индивидуальным показаниям.
При IIIА стадии в зависимости от результата проведенного консервативного лечения рассматривается необходимость хирургического вмешательства.
При IIIВ стадии – хирургическое вмешательство.
Немедикаментозное лечение
Соблюдение строгого лечебно-охранительного режима:
При подозрении на НЭК немедленно:
− прекратить энтеральное кормление;
− установить назогастральный зонд (F6-10) для обеспечения свободного оттока содержимого желудка – декомпрессия кишечника;
− удалить пупочный венозный и артериальный катетер;
− термоконтроль, профилактика боли, излишнего психомоторного возбуждения, не допускать шума, громких разговоров, яркого света в палате и др.
Респираторная терапия
− поддержание оптимальной оксигенации рО2 (при дотации кислорода – SpO2 необходимо поддерживать в пределах 90-95%);
− поддержание оптимальной вентиляции (рСО2);
Медикаментозное лечение:
Инфузионная терапия и поддержание гемодинамики [25]:
− у недоношенных новорожденных начинать внутривенное введение жидкости по 70-80 мл/кг в день с поддержанием в инкубаторе повышенной влажности (60-80%) для снижения неощутимых потерь жидкости и развития гиповолемии;
− у недоношенных объем инфузии и электролитов должен рассчитываться индивидуально, допуская 2,4-4% потери массы тела в день (15% в общем) в первые пять дней;
− прием натрия должен быть ограничен в первые несколько дней жизни и начать после начала диуреза с внимательным мониторингом баланса жидкости, уровней электролитов и массы тела;
− объем инфузионной терапии определяется признаками гиповолемии и сниженного сердечного выброса: снижение артериального давления, симптом белого пятна (более 3-х секунд), холодные конечности, тахикардия/брадикардия, олигоурия, нарастание ацидоза и гипернатриемия;
− наличие отеков не является противопоказанием к ограничению объема инфузии, так как они обусловлены повышенной проницаемостью сосудов, потери жидкости в третье пространство и в ЖКТ, вследствие чего ОЦК может оставаться сниженным;
− полное парентеральное питание (TPN) следует начинать с первого дня, во избежание замедления роста, и быстро увеличивать объем, по мере переносимости (см. приложение 1).
С целью поддержания гемодинамики назначаются кардиотонические препараты: дофамин, добутамин (дозы и кратность препаратов см. в перечне медикаментозное лечение). В случае неэффективности традиционного лечения артериальной гипотензии, может также использоваться гидрокортизон.
При снижении уровня электролитов в сыворотке крови внутривенно вводится натрий 1-2 мэкв/кг/сутки, калий 1-3 ммоль/кг/сутки, кальций 2 ммоль/кг/сутки.
Антибактериальная терапия [24].
Следует начинать с антибиотиков активных в отношении как грамотрицательных, так и грамположительных бактерий (группы пенициллинового ряда, амногликозиды, цефалоспорины, гликопептиды) (согласно клинического протокола диагностики и лечения «Бактериальный сепсис новорожденных»), а также, назначить антибиотик, активный в отношении анаэробов (например, линкозамиды или противопротозойные препараты) новорожденным старше 1 недели. При появлении или усиления признаков НЭК на фоне антибактериальной терапии 1-го ряда, а также на фоне установленного центрального катетера, антибактериальная терапия усиливается назначением антибиотиков дополнительно: цефалоспорины и гликопептиды.
Продолжительность антибактериальной терапии зависит от состояния ребенка и результатов обследований:
· стадия I А – антибактериальная терапия продолжается в течении 3 – х суток, затем необходимо оценить состояние ребенка и результаты обследований;
· стадия IВ и IIА – антибактериальная терапия продолжается в течении 10 суток;
· стадия III – антибактериальная терапия продолжается более 10 суток и зависит от состояния ребенка.
С целью снижения риска инвазивной грибковой инфекции у новорожденных детей с массой тела при рождении менее 1000 г или с гестационным возрастом ≤ 27 недель рекомендовано противогрибковая профилактика флуконазолом или нистатином.
Коррекция гемостаза:
− при ДВС – синдроме проводится переливание свежезамороженной плазмы 10-15 мл/кг;
− при тромбоцитопении Критерии оценки
Плачет не много, спокойный
Иногда раздражительный, плачет, но можно успокоить
Громко плачет или плачет тихо, но постоянно
Соответствует гестационному возрасту
Спит не спокойно, но можно успокоить
Постоянно бодрствует или минимально возбуждён (без седации)
Расслаблен
Иногда болезненное
Постоянно болезненное
Расслаблены кисти и стопы, тонус нормальный
Иногда пальцы сжаты или их держит веером, тело напряжено
Пальцы постоянно сжаты или веером, тело напряжено
На уровне базовых значений или соответствуют норме
>10-20%, SрO2 до76-85%, во время стимуляции восстанавливаются быстро
>20%, SрO2
Слабая боль – 0 – 3 балла, обезболивание нефармакологическое;
Средняя боль – 4 – 6 балла, обезболивание нефармакологическое + фармакологическое;
Сильная боль – 7 – 10 балла, обезболивание фармакологическое.
Перечень основных лекарственных средств:
| Название лекарственных средств МНН | Форма выпуска, дозирование |
5–20 мкг/кг/мин
[24,25]
[24,25]
0,05–1,0 мкг/кг/мин
[24,25]
концентрат для приготовления раствора для в/в введения
0,1–0,3 мкг/кг/мин
[24,25]
50 – 100 мг/кг
[8,16,25]
2,5 – 4 мг/кг/сут
[8,16,25]
в зависимости от возраста и массы тела
15 – 7,5 мг/кг в/в.
[8,16,25]
5 мг/кг в/в
[8,16,17,25]
15 мг/кг в/в
[8,16,25]
3 мг/кг в/в
[8,16,25]
Перечень дополнительных лекарственных средств:
| Препараты | Разовая доза | Кратность введения | УД |
| Препараты для парентерального питания | |||
| Аминокислоты | раствор для инфузий 3 – 4 г/кг/сут | Постоянно, до полного перехода на энтеральное кормление | D [24,25] |
| Жировые эмульсии | эмульсия для инфузии 3 – 4 г/кг/сут | D [24,25] | |
| Водорастворимые и жирорастворимые витамины: | 1 мл/кг 4 мл/кг | D [24,25, 30,31] | |
| Декстроза 10%, 40%, | раствор для инъекций 6–12 мг/кг/мин | D [24,25, 30,31] | |
| Раствор кальций глюконата 10% | раствор для инъекций 1–2 ммоль/кг | D [24,25, 30,31] | |
| Раствор натрий хлорида 0,9%, 5%. | зависит от уровня Na в крови | D [24,25, 30,31] | |
| Раствор магний сульфата 25%. | 0,2 мл/кг/сут | D [24,25, 30,31] | |
| Раствор калий хлорида 7,5% | 1 ммоль/кг | D [24,25, 30,31] | |
| Гепарин натрия | раствор для инъекций, 1 Ед. гепарина на 1 мл раствора для парентерального питания | D [24,25, 30,31] | |
| Седативные препараты | |||
| Диазепам | раствор для инъекций 0,5% в/в болюсно по 0,1 – 0,25 мг/кг | каждые 6 часов | D [24,25, 30,31] |
| Наркотические анальгетики | |||
| Тримеперидин | раствор для инъекций 1% – в/в болюсно 0,05 – 0,2 мг/кг, в/в капельно 0,1 –0,2мг/кг/час | D [24,25, 30,31] | |
| Фентанил | раствор для в/в и в/м введения 0,005% – в/в болюсно до 5–10 мкг/кг, в/в капельно 1 –5мкг/кг/ч; | D [24,25, 30,31] | |
| Морфина гидрохлорид | раствор для инъекций 1%* – в/в болюсно 0,05–0,2 мг/кг, в/в капельно 0,1–0,15 мг/кг/ч. | D [24,25, 30,31] | |
| Дыхательный аналептик | |||
| Кофеин цитрат | раствор для инъекций, стартовая доза 20 мг/кг/сут | Поддерживающая доза 5 мг/кг/сут | |
| Профилактика и лечение геморрагической болезни новорожденных | |||
| Витамин К | Раствор для инъекций 1 мг/кг | Однократно в динамике в зависимости от наличия показаний | D [24,25] |
Хирургическое вмешательство, с указанием показаний для оперативного вмешательства:
· дренирование брюшной полости;
· локальная резекция измененного участка кишки с созданием двойной энтеро/колостомы.
Выбор вида операции зависит от состояния ребенка и массы тела:
· если масса тела ребенка 1500 гр. или состояние ребенка стабильное – необходимо рассмотреть проведения лапаротомии;
Показания к хирургическому лечению:
· прогрессивное ухудшение общего состояния;
· наличие опухолевидного образования в брюшной полости;
· воспалительные изменения брюшной стенки;
· лабораторные показатели: остро возникшая тромбоцитопения, нарушения коагулограмме, тяжелая гипонатриемия, стойкий метаболический ацидоз;
· рентгенологические признаки в виде статичной петли кишки, асцит, газ в портальной вене, пневмоперитонеум;
NB! Пневомоперитонеум или наличие доказательств перфорации кишечника – является абсолютным показанием для оперативного лечения.
Перед проведением операции следует оценить свертывающую систему крови и восполнить объем циркулирующей крови.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· при наличии признаков кардио – респираторной недостаточности;
· потребности в высоких концентрациях кислорода, аппаратной ИВЛ, кардиотонических препаратах.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· усвоение энтерального питания;
· активное сосание;
· нормальная температура тела;
· прибавка массы тела (15-20 г/кг в сутки);
· мягкий живот, безболезненный при пальпации;
· стул без патологических примесей и изменений.
Дальнейшее ведение:
Через 21 – 28 дней проводится рентгенологическое обследование отключенных отделов кишечника. При хорошей их проходимости все стомы закрывают одновременно. Если проходимость в каком–либо отделе нарушена (обычно в результате рубцовых изменений), этот отдел оставляют отключенным, но во время операции проводят пластику зоны рубцового сужения кишки или экономную резекцию измененного участка с наложением анастомоза. После повторного рентгенологического обследования через 14 – 16 дней после операции этот отдел кишки «включают» в пищеварение – закрывают стому.
На амбулаторном этапе
Приблизительный план обследования недоношенных детей после выписки из стационара (по рекомендации ФГБУ НЦ АГиП им. В.И.Кулакова г. Москва, Россия)
| Недоношенные дети с очень низкой (1000-1500 гр) и экстремально низкой (менее 1000 гр) массой тела при рождении с НЭК. Кратность обследования в течение 1 года жизни | |
| Педиатр | 12 р/год (ежемесячно) |
| Гастроэнтеролог детский | 6 р/ год |
| Невролог | 6 р/год |
| Хирург | 12 р/год (ежемесячно) |
| Реабилитолог | 1 раз |
| ОАК | 4р/год |
| ОАМ | по назначению педиатра |
| НСГ + доплер | 2 р/год |
| УЗИ брюшной полости+ доплер, | 3 р/год |
| УЗИ почек + доплер | 3 р/год |
| УЗИ сердца + доплер | 2 р/год (+ по показаниям) |
| ЭЭГ | 2 р/год (+по показаниям) |
| Биохимический анализ крови | по назначению специалистов |
| Гормональный профиль | по назначению эндокринолога/педиатра |
| кал на капрограмму | 2 раза в год |
Медицинская реабилитация
Проводится новорожденным, выжившим с тяжелой формой НЭК.
· реабилитационное лечение детей, перенесших НЭК – очень сложный и трудоемкий процесс, который не ограничивается ликвидацией проблем, связанных с поражением кишечника, и включает мероприятия, направленные на нормализацию всех функций организма, и обеспечение ребенку приемлемого качества жизни, поскольку почти все пациенты с НЭК имеют еще и целый комплекс других видов патологии, прежде всего, о неврологических нарушениях и ретролентальной фиброплазии, бронхо-легочной дисплпзии характерных для недоношенных детей. Поэтому пациенты с НЭК должны регулярно осматриваться неврологом, окулистом, пульмонологом. Пациенты с кишечной стомой у детского хирурга.
· введение прикорма детям, перенесшим НЭК, так же должно учитывать степень незрелости и сопутствующие состояния. Пищевые добавки (соки, желток) и прикормы (каши, овощное пюре) вводят: недоношенным массой >2кг – на 1–2 недели раньше, а при массе
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: в случае выявления больного ребенка с НЭК 1 – 2 степени в родовспомогательной организации 1–го или 2–го уровня – обеспечить экстренный перевод в родовспомогательную организацию 3-го уровня, при 3 – 4 степени в хирургическое отделение (неонатальные хирургические коики) детских медицинских организации.
Информация
Источники и литература
Информация
СОКРАЩЕНИЯ, ИСПОЛЬЗУЕМЫЕ В ПРОТОКОЛЕ
Список разработчиков протокола с указанием квалификационных данных:
1) Чувакова Тамара Курмангалиевна – доктор медицинских наук, профессор, врач высшей категории, ведущий научный сотрудник ФКФ «University Medical Center» АО «Национальный Научный центр материнства и детства».
2) Карин Бектурган Тынымбаевич – главный внештатный неонатолог МЗ и СР РК, врач неонатолог старший ординатор сотрудник ФКФ «University Medical Center» АО «Национальный Научный центр материнства и детства».
3) Ерекешов Асылжан Абубакирович – кандидат медицинских наук, ассоциированный профессор, главный внештатный неонатальный хирург МЗ СР РК заведующий отделением хирургии новорожденных ГКП на ПХВ «Перинатальный центр №1» г. Астаны.
4) Тулеутаева Райхан Есенжановна – кандидат медицинских наук, заведующая кафедрой фармакологии и доказательной медицины РГП на ПХВ ГМУ. г Семей, член «Ассоциации врачей терапевтического профиля».
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Аскаров Мейрамбек Аскарович – доктор медицинских наук, профессор, заведующий кафедрой детской хирургии РГП на ПХВ «КГМУ».
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Протокол
полного парэнтерального питания (TPN).