Рак прямой кишки
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
Характер роста опухоли может быть:
По гистологической картине новообразование бывает:
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
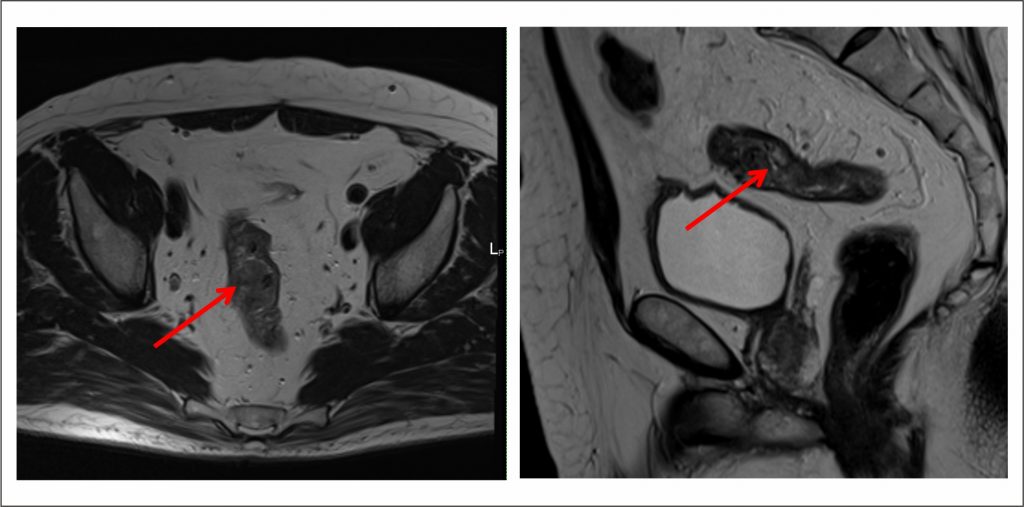
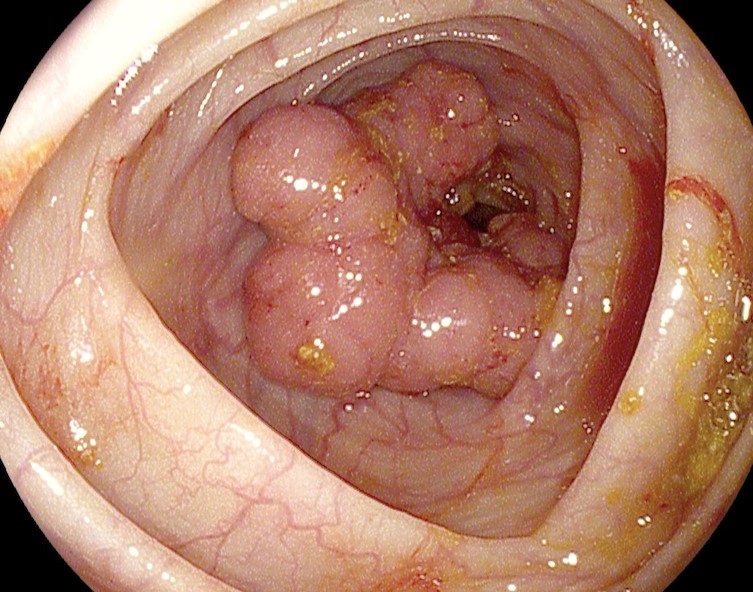
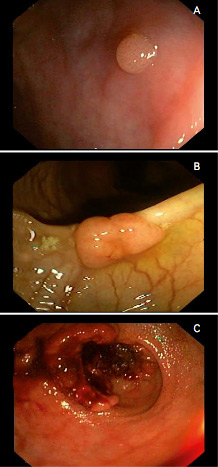
Как выглядит рак прямой кишки – фото
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
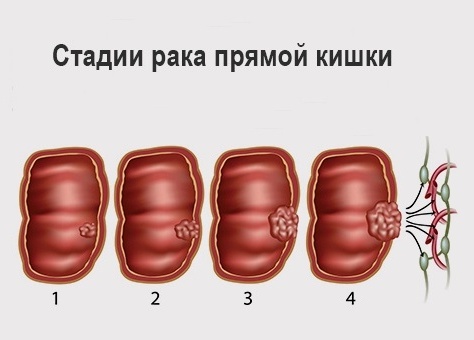
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Факторы риска развития рака прямой кишки
Рак кишки практически всегда возникает на фоне измененной слизистой оболочки.
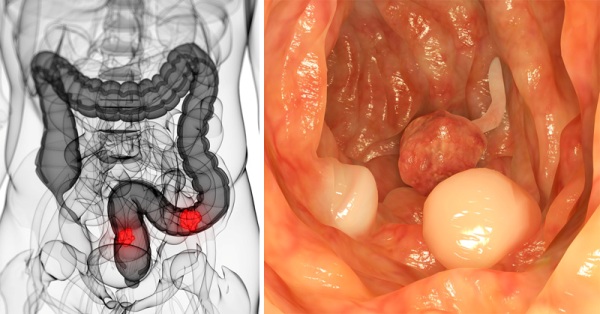
Большую роль в происхождении болезни играют предраковые заболевания:
Полипы принадлежат к группе облигатных предраковых болезней. Вероятность трансформации полипа в рак прямой кишки очень высока.
Выдвинута и альтернативная концепция, согласно которой большая часть раковых опухолей в толстой кишке развивается «de novo», поэтому рак толстой кишки не может быть предотвращен только одной полипэктомией, поскольку злокачественные потенции могут быть заключены даже в визуально неизмененной слизистой оболочке толстой кишки.
Метастатический потенциал крупных аденом с элементами инвазии пока недостаточно изучен. При хирургическом лечении малигнизированных аденом диаметром более 4,0 см в 51% случаев были выявлены метастазы в регионарные лимфоузлы или отдаленные метастазы.
Клинические проявления и симптоматика рака прямой кишки
Заболевание протекает бессимптомно, ничем не проявляя себя, обнаружить его на этом этапе очень сложно, а с увеличением опухоли в размерах и ее распространением появляются первые симптомы.
Вначале появляется нарушения стула, проявляющиеся в виде запоров или диареи. Пациент испытывает ощущение неполной дефекации, не приносящей должного удовлетворения, отмечаются частые ложные позывы, присоединяются выделения из анального канала. Кровотечения наблюдаются у 90% пациентов в виде крови в кале. Частые кровотечения могут стать причиной анемии, сопровождающейся повышенной усталостью, бледностью, отсутствием аппетита.
С ростом опухоли запоры приобретают упорный характер, сопровождающиеся вздутием живота, урчанием газов. Далее может наступить непроходимость кишечника, при которой просвет кишечника закупоривается растущей опухолью, что приводит к скоплению в кишечнике каловых масс и сильному растяжению стенок.
Заподозрить непроходимость можно при наличии следующих признаков:
Кишечная непроходимость — опасное осложнение болезни и требует экстренной помощи хирурга.
Рак прямой кишки сопровождается и осложнениями воспалительного характера: абсцессы, флегмоны, перитонит. Клетки опухоли прорастают в мочевой пузырь, влагалище, образуя различные свищи, вызывая сдавление мочеточников. Появление болезненности происходит лишь при поражении аноректальной зоны. В этот период больные отмечают нарастающую общую слабость и катастрофическую потерю веса – кахексию.
Стадии рака прямой кишки
Развивается рак прямой кишки довольно медленно, постепенно распространяясь по окружности кишки. Вместе с током крови и лимфы злокачественные клетки разносятся по организму, образуя метастазы. Чаще всего рак прямой кишки дает метастазы в легкие, печень, яичники, почки и т.д.
Сегодня в мире существует несколько классификаций онкологических заболеваний, одной из которых является TNM, при которой стадирование злокачественного образования основано на трех критериях:
T – (tumor) – определяет глубину врастания злокачественного образования в стенку кишки
N – (nodus) – характеризует опухоль по наличию или отсутствию регионарных метастазов.
M – (metastasis) – характеризует опухоль по наличию или отсутствию отдаленного метастазирования
У нас в стране заболевание принято разделять на стадии, и эта классификация взята за основу во всех профильных клиниках.
Выделяют четыре стадии рака прямой кишки:
I стадия – небольшая опухоль, не превышающая 2 см. Подвижная, не выходит за пределы стенок кишечника, затрагивая только слизистый слой, не имеет метастазов. При условии грамотного лечения выживаемость составляет около 90%.
II стадия – размер опухоли не превышает 5 см. Метастазов нет, либо их можно обнаружить только в региональных лимфатических узлах. Опухоль выходит за границы стенок кишечника и начинает распространяться в соседние органы. При условии грамотного лечения выживание достигает 60-85%.
III стадия – злокачественное образование превышает 5 см, прорастает слои стенки кишечника. При этой стадии в региональных лимфоузлах обнаруживаются множественные метастазы. При условии вовремя начатого лечения вероятность выживания составляет 25-60%.
IV стадия – опухоль неподвижна, распространилась на окружающие ткани. Имеются множественные метастазы в отдаленных органах (печень, легкие, кости и др.). Вероятность выживания всего около 7%.
Определение стадии болезни необходимо для точной тактики лечения и понимания, каким больным необходимы определенные исследования, а также операция, химио- и лучевая терапия. Опухоли, имеющие метастазирование в удаленные органы в другие органы, более агрессивны и распространены, чем образования небольших размеров, ограниченные только стенкой кишечника.
Диагностика и методы обследования больных с раком прямой кишки
Выявление заболевания на начальных этапах затруднено из-за недостатка характерной симптоматики. Клиническая картина, как правило, проявляется на более поздних этапах заболевания. При постановке диагноза информативными являются следующие диагностические приемы:
Ректороманоскопия позволяет уточнить высоту расположения опухоли, осмотреть ее нижний полюс и распространение по периметру кишки, произвести забор материала для цитологического или гистологического исследований.
Колоноскопия позволяет не только визуально осмотреть всю толстую кишку и терминальный отдел подвздошной кишки, но и точно установить высоту расположения опухоли, характер ее роста, протяженность, степень сужения просвета кишки и наличие нарушения кишечной проходимости, произвести забор материала для гистологической верификации опухолевого процесса.
Для уточнения локализации опухолей небольших размеров и определения границ резекции в процессе оперативного вмешательства применяется интраоперационная колоноскопия или ректоскопия.
Рентгенография органов грудной клетки выполняется в двух проекциях, что является обязательным при подготовке пациентов к операциям на прямой кишке. Это исследование позволяет не только выявить метастатическое поражение легких у больных, но и определить их функциональное состояние, имеющие большое значение для проведения анестезии, особенно при лапароскопических вмешательствах.
Ирригоскопия является обязательным этапом обследования больных с заболеваниями прямой кишки. Бариевая клизма с двойным контрастированием позволяет уточнить локализацию опухоли в прямой кишке, определить ее взаимоотношение с окружающими органами, осмотреть вышележащие отделы толстой кишки.
В плане обследования больных с заболеваниями прямой кишки используется ультрасонография органов брюшной полости и малого таза. Данное исследование позволяет осмотреть все органы брюшной полости, уточнить локализацию опухоли, ее размеры, глубину прорастания в кишечную стенку и окружающую клетчатку, связь опухоли с окружающими органами, определить признаки отдаленного метастазирования в печень, яичники, косвенные признаки канцероматоза (асцит), оценить состояние парааортальных, подвздошных лимфоузлов.
Трансректальное УЗИ позволяет с высокой степенью достоверности определить глубину инфильтрации опухолью стенки кишки и окружающих тканей, выявить наличие абсцессов в зоне опухоли и метастазов в параректальной области.
Позитронно-эмиссионная томография (ПЭТ)
Исследование кала на скрытую кровь – наиболее простой способ диагностики.
Клинический анализ крови – этот анализ необходим для выявления возможной анемии, которая может развиться в результате продолжительных кровотечений.
Лечение рака прямой кишки
Лечение опухоли зависит от стадии заболевания, наличия других сопутствующих заболеваний и заключается в операции по удалению опухоли, химиотерапии и радиотерапии. Основным способом лечения является радикальное удаление опухоли, при этом хирург, стремится удалить опухоль, часть приводящей и отводящей кишки, все регионарные лимфатические узлы и обеспечить беспрепятственное отхождение содержимого кишечника, по возможности с первичным анастомозом.
Хирургическое лечение опухолей прямой кишки
Хирургическое лечение опухолей прямой кишки проводится в 72,3%, а комбинированное и комплексное — в 21,0%. Хирургическое лечение, как метод, используется в 93,3%. Возможности хирургического лечения разнообразны: от трансанального иссечения опухолей, до эвисцерации таза при распространенном раке.
Имеется тенденция к возрастанию доли сфинктеросохраняющих операций. Применение сшивающих аппаратов позволяет выполнить предельно низкую резекцию прямой кишки с сохранением функции сфинктера в 80—85%. Границы «опухолевого поля» в дистальном направлении при экзофитном росте составляют 3,5-4,0 см, а при эндофитном росте увеличиваются на 1,0-1,5 см. Основываясь на этом, авторы рекомендуют определять дистальный уровень резекции при РПК, не менее 5 см. Расположение опухоли выше 7 см от края ануса служит показанием для выполнения сфинктеросохраняющих операций. В случае локализации опухоли в нижнеампулярном отделе ПК операцией выбора является экстирпация ПК (Резолюция пленума правления Всероссийского научного медицинского общества онкологов 1998г).
Для сохранения анального жома при операциях у больных РПК используются разные виды операций: передняя резекция, брюшно-анальная резекция с низведением левых отделов ободочной кишки, трансанальное удаление опухоли, обструктивные резекции ПК и другие виды операций.
При выборе вида оперативного лечения опухолей толстой кишки, важное значение имеет локализация опухоли, ее размеры, степень инвазии кишечной стенки, состояние регионарных лимфатических узлов, морфологическая характеристика опухоли (экзофитная, эндофитная форма), наличие отдаленных метастазов. Следовательно, хирургическое лечение опухолей прямой кишки имеет большое многообразие и оправданную вариабельность.
Анатомические исследования фасций таза и распространения опухоли были положены в основу хирургической техники лечения рака прямой кишки под названием тотальная мезоректумэктомия (ТМЭ).
В 1982 г. английский хирург Richard John Heald впервые опубликовал в журнале British Journal of Surgery описание техники тотальной мезоректальной эксцизии (ТМЭ) при хирургическом лечении больных раком прямой кишки. Основу концепции техники ТМЭ составляло острое выделение прямой кишки под контролем зрения в бессосудистой зоне между висцеральной фасцией (собственной фасцией) прямой кишки и париетальной фасцией таза в, так называемом, священном слое («holy plane» по R.J. Heald). Именно в клетчатке, заключенной в собственную фасцию (мезоректум) расположены лимфатические узлы, большая часть из которых, как правило, имеют метастазы опухоли. При использовании традиционного способа выделения прямой кишки (прием «лодочка») часть этой жировой клетчатки отрывается и остается в малом тазу, что, в большинстве случаев, приводит к возникновению, так называемых «сателлит-метастазов», частота которых может достигать 25%.
Следуя выше описанной методике диссекции прямой кишки можно выполнить следующие виды операций:
Дискуссия о целесообразности этого доступа давно закончена и большими рандомизированными исследованиями показана целесообразность этого доступа и абсолютная идентичность открытого и лапароскопического вмешательства с точки зрения онкологической обоснованности.
Посмотреть видео операций в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Лучевая терапия рака прямой кишки
Основным методом лечения данного заболевания является хирургическое вмешательство. Наряду с операцией используется химио- и лучевая терапия. Для некоторых локализаций опухоли прямой кишки обязательной составляющей предоперационного лечения является облучение, преимущество которого – целенаправленное воздействие на пораженные клетки. Принцип действия радиотерапии заключается в повреждении ДНК клетки путем облучения. Возникшие биохимические изменения способствуют либо разрушению клетки, либо изменению ее метаболизма, что приводит к нарушению нормального функционирования опухолевой клетки.
Радиотерапия помогает снизить вероятность дальнейшего развития болезни и проявления рецидива, что улучшает не только продолжительность жизни пациента, но и ее качество. Более того, при плоскоклеточном злокачественном образовании анального канала удается добиться излечения, используя лишь химиолучевую терапию без хирургического вмешательства. Послеоперационная лучевая терапия при раке применяется редко в связи ее с малой эффективностью. Как паллиативный метод, радиотерапия применяется при метастазировании в кости, легких, при неоперабельной опухоли или рецидиве.
Для проведения лучевой терапии существуют противопоказания:
Побочные эффекты лучевой терапии
Возникновение тех или иных последствий зависит от дозы полученной радиации и части облучаемого тела. При злокачественных образованиях кишечника облучение области живота и таза может сопровождаться тошнотой, рвотой, расстройствами стула, недержанием мочи. Кожа в зоне воздействия приобретает покраснение, может стать чувствительной и раздраженной. Для облегчения этих симптомов следует использовать специальные препараты и кремы. Во время лечения пациент может чувствовать усталость, но к концу курса большинство нежелательных эффектов проходит. Однако следует выполнять все предписания врача, соблюдать рекомендованную диету и регулярно принимать назначенные препараты.
На эффективность лучевой терапии влияют стадия развития болезни, локализация и размеры опухоли, а также возраст пациента. С помощью облучения вероятность рецидива снижается на 50%. Комбинированное лечение приводит к излечению на раннем этапе болезни в 90% случаев.
Химиотерапия при раке прямой кишки
Химиотерапия при раке прямой кишки – метод лечения, который может применяться до хирургического вмешательства в качестве неоадьювантной терапии, а также после операции (адьювантная терапия), позволяющей уменьшить риск развития рецидива болезни. Кроме того, лекарственная терапия показана при обнаружении большого количества метастазов, которые невозможно удалить с помощью хирургического вмешательства. Она призвана уменьшить тягостные симптомы болезни и продлить жизнь у неоперабельных больных.
Методика лечения планируется для каждого пациента индивидуально. Правильно поставленный диагноз дает возможность выбрать наиболее эффективную тактику. После радикальной операция выживаемость может достигать 70% в зависимости от гистологии новообразования, объема операции, а также возраста пациента и наличия тяжелых сопутствующих болезней. При обнаружении метастазов пятилетняя выживаемость существенно ниже.
Качество жизни больных после колоректальных операций
Сегодня возросли требования к качеству жизни после операции на прямой кишке. Безусловно, выведение части кишечника на переднюю брюшную стенку негативно отражается на психологическом состоянии пациентов. Поэтому специалисты ориентированы на органосохраняющие вмешательства, стремясь свести к минимуму функциональные нарушения, которые возможны после хирургического лечения. Усилия направлены на сохранение непрерывности кишечной трубки и сфинктера прямой кишки с помощью колоректального анастомоза, а также на сохранение максимального количества нервных окончаний в зоне оперативного вмешательства.
В некоторых случаях, когда соединить концы кишки нет возможности из-за большой зоны поражения или состояние здоровья пациента не позволяет сделать это, приходится выводить кишечную стому на брюшную стенку, а восстановительную операцию необходимо отложить на 6-8 месяцев.
Качество жизни тесно связано с объемом хирургического вмешательства. При операции, проводимой в срочном порядке (кишечная непроходимость, перфорация стенки, кровотечение) восстановление требует больших усилий и сопровождается высоким риском, чем при плановом вмешательстве на тех же условиях.
Ведение послеоперационного периода
Рецидивы болезни, как правило, возникают в течение 5 лет после радикальной операции. Для их своевременного выявления, а также для коррекции функциональных нарушений, связанных с операцией, необходимо врачебное наблюдение после первичного лечения. Рекомендуется проходить осмотр каждые 3 месяца на протяжении 2 лет. Далее в течение 3 лет каждые 6 месяцев, после 5 лет достаточно одного раза в год. Для рутинного обследования больному рекомендуется прохождение УЗИ печени и забрюшинных лимфоузлов, определение в сыворотке уровня РЭА или СА, а также колоноскопия. В случае повышения онкомаркеров или другого отклонения, обнаруженного при осмотре, показано проведение компьютерной томографии, сканирование костей и др.
Лечение и диагностика рака прямой кишки
Содержание:
Для иностранных граждан мы предлагаем предварительную бесплатную консультацию
Ведущие специалисты Центра ответят на ваши вопросы.
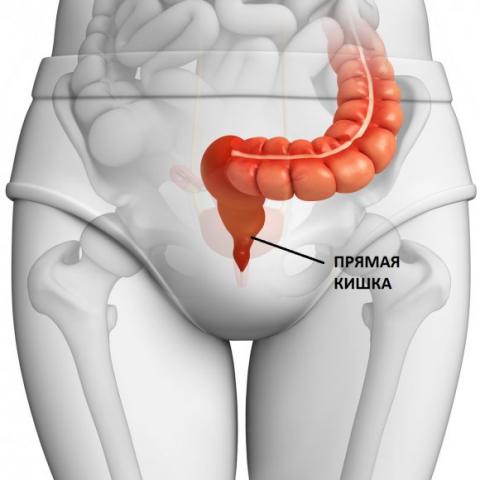
Прямая кишка — самый конечный отдел пищеварительной трубки. Она является продолжением толстой кишки, однако по своим анатомическим и физиологическим особенностям существенно от нее отличается.
О том, что в конечном отделе кишечной трубки идет патологический процесс, говорит возникновение полипов, аденом, воспалительных очагов. Чаще всего на их фоне и развивается рак прямой кишки. Лечение этого заболевания обычно проходит успешно, так как болезнь хорошо изучена. Даже при условии ее запущенности возможно излечение, если терапию проводят квалифицированные опытные онкологи.
Согласно мировой статистике, ежегодно диагноз «колоректальный рак» ставят почти 800 тыс. человек. В мировом «рейтинге» онкологических заболеваний он занимает 4-е место.
Болезнь чаще всего встречается у пациентов, живущих в развитых странах. Их стабильная экономика приводит к снижению двигательной активности людей, а это ведет к высокому риску развития ожирения – и как итог – к онкологическим заболеваниям толстой кишки. Так, например, в США ежегодно рак прямой кишки диагностируется у 145 тыс. человек.
В Беларуси рак прямой кишки чаще поражает мужчин и людей старше 45-ти, особенно после 75 лет.
Симптомы рака прямой кишки
Коварство данного заболевания в том, что долгое время болезнь развивается без симптомов. Поэтому человека должно насторожить появление следующих тревожных признаков:
Сигналы эти говорят о возможных проблемах с кишечником, а именно на возможность такой болезни, как рак прямой кишки. Симптомы, лечение по которым нужно начинать с обследования, могут говорить о прогрессирующем процессе.
Если заболевание прогрессирует, то признаками его являются:
Симптомами онкологии могут быть ощущения дискомфорта и тяжести. Лечить рак прямой кишки лучше на начальной стадии, тогда возможно полное излечение.
Факторы риска в развитии колоректального рака
Причин возникновения заболевания несколько:
Как определяется стадия рака прямой кишки?
Различают четыре стадии – I, II, III, IV. В некоторых классификациях учитывают и нулевую.
Рак прямой кишки: стадии, лечение
Нулевая (преинвазийный рак) стадия. Протекает бессимптомно. На этой фазе развития болезни пациента беспокоят чувство тяжести и запоры. Опухоль часто обнаруживается случайно при пальпации либо при ректоскопии, колоноскопии. Новообразование невелико, раковые клетки удаляются при помощи операции – и лечения дальнейшего не требуется.
Стадия I (инвазийный рак). Опухоль небольшого размера (до 2 см), внедрилась в слои стенки кишки, но не вышла за ее границы. Метастазы отсутствуют и поэтому онкологи чаще всего проводят операцию.
Стадия II. Болезнь выходит за границы кишки, но ткани вокруг органа метастазами не поражены. Лечение хирургическое.
Стадия III. Метастазы внедрились в близлежащие лимфоузлы, но не проникли в отдаленные. Лечение обязательно комбинированное. Сегодня онкологами практикуется проведение лучевого и/или химиолечения до и после хирургического вмешательства.
Стадия IV. Отдаленные от кишки органы и/или лимфоузлы поражены раковыми клетками. Методы терапии зависят от зоны распространения метастазов:
Диагностика рака прямой кишки
Чтобы вовремя обнаружить колоректальный рак, в современной медицине используют различные виды диагностики:
Самый простой метод – ректальное обследование при помощи пальцев. Специалист может нащупать указательным пальцем образования в кишке, оценить их характер и взять биопсию.
При подозрении на рак прямой кишки диагностика продолжается. Каловые массы исследуются на наличие в них скрытой крови. Если она выявлена, пациента направляют на колоноскопию.
При проведении колоноскопии специалист может исследовать сигмовидную (сигмоскопия) либо прямую кишку (ректоскопия).
На УЗИ орган исследуют с помощью ультразвукового датчика. Это обследование позволяет узнать, насколько опухоль приникла сквозь стенку кишки, есть ли новообразования в соседних тканях, метастазы в лимфоузлах.
Онкомаркеры дают возможность определить степень активности опухолевых клеток.
МРТ наиболее точно показывает картину наличия опухолевых процессов в малом тазу. Это исследование обязательно при подтверждении необходимости химиолучевого лечения перед операцией.
В ходе ПЭТ выявляются раковые клетки, которые становятся видимыми благодаря специальным средствам, вводимым внутривенно.
При проведении КТ используются контрастные вещества, которые помогают визуализировать злокачественные новообразования в прямой кишке, а также обнаружить пораженные метастазами органы.
Методы лечения рака прямой кишки
Хирургическое лечение
При поражении опухолью подслизистого, слизистого слоев кишки проводится только хирургическое вмешательство. Если небольшого размера рак прямой кишки, удаление его осуществляется с помощью колоноскопа через задний проход.
При выполнении операции при раке прямой кишки высококвалифицированными онкологами и наличию специального оборудования опухоль можно удалить методом трансанальной эндомикрохирургии.
При проникновении опухоли в мышечные слои проводится оперативное вмешательство с полным либо частичным иссечением пораженного участка.
Комбинированная операция назначается, когда на близлежащие органы распространяется опухолевые клетки. Операция проводится в едином блоке. В случае вторжения метастазов в яичники, легкие, печень и пр. на врачебном консилиуме решается вопрос о поэтапной либо одномоментной их резекции.
Лучевая терапия
Если опухоль проросла через все слои кишки либо в близлежащих лимфоузлах обнаружены метастазы, перед ее удалением используют радиационную терапию. 5 дней – такова в Беларуси длительность курса воздействия на опухоль при помощи ионизирующего излучения (короткий курс) с последующей операцией на 0–5 день после окончания облучения.
При обнаружении в прямой кишке местно-распространенной опухоли пациента на протяжении одного–полутора месяцев лечат посредством химиолучевого воздействия на нее с последующим решением вопроса о хирургическом лечении.
Химиотерапия
Этот метод лечения используют при распространенном опухолевом процессе 3-я и 4-я стадия заболевания. Назначают химиотерапию как в изолированном виде так и в комплексе с лучевой терапией (химиолучевое лечение) до и после хирургического вмешательства.
После удаления опухоли при 3-й стадии рака кишки дополнительно проводят сеансы химиотерапии носящие профилактический характер.
Диспансерное наблюдение
Во избежание рецидива заболевания пациент первые два года находится на диспансерном наблюдении. Это необходимо, чтобы вовремя обнаружить новые полипы, которые возникают часто у пациентов после перенесенной операции.
Цель диспансерного мониторинга – исключить развитие возвратного заболевания. В течение 2-х лет после операции пациент должен каждые 6 месяцев бывать на приеме у онколога и проходить назначаемые врачом обследования, а при возникновении жалоб – проходить внеочередное обследование. В случае своевременного выявления рецидива заболевания у пациента есть хороший шанс на успешное излечение.
Как предотвратить рак прямой кишки?
Онкологического заболевания прямой кишки можно избежать. Болезнь развивается при наличии длительно существующих полипов. Их появление бессимптомно, поэтому чтобы вовремя обнаружить эти доброкачественные образования, людям после 45-ти лет необходимо проходить колоноскопию.
Если во время обследования врач обнаружит у пациента полипы, он сможет их безболезненно удалить. После такого удаления пациенту следует проходить колоноскопию ежегодно во избежание возникновения новых полипов.
Если же образования в прямой кишке не выявлены, колоноскопию можно повторить через 10 лет. В промежутке между этими обследованиями достаточно делать время от времени гемокультуральный тест на скрытую кровь.
Прейскурант цен
*Цены ориентировочные, т.к. расчет за услуги производится в бел. руб. *Ознакомиться со всеми видами услуг и точными ценами можно на странице
| Проктологические операции | Цена, BYR |
|---|---|
| Правосторонняя гемиколонэктомия | 5 033 |