Онкоскрининг: тотальная проверка
Автор статьи
Как давно появился онкоскрининг?
Методика онкоскрининга была внедрена в медицинскую практику примерно 20 лет назад. Однако широкое применение по- лучила 10 лет назад, когда появилось оборудование, позволяющее провести обследование всего тела за один сеанс. Метод основан на объединении данных МРТ-исследований основных зон человеческого организма, выполняемых в режимах, которые считаются наиболее информативными для обнаружения онкологических заболеваний. В нашей клинике для этого используется современный томограф GE напряженностью магнитного поля 3 Тесла. Основные показания для такого исследования – заболевания онкологического профиля, и прежде всего первичная опухоль, для которой необходимо определить степень распространенности, а также наличие метастатических поражений.
Нужно ли перед процедурой сначала сделать микроскопическое исследование (биопсию)?
Не обязательно. Онкоскрининг можно пройти как по назначению врача-онколога, так и с профилактической целью, чтобы убедиться в отсутствии поводов для беспокойства. Эта процедурапоказана как пациентам с отягощенной наследственностью по онкологическим заболеваниям в качестве метода первичной оценки состояний органов и систем, так и пациентам с уже установленным онкологическим диагнозом для оценки распространенности процесса. Дело в том, что новообразования могут метастазировать в удаленные участки тела, и в данном случае именно целостное сканирование позволяет с высокой степенью точности определить локализацию возможных очагов появления новообразований.

На каких этапах, кроме первичного, используется методика онкоскрининга?
С помощью этой методики можно отслеживать эффективность проводимого лечения, то есть осуществлять динамические исследования. В отличие от рентгеновских методов, ионизирующая нагрузка на организм в случае магнитно-резонансной томографии отсутствует, что может быть очень важно для пациентов с ослабленным после химио- и лучевой терапии иммунитетом. Исследование можно также проводить у детей и беременных женщин, начиная с третьего триместра.
При каких еще заболеваниях показан такой скрининг?
Кроме онкологии, показаниями для этого исследования могут быть заболевания мышечной ткани (миозиты), наследственные идиопатические воспалительные процессы. Для указанных заболеваний также характерна значительная распространенность, и для ее оценки скрининг с помощью МРТ является самым информативным диагностическим методом.
В чем состоят основные преимущества метода?
Онкоскрининг имеет очевидные преимущества по сравнению со стандартной практикой долгой комплексной диагностики. В большинстве случаев проведение МРТ всего тела позволяет объединить данные всех методик, которые назначаются врачами при обнаружении онкологического заболевания: сцинтиграфию (метод диагностики, заключающийся во введении в организм радиоактивных изотопов и получении двумерного изображения путем определения ис- пускаемого им излучения) костей скелета, компьютерную томографию, УЗИ. Таким образом, нет необходимости в визитах к нескольким диагностам – все делается за одно посещение. Азиз Джауланович Халиков, врач МРТ, заведующий отделением МРТ и КТ, к.м.н.
Как проходит процедура и нужна ли специальная подготовка к ней?
Специальной подготовки МРТ всего тела не требует. Желательно за 5–6 часов до исследования исключить прием пищи, а за сутки отказаться от продуктов, вызывающих газообразование. Во время процедуры пациент находится в лежачем положении в течение часа, при этом на его теле располагается несколько радиочастотных катушек. Некоторые этапы исследования проводятся при задержке дыхания.

Насколько высока информативность метода?
Чувствительность данного метода превосходит сцинтиграфию, компьютерную томографию и сравнима с позитронно-эмиссионной томографией, совмещенной с КТ (ПЭТ-КТ), достигая 75–95% (для различных гистологических типов опухолей). В среднем чувствительность составляет 87%.
Потребуется ли проводить дальнейшую диагностику при обнаружении новообразований?
Следует понимать, что этот метод диагностики не является заменой прицельных исследований, при которых делается акцент на детальное изучение конкретной области с целью выявления любых структурных или морфологических изменений. После проведенного МРТ всего тела необходима консультация онколога.
Онкоскрининг в рамках диспансеризации: забота о здоровье или формальность?
Онкологические заболевания входят в тройку главных причин смерти населения, в том числе молодых и трудоспособных лиц. Так в 2018 г на территории РФ было зарегистрировано около 3,7 миллионов людей с установленным диагнозом: рак. В течение 10 лет заболеваемость выросла на 23,7%.
Однако онкологи связывают этот показатель не только с ростом числа онкологических заболеваний, но и с улучшением диагностики, отмечая, что средняя продолжительность жизни таких пациентов все-таки выросла. Бесплатный онкоскрининг в рамках диспансеризации доступен россиянам в возрасте от 18 лет даже на 1 этапе обследования.
Нужен ли онкоскрининг
Процесс развития раковой опухоли занимает определенное время, в течение которого здоровые клетки утрачивают свои свойства, начинают бесконтрольно размножаться, прорастают в близлежащие ткани. Мигрируя с током крови, лимфы или распространяясь на соседние органы «по контакту», атипичные клетки образуют отдаленные очаги опухоли — метастазы. Изменения, которые происходят в пораженном органе, организме делятся на 4 стадии.
Рак 1 и 2 стадии нередко никак себя не проявляет. Человек не думает, что должен обратиться к врачу, опухоль становится случайной находкой во время планового осмотра. Именно в это время вероятность излечения наиболее высока.
3 и 4 стадии рака характеризуются развитием метастазов в другие органы, лимфоузлы. Появляются первые симптомы болезни, с которыми человек может впервые обратиться к врачу. Эффективность лечения ниже, высока вероятность гибели пациента.
Факторы риска – а вы в безопасности?
Существуют и так называемые предраковые и хронические заболевания, которые могут привести к перерождению нормальных клеток организма в атипичные. Например, обратить внимание на свое здоровье следует пациентам с язвенной болезнью желудка, гастроэзофагеальным рефлюксом, эрозией шейки матки, гиперплазией предстательной железы.
Что нужно сделать, чтобы пройти онкоскрининг
Бесплатное обследование на рак по ОМС начинается с обращения в поликлинику, к которой гражданин прикреплен. С 2019 года граждане имеют право пройти обследование в выходные или пропустить работу с сохранением оплаты труда в тот день. Они могут выбрать, как записаться на прием:
Как правило, диспансеризация начинается в кабинете участкового терапевта. При выявлении факторов риска онкопатологии, симптомов заболевания врач направит пациента на дообследование, выдаст направления к другим специалистам, в том числе и к онкологу.
С 2015 года взрослые жители Екатеринбурга могут пройти бесплатный онкоскрининг в рамках проекта «Субботник против рака». Он реализуется на базе городских поликлиник, где каждую четвертую субботу месяца принимают следующие специалисты:
Кроме того, человек может сразу обратиться в онкодиспансер по месту жительства и пройти там обследование. Онкоскрининг также проводят в частных клиниках, платно.
Диспансеризация и онкоскрининг – забота о здоровье или формальность?
Многие россияне скептически относятся к проведению осмотров в условиях обычной поликлиники. Действительно, никаких чудес: прийти, когда ничего не беспокоит, «потолкаться» в коридорах, сдать обычные анализы и услышать традиционные рекомендации.
С другой стороны, надо представлять себе, что такое скрининг. Само обследование помогает «просеять» тех людей, что формально считают себя здоровым или не торопятся «надоедать» врачу с привычным хроническим заболеванием, например, мастопатией или язвой желудка. Утверждение, что заболеть раком можно ближе к пенсионному возрасту или в глубокой старости, ошибочно. Одна из целей массового регулярного обследования населения – формирование онконастороженности.
Программа выявляет наиболее распространенные виды злокачественных образований у людей от 18 лет. Так в 2016 году благодаря посещению профилактических осмотров более 55% случаев рака было обнаружено на ранних стадиях. В 2018 году комплекс профилактических диагностических мероприятий был усилен. А с 2019 года (Приказ МЗ № 124н от 13.03.19) объем обследований увеличился, они стали доступнее.
Онкоскрининг на 1 этапе диспансеризации
Первый этап проходят все граждане, обратившиеся в медицинское учреждение. Как делают онкоскрининг в условиях поликлиники по месту жительства? Специалисты первичного звена проводят такие обследования:
ФЛГ грудной клетки непосредственно не входит в онкоскрининг; однако исследование помогает обнаружить рак легких.
Если мероприятия, включенные в программу, не были выполнены в полном объеме, диспансеризацию нельзя считать завершенной.
Кроме стандартного осмотра бесплатное обследование на рак с 2019/2020 гг. включает в себя дорогостоящие инструментальные и лабораторные обследования. На 1 этапе их проводят не всем, кто решил проверить здоровье, а лишь тем, кому они рекомендованы по возрасту.
Скрининг на выявление рака пищевода и кишечника у мужчин и женщин, не имеющих отягощенного анамнеза, не страдающих хроническими заболеваниями, выполняют с 40 лет. Так анализ кала на скрытую кровь иммунохимическим (качественным или количественным) методом назначают 1 раз в 2 года лицам от 40 до 64 лет, 1 раз в год – в возрасте от 65 до 75 лет. Ранняя диагностика рака пищевода возможна благодаря эзофагогастродуоденоскопии. Её в рамках 1 этапа проводят в возрасте 45 лет.
Так здоровые женщины с 18 лет должны ежегодно посещать гинеколога, но мазок с шейки матки на онкоцитологию (или ПАП-тест, мазок по Папаниколау) по ОМС положен 1 раз в 3 года. Маммография (рентгеновский метод обследования молочных желез) выполняется 1 раз в 2 года у пациенток от 40 до 75 лет.
Обследования на 2 этапе диспансеризации
Основанием для направления на дообследование служит выявление заболеваний или подозрение на них во время 1 этапа диспансеризации. Что входит в перечень бесплатных диагностических процедур и консультаций:
Заботясь о здоровье, человек может пройти интересующие обследования на рак самостоятельно и составить программу онкоскрининга в соответствии с персональными рисками. В таком случае он может обратиться в частную клинику, оплатив медицинскую услугу самостоятельно.
Онкоскрининг в рамках диспансеризации проводится бесплатно вне зависимости от того, работает гражданин или нет. Чтобы задать вопросы по организации осмотра, следует обратиться в поликлинику. Для уточнения объема бесплатных обследований можно позвонить в страховую компанию.
Онкоскриниг — что это и зачем?
Онкоскрининг — исследование или группа исследований формально здоровых людей для выявления опухолевых заболеваний на ранних бессимптомных стадиях. Раковая опухоль никогда не возникает одномоментно сразу больших размеров. Как и многие другие заболевания злокачественные опухоли имеют свою природу, факторы, которые их провоцируют, стадии развития. Конечно же, ни для кого не секрет, что гораздо проще и быстрее вылечить заболевание, выявленное на ранней стадии, чем запущенную болезнь. Злокачественные опухоли не являются исключением, а даже статистически подтверждают эту известную аксиому: приблизительно 80 % раковых опухолей молочных желез, выявленных на начальных стадиях, поддаются успешному лечению. Согласно данным Всемирной организации здравоохранения (ВОЗ), пятилетняя выживаемость после лечения рака на I стадии — 93%, на II стадии — 75 %, на III и IV — 45 % и 13 % соответственно.
Целью скрининга является раннее активное выявление бессимптомного рака. Необходимо отличать скрининг от ранней диагностики. Ранняя диагностика — выявление заболевания у лиц, которые при появлении у них симптомов заболевания сами обратились за медицинской помощью. Скрининговые программы рака должны проводиться с учетом их целесообразности для тех форм рака, которые являются важной проблемой здравоохранения страны или региона ввиду высокой заболеваемости и смертности от них.
В России считается целесообразным проведение скрининга рака легкого, молочной железы, желудка, толстой кишки, шейки матки, щитовидной железы, простаты, так как заболеваемость и смертность от этих видов рака остается высокой.
Скрининг для выявления рака молочной железы включает маммографическое исследование. Рак толстой кишки выявляют исследованием теста на скрытую кровь. Флюорография — стандарт обследования легкого. Для обнаружения рака шейки матки применяют цитологическое исследование мазка с поверхности шейки. В настоящее время популяционный цитологический скрининг представляет собой идеальную модель вторичной профилактики рака шейки матки: цитологическое исследование мазков с шейки матки выполняется у всех обратившихся в поликлинику впервые в текущем году. Вследствие этого мероприятия значительно увеличилось выявление ранних форм этого заболевания.
Скрининговые программы осуществляются в рамках всеобщей ежегодной диспансеризации, профилактических осмотров, а также в смотровых кабинетах. Данные программы позволяют выявить не только рак на ранней стадии, но и предопухолевые заболевания, правильное лечение которых спасает человека от потенциальной возможности заболеть раком. В этих группах осуществляется диспансерное наблюдение до момента установления факта излечения предракового заболевания. Это значительно повышает качество профилактических осмотров, позволяет эффективно использовать инструментальные методы обследования, осуществлять направленный поиск патологического процесса и обеспечивает преемственность в диагностике и лечении больных.
Таким образом, важнейшим аспектом борьбы с онкопатологией и смертностью от нее является проведение скрининга, направленного на выявление и лечение предопухолевых состояний и ранних стадий рака. Именно поэтому необходимо ежегодно посещать смотровой кабинет, выполнять флюорографию и маммографию, следить за графиком проведения диспансеризации и неустанно следить за состоянием своего здоровья.
Врач-онколог Брянского областного онкологического диспансера
Александра Игоревна Косарева
Найти рак без симптомов: как устроен скрининг в онкологии
«Чем раньше обнаружить рак, тем выше шанс выздороветь» — наверняка вы не раз слышали об этом от врачей или читали в СМИ. Успех лечения онкологического заболевания зависит от многих факторов — гистологических особенностей опухоли, ее размера, состояния здоровья пациента и, не в последнюю очередь, стадии заболевания. «Поймать» болезнь помогают различные программы диагностики. Разбираемся, какие они бывают, кому и когда они нужны, всегда ли они полезны и с какими рисками сталкивается пациент чаще всего.
Какие методы диагностики бывают
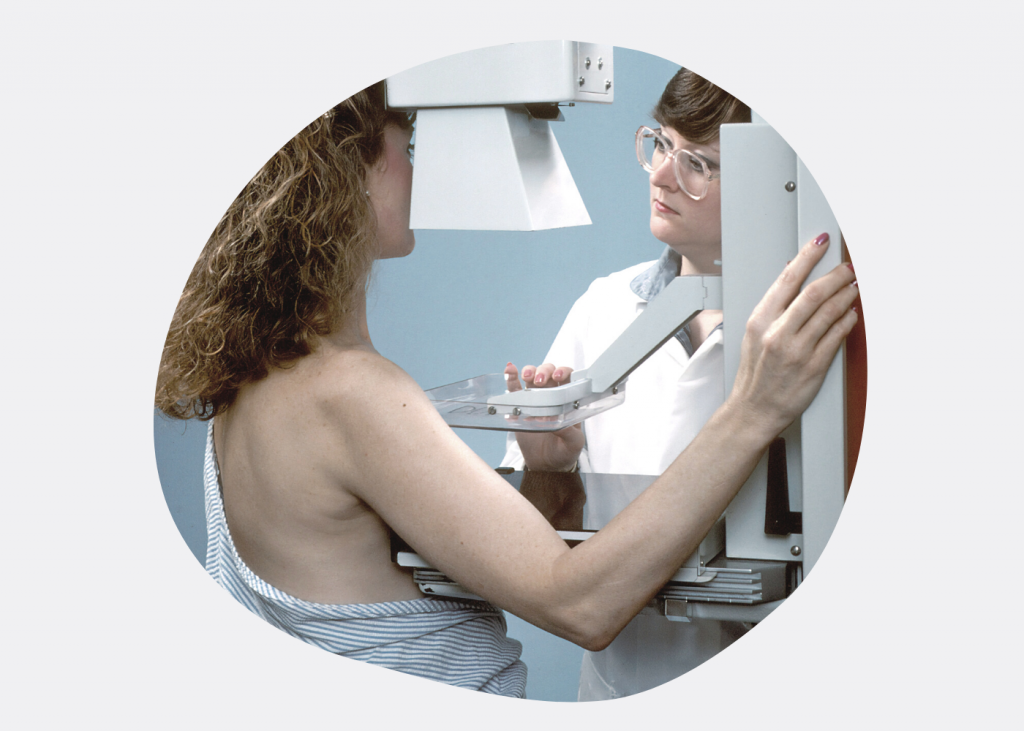
В диагностике заболеваний — в том числе, онкологических — есть несколько ключевых понятий: скрининг, ранняя диагностика, диспансеризация, чек-ап и самообследование. Чем они отличаются друг от друга, кому и когда показаны — давайте разберемся.
Скрининг — организованное обследование здоровых людей, которое помогает выявить заболевание и предшествующие ему состояния на ранних стадиях, когда симптомов еще нет. В онкологии скрининг показан пациентам, которые входят в группу риска развития нескольких видов рака.
Вот основные факторы риска развития онкологических заболеваний:
Необходимость проведения скрининговых исследований зависит от наличия этих факторов риска, среди которых основные — пол и возраст. Календарь и объем обследований во многом опирается от них.
Чек-ап — условное название набора медицинских обследований для проверки общего состояния здоровья. Если коротко, он помогает ответить на вопрос: «А все ли в порядке с моим организмом?».Чек-апы — это в большей степени попытка частных медицинских организаций удовлетворить запрос пациентов на качественную диспансеризацию.
«Часто люди выбирают чек-апы вместо диспансеризации, потому что уровень доверия к бесплатной медицине в России оставляет желать лучшего. Частные клиники пользуются этим и формируют различные пакеты услуг, в том числе — по комплексному обследованию организма.
Но проблема в том, что сегодня не существует исследований, которые бы доказывали, что чек-апы помогают здоровому человеку избежать развития тех или иных заболеваний в будущем. Кроме того, растет медикализация — то есть расширяется представление о том, какие состояния считаются болезнью, и пациент проходит дополнительные дорогостоящие обследования, которые ему не нужны, а иногда и могут навредить», — отмечает онкоэпидемиолог Антон Барчук, научный сотрудник НМИЦ онкологии им. Н.Н. Петрова, директор Института междисциплинарных медицинских исследований Европейского Университета в Санкт-Петербурге, соавтор сервиса Скрин 3.0 (проект Фонда «Не напрасно»), с помощью которого можно узнать о предрасположенности к раку.
Скрининг, ранняя диагностика, диспансеризация и чек-ап требуют взаимодействия с медицинскими организациями. А вот самообследование — осмотр тела — можно проводить дома самостоятельно.
Например, если женщина во время самоосмотра нащупала уплотнение в груди, которого раньше не было, это повод обратиться за консультацией к врачу и составить план обследований. Кроме того, самообследование помогает обнаружить новые родимые пятна и подозрительные изменения кожи — в этом случае также есть смысл незамедлительно обратиться к онкологу или дерматологу-онкологу, чтобы исключить меланому (рак кожи). Однако к самостоятельному методу диагностики самообследование отнести нельзя.
Как появился скрининг в медицине

Мы уже выяснили, что принципиальное отличие скрининга от других подходов к медицинской диагностике — наличие организованной программы. Перечень и календарь обследований подбирается с учетом риска развития заболеваний, которые планируется выявлять. При этом решение о включении того или иного исследования в скрининговую программу основано на результатах масштабных научных исследований. Но так было не всегда.
Первые скрининговые (профилактические) обследования появились еще в первой половине ХХ века, когда понятия «скрининг» как такового не было. Например, в 1927-1929 годах ученые Георгиос Папаниколау и Аурел Бабеш изобрели известный каждой женщине Пап-тест — взятие образцов клеток со стенок шейки матки для лабораторной диагностики, которая помогает понять, есть ли предраковые или раковые клетки.
В 1937 году доктор Элиза Л’Эсперанс основала Центр раннего выявления рака в Нью-Йорке. В первый год работы Центра обследование прошла 71 женщина. Им проводили Пап-тест, и если врачи выявляли патологию, пациентку отправляли на биопсию — брали небольшой участок ткани для гистологического исследования. Если патоморфолог обнаруживал предраковое состояние, женщине проводили операцию, чтобы удалить пораженный участок, или оставляли под наблюдением в клинике.
Уже через девять лет через Центр прошли 1356 женщин, и его модель быстро скопировали по всей стране: профилактические клиники открылись в Филадельфии (1938 год) и Чикаго (1943 год), а к в 30 штатах Америки открыли 181 центр.
Еще один интересный пример — появление скрининга рака молочной железы. Он начался в 60-х годах ХХ века, когда доктор Роберт Иган из Университета Хьюстона (США) вместе с коллегами предположил, что с помощью маммографии можно обнаружить не пальпируемую опухоль груди и отличить злокачественное новообразование от доброкачественного. Тогда скрининговое обследование состояло из пленочной маммографии и осмотра груди врачом-хирургом. Если у доктора возникали подозрения, пациентку направляли на биопсию.
В ней ВОЗ и авторы привели понятие скрининга:
«Скрининг — это предположительная идентификация невыявленной болезни или дефекта путем использования тестов, анализов или других процедур, которые можно применить быстро. Скрининг-тесты позволяют выделить внешне здоровых лиц, которые предположительно страдают от тех или иных болезней, среди тех, которые предположительно этих болезней не имеют. Скрининг-тесты не претендуют на диагностическое значение. Лица с положительными или подозрительными результатами должны направляться к врачам для установления диагноза и необходимого лечения».
«Ко мне на прием часто обращаются пациенты без каких-либо симптомов заболевания — они просто хотят знать о своем здоровье больше и обезопасить себя от рака в будущем. В этом случае на первом этапе консультации я задаю человеку ряд вопросов, которые помогают понять, какие скрининговые исследования ему можно рекомендовать.
А дальше начинается самое интересное — я рассказываю человеку о всех возможных вариантах, почему в его случае могут помочь именно они, и объясняю, какие плюсы и минусы у них есть. И только после этого мы вместе с пациентом принимаем решение, когда и какие исследования ему стоит пройти», — поясняет онколог-химиотерапевт Полина Шило, программный директор Высшей школы онкологии (ВШО) и соавтор сервиса Скрин 3.0.
Какие программы онкологического скрининга существуют сегодня
Скрининговые программы проводятся только в том случае, когда их эффективность доказана и есть все необходимые ресурсы (оборудование, лаборатории, учреждения для лечения и наблюдения пациентов, персонал и так далее) — поэтому сегодня в мире их всего пять.
Хороший плохой скрининг

Как мы уже выяснили, задача любой скрининговой программы — снижение смертности от того или иного заболевания и увеличение продолжительности жизни. Если скрининг не решает эту задачу, его не используют. При этом ожидаемая польза обследований должна превышать их потенциальный вред.
«Когда программа скрининга внедряется на уровне популяции, рассчитывается сумма спасенных лет жизней и количество потраченных на это денег в год. Такая практика есть во многих странах, и некоторые скрининговые программы, запущенные с оглядкой на такие расчеты, действительно экономически эффективны. Они не превышают порог выделенных на них расходов. Но надо понимать, что в задачу скрининга не входит экономия денег на здравоохранении. И мы намеренно в него вкладываемся, чтобы спасти годы жизни тысячам людей.
Это можно сравнить со страхованием — когда вы вкладываете определенную сумму в надежде, что рано или поздно это поможет предотвратить какую-то большую проблему у небольшого числа людей. Случится это или нет в каждом конкретном случае — скорее нет, но на уровне популяции это работает», — поясняет Антон Барчук.
Так, например, Всемирная организация здравоохранения (ВОЗ) четко регламентирует, как должны приниматься решения о внедрении той или иной скрининговой программы. В документе также прописано, как соотносятся вред и польза скрининга и как их соотношение может меняться в зависимости от возможностей страны. Подробнее о пользе и вреде скрининговых обследований читайте в следующей главе.
Вот несколько примеров рабочих программ скрининга:
Скрининг рака шейки матки (РШМ) в Финляндии. Программа охватывает женщин от 30 до 60 лет (возраст зависит от муниципалитета, в некоторых границы быть могут шире — 25-65): по достижении стартового для скрининга возраста их в индивидуальном порядке приглашают записаться в лабораторию для проведения Пап-теста (а теперь и теста на вирус папилломы человека).
В течение месяца после забора материала на исследование женщина получает на почту письмо с результатами теста, и если врачи обнаруживали какие-либо патологии, ее приглашают на дополнительное обследование. Сегодня программа охватывает более 70% женской части населения Финляндии.
Скрининг рака молочной железы в Нидерландах. Как и в финском кейсе, эта программа охватывает более 70% женщин. 1 раз в 2 года они получают приглашение пройти маммографию, а каждое действие врача-рентгенолога и диагноста тщательно анализируется — насколько все сделано правильно.
Скрининг колоректального рака в Словении. Людей также в индивидуальном порядке приглашают сдать тест на скрытую кровь в кале, и если анализ положительный, пациентам предлагают пройти колоноскопию, чтобы исключить заболевание.
Всегда ли скрининг полезен
У каждой скрининговой программы есть как польза, так и вред. Соотношение между ними зависит от организации программы скрининга, оборудования, которое используется в скрининговых исследованиях, от качества предоставляемых медицинских услуг в конкретном регионе или медучреждении и других факторов. Это значит, что стандарты проведения скрининговых программ в каждой стране могут быть свои — например, возраст для старта обследований может отличаться. Так, в США маммография показана женщинам с 50 до 74 лет раз в 2 года, а в России — начиная с 40 лет с той же периодичностью.
«Чтобы понять, какие исследования должны входить в ту или иную скрининговую программу, проводятся многочисленные исследования. Однако иногда они не дают исчерпывающий ответ на вопрос, когда конкретно нужно начинать обследования. Яркий пример — генетические тесты, которые помогают выявить мутации, увеличивающие риск развития рака.
Мы знаем, что скрининг у носителей BRCA-мутаций, повышающих вероятность развития рака груди, спасает жизни и проводить его нужно пациентам в возрасте 25-30. Однако показаны эти тесты далеко не всем женщинам, и задача врача — выяснить, нужно ли обследоваться конкретной пациентке», — отмечает Полина Шило.
Главное преимущество скрининга — он помогает обнаружить рак на ранних стадиях, когда шансы вылечиться выше, и вовремя начать терапию. При этом на ранних стадиях заболевания часто можно избежать радикальных методов лечения. Например, полного удаления молочной железы при раке груди.
«Сократить риск гипердиагностики очень просто — проходите скрининговые обследования согласно возрасту и согласованному с врачом графику. При этом выбирайте доктора, который в своей клинической практике придерживается принципов доказательной медицины — его решения основаны не на личном опыте, а на результатах научных исследований и международных стандартах», — рекомендует онколог-химиотерапевт Полина Шило.
Поскольку скрининговые программы разработаны далеко не для всех видов рака, возникает вопрос: «Как не пропустить начало заболевания и обезопасить себя?» К сожалению, не существует универсального средства: рак — своего рода лотерея, в которой никому не хочется участвовать. И главный совет здесь — не откладывайте поход к врачу, если заметили ухудшение самочувствия. Неприятные симптомы не обязательно указывают на развитие онкологического заболевания, но могут сигнализировать о других патологиях, которые так же важно вовремя лечить.
Что вы знаете о скрининге?
Итак, мы разобрались, что такое скрининг, как он появился и каким он бывает. Предлагаем вам пройти небольшую проверку знаний и убедиться, что теперь вы знаете о скрининге рака достаточно.
Нет. У скрининга есть как плюсы, так и минусы. С одной стороны, он помогает обнаружить заболевание на ранней стадии и оперативно начать лечение, а с другой — во время обследований человек проходит через не всегда приятные процедуры, находится в стрессе и рискует получить ложноположительный или ложноотрицательный результат тестов, а иногда — ненужное ему лечение.











