Что показывает КТ пазух носа? Как делают, КТ или МРТ что лучше?
Околоносовые пазухи (синусы) представляют собой углубления в костях черепа. Слизистые оболочки полостей чувствительны к воздействию бактерий и вирусов и часто воспаляются на фоне простуды, гриппа, хронических заболеваний, инфекций во рту. КТ носа – один из самых точных методов диагностики патологий на любых стадиях развития.
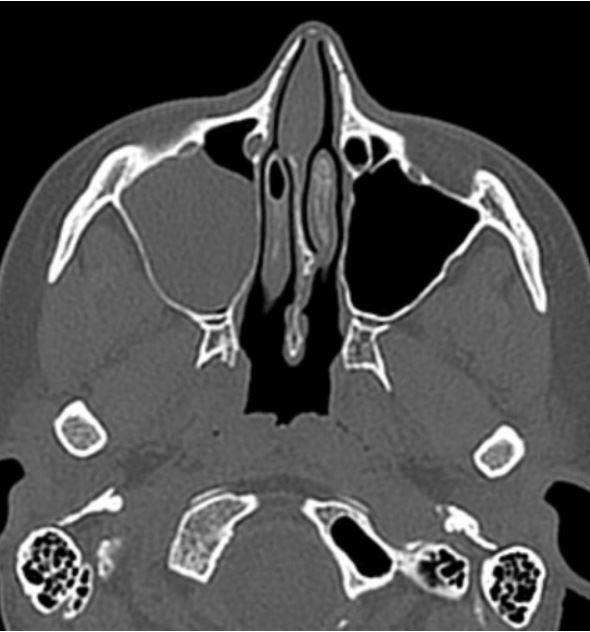
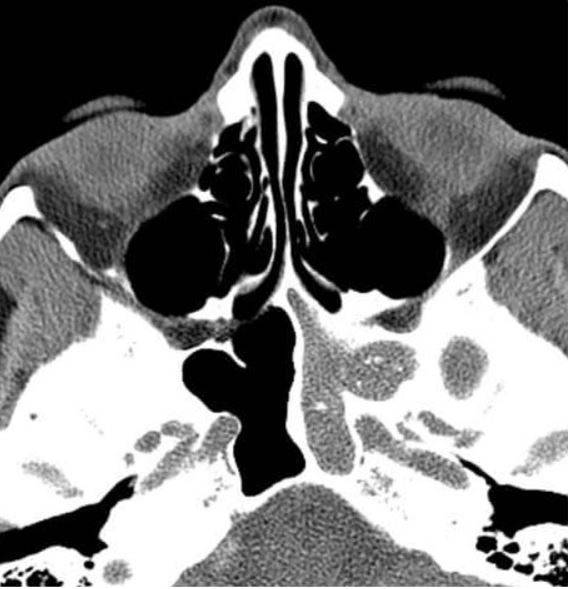
Тотальное заполнение жидкостью (кровью?) левой верхнечелюстной пазухи, повреждение носовой перегородки на компьютерной томограмме
Что показывает КТ пазух носа
Процедура КТ носа и околоносовых пазух дает возможность изучить строение анатомических структур и выявить особенности патологического процесса. Обследование рассматриваемой области на компьютерном томографе показывает:
деструктивные изменения и травматические повреждения лицевых костей;
утолщение слизистой оболочки носа и синусов;
искривление носовой перегородки;
воспаления внутри пазух (КТ покажет гайморит, фронтит, этмоидит, сфеноидит);
абсцессы носовой перегородки;
полипы, гранулемы, кисты слизистой оболочки воздухоносных полостей лицевого черепа;
опухоли в околоносовых пазухах;
скопление крови, экссудата, гноя в синусах;
дополнительные пустоты (соустья);
инородные тела в носовых ходах и костных углублениях;
кровоизлияния в пазухи и мягкие ткани;
стоматологические патологии (врастание корня или смещение зуба в гайморову пазуху);
воспаления в горле и носоглотке;
остеомиелит лицевых костей;
патологическое сообщение синуса с полостью рта в виде ороантрального свища.
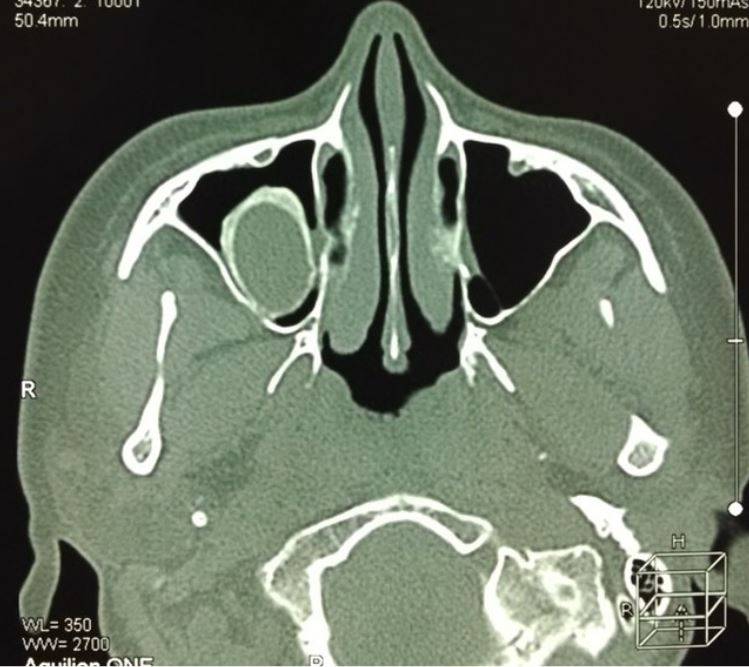
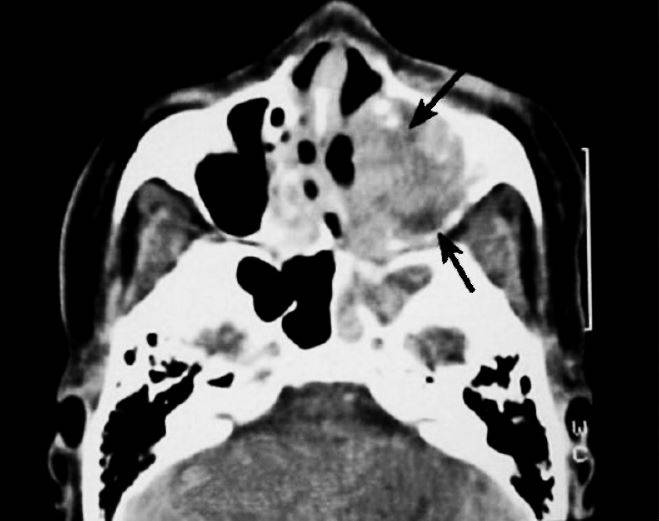
Киста в носовой пазухе
Как делают КТ пазух носа
Не все пациенты знают, что представляет собой КТ пазух носа, как делают процедуру, и насколько она безвредна. Как и любое рентгеновское обследование, компьютерная томография дает человеку определенную дозу радиации. Но при соблюдении мер предосторожности ухудшения здоровья можно не опасаться.
Обследование не причинит вреда, если пациент будет руководствоваться следующими принципами:
проходить КТ по направлению врача в случае недостаточной информативности иных диагностических методов;
принимать во внимание имеющиеся противопоказания;
учитывать суммарную дозу облучения при различных исследованиях в течение года;
при необходимости сделать повторный анализ рассматривать возможность не компьютерной диагностики, а МРТ (она считается безопасной даже для маленьких детей).
Томограф, на котором проводят КТ носа и околоносовых пазух, включает в себя передвижную кушетку и рентгеновскую установку. Устройство сканирует носовые пазухи, изображения поступают на компьютерный монитор, специалист их анализирует и занимается подготовкой описания.
Перед процедурой пациента просят снять с себя все, что содержит металл: очки, зубные протезы, шпильки, серьги, слуховой аппарат и прочее, чтобы избежать искажения снимков. Врач коротко рассказывает о КТ пазух носа – что это, сколько длится сеанс, как себя вести и что делать при появлении дискомфортных ощущений. Пациент располагается на кушетке, которую помещают в кольцо томографа. Сканирование занимает около 10 минут: все время необходимо лежать без движения.
Если требуется контрастирование, процедура состоит из двух частей. Сначала делают обычные снимки, затем обследование останавливают, вводят необходимый препарат и продолжают диагностику.
Компьютерная томография пазух абсолютно безболезненна. Единственный раздражающий фактор – характерные щелчки аппарата, но эта проблема легко решается при помощи противошумных вкладышей или наушников.
Фото: Процедура компьютерной томографии придаточных пазух носа
Подготовка к исследованию околоносовых пазух
Если не планируется применение контраста, КТ носа не требует никакой подготовки. Вам не надо будет соблюдать диету или менять привычный образ жизни.
Диагностику с контрастированием предваряет определение уровня креатинина в крови. Повышение показателей свидетельствует о проблемах с почками, при которых процедура противопоказана.
Дополнительная подготовка рекомендуется женщинам в период лактации. После обследования с контрастом придется отказаться от двух кормлений подряд (молоко сцеживают и выливают). Лучше заранее позаботиться о запасах питания для малыша.
Многих пациентов интересует вопрос, что лучше – КТ или МРТ придаточных пазух носа. Данные способы диагностики решают разные задачи, поэтому выбор метода обследования зависит от конкретного случая.
В основе МРТ – влияние радиочастотных импульсов на объект, помещенный в магнитное поле высокой напряженности. С помощью этой технологии лучше всего изучать сплошные мягкие ткани. КТ применяет рентгеновское облучение, которое наиболее четко визуализирует кости и полые органы. К последним и относятся носовые пазухи.
Магнитную томографию делают:
для подтверждения/исключения перфорации дна гайморовой пазухи в результате травм или стоматологических заболеваний;
при подозрении на опухоль, полипы, кисту;
для оценки состояния слизистых оболочек синусов;
при головных болях неясного происхождения.
Также МРТ показывает воспалительные явления и кровоизлияния в околоносовые полости.
Магнитная томография околоносовых пазух: левосторонний сфеноидит
КТ-диагностику придаточных пазух делают при острых воспалениях, рецидивирующих синуситах. Исследование на компьютерном томографе покажет трещины и переломы лицевых костей, остеомиелит, осложнивший травму или стоматологическое заболевание, метастазы, распространившиеся из соседних анатомических участков.
Компьютерная томограмма носовых пазух: правосторонний гайморит
Отдавая предпочтение магнитно-резонансному обследованию или КТ носа, врач учитывает ограничения. МРТ не проводят при наличии на (в) теле элементов из металла. Происходящие в томографе процессы могут вызвать повреждение данных конструкций и самого аппарата. КТ пазух носа – это не магнит, а рентген. Металлические объекты не нарушают работу устройства, но могут проявиться на фото и спровоцировать погрешности в описании.
Из-за облучения к КТ-исследованию гайморовых пазух носа не допускаются беременные женщины (любая доза радиации вредна для плода). В такой ситуации лучший вариант – МРТ, диагностика проводится строго по показаниям.
КТ носа с контрастом
Мультиспиральные аппараты способны предоставить достаточно информации о костных структурах и присутствии в синусах жидкости, поэтому чаще КТ-анализ носа и околоносовых пазух делают без контраста. При подозрении на наличие опухоли необходимы более детальные изображения. Для повышения качества картинки применяют контрастирующее средство.
В вену вводят специальный препарат с йодом. Вещество быстро распространяется по тканям организма и окрашивает мельчайшие сосуды, включая те, которые питают новообразование. После новой серии КТ-снимков полости носа врач получает достоверные сведения о расположении и размерах опухоли, имеющей собственную сосудистую сетку. Выявляя очаги дополнительного кровоснабжения, спиральная томография (МСКТ) помогает обнаружить новообразования на начальных стадиях.
Показания и противопоказания к томографии
Прежде всего, компьютерная томография пазух носа делается для диагностики воспалений слизистых оболочек, особенно при образовании гноя или рецидивирующем течении синусита.
Другие показания к проведению процедуры:
частые головные, лицевые, зубные боли на фоне заложенности носа и обильных выделений;
хронические простуды с регулярными обострениями;
повторяющиеся носовые кровотечения, не связанные с повышением артериального давления;
болевые ощущения, чувство распирания в области пазух;
затруднение носового дыхания;
воспаление носослезного канала;
подозрение на кисту, полип, абсцесс, опухоль;
орбитальные и внутричерепные осложнения инфекционных заболеваний ЛОР-органов;
попадание постороннего предмета в воздухоносную полость;
подозрение на кровоизлияние в пазухи;
отеки, боли в носовой области;
гранулемы, кисты около корней зубов верхней челюсти.
КТ полости носа и околоносовых пазух является важным мероприятием при планировании операций и контроле динамики после хирургического вмешательства. Обследования проводятся при неэффективности лечения синуситов с целью коррекции тактики терапии.
Противопоказания к компьютерной томографии:
ранний возраст (из-за вреда облучения КТ не рекомендуют делать детям до 5 лет);
вес пациента выше 150 кг и обхват груди (живота) больше 150 см.
Обследование с контрастом не проводится при:
аллергии, непереносимости йода;
гиперфункции щитовидной железы;
тяжелой печеночной либо почечной недостаточности;
приеме метформина больными сахарным диабетом.
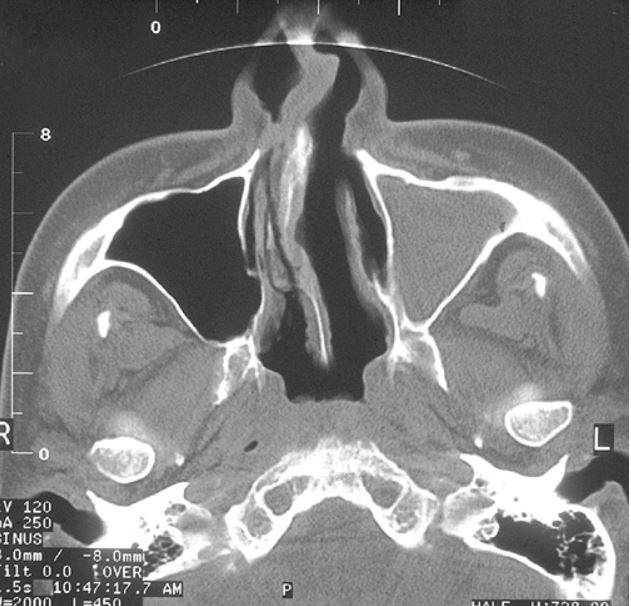
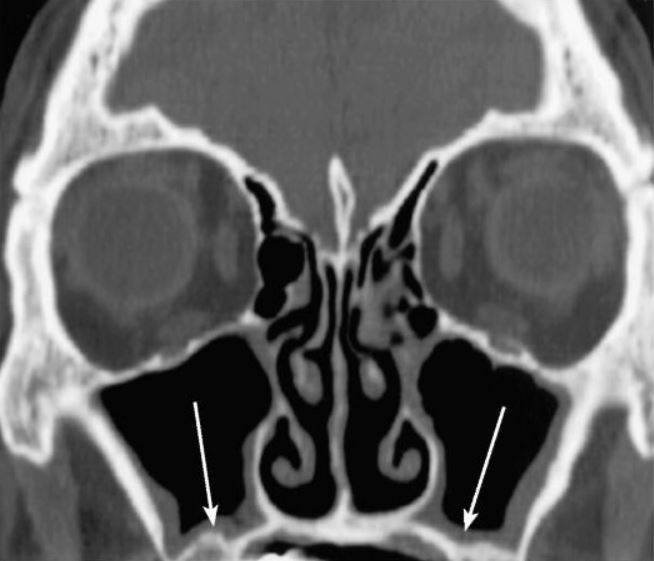
КТ носовых пазух (фронтальный срез). Стрелками отмечено утолщение слизистых оболочек
Фото томографии пазух носа
Снимки МСКТ показывают контуры, структуру, плотность всех частей пазух. По фото врач может произвести оценку:
расположения носовой перегородки;
путей дренирования синусов;
симметричности сторон носа и пазух;
степени пневматизации придаточных полостей;
состояния слезных протоков.
Процесс оценки врачом компьютерной томограммы
КТ или МРТ пазух носа
У нас есть услуга «второе мнение». В клинику можно обратиться с уже описанными снимками или просто принести томограммы и получить консультацию по результатам КТ или МРТ придаточных пазух носа.
Что покажет КТ придаточных пазух и носа
Данное обследование взрослый пациент может пройти как по направлению лечащего врача, так и по собственной инициативе. Детям МСКТ носа и пазух проводят только по рекомендации врача, так как это диагностическое обследование сопряжено с лучевой нагрузкой, и его следует делать при наличии серьезных медицинских показаний. Низкодозные компьютерные томографы последнего поколения способны проводить диагностику за несколько минут, минимизируя лучевую нагрузку на организм, однако полностью избежать ее невозможно. Поэтому врачи рекомендуют делать КТ не чаще, чем раз в 6 месяцев.
Что такое КТ пазух носа
Обследование может проводиться по двум основным протоколам:
КТ пазух носа с контрастом обычно требуется, когда у врача есть подозрения на рак костных структур носа, остеому или доброкачественное образование пазух носа. Контрастная МСКТ околоносовых пазух и носа также помогает детально изучить кровеносную систему. Стоимость МСКТ с контрастным усилением выше, чем стоимость базового сканирования, и времени она занимает в два раза больше.
Что показывает КТ носовых пазух
Главным преимуществом КТ носовых пазух является ее способность визуализировать наименьшие патологии на этапе их развития. Шаг сканирования современных мультиспиральных компьютерных томографов доходит до 1 мм. Такая точность позволяет врачам не пропустить ни одно, даже очень мелкое, новообразование. Особенно хорошо КТ снимки способны визуализировать:
Контрастное усиление способствует еще более детальной визуализации объемных образований и очагов воспалений. На томограммах с контрастом хорошо определяются границы новообразований, можно определить стадию и распространение онкологических процессов и метастатическое поражение соседних тканей.
КТ гайморовых пазух
В ходе КТ носа врачи оценивают состояние носовых пазух: гайморовых, лобных, решётчатого лабиринта, клиновидной. В ходе КТ гайморовых пазух рентгенолог просматривает структуру стенок пазух и их содержание. Основанием для проведения компьютерной томографии пазух является хронический гайморит, признаки сильного воспаления или объемного образования.
КТ лобных пазух
КТ лобных пазух позволяет диагностировать особенности строения и заполнения пазух, находящихся в лобной кости. Фронтит и инфекционные поражения этих пазух являются основными показаниям к компьютерной томографии.
Противопоказания
Иногда затруднительно сделать КТ габаритным или полным пациентам. Имеющиеся ограничения по весу (не более 120-150 кг) связаны с предельно допустимой нагрузкой на стол томографа. Некоторые аппараты рассчитаны на массу тела человека до 200 кг. О клиниках в СПб, оборудованных аппаратами высокой грузоподъемностью, можно узнать через информационную службу Центра записи на МРТ и КТ.
Подготовка и проведение
Пациенту не нужно ложиться в стационар или что-либо предпринимать в качестве подготовки, ведь процедура КТ носа или носовых пазух без контрастирования никак не влияет на образ жизни человека. Однако, если применяется контраст, единственной необходимостью станет обильное питье, которое поможет вывести препарат вместе с мочой из организма, и рекомендация не есть за 2 часа до обследования.
Процедура исследования тоже не вызывает особого дискомфорта у пациента. Время, необходимое на проведение диагностики, составляет всего 3-5 минут. В ходе скрининга обследуемому нужно неподвижно лежать на томографическом столе, пока сканеры сделают несколько кругов движения по периметру головы. Затем рентгенолог начнет процедуру расшифровки полученных томограмм. В своем заключении он отметит все отклонения от нормы и опишет выявленные патологии, а также даст короткие рекомендации по дальнейшим шагам. Рентгенологическое заключение диагност сопроводит КТ снимками и передаст пациенту.
Сколько стоит КТ носа от чего зависит стоимость обследования?
| Вид исследования (Что входит) | Цена |
|---|---|
| МСКТ / КТ головного мозга | от 2500 руб. |
| МСКТ / КТ глазных орбит (КТ сетчатки глаза, КТ глазного яблока, КТ глазниц, КТ слезных каналов) | от 2500 руб. |
| МСКТ / КТ черепа | от 2100 руб. |
| МСКТ / КТ пазух носа ( КТ гайморовых пазуха, КТ лобных пазух, КТ решётчатого лабиринта, КТ клиновидной пазухи, КТ костей носа, КТ слезных каналов) | от 2100 руб. |
| МСКТ / КТ гортани (КТ носоглотки, горла, трахеи, пищевода, щитовидной железы) | от 2900 руб. |
| МСКТ / КТ среднего и внутреннего уха | от 2100 руб. |
| МСКТ / КТ вен и артерий головного мозга (КТ ангиография и венография) | от 2500 руб. |
Что эффективнее: КТ или МРТ носа и пазух?
С точки зрения безопасности МРТ пазух носа носит предпочтительный характер, поскольку не сопряжена с лучевой нагрузкой на организм. С диагностической точки зрения у КТ есть преимущества для выявлении костных патологий, а МРТ лучше покажет мягкие ткани и оболочки пазух.
ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Лечение воспаления пазух носа
При появлении симптомов синусита необходимо обратиться к квалифицированному ЛОР-врачу. Своевременное лечение воспаления пазух носа базируется на выявлении причин и симптомов заболевания и дает возможность быстро избавиться от болезни без ее перехода в хроническую форму.
Причины
Синусит может быть острым и хроническим. В случае острого процесса основная его причина – вирусная инфекция. Повреждение клеток слизистой носа вирусами ведет к ее отеку и прекращению нормального воздухообмена носовой полости и придаточных пазух. Происходит снижение давления в пазухах ниже атмосферного, что усиливает образование слизи. Возникает застой содержимого пазухи, в котором легко размножается бактериальная флора. В итоге возникает гнойное воспаление.
Обычно лечение пазух носа приводит к выздоровлению. Однако есть факторы, способствующие хронизации воспалительного процесса:
Симптомы
Воспаление околоносовых пазух сопровождается такими клиническими проявлениями:
Синуситы классифицируются по разным признакам. Например, по длительности различают острую форму (менее 3 месяцев) и хроническую (более 3 месяцев). Если заболевание в острой форме повторяется несколько раз в год, говорят о рецидивирующем синусите.
Хроническое воспаление пазух имеет разную степень морфологических изменений и может быть катаральным, гнойным, полипозным, аллергическим, некротическим; существуют и другие, более редкие, варианты.
Под обострением хронического синусита понимают присоединение новых симптомов и/или усиление выраженности уже существующих.
Различают легкие, средней тяжести и тяжелые синуситы. В зависимости от пораженной пазухи встречается гайморит, фронтит, этмоидит, сфеноидит или их сочетания.
В зависимости от возбудителя патологии различают такие варианты синуситов:
Лечение воспаления пазух носа проводится с учетом длительности, тяжести заболевания и его возбудителя.
Диагностика
Чтобы провести полноценное лечение пазух носа, необходимо обратиться к ЛОР-врачу для диагностики заболевания. Врач оценивает жалобы пациента, учитывает факторы риска (переохлаждение, болезни зубов, сопутствующую ЛОР-патологию), проводит осмотр полости носа. Затем назначаются дополнительные диагностические исследования:
При неэффективности лечения воспаления пазух носа необходимо микробиологическое исследование содержимого, которое можно получить с помощью пункции.
Лечение
Лечебные мероприятия при синуситах направлены на борьбу с инфекцией, прерывание патологических механизмов болезни и снятие симптомов. Оно проводится амбулаторно. Больной госпитализируется в таких ситуациях:
Лечение в домашних условиях
Домашние средства могут облегчить боль и чувство распирания при остром синусите. Они улучшают дренаж пазух и повышают эффективность других методов лечения. Основные рекомендации:
Медикаментозная терапия
Основа лечения воспаления пазух носа – антибиотики. Применяются амоксициллин, амоксициллина клавуланат, цефалоспорины, макролиды, фторхинолоны. При грибковой инфекции используются амфотерицин В, флуконазол.
Дополнительные медикаменты при синусите:
Средства народной медицины
Такие рецепты помогают улучшить носовое дыхание, снять воспаление и отек, усилить местный иммунитет. Они должны использоваться только в сочетании с медикаментозной терапией после консультации с врачом. Могут помочь такие средства:
Операция
Такое хирургическое вмешательство, как пункция пораженной пазухи с удалением гноя и промыванием полости антисептиками, сейчас проводится редко. Считается, что это инвазивное вмешательство, которое нередко сопровождается осложнениями (повреждение глазницы, верхней челюсти, воздушная эмболия и другие). Оно обычно показано больным с тяжелым острым синуситом
Для лечения хронических синуситов применяются другие хирургические методики, как традиционные с открытым вмешательством на пазухах, так и малоинвазивные с применением эндоскопической техники:
Возможные осложнения
Воспаление пазух носа редко сопровождается осложнениями. Обычно они возникают у пациентов с серьезными иммунными нарушениями. Это могут быть менингит, абсцесс мозга, сепсис, остеомиелит. Среди местных осложнений чаще всего встречается постоянное ухудшение или отсутствие обоняния.
Профилактика
Для предупреждения развития синусита рекомендуются такие меры профилактики:
Медицинский центр НИКИО приглашает всех пациентов с острым или хроническим синуситом на консультацию и лечение. Здесь работают самые опытные врачи, использующие современные диагностические и лечебные методики. Своевременное обращение к специалистам во много раз увеличивает вероятность излечения от синусита, в том числе и его хронических форм.
ФИЛИАЛ №1 (СУРДОЛОГИЧЕСКИЙ ЦЕНТР)
КЛИНИЧЕСКИЙ КОРПУС
Г. МОСКВА, ЗАГОРОДНОЕ ШОССЕ, Д.18А, СТР.2
+7 (495) 109-44-99
Многоканальный номер
ВРЕМЯ РАБОТЫ:
РЕГИСТРАТУРА ОМС:
ПН-ПТ 08:00-19:45,
СБ 08:00-14:00
РЕГИСТРАТУРА ПЛАТНЫХ УСЛУГ и УСЛУГ ДМС:
ПН-ПТ 08:00-19:45,
2Я и 4Я СУББОТА МЕСЯЦА 09:00-14:00
Для обеспечения санитарно-противоэпидемического режима Института посещение КДО №1 Института с детьми в возрасте до 14 лет запрещено.
Клинические аспекты антибиотикотерапии острого синусита

Острые воспалительные заболевания носа, околоносовых пазух (ОНП) являются актуальной проблемой современной оториноларингологии и клинической медицины в целом.
Острые воспалительные заболевания носа, околоносовых пазух (ОНП) являются актуальной проблемой современной оториноларингологии и клинической медицины в целом. Во многом это связано с высоким уровнем распространенности этих заболеваний и их активной ролью в формировании тяжелых осложнений, диагностика и лечение которых зачастую требуют междисциплинарного подхода [1]. Одним из наиболее частых вариантов неблагоприятного развития синусита является возникновение орбитальных осложнений, частота которых достигает от 0,8–1,5% до 3,5% с тенденцией к нарастанию в последние годы [2, 3]. Сообщается и о более высоких показателях встречаемости орбитальных риносинусогенных осложнений, которые диагностируются у 3–5% взрослых с воспалительными заболеваниями ОНП и у 0,8–8% детей [4]. По другим данным, этот показатель при воспалительных заболеваниях ОНП достигает 6,6–12,4%, не обнаруживая заметной тенденции к снижению [5, 6].
Обращает на себя внимание высокая частота диагностических ошибок при обследовании таких больных, в связи с чем более 70% пациентов с риносинусогенными осложнениями не получают своевременной адекватной терапии, а при госпитализации у них определяются показания к экстренному хирургическому вмешательству [7–9].
Наряду с анатомо-физиологическими предпосылками важное значение в формировании синусита имеет характер возбудителя. Наиболее распространенными патогенами при этом заболевании является так называемое «адское трио» — Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarhalis [10]. Реже при остром синусите определяются S. pyogenes, S. aureus [11].
Ключевыми этапами развития инфекционного процесса в полости носа и ОНП является адгезия возбудителя к респираторному эпителию, нарушение барьерных функций слизистой оболочки с последующей эпителиальной инвазией патогенов. На этом фоне происходит активация гуморальных и клеточных факторов антиинфекционной защиты, запускается каскад воспалительных изменений, проявляющихся достаточно характерной локальной и общей симптоматикой.
Несомненную актуальность в этих случаях приобретает своевременное эндоскопическое обследование таких пациентов, в ходе которого можно не только уточнить выраженность воспалительных изменений слизистой оболочки, но и оценить состояние внутриносовых анатомических структур. Стойкие нарушения вентиляции носа и ОНП, угнетение мукоцилиарного транспорта в местах контакта противолежащих участков слизистой оболочки не только облегчают возникновение патологического процесса в ОНП на фоне острого респираторного заболевания (ОРЗ), но и создают реальные предпосылки к затяжному и/или осложненному течению синусита. При этом на фоне угнетения местной и общей противомикробной защиты продолжается снижение барьерной функции слизистой оболочки носа и ОНП, изменение микроэкологии верхних дыхательных путей, что способствует трансэпителиальной миграции бактерий, дальнейшему проникновению микроорганизмов и токсинов в лимфу и кровь. Таким образом, нарушение локальных механизмов защиты и микробная контаминация слизистой оболочки носа и параназальных синусов является важным условием формирования и распространения системной воспалительной реакции.
Выраженность воспалительных изменений лежит в основе определения тяжести течения синусита. По сути, речь идет об оценке интенсивности инфекционного воздействия на организм. Однако не следует забывать, что обычно при этом анализируются неспецифические признаки заболевания — заложенность носа, слизистые, слизисто-гнойные или гнойные выделения из носа, головная боль, ощущение тяжести в носолицевой области, повышение температуры тела, недомогание, слабость, в равной степени характерные как для синусита, так и для острой респираторной инфекции.
Поэтому важным разделом диагностического обследования и определения степени тяжести заболевания является анализ характера и распространенности патологического процесса в параназальных синусах — наличие пристеночных отечных изменений слизистой оболочки ОНП, гомогенного снижения прозрачности и/или уровня жидкости в пазухе, деструкции костных стенок ОНП, локализации воспаления в одной (моносинусит), нескольких (полисинусит) или во всех (пансинусит) пазухах.
Эти данные могут представлять определенную ценность с точки зрения оценки риска осложненного течения синусита. Как показали наши наблюдения, риногенные орбитальные осложнения несколько чаще возникают у пациентов с двусторонней локализацией воспалительного процесса в ОНП. При этом наиболее характерны в этих случаях сочетания этмоидита и верхнечелюстного синусита. В частности, двусторонний верхнечелюстной синусит с этмоидитом имел место у 44,7% больных с риногенными орбитальными осложнениями, односторонний верхнечелюстной синусит с этмоидитом — у 21%, двусторонний верхнечелюстной синусит с односторонним этмоидитом — у 2,6%. С учетом этих обстоятельств важное значение приобретают вопросы диагностики синусита, в частности рентгенография/компьютерная томография (КТ) ОНП, позволяющие верифицировать наличие, характер и распространенность процесса в околоносовых пазухах. Особое значение визуализация ОНП приобретает при нечеткой клинической симптоматике, неясном болевом синдроме.
С точки зрения лечения острого синусита ключевое значение имеет проблема антибактериальной терапии. Представляя собой вполне закономерный этап эволюции взглядов на способы и методы лечения синусита, антибактериальная терапия до настоящего времени не теряет своей актуальности и является предметом дискуссий. Судя по всему, известный вопрос: «Что, сколько, когда и куда?» применительно к антибактериальной терапии острого синусита все еще далек от своего решения.
Несмотря на обилие публикаций, нет полной ясности в сроках начала антибактериальной терапии. Рекомендации начинать антибактериальную терапию острого синусита спустя 5–7 дней после появления первых симптомов ОРЗ, когда более вероятна бактериальная природа воспаления в ОНП, весьма условны, так как четкие клинические критерии вирусной/бактериальной этиологии синусита отсутствуют. Следует признать, что участие бактериальной инфекции (в виде монофлоры, микробных или вирусно-микробных ассоциаций) в развитии воспалительного процесса в ОНП нельзя исключить на любом этапе заболевания. Как известно, более чем у трети (38,5%) больных клинические проявления орбитального/внутричерепного осложнения развиваются уже через несколько дней после появления первых признаков ОРЗ (О. В. Дерюгина, Ф. И. Чумаков, 2001). Поэтому при наличии достаточных оснований для диагностики синусита вопрос о начале антибактериального лечения следует решать индивидуально, исходя из конкретной клинической ситуации.
В практическом отношении необходимо учитывать и растущие масштабы резистентности этиологически значимых возбудителей острого синусита к антибиотикам [12, 13]. Именно это обстоятельство часто является определяющим при выборе антибиотика, его дозировки и путей введения. В настоящее время антибиотикорезистентность рассматривается в качестве основной причины недостаточной эффективности антибактериальной терапии острого синусита. Значительные изменения в профиле микробной резистентности отмечаются у S. pneumoniae. Устойчивость пневмококков к бета-лактамным антибиотикам связана с изменением пенициллиносвязывающих белков, которые являются ферментами, обеспечивающими строительство клеточной стенки бактерий.
Ситуация усугубляется тем, что пенициллинорезистентные пневмококки часто демонстрируют одновременную устойчивость к макролидам, ко-тримоксазолу, тетрациклинам и в отдельных случаях — к цефалоспоринам III поколения (цефотаксим, цефтриаксон). Только за период с 1994 по 1999 год резистентность пневмококков к макролидам выросла в США почти в три раза. Рост резистентности пневмококков к макролидам объясняют, в первую очередь, наличием гена mefE, обуславливающего эффлюкс (активное выведение) макролидов из клетки. В четырех исследованиях, опубликованных в 90?х гг., показано, что более 30% штаммов S. pneumoniaе отличались умеренной устойчивостью к пенициллину, по сравнению с 0,02% в 1979 по 1987 гг. [14].
Отмечается высокий уровень (в общей сложности 72,4% обследованных) колонизации пневмококком верхних дыхательных путей детей дошкольного возраста. При этом пенициллинрезистентные штаммы S. pneumoniaе обнаруживаются у 36,3% детей, а пневмококки с множественной лекарственной устойчивостью — у 34,1% [16].
В ретроспективном исследовании «случай-контроль», целью которого было определение факторов риска у детей с пневмонией, вызванной относительно или полностью резистентными к пенициллину штаммами S. pneumoniaе, показано, что устойчивые к пенициллину штаммы пневмококка статистически чаще изолируются у пациентов, получавших антибиотики в течение месяца до заболевания [15].
Использование пневмококковой вакцины хотя и сопровождается снижением высеваемости серотипов S. pneumoniaе, включенных в вакцину, но не отражается на уровне колонизации пневмококком верхних дыхательных путей (носоглотки) или частоте обнаружения пенициллинрезистентных штаммов этого микроба. Подчеркивается, что 20% выделенных штаммов S. pneumoniaе были устойчивы к трем и более антибиотикам [17].
Схожая ситуация наблюдается и в отношении распространенности антибиотикорезистентных штаммов Haemophilus influenzae и Moraxella catarrhalis [12, 18, 19].
Совершенно очевидно, что лечение острого синусита предполагает использование комплекса мероприятий, среди которых важное место занимает антибактериальная терапия. Многолетний опыт применения антибиотиков при лечении острого синусита, обобщенный в систематическом Кокрейновском обзоре (2000 г.), свидетельствует о достоверно большей эффективности антибиотиков в сравнении с плацебо [20]. При неосложненном течении острого синусита препаратом выбора является Амоксициллин, который активен в отношении этиологически значимых возбудителей острого синусита, включая и умеренно-устойчивые штаммы S. pneumoniae.
К сожалению, антибактериальная активность этого препарата при остром синусите ограничивается штаммами H. influenzae или M. catarrhalis, продуцирующими бета-лактамазы. В этих случаях препаратом выбора является амоксициллин/клавуланат. В последние годы перечень традиционных антибактериальных средств пополнился высокодозными и/или пролонгированными формами антибиотиков (Аугментин СР и Аугментин EC). Целесообразность их применения хорошо иллюстрируется результатами применения высоких доз амоксициллина/клавуланата (90 мг/кг/сут по амоксициллину) в течение 5 днеи у детеи с носительством резистентного пневмококка. При этом наблюдалась более высокая бактериологическая эффективность лечения, чем при 10?дневном применении амоксициллина по 40 мг/сут [21]. Применение препарата Аугментин CР при эмпирической терапии у взрослых пациентов (с 16 лет) позволяет достигать высокой бактериологической эффективности не только при лечении заболеваний дыхательных путей, вызванных микроорганизмами, продуцирующими бета-лактамазы, но также резистентными штаммами пневмококка.
Клиническая эффективность амоксициллина/клавуланата в форме с замедленным высвобождением (Аугментин СР) у взрослых пациентов с пневмонией, вызванной резистентными штаммами, составляет 97,7% и 93,1% — у больных пневмонией, вызванной чувствительными штаммами. В общем итоге эффективность препарата при лечении внебольничной пневмонии превышала 87% [22].
Таким образом, являясь составной частью комплексной терапии острого синусита, антибиотики вносят существенный вклад в повышение эффективности лечения этого заболевания. Очевидно, что высокодозная форма амоксициллина/клавуланата с улучшенной фармакокинетикой, содержащей 1 г амоксициллина/62,5 мг клавуланата в 1 таблетке (по 2 табл. 2 раза в день или 4 г амоксициллина/250 мг клавуланата в сутки) для пациентов старше 16 лет позволяет рассматривать этот антибиотик в качестве эффективного средства лечения острого синусита. В детской практике (у детей с 3 мес. до 12 лет/40 кг веса) применима высокодозная форма Аугментин ЕС 600/42,9 мг амоксициллина/клавуланата в 5 мл при режиме применения 90 мг/кг/сут по амоксициллину в 2 приема. Применение современных высокодозных форм амоксициллина/клавуланата, в свою очередь, сохраняет перспективы дальнейшего использования бета-лактамных антибиотиков при воспалительных заболеваниях ОНП в эру антибиотикорезистентности.
Литература
Е. В. Носуля, доктор медицинских наук, профессор
РМАПО, Москва
Контактная информация об авторе для переписки: nosulya@bk.ru
1 Рекомендации Американской коллегии врачей/Американского общества по внутренним заболеваниям (ACP/ASIM) и Центров по контролю и профилактике заболеваний (CDC) (Ann. Intern. 2001. 134. 479–486).